Ekspert medyczny artykułu
Nowe publikacje
Ogniskowe łysienie
Ostatnia recenzja: 08.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
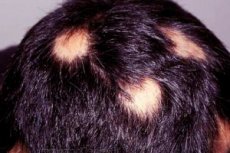
Łysienie plackowate jest dość rzadką chorobą, która mimo wszystko przyciąga uwagę wielu naukowców. Jest to interesujące, ponieważ wypadanie włosów, zaczynające się w trakcie całkowitego dobrego samopoczucia, nagle ustaje. Może trwać długo i prowadzić do całkowitego wyłysienia w określonych obszarach głowy lub nawet ciała, lub może ustąpić dość szybko.
Łysienie plackowate zwykle zaczyna się od małej plamy łysienia, która może rozwinąć się w całkowitą utratę włosów na skórze głowy (łysienie całkowite) lub na całym ciele (łysienie uniwersalne). Rozległa utrata włosów występuje tylko u niewielkiej części osób dotkniętych łysieniem plackowatym, około 7%, chociaż w niedawnej przeszłości odsetek ten wynosił 30%.
Na skraju łysiny znajdują się trzy rodzaje włosów – stożkowate, maczugowate i wykrzyknikowe. Włosy, które się regenerują, są cienkie i niepigmentowane, a dopiero później uzyskują normalny kolor i fakturę. Regeneracja włosów może wystąpić w jednym obszarze skóry głowy, podczas gdy wypadanie włosów może trwać w innym obszarze.
Według różnych szacunków, od 7 do 66% (średnio 25%) osób cierpiących na łysienie ogniskowe ma również odchylenia w formowaniu paznokci. Dystrofia paznokci może być łagodna (szorstkość, łuszczenie) lub ekstremalna.
Przyczyny różnych objawów choroby nie zostały wystarczająco dobrze zbadane. Przez długi czas istniały wątpliwości, czy różne formy wypadania włosów są tą samą chorobą. Najwyraźniej istnieją pewne różnice w początku i rozwoju choroby, o których naukowcy wciąż nie wiedzą. W tej dziedzinie prowadzone są intensywne badania i niektóre rzeczy zostały już wyjaśnione.
Kto jest podatny na łysienie plackowate?
Badania demograficzne wykazały, że 0,05–0,1% populacji cierpi na łysienie co najmniej raz. W Anglii jest 30–60 tysięcy osób z łysieniem ogniskowym, w Ameryce – 112–224 tysięcy, a na całym świecie – 2,25–4,5 miliona osób. Pierwsze objawy łysienia pojawiają się u większości osób w wieku 15–25 lat.
Wykazano, że w 10-25% przypadków choroba ma podłoże rodzinne. Większość osób cierpiących na łysienie ogniskowe jest zdrowa, z wyjątkiem przypadków łysienia spowodowanego zespołem Downa, chorobą Addisona, zaburzeniami tarczycy, bielactwem i wieloma innymi chorobami.
Istnieją dwie szkoły myślenia odnośnie częstości występowania łysienia plackowatego u mężczyzn i kobiet: albo choroba dotyka mężczyzn i kobiety w równym stopniu (1:1), albo dotyka bardziej kobiety (2:1). W przypadku wielu chorób autoimmunologicznych kobiety są dotknięte jeszcze bardziej (10:1 w toczniu rumieniowatym układowym).
Uważa się, że jest to spowodowane różnicami w poziomie hormonów u kobiet i mężczyzn.
Odporność humoralna i komórkowa kobiet jest średnio bardziej aktywna niż mężczyzn, lepiej opiera się infekcjom bakteryjnym i wirusowym. Ale taka wysoce ruchliwa odporność jest bardziej podatna na rozwój procesów autoimmunologicznych. Wiadomo, że wiele hormonów, w tym sterydy płciowe, adrenalina, glikokortykoidy, hormony grasicy i prolaktyna, wpływa na aktywność limfocytów. Ale nadal najsilniejszym hormonem wpływającym na układ odpornościowy jest estrogen - żeński hormon płciowy.
Strategia leczenia łysienia plackowatego
Włosy są zdolne do regeneracji nawet po wielu latach choroby. Znaczna liczba pacjentów, zwłaszcza tych z łagodną postacią choroby, może doświadczyć spontanicznej regeneracji włosów. Przy odpowiednim leczeniu remisja może nastąpić nawet w ciężkich przypadkach. Oczywiście istnieją nieuleczalne formy i przypadki, w których wzrost włosów przywraca się tylko przy stałym leczeniu, a gdy zostanie ono zatrzymane, włosy wypadają ponownie w ciągu kilku dni.
U niektórych pacjentów, pomimo leczenia, choroba nawraca. Niestety, nie ma uniwersalnych środków ani metod leczenia łysienia ogniskowego. Oto kilka przydatnych praktycznych wskazówek:
- Aby uzyskać maksymalny efekt kosmetyczny leczenia ciężkiego, widocznego łysienia plackowatego, konieczne jest leczenie całej skóry głowy, a nie tylko wyraźnie dotkniętych obszarów;
- Nie należy spodziewać się żadnych pozytywnych zmian wcześniej niż za trzy miesiące;
- Kosmetyczny odrost włosów może trwać rok lub dłużej, a regularne leczenie zwiększa prawdopodobieństwo trwałego odrostu włosów, jednak pojedyncze łyse plamy mogą pojawiać się i znikać;
- U pacjentów z okresowym wypadaniem włosów efekt leczenia poprawia profilaktyczne podawanie leków przeciwhistaminowych;
- Wzrost włosów wspomaga również profilaktyczne przyjmowanie preparatów multiwitaminowych; w cięższych przypadkach choroby zaleca się zastrzyki z witaminami z grupy B;
- Czynnik psychologiczny odgrywa ważną rolę w skuteczności leczenia. Istnieje szereg metod leczenia, które mogą osiągnąć pewien sukces, ale gdy zostaną przerwane, choroba powraca. Wszystkie obecnie stosowane metody są najskuteczniejsze w łagodnych postaciach choroby i mniej skuteczne w ciężkich zmianach. Różne metody leczenia można podzielić na kilka grup:
- substancje drażniące niespecyficzne: antralina, olejek krotonowy, ditranol itp.;
- środki wywołujące kontaktowe zapalenie skóry: dinitrochlorobenzen, difenylocyklopropenon, ester dibutylowy kwasu kwadratowego itp.;
- nieswoiste leki immunosupresyjne: kortykosteroidy, 8-metoksypsoralen w połączeniu z UVA (terapia PUVA);
- specyficzne leki immunosupresyjne: cyklosporyna;
- metody bezpośredniego działania na mieszki włosowe: minoksydyl;
- alternatywne metody leczenia;
- leczenie eksperymentalne: neoral, takrolimus (FK506), cytokiny.
Produkty lecznicze do walki z łysieniem
Do niedawna naukowcy byli zdumieni łatwowiernością ludzi, którzy byli gotowi wypróbować wszelkie środki obiecujące odbudowę włosów. Jednak, jak wykazały badania, ludzie są tak podatni na sugestię, że wzrost włosów może być spowodowany przez obojętną substancję.
Różne emocje i nastawienia psychiczne mogą mieć silny wpływ na włosy, powodując ich wzrost lub wypadanie. Wszystko to utrudnia obiektywną ocenę skuteczności różnych środków na łysienie. Dodatkowe trudności wynikają z faktu, że łysienie może rozpocząć się z różnych powodów. W związku z tym substancja może działać na jeden rodzaj łysienia, ale nie na inny.
Do leczenia łysienia stosuje się następujące substancje, które są lekami:
- minoksydyl i jego analogi;
- blokery dihydrotestosteronu i inne antyandrogeny;
- leki przeciwzapalne (kortykosteroidy);
- substancje drażniące o działaniu immunosupresyjnym;
- substancje regulujące procesy proliferacyjne w naskórku;
- fotosensybilizatory stosowane w fotochemioterapii. Metody fizjoterapeutyczne i tzw. medycyna alternatywna - preparaty na bazie związków naturalnych i ekstraktów roślinnych stosowane przez różne narody w celu wzmocnienia i wzrostu włosów - są dobrą pomocą w kompleksowym leczeniu łysienia.
Fotochemioterapia w leczeniu łysienia ogniskowego
Promieniowanie UV odgrywa znaczącą rolę w leczeniu łysienia. Wiadomo, że krótkotrwały pobyt pacjentów w słonecznych regionach ma pozytywny wpływ na wzrost włosów.
Zdarza się jednak, że u niektórych pacjentów latem dochodzi do zaostrzenia łysienia. Terapia PUVA (fotochemioterapia) to skrócona nazwa metody wykorzystującej fotosensybilizatory (psoraleny) i długofalowe promieniowanie UV z zakresu A. Podział ultrafioletowego obszaru widma na zakresy A (320–400 nm), B (280–320 nm) i C (<280 nm) wprowadzono w medycynie ze względu na różną wrażliwość skóry na te rodzaje promieniowania.
Skóra jest najmniej wrażliwa na promieniowanie UVA.
Obecnie stosuje się miejscową (w łagodnych i umiarkowanych postaciach łysienia ogniskowego) i ogólną (w ciężkich postaciach choroby) terapię PUVA, stosując psoraleny zewnętrznie w postaci roztworów (w łagodnych postaciach), doustnie w postaci tabletek lub w połączeniu (w ciężkich postaciach). Kuracja składa się z 20-25 zabiegów naświetlania w łagodnych postaciach lub 25-30 zabiegów w umiarkowanych i ciężkich postaciach choroby, przeprowadzanych 4-5 razy w tygodniu. Kuracje powtarza się po 1-3 miesiącach w zależności od efektu klinicznego.
Stosowane są następujące grupy psoralenów:
- do podawania doustnego - 8-metoksypsoralen, 5-metoksypsoralen;
- do stosowania miejscowego - 1% emulsji olejowej 8-metoksypsoralenu („Oxoralen-Ultra”) i syntetycznego leku 4,5,8-trimetylopsoralenu (stosowanego w postaci kąpieli).
Główną zaletą miejscowego stosowania psoralenów jest eliminacja nudności i bólów głowy (skutek uboczny obserwowany u znacznej części pacjentów przyjmujących psoralen doustnie).
Psoraleny działają na skórę tylko wtedy, gdy jest wystawiona na działanie światła ultrafioletowego. Podczas fotosensytyzacji synteza komórkowego DNA jest selektywnie tłumiona w naskórku poprzez fotochemiczne wiązanie DNA do psoralenu, co ma bezpośredni wpływ na układ odpornościowy skóry bez hamowania funkcji komórek naskórka. Uważa się, że terapia PUVA wpływa na funkcję komórek T i prezentację antygenu oraz tłumi lokalny atak immunologiczny na mieszek włosowy poprzez wyczerpywanie komórek Langerhansa. Terapia PUVA zapewnia ogólną immunosupresję poprzez bezpośrednią lub pośrednią (poprzez interleukinę 1) stymulację prostaglandyn E2, co skutkuje eferentną blokadą limfatyczną.
Terapia PUVA jest wykonywana wyłącznie w placówce medycznej przez lekarza ze specjalnym przeszkoleniem i doświadczeniem. Pacjent przyjmuje psoralen z jedzeniem o niskiej zawartości tłuszczu lub mlekiem 1,5 do 2 godzin przed napromieniowaniem. Podczas pierwszej sesji podawana jest średnia dawka od 0,5 do 3,0 J/cm2 (w zależności od rodzaju skóry) lub minimalna dawka fototoksyczna. Czas spędzony w kabinie zabiegowej jest różny dla każdego pacjenta. Czas napromieniowania jest rejestrowany i wydłużany z każdą sesją. Miejscowe stosowanie emulsji olejowej 8-metoksypsoralenu (1 mg/l) w temperaturze 37 °C i napromieniowanie UV pojedynczymi dawkami od 0,3 do 8,0 J/cm2 przez 20 minut 3 do 4 razy w tygodniu daje dobre rezultaty. Po 24 tygodniach, przy całkowitej dawce napromieniowania od 60,9 do 178,2 J/cm2, u 8 z 9 pacjentów zaobserwowano prawie całkowity odrost włosów.
U niektórych pacjentów może wystąpić nawrót choroby ze stopniową redukcją PUVA, średnio 10 tygodni po zaprzestaniu leczenia. Istnieje również zależność skuteczności terapii PUVA od postaci klinicznej łysienia, czasu trwania choroby, stadium procesu i czasu trwania ostatniego nawrotu. Terapia PUVA jest łączona z miejscowymi kortykosteroidami, antraliną, kalcypotriolem, aromatycznymi retinoidami (acytretyną, etretynatem). Takie połączenie umożliwia zastosowanie niższej całkowitej dawki promieniowania UV.
Przeciwwskazaniami do stosowania terapii PUVA są: indywidualna nietolerancja leków, ostre choroby przewodu pokarmowego, cukrzyca, tyreotoksykoza, nadciśnienie, gruźlica, ciąża, wyniszczenie, zaćma, nowotwory, choroby wątroby, nerek, serca, układu nerwowego, choroby charakteryzujące się zwiększoną wrażliwością na światło. Niewłaściwe jest prowadzenie terapii u dzieci i osób poniżej 18 roku życia, a także u pacjentów powyżej 55 roku życia.
Analiza porównawcza publikacji naukowych z ostatnich 10 lat wskazuje, że terapia PUVA jest mniej skuteczna niż miejscowa terapia immunosupresyjna u pacjentów z łysieniem ogniskowym.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]

