Ekspert medyczny artykułu
Nowe publikacje
Fluorografia w ciąży: wpływ na płód, konsekwencje, co jest niebezpieczne
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
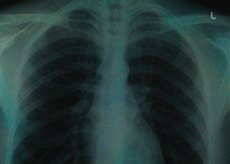
W środowisku medycznym toczy się wiele dyskusji na temat tego, czy fluorografię można wykonywać w czasie ciąży, ponieważ podczas fluorografii, która jest metodą rentgenowskiego badania wizualnego płuc, ciało jest narażone na promieniowanie jonizujące. A to promieniowanie może najbardziej zaszkodzić komórkom macierzystym zarodka.
Czy fluorografia jest obowiązkowa w czasie ciąży?
Jednak w naszej rzeczywistości pojawia się kolejne pytanie: czy fluorografia jest obowiązkowa w czasie ciąży? A odpowiedź na nie brzmi następująco: fluorografia klatki piersiowej nie jest uwzględniona w wykazie badań i badań lekarskich, które są wymagane na konsultacjach kobiet przy rejestracji kobiet w ciąży na opiekę położniczą. Przynajmniej nie jest to uwzględnione w oficjalnym dokumencie - Rozporządzeniu Ministerstwa Zdrowia Ukrainy nr 417 „O organizacji ambulatoryjnej opieki położniczo-ginekologicznej na Ukrainie” z dnia 15 lipca 2011 r.
Ale problemy nadal są możliwe. Kiedy kobieta w ciąży po raz pierwszy odwiedza klinikę dla kobiet, może zostać poproszona o wypełnienie Formularza świadomej zgody, w którym wyraża zgodę, cytując w tłumaczeniu: „na poddanie się wszystkim oferowanym mi metodom badania w odpowiednim czasie (laboratoryjnym, fizycznym, ultrasonograficznym) i, jeśli to konieczne, na badanie przez innych specjalistów (jeśli wskazane)”.
I dalej: „Potwierdzam, że ewentualna szkoda wynikająca z interwencji medycznych jest dla mnie mniej znacząca niż okoliczności, które skłoniły mnie do wyrażenia na nie zgody, dlatego dobrowolnie i świadomie wyrażam zgodę na zastosowanie wobec mnie proponowanego zestawu interwencji medycznych, a także innych interwencji medycznych, które uzupełnią i zapewnią odpowiedni proces leczenia. Poniżej jednak wskazuję interwencje medyczne, których odmawiam pod żadnym pozorem, z wyjątkiem przypadków bezpośredniego zagrożenia mojego życia i życia mojego dziecka lub wielokrotnego porozumienia ze mną”. I interwencja medyczna, której kobieta stanowczo odmawia, musi zostać wpisana.
Kobieta powinna jednak przynieść wyciąg z karty ambulatoryjnej, którą położnik-ginekolog otrzymuje od lokalnego terapeuty lub lekarza rodzinnego. Zawiera ona punkt 8 - Gruźlica w rodzinie, z podpunktem 8.1 - Wynik badania fluorograficznego/radiologicznego (z podaniem daty jego wykonania). Jeśli nie ma wyniku, to jest powód, aby wykonać badanie fluorograficzne w czasie ciąży...
Jednak w celu wykrycia gruźlicy – a każdy lekarz powinien o tym wiedzieć – oddaje się krew, wykonuje się test immunoenzymatyczny (ELISA) oraz analizę PCR; próbkę plwociny pacjenta bada się również pod mikroskopem metodą Ziehla-Neelsena, co umożliwia wykrycie Mycobacterium tuberculosis (lub pałeczki Kocha).
Poza tym warto, aby kobiety w ciąży wiedziały (i aby lekarze nie zapominali), że zmiany poziomu hormonów w czasie ciąży odbijają się na górnych drogach oddechowych: możliwy jest obrzęk i przekrwienie błony śluzowej, zwiększone wydzielanie śluzu z oskrzeli, a wraz z upływem okresu ciąży klatka piersiowa staje się szersza, a przepona unosi się o kilka centymetrów w górę.
Fluorografia przy planowaniu ciąży
Aby mieć pewność, że z wyprzedzeniem nie ma problemów z płucami, w szczególności, aby wykluczyć gruźlicę, położnicy i ginekolodzy zalecają wykonanie cyfrowej fluorografii podczas planowania ciąży. W jej przypadku, podobnie jak w przypadku zwykłej fluorografii, nie jest wymagane przygotowanie.
Jeśli w placówkach medycznych w Twojej okolicy nie ma cyfrowego fluorografu, radiolodzy zalecają wykonanie prześwietlenia klatki piersiowej. Po pierwsze, stan tkanki płucnej jest znacznie wyraźniej widoczny na zdjęciu rentgenowskim, a lekarzowi łatwiej jest postawić diagnozę. Po drugie, pojedyncza skuteczna dawka równoważna promieniowania jonizującego podczas prześwietlenia jest znacznie niższa niż podczas konwencjonalnej fluorografii - 0,1-0,3 mSv.
Najlepiej zaplanować poczęcie co najmniej trzy miesiące po tym, jak kobieta poddała się fluorografii.
Technika fluoroskopia w ciąży
Inni eksperci twierdzą, że technika wykonywania fluorografii w czasie ciąży wiąże się z użyciem specjalnego fartucha ochronnego, który służy ochronie macicy oraz narządów jamy brzusznej i miednicy.
Wśród lekarzy panuje również pogląd, że jakiekolwiek badanie z wykorzystaniem promieni rentgenowskich w ciąży można wykonać jedynie ze wskazań życiowych.
Wskazaniami do podjęcia działań w czasie ciąży są sytuacje zagrażające życiu przyszłej matki, które występują w następujących przypadkach: reakcje anafilaktyczne; odma i płynopłucnowa (przedostanie się powietrza lub wysięku do jamy opłucnej) oraz rozwijająca się atelektazja płucna; zatorowość płucna z płynem owodniowym; zatorowość płucna (u kobiet w ciąży podatnych na zakrzepicę żył głębokich); wstrząs kardiogenny (z hiperwolemią, zastojem żylnym w płucach, obrzękiem uogólnionym i niedotlenieniem tkanek); kardiomiopatia okołoporodowa (związana z przedrzucawką) itp.
Ale fluorografia nie jest stosowana w żadnej z powyższych sytuacji. Możesz zapytać, dlaczego? Ponieważ fluorografia nie jest metodą diagnostyczną. Medycyna zachodnia, na zalecenie WHO, w połowie lat 90. usunęła fluorografię z zakresu badań diagnostycznych - z powodu niewystarczających informacji, jakie obraz na obrazie fluorograficznym daje lekarzowi. W naszym kraju i w 13 innych krajach europejskich ta metoda radiologiczna jest stosowana tylko do pierwotnego wykrywania (przesiewowego) gruźlicy w populacji. Ale nawet jeśli zostanie wykryta zmiana w tkance płucnej w postaci zaciemnienia na obrazie, do postawienia diagnozy będzie wymagane prześwietlenie klatki piersiowej i odpowiednie testy.
Przeciwwskazania do zabiegu
Należy pamiętać, że wykonując konwencjonalną fluorografię klatki piersiowej (z obrazem zapisanym na kliszy), jednorazowa dawka promieniowania (tzw. efektywna dawka równoważna promieniowania jonizującego) wynosi 0,7-0,8 mSv (milisiwertów), a całkowita dawka roczna nie powinna przekraczać 1 mSv.
Jednocześnie niektórzy specjaliści uważają, że fluorografia we wczesnej ciąży jest absolutnie przeciwwskazana i dopuszczalne jest jej przeprowadzenie dopiero po 20. tygodniu ciąży. Ponadto w ciąży powinna być to fluorografia cyfrowa, czyli badanie przeprowadzane na nowocześniejszym sprzęcie. W przypadku fluorografii cyfrowej obraz rejestrowany jest nie na kliszy, ale na elektronicznej matrycy fotodiodowej, a pojedyncza dawka promieniowania wynosi 0,05-0,06 mSv.
Szkodliwość fluorografii w czasie ciąży
Jak fluorografia wpływa na ciążę? Według badań przeprowadzonych pod auspicjami American Academy of Family Physicians (AAFP), teratogenne działanie promieni rentgenowskich odpowiada za około 2% wszystkich wrodzonych wad wewnątrzmacicznych płodu.
Nadal jednak brakuje wiarygodnych, naukowo udowodnionych dowodów na szkodliwość fluorografii dla płodu w czasie ciąży. Zwłaszcza, że zarodek (płód) jest chroniony w macicy, a jego dawka promieniowania podczas badań rentgenowskich jest zwykle niższa niż dawka otrzymywana przez kobietę w ciąży. A jak ją zmierzyć, jeszcze nie wiadomo.
Tkanki embrionalne i płodowe, ponieważ komórki macierzyste są w procesie nieustannego podziału i różnicowania, są szczególnie wrażliwe na promienie rentgenowskie. Konsekwencje fluorografii – zgodnie z koncepcją bezprogowego działania promieniowania jonizującego – mogą być dość poważne nawet przy niskich dawkach. Chociaż w przypadku możliwych długoterminowych konsekwencji dokładne dawki promieniowania nie zostały określone, a nawet czas po zapłodnieniu (lub wiek ciążowy) jest przybliżony.
Wiek ciążowy i dawka promieniowania są najważniejszymi czynnikami w przewidywaniu potencjalnych skutków dla płodu. Raport Międzynarodowej Komisji Ochrony Radiologicznej (ICRP), Ciąża i promieniowanie medyczne, odnotował, że skutki promieniowania dla płodu występują przy około 50 mSv (0,05 Gy) na wszystkich etapach ciąży. Badania na gryzoniach wykazały, że mogą wystąpić wady rozwojowe i uszkodzenia ośrodkowego układu nerwowego. Szacuje się, że dawka 100 mSv (1 Gy) prawdopodobnie zabiłaby 50% zarodków, a dawka pięciokrotnie większa zabiłaby 100% ludzkich zarodków lub płodów w 18. tygodniu ciąży.
Eksperci z amerykańskiej Krajowej Rady ds. Ochrony Radiologicznej i Pomiarów (NCRP) w raporcie „Narażenie zarodka/płodu na działanie radionuklidów” zauważają, że długotrwałe (stochastyczne) skutki napromieniowania prenatalnego obejmują śmierć płodu, wady rozwojowe lub zwiększone ryzyko zachorowania na raka w późniejszym okresie życia.
Powikłania po zabiegu
Informacje naukowe na temat wpływu niskich dawek promieniowania na zapłodnioną komórkę jajową przed jej implantacją w jamie macicy i w pierwszych 3-4 tygodniach po zapłodnieniu są niezwykle ograniczone. Dla niektórych kobiet, które nie wiedziały o ciąży w momencie badania rentgenowskiego płuc, możliwymi konsekwencjami i powikłaniami fluorografii w czasie ciąży trwającej około dwóch tygodni jest poronienie. Zarodek składa się z zaledwie kilku komórek, a uszkodzenie nawet jednej z nich prowadzi do jego niezdolności do życia. Jeśli jednak zarodek przeżyje, istnieje duże ryzyko mutacji genów, które mogą skutkować rozwojem wad wrodzonych. Dlatego lekarze zalecają w takich przypadkach poddanie się badaniu przez genetyków, a na początku drugiego trymestru poddanie się badaniu USG płodu.
Od trzeciego do dziewiątego tygodnia ciąży może wzrosnąć częstotliwość występowania większych wad rozwojowych, gdyż w tym czasie następuje intensywna organogeneza – układanie się i kształtowanie narządów płodu; wzrost płodu może ulec spowolnieniu.
Większość badaczy zgadza się, że w okresie 16-25 tygodnia ciąży próg dawki promieniowania rentgenowskiego, które ma działanie teratogenne (szczególnie na funkcje mózgu), wzrasta do 100-500 mSv (0,1-0,5 Gy), ponieważ w tym okresie ośrodkowy układ nerwowy płodu jest mniej wrażliwy na promieniowanie. Jest to jednak tylko założenie teoretyczne.
Trwają badania mające na celu określenie ryzyka zachorowania na raka u dzieci na skutek prenatalnej ekspozycji na promieniowanie jonizujące.


 [
[