Ekspert medyczny artykułu
Nowe publikacje
Opryszczka wargowa we wczesnym okresie ciąży, w 1, 2 i 3 trymestrze ciąży
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
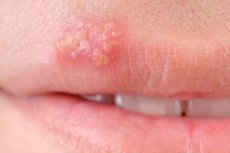
Najczęstszą infekcją wirusową w populacji ludzkiej, znaną współczesnej medycynie, jest opryszczka. Istnieje ponad dwieście odmian przedstawicieli rodziny wirusów „Herpesviridae”, z których tylko osiem uważa się za niebezpieczne dla nas. Usta są najczęstszą i najbardziej widoczną lokalizacją wysypek opryszczkowych. Pojawienie się gorączki, czyli pęcherzy na ustach, jest spowodowane głównie przez opryszczkę pierwszego typu, czasami - drugiego, tak zwane wirusy opryszczki pospolitej, które zarażają większość dorosłej populacji globu. Wielu lekarzy w ogóle nie wierzy, że ktoś mógłby tego uniknąć. Dlatego opryszczka na ustach w czasie ciąży nie jest rzadkim zjawiskiem, jedna na trzy kobiety w tym okresie koniecznie ma swędzące pęcherze.
Niezwykle rzadko zdarza się, aby dożyć wieku rozrodczego i nie zetknąć się z wirusem opryszczki pospolitej, biorąc pod uwagę jego powszechne występowanie w populacji ludzkiej. U większości kobiet ciąża po opryszczce na ustach nie powinna budzić szczególnych obaw, jeśli takie wysypki nie pojawiają się po raz pierwszy. Wskazuje to na to, że w organizmie pojawiły się już przeciwciała przeciwko temu wirusowi. W tym przypadku prawdopodobieństwo jego negatywnego wpływu jest uważane za znacznie niższe niż w przypadku pierwotnego zakażenia tuż przed poczęciem. W tym przypadku organizm kobiety nie miał jeszcze czasu, aby odpowiedzieć na agresję wirusa poprzez wytworzenie przeciwciał, a zanim uformuje się odpowiedź immunologiczna, co zajmie około półtora miesiąca, istnieje możliwość uszkodzenia jakichkolwiek narządów i tkanek, w tym zarodka.
Epidemiologia
Szacuje się, że odsetek światowej populacji zakażonej obydwoma typami opryszczki pospolitej wynosi 65-90% lub więcej. Pierwszy typ jest znacznie bardziej powszechny niż drugi, np. w USA 3,6 razy bardziej powszechny.
Statystyki pokazują, że tylko 10% kobiet w wieku rozrodczym nigdy nie miało opryszczki na ustach. Opryszczka na ustach „pojawia się” co najmniej raz na dziewięć miesięcy u co trzeciej kobiety w ciąży, a ponad 70% przypadków wysypki występuje w pierwszych miesiącach po urodzeniu dziecka.
Opierając się na wynikach badań nad obecnością charakterystycznych przeciwciał w organizmie, można z pewnością stwierdzić, że większość ludzi zaraziła się opryszczką typu 1 we wczesnym dzieciństwie, a typu 2, gdy zaczęli uprawiać seks.
Niektórzy ludzie są odporni na zakażenie wirusem opryszczki, podczas gdy inni, czyli większość, mają dziedziczną predyspozycję do zakażenia wirusem opryszczki, która jest przekazywana z pokolenia na pokolenie.
Przyczyny opryszczki na wardze w ciąży
Główną przyczyną pojawienia się wysypki opryszczkowej na ustach jest fizjologiczny spadek odporności przyszłej matki po poczęciu. Z reguły zdarza się to kobietom, które są zakażone przez długi czas, które napotkały takie wysypki przed ciążą lub w dzieciństwie. Wirus mógł łatwo istnieć w ich organizmie, nie dając się w żaden sposób poznać. Według statystyk zdarza się to dość często.
Najniższa obrona immunologiczna kobiety ciężarnej występuje w szóstym, ósmym i 20-28 tygodniu ciąży, kiedy powstają warunki sprzyjające rozwojowi „obcego organizmu”, a następnie aktywnie formują się jej własne organy. To właśnie w tym okresie jest najbardziej prawdopodobne, że nie tylko złapie jakąś infekcję z zewnątrz, ale także otrzyma wiadomość od infekcji, które do tej pory szczęśliwie drzemały w organizmie, w szczególności pęcherzy opryszczki na ustach.
Pierwotne zakażenie wirusem opryszczki pospolitej w czasie ciąży zdarza się rzadko, ale jest możliwe. Dlatego jeśli nie pamiętasz, że wcześniej miałaś takie wysypki, a dodatkowo ich pojawieniu się towarzyszą objawy charakterystyczne dla infekcji wirusowej (gorączka, osłabienie, bóle stawów), być może jest to właśnie Twój przypadek.
Najbardziej prawdopodobnym sposobem zarażenia jest kontakt z osobą chorą w ostrej fazie choroby. Szczególnie niebezpieczny jest płyn wypływający z pęcherzy na ustach osoby zakażonej. Jest on po prostu pełen wirusów. Niebezpieczna jest również ślina osoby chorej. Zakażenie może nastąpić poprzez pocałunek, przez ręcznik, naczynia, szminkę i inne przedmioty. Wirus może również przenieść się z osoby chorej na zdrową poprzez unoszące się w powietrzu kropelki z mikrocząsteczkami śliny lub wydzielinami nosowo-oskrzelowymi podczas mówienia, kaszlu, kichania.
Nosiciele wirusa w okresie utajonym mogą stanowić zagrożenie jedynie w przypadku bezpośredniego kontaktu z błonami śluzowymi i tylko pod warunkiem znacznego wniknięcia lub uszkodzenia integralności błony śluzowej lub skóry zdrowej osoby.
Zakażenie wirusem opryszczki pospolitej dowolnego typu może wystąpić podczas seksu oralno-genitalnego z zakażonym partnerem, a uszkodzenie integralności skóry nie jest konieczne. Opryszczka narządów płciowych jest pod tym względem dość podstępna, ponieważ większość zarażonych osób ma bezobjawową fazę aktywną lub objawy są tak zatarte, że pacjent nie zwraca na nie uwagi.
Innym źródłem zakażenia jest samozakażenie (dotknięcie wysypki najpierw rękami, a następnie innej części ciała). Na przykład możesz zarazić genitalia wirusem typu 1 podczas aktywnych pierwotnych wysypek na ustach. Jednak pojawienie się przeciwciał sześć tygodni po zakażeniu w dużej mierze neutralizuje tę możliwość.
 [ 9 ]
[ 9 ]
Czy opryszczka ma wpływ na ciążę?
Nie ma jednoznacznej odpowiedzi. Przynajmniej nawrót opryszczki na ustach kobiety ciężarnej jest uważany za zjawisko praktycznie bezpieczne, ponieważ matka ma już przeciwciała przeciwko niemu, które zostaną przekazane dziecku poprzez ogólny krwioobieg, a następnie przez mleko matki, chroniąc je przed zakażeniem przez pierwsze sześć miesięcy po porodzie.
Jeśli wierzyć statystykom, zdecydowana większość kobiet została zarażona wirusem opryszczki pospolitej niemal od dzieciństwa. Jednakże niemal wszystkie z nich, czasami więcej niż jeden raz, zostały matkami całkiem dostatnich i zdrowych dzieci.
Faktem jest, że gdy infekcja zostanie wprowadzona w okolicę ust, wirusy mnożą się lokalnie niezbyt daleko od miejsca wprowadzenia - w tym przypadku dotknięte zostają tkanki twarzy i zakończenia nerwowe nerwów twarzowych. Wirusy nie docierają do otrzewnej, a zwłaszcza do macicy przy opryszczce wargowej. Ponadto kobiety, u których czasami występowały wysypki opryszczkowe na ustach, po wytworzeniu odpowiedzi immunologicznej, stają się odporne na opryszczkę narządów płciowych wywołaną przez ten sam wirus.
Jednakże wirus opryszczki pospolitej w fazie aktywnej jest zdolny, jak uważają lekarze, do zarażenia płodu w macicy i spowodowania wad wrodzonych, obumarcia płodu i poronienia, jednak wszystko to jest istotne dla lokalizacji narządów płciowych. Zarówno pierwszy, jak i drugi typ, będąc aktywowane na narządach płciowych, mogą zarażać dziecko w macicy i podczas porodu. Pierwotna opryszczka narządów płciowych jest uważana za najbardziej niebezpieczną dla rodzenia dziecka, prawdopodobieństwo zakażenia płodu w tym przypadku szacuje się na 60%. Dotyczy to również nawracającej opryszczki, chociaż w tym przypadku ryzyko zakażenia jest zmniejszone.
Pierwotne zakażenie błony śluzowej ust kobiety w czasie ciąży mogłoby teoretycznie doprowadzić do uszkodzenia dowolnej tkanki do momentu wytworzenia się odpowiedzi immunologicznej, jednak w rzeczywistości prawie nigdy się to nie zdarza.
Jednak wysypki na ustach w czasie ciąży nie powinny być ignorowane. Należy je leczyć, i to nie samodzielnie, ale pod nadzorem lekarza.
Czynniki ryzyka
Osoby, których krewni są dobrze zaznajomieni z tą gorączką, mają duże prawdopodobieństwo zarażenia się opryszczką. Dziedziczność zwiększa prawdopodobieństwo zakażenia. Zaniedbanie norm sanitarnych i higienicznych również zwiększa ryzyko zakażenia.
Stany niedoboru odporności wywołane przyjmowaniem leków immunosupresyjnych, stresem, przeciążeniem fizycznym lub psychicznym, chorobami przewlekłymi, a także hipotermią i przeziębieniami zwiększają aktywność wirusa w organizmie i liczbę nawrotów.
W czasie ciąży aktywność komórek immunokiller jest fizjologicznie tłumiona w pierwszych miesiącach, aby umożliwić zapłodnionemu jaju swobodne wniknięcie do endometrium i rozpoczęcie rozwoju. To niedobór komórek NK wywołuje nawrót opryszczki uśpionej w organizmie.
Patogeneza
Wirus opryszczki pospolitej pierwszego typu z reguły atakuje błonę śluzową ust i oczu, skórę twarzy i szyi, twarz, nerwy trójdzielne, komórki rdzenia kręgowego, drugi - preferuje błonę śluzową i skórę narządów płciowych i odbytu. Ale oba te wirusy są dość wymienne i przy oralno-genitalnych pieszczotach seksualnych mogą stać się źródłem zakażenia o dowolnej lokalizacji.
Wirus opryszczki zwykłej dostaje się na błonę śluzową lub skórę zdrowej kobiety dowolną z wyżej opisanych dróg, przemieszcza się z krótkimi przerwami, omijając bariery ochronne, aż dotrze do komórki zakończeń nerwowych. Łącząc się z błoną komórkową, przenika do neuroplazmy, gdzie uwalnia się wirusowa deoksyrybonukleaza i po przejściu nieco dalej integruje się z aparatem genetycznym komórki nerwowej zwoju czuciowego. Tam osiada na zawsze, następuje jego replikacja, w wyniku której fragmenty wirusowego DNA integrują się z ludzkim DNA. Układ odpornościowy reaguje na to aktywacją immunocytów i produkcją przeciwciał, co powoduje „zachowanie” fragmentów wirusowej deoksyrybonukleazy w zwoju nerwu trójdzielnego.
Gdy tylko odporność człowieka spada, wirus podnosi głowę i zaczyna aktywnie się rozmnażać. Na wardze w pobliżu zakończenia nerwu trójdzielnego pojawiają się wysypki pęcherzowe. Podczas zaostrzenia powstaje wiele fragmentów wirusowego DNA, które migrują wzdłuż wypustek neuronu do warstwy nabłonkowej skóry i błony śluzowej, powodując powstawanie pęcherzy, powodując zmiany zwyrodnieniowe i martwicę nabłonka. Cykl replikacji wirusa opryszczki pospolitej wynosi dziesięć godzin. Z czasem organizm gospodarza rozwija odporność na określony typ wirusa, liczba i nasilenie zaostrzeń maleje.
Osoba jest aktywnym nosicielem wirusa, z reguły, w ciągu pierwszego roku po zakażeniu. W stanach niedoboru odporności okres ten ulega wydłużeniu, na przykład u osób zakażonych wirusem HIV.
Odporność rozwija się tylko przeciwko określonemu typowi wirusa. Dlatego osoby zakażone opryszczką wargową typu 1 nie zostaną nią zarażone przez genitalia, nie rozwinie się u nich opryszczkowe zapalenie rogówki ani panaritium, wywołane przez ten typ wirusa.
Objawy opryszczki na wardze w ciąży
Niezależnie od nazwy tej choroby - gorączki, przeziębienia, a nawet malarii, objawy opryszczki wargowej są takie same dla wszystkich, niezależnie od płci i wieku. Kobiety w ciąży nie są wyjątkiem. Etapy rozwoju okresu ostrego mają wyraźną sekwencję.
Pierwsze objawy są odczuwalne jako lekkie mrowienie i swędzenie w miejscu przyszłych wysypek. Odpowiada to stadium przemieszczania się wirusa wzdłuż komórek zakończeń nerwowych od zwoju nerwu trójdzielnego do tkanek nabłonkowych wargi. W tym momencie następuje aktywna replikacja wirusowego DNA. Zewnętrznie obszar wargi w tym miejscu jest lekko przekrwiony.
Następnie następuje faza zapalna – pojawienie się grupy (czasem jednej) pęcherzy z płynną zawartością, których rozmiar wzrasta. Procesowi temu towarzyszy świąd i ból.
W kolejnym etapie pęcherzyki, które osiągnęły największy rozmiar, pękają, a zawartość wypełniona genomami wirusa, gotowa do wprowadzenia do odpowiedniego obiektu, wylewa się. W miejscu pękniętych pęcherzyków pozostają owrzodzenia. Na tym etapie pacjent stanowi największe zagrożenie dla innych.
Następuje dalsza regresja - na owrzodzeniach tworzą się strupy, pod którymi następuje gojenie. Zazwyczaj w miejscu wysypki nie pozostają nawet ślady wysypki.
Najczęściej opryszczka na ustach pojawia się we wczesnych stadiach ciąży, jest to całkiem normalne w przypadku nawracającego wirusa, który staje się aktywny na tle naturalnego spadku odporności w tym okresie. Organizm matki nie jest w stanie kontrolować „przebudzonych” wirusów, skutecznie migrujących wzdłuż aksonów neuronów na obwód do miejsc pierwotnego zakażenia. Opryszczka na ustach, która pojawia się jako część zaostrzenia choroby w czasie ciąży w I trymestrze, jest uważana za niegroźną, jak również przez cały okres ciąży. W drugiej połowie ciąży odporność zwykle normalizuje się, a wysypki opryszczkowe pojawiają się znacznie rzadziej niż we wczesnych stadiach.
Pierwotne zakażenie często różni się od reaktywacji wirusa obecnością objawów ogólnego złego samopoczucia - bólu głowy i stawów, gorączki, osłabienia i nudności. Występują liczne specyficzne wysypki z silnym bólem. Chociaż niektóre mają niejasne objawy, mogą nie występować żadne objawy, takie jak wysypka, ale pozostają objawy podobne do ARVI.
Częste opryszczki na ustach w czasie ciąży mogą być objawem nieprawidłowego działania układu odpornościowego przyszłej matki. Taki stan należy zgłosić lekarzowi prowadzącemu. To właśnie rzadki przypadek, kiedy na tle obniżonej odporności infekcja może rozprzestrzenić się na płód.
Opryszczka warg sromowych w ciąży jest niepokojącym objawem i przyczyną poważnych powikłań ciąży, porodu i infekcji wertykalnej.
Komplikacje i konsekwencje
Śmierć płodu, poronienie samoistne, zakażenie wewnątrzmaciczne z późniejszymi zaburzeniami rozwojowymi, zakażenie noworodka i opryszczka noworodkowa - takie następstwa zakażenia wirusem opryszczki są możliwe jednak tylko wtedy, gdy jest on zlokalizowany na narządach płciowych kobiety ciężarnej.
Pierwotne zakażenie w pierwszym trymestrze ciąży opryszczką wargową nie stwarza poważnego zagrożenia, chociaż istnieje niewielkie ryzyko zakażenia odległych tkanek. Jeśli przyszła mama nie ma poważnego niedoboru odporności (nie liczy się fizjologiczna immunosupresja), to istnieje duże prawdopodobieństwo braku negatywnych skutków. Niebezpieczeństwo istnieje tylko w przypadku przeniesienia zakażenia na narządy płciowe.
Opryszczka na wardze w czasie ciąży w II trymestrze, ani pierwotna, ani tym bardziej nawracająca, nie jest niebezpieczna dla matki i dziecka. Reaktywacja uśpionego wirusa w tym okresie występuje znacznie rzadziej niż w początkowych stadiach. Niebezpieczeństwo, znowu, może pojawić się tylko w przypadku przeniesienia zakażenia na narządy płciowe w czasie zakażenia pierwotnego.
Herpes na wardze w ciąży w 3 trymestrze jest najbardziej niebezpieczny, gdy pierwotna infekcja następuje dosłownie w ostatnim tygodniu przed porodem. W takim przypadku matka może zarazić dziecko, opiekując się nim, nie zdając sobie sprawy, że to ona jest źródłem infekcji, a dziecko nie otrzymuje przeciwciał z mlekiem matki. Prawdopodobieństwo takiego zakażenia szacuje się na 30-60%. Nawet przy nawracającej opryszczce bezpośrednio przed porodem prawdopodobieństwo zakażenia noworodka wynosi 3%.
Nawrót opryszczki na ustach w czasie ciąży nie jest uważany za niebezpieczny, jednak nadal zaleca się unikanie traumatycznych zabiegów podczas porodu. Ponadto samodzielne leczenie wysypki opryszczkowej może być niebezpieczne. Doustne leki przeciwwirusowe mogą wyrządzić więcej szkód rozwijającemu się płodowi niż opryszczka wargowa u matki.
Diagnostyka opryszczki na wardze w ciąży
Lekarze dobrze znają objawy kliniczne zmian opryszczkowych, jednak przewlekłe formy infekcji często przebiegają nietypowo lub całkowicie bezobjawowo. Dlatego ostateczny punkt diagnozy stawia się zazwyczaj po badaniach laboratoryjnych. Klasyczne i nowoczesne badania krwi oraz zeskrobin z dotkniętej powierzchni skóry (błony śluzowej) dają dość pouczającą odpowiedź dotyczącą infekcji i rodzaju wirusa.
Diagnozę malarii na ustach w czasie ciąży przeprowadza się różnymi metodami.
Najbardziej pouczającą metodą jest reakcja łańcuchowa polimerazy. Jest to nowoczesna metoda, która pozwala wykryć wirusowe DNA w materiale biologicznym (zawartość pęcherzyków, zeskrobiny komórkowe, krew) nawet na początkowych etapach zakażenia, gdy nie ma jeszcze przeciwciał przeciwko wirusowi. Jej główną wadą jest to, że obecność wielu kopii DNA nie pozwala ocenić ciężkości procesu zachodzącego u pacjenta.
Spośród metod oznaczania przeciwciał do antygenów stosuje się obecnie najpopularniejszą analizę immunoenzymatyczną (serologiczną). Nie pozwala ona na wykrycie zakażenia w początkowych stadiach choroby (kiedy nie ma przeciwciał), ponadto stężenie przeciwciał nie zawsze odpowiada ciężkości procesu. Zaleca się jego wykonanie co najmniej dwa razy w odstępie siedmiu do dziesięciu dni, aby zobaczyć dynamikę miana przeciwciał.
Analiza immunofluorescencyjna pozwala na określenie antygenów wirusa opryszczki pospolitej w biomateriale poddanym działaniu specjalnego związku, który powoduje fluorescencję w momencie ich obecności.
Analiza cytomorfologiczna pozwala na wykrycie wirusów w rozmazach barwionych specjalnymi środkami przy użyciu mikroskopu świetlnego.
Badania wirusologiczne opierają się na izolacji wirusa w pożywkach hodowlanych uczulonych tkanek. Metoda ta charakteryzuje się wysoką czułością (około 100%) i taką samą swoistością. Jednocześnie jej wysoki koszt, złożoność i czas realizacji (czasami nawet do dwóch tygodni) sprawiają, że nie nadaje się do powszechnej praktyki medycznej.
Aby ustalić dokładną diagnozę, wskazane jest zastosowanie kilku metod badawczych. Fałszywie pozytywne wyniki mogą być uzyskane z powodu niewystarczającej sterylizacji instrumentów laboratoryjnych po wcześniejszych testach. Na fałszywie negatywne wyniki ma również wpływ czynnik ludzki: niewłaściwe pobranie biomateriału, jego przechowywanie, transport. Niskiej jakości odczynniki mogą również powodować fałszywy wynik.
Diagnostykę instrumentalną (badanie USG) stosuje się w celu monitorowania stanu płodu u zakażonej kobiety, aby móc szybko zareagować w przypadku wystąpienia niepożądanych objawów.
Diagnostyka różnicowa
Diagnostykę różnicową przeprowadza się w przypadku zapalenia jamy ustnej alergicznego lub aftowego, liszajca, zakażeń bakteryjnych i grzybic.
Leczenie opryszczki na wardze w ciąży
Terapia opryszczki u kobiet w ciąży polega na stosowaniu głównie zewnętrznych leków przeciwwirusowych, których substancją czynną jest acyklowir. Jest to pierwsza substancja o działaniu przeciwwirusowym, której wpływ w czasie ciąży został dobrze przebadany.
Maści na opryszczkę na ustach w czasie ciąży są sprzedawane w aptekach bez recepty, jednak nie należy ich stosować bez wiedzy lekarza. Chociaż nie mają znaczącego działania ogólnoustrojowego, mogą powodować działania niepożądane.
Na przykład krem Acyclovir ma działanie przeciwwirusowe. Jest stosowany w przypadku infekcji ust i twarzy. Aktywny składnik kremu jest dobrze wchłaniany przez powierzchnię pęcherzy i wnika do komórek dotkniętych wirusem. Enzym wirusowy kinaza tymidynowa katalizuje reakcję fosforylacji acyklowiru do trifosforanu, który ma powinowactwo do enzymu wirusowego, który katalizuje syntezę jego DNA. Ta właściwość pomaga trifosforanowi acyklowiru hamować aktywność enzymatyczną enzymu wirusowego i z jego pomocą integrować się z łańcuchem DNA wirusa, zatrzymując jego reprodukcję i zmuszając wirusa do przejścia w „tryb uśpienia”. Krem nakłada się wacikiem na dotkniętą wargę raz na cztery godziny. Zwykle gojenie następuje dość szybko. Zgodnie z instrukcją nie stosuje się go dłużej niż pięć dni.
Krem Fenistil Pencivir można również stosować na opryszczkę na ustach w czasie ciąży. Jego składnik aktywny penciclovir wykazuje działanie przeciwwirusowe, skierowane głównie przeciwko rozmnażaniu się wirusa opryszczki pospolitej. Po nałożeniu na skórę z pęcherzykami nie jest wykrywany w krwiobiegu ogólnoustrojowym, ale szybko zatrzymuje rozmnażanie się wirusa i zaostrzenie ustaje. Krem stosuje się co dwie godziny przez nie więcej niż cztery dni z rzędu. Środki ostrożności i cechy stosowania są podobne do poprzedniego środka.
Można zastosować środek na bazie naturalnej (składnikiem aktywnym jest oczyszczony ekstrakt z pędów ziemniaka) – żel Panavir na opryszczkę na ustach w czasie ciąży. Zawarte w ekstrakcie substancje bioaktywne mają zdolność blokowania syntezy wirusowego DNA, zapobiegając tym samym jego rozmnażaniu. Żel można stosować na skórę i błony śluzowe w miejscach wysypek. Pięciokrotne leczenie wykonuje się codziennie przez cztery lub pięć dni.
Każdy zewnętrzny preparat może powodować miejscowe reakcje alergiczne. Podczas jego stosowania zaleca się założenie rękawiczek na dłonie, a po zabiegu - dokładne umycie rąk.
Skuteczność leczenia jest większa, jeżeli zostanie rozpoczęte w fazie prodromalnej, gdy objawy dopiero zaczynają się rozwijać.
Gdy pęcherze zaschną i rozpocznie się końcowa faza „tworzenia strupów”, można zastosować środki zmiękczające i regenerujące, np. olejowy roztwór witamin A i E (Aevit) lub olej rokitnikowy.
Ból łagodzony jest za pomocą żelu z lidokainą lub maści z benzokainą.
W czasie ciąży w większości przypadków nie przepisuje się doustnych i pozajelitowych leków przeciwwirusowych. W wyjątkowych przypadkach, gdy istnieje ryzyko powikłań, mogą być one przepisane przez lekarza.
Oprócz leków przeciwwirusowych, działanie przeciwwirusowe wykazują również pomadki higieniczne: Higiena-opryszczka, balsam do ust przeciw opryszczce i inne, które mają naturalny (jak twierdzą producenci) skład i według opinii są dość skuteczne.
Oprócz leczenia, każda kobieta w ciąży, a w szczególności zakażona wirusem opryszczki, powinna zadbać o swoją odporność. Przede wszystkim zadbać o pełnowartościową dietę, w tym wszystkie niezbędne produkty zawierające witaminy i mikroelementy, a także przyjmować kompleksy witaminowe przeznaczone dla przyszłych matek.
Fizjoterapia może uzupełniać, a nawet zastępować leki. Zabiegi powinien przepisać lekarz, ponieważ kobieta w ciąży, oprócz swojego stanu, może mieć inne przeciwwskazania do niektórych zabiegów. W ostrej fazie opryszczki na ustach można zalecić naświetlanie ultrafioletem okolicy z wysypką i terapię laserem podczerwonym.
Środki ludowe
Tradycyjne receptury uzdrowicieli są z pewnością najbezpieczniejsze dla kobiet w ciąży. Jednak większość lekarzy podchodzi do nich sceptycznie. Oficjalna medycyna nie uznaje leczenia opryszczki tradycyjnymi metodami i dopuszcza łączenie ich z lekami przeciwwirusowymi jako dodatkowymi środkami zmiękczającymi i regenerującymi. A tradycyjne środki same w sobie są uważane za nieskuteczne. Jednak przemysł farmaceutyczny nie jest w stanie zaoferować jednego środka, który zniszczy wirusa opryszczki w organizmie. Dlatego możesz wypróbować niektóre z zaleceń tradycyjnych uzdrowicieli, nie zapominając o możliwej nietolerancji któregokolwiek ze składników.
Środki ludowe będą również skuteczniejsze, jeśli zaczniesz leczenie przy pierwszych objawach zaostrzenia. Zaleca się częste smarowanie ust następującymi improwizowanymi środkami:
- ubite białko jaja;
- pasta do zębów;
- nalewka farmaceutyczna z propolisu;
- pokroić ząbek czosnku lub cebulę i wcierać sok w skórkę;
- olej rokitnikowy;
- sok z liści olchy lub osiki, nadziemnej części bylicy piołunu;
- maść z jogurtu i kawy (wymieszaj ½ szklanki jogurtu, łyżkę kawy rozpuszczalnej, dwa ząbki czosnku przeciśnięte przez praskę, łyżkę miodu i mąkę).
Można nakładać na pęcherzyki starte jabłko, czosnek lub ziemniaki. Leczenie ziołowe wysypki opryszczkowej przeprowadza się wytrwale, zaleca się nakładanie produktów na dotknięte obszary tak często, jak to możliwe i do momentu oczyszczenia skóry.
Maść na bazie wazeliny stosuje się z dodatkiem łyżeczki świeżo wyciśniętego soku z płatków nagietka lub naparu z szałwii w następujących proporcjach: łyżkę ziela parzy się przez 20 minut w 200 ml wrzącej wody, przecedza. Napar można stosować nie tylko do smarowania wysypek, ale także do płukania jamy ustnej przy opryszczkowym zapaleniu jamy ustnej.
Aby wzmocnić układ odpornościowy i zapobiec wysypkom, zaleca się przyjmowanie mieszanki orzechów włoskich i miodu trzy razy dziennie. Zaparza się ją przez miesiąc przed przyjęciem w chłodnym, ciemnym miejscu.
Homeopatia
Alternatywny kierunek medycyny, polegający na stosowaniu nieznacznych dawek leków, które prawie nigdy nie powodują skutków ubocznych, może być również bardzo przydatny w przypadku opryszczki na ustach u kobiet w ciąży. Leczenie homeopatyczne ma na celu aktywację obronności organizmu i przezwyciężenie choroby. Schematy leczenia są zawsze przepisywane indywidualnie.
Na opryszczkę na ustach stosuje się Rhus toxicodendron, Acidum nitricum, Graphit, Apis mellifica, Atropa Belladonna, Mercurius solubilis. Preparaty homeopatyczne powinien przepisać specjalista, wtedy efekt będzie oczywisty.
W aptekach można kupić specjalny lek przeciwherpetyczny Herpes simplex-Nosode-Inyel. Lek ten wytwarza się z wirusa opryszczki pospolitej w homeopatycznych rozcieńczeniach. Tak zwane leki heteronosodowe, łuszczycowe, kiłowe, rzeżączkowe, są od dawna z powodzeniem stosowane w homeopatii. Są wytwarzane z tkanek lub wydzielin chorej osoby lub zwierzęcia, które są sterylizowane w procesie produkcyjnym i nie zawierają już patogenów. Leki te nie są szczepionkami.
Herpes simplex-Nosode-Inyel ma działanie wzmacniające układ odpornościowy, oczyszczające i detoksykujące. Jest opracowany i stosowany w leczeniu infekcji wirusem opryszczki dowolnego typu i lokalizacji. Nie ma przeciwwskazań.
Jest to roztwór w ampułkach. Można go stosować w formie zastrzyków lub roztworu do picia.
Iniekcje podaje się domięśniowo, śródskórnie lub podskórnie. Zawartość ampułki można wypić bez rozcieńczania lub rozpuścić w czystej wodzie (objętość - 100 ml), popijając małymi łykami przez cały dzień w równych odstępach czasu.
Kompatybilny ze wszystkimi lekami.
Należy zauważyć, że w wyniku przyjmowania tego leku często występuje zaostrzenie choroby. Jest to interpretowane jako korzystny sygnał, że układ odpornościowy został aktywowany i odpowiedział na leczenie. Skuteczniejsze będzie stosowanie Herpes Simplex-Nosode-Inyel po cyklu drenażu ciała w ciągu dwóch lub trzech tygodni poprzedzających leczenie Galium-Heel i/lub Lymphomyosot.
W leczeniu pacjentów zakażonych opryszczką można stosować różne leki z serii Heel: Aflubin, Anaferon, Arbidol, Immunal, Engystol i inne.
Zapobieganie
Planując ciążę, dobrym pomysłem jest, aby oboje przyszli rodzice przebadali się na obecność przeciwciał przeciwko wirusowi opryszczki, nawet jeśli nie pamiętają żadnych zaostrzeń z wysypką. Przynajmniej jeśli kobieta w ciąży dostanie opryszczkę na wardze, będzie wiedziała o swoim stanie.
Kobiety w ciąży seropozytywne powinny starać się unikać zaostrzeń choroby, jeśli to możliwe, utrzymując swój układ odpornościowy w normie, nie przechładzając się, będąc mniej nerwowymi i nie przesadzając z leczeniem lekami przeciwwirusowymi bez porady lekarskiej. Ponieważ przeciwciała w organizmie powstają tylko na typ wirusa, którym pacjent jest zarażony, a artykuł dotyczy opryszczki na ustach, która jest uważana za najbezpieczniejszą, to osoby zakażone nie powinny zapominać o środkach ostrożności.
Niezainfekowane kobiety w ciąży powinny jeszcze bardziej uważać na zasady bezpieczeństwa – higienę osobistą, a także nauczyć swojego partnera, aby myślał tak samo. Opryszczka na ustach w czasie ciąży może wywołać zakażenie, a podczas seksu oralnego – jeszcze bardziej niebezpieczną formę genitalną. Kontakt oralno-genitalny z zarażonym partnerem w ostatnich stadiach ciąży jest uważany za szczególnie ryzykowny.
Kobiety w ciąży powinny unikać całowania się i innego kontaktu fizycznego z przyjaciółkami, przyjaciółkami, a nawet krewnymi, zwłaszcza jeśli mają drobne urazy na ustach. Regularnie myj ręce po powrocie do domu i po dotknięciu przedmiotów, które wspólnie użytkują. Nie dziel się szminką, papierosami, chusteczkami ani innymi podobnymi przedmiotami z nikim. Nie pij z cudzych kubków i szklanek.
Dla twojej informacji, wirus opryszczki żyje na plastiku do czterech godzin, na wilgotnych tkaninach - aż do wyschnięcia, na metalowych przedmiotach - do dwóch godzin. W temperaturze pokojowej i normalnej wilgotności powietrza wirus opryszczki pospolitej może pozostać żywy przez cały dzień, przy mrozie do -70℃ - pięć dni. Pół godziny w temperaturze 50℃ wystarczy, aby obumarł.
Jeżeli jednak dojdzie do zakażenia, to przy normalnej odporności organizmu nie stanowi ono zasadniczo wielkiego zagrożenia.
Nie przenoś zakażenia z ust na genitalia i oczy. Kontroluj swoje działania, nie drap wysypki, nie dotykaj jej brudnymi rękami, nie przekłuwaj pęcherzyków i nie zrywaj strupów. Oprócz ryzyka samozakażenia istnieje możliwość wprowadzenia zakażenia wtórnego.
Jeśli zarazisz się w ostatnich tygodniach ciąży, nie powinnaś całować dziecka, dopóki objawy całkowicie nie znikną. Powinnaś karmić je piersią w sterylnym bandażu ochronnym. Należy wziąć pod uwagę, że przeciwciała pojawiają się we krwi, a zatem i w mleku matki, dopiero po półtora miesiąca.

