Nowe publikacje
Pytania i odpowiedzi: co zrobić, gdy leki na depresję nie działają?
Ostatnia recenzja: 02.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
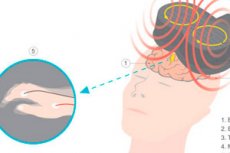
U około 30–40% pacjentów leki stosowane w leczeniu depresji i zaburzeń obsesyjno-kompulsywnych (OCD) nie przynoszą rezultatu, ale połowa z nich może odnieść korzyści z nieinwazyjnego zabiegu przeprowadzanego w gabinecie lekarskim.
Z okazji Narodowego Miesiąca Wiedzy o Zdrowiu Psychicznym, przypadającego w maju, rozmawiamy z psychiatrą Katherine Scangos, dr n. med. i dr n. med., współdyrektorką Programu Przezczaszkowej Stymulacji Magnetycznej (TMS) i Neuromodulacji na Uniwersytecie Kalifornijskim w San Francisco.
Według Scangosa, adiunkta psychiatrii klinicznej i współpracownika Instytutu Neurologii Weilla na Uniwersytecie Kalifornijskim w San Francisco, TMS to logiczny kolejny krok w przypadku wielu pacjentów, u których standardowe leczenie nie przyniosło oczekiwanych efektów.
Scangos jest szczególnie zadowolona z pacjentów, którzy odnieśli sukces w leczeniu TMS po długich okresach depresji. Podziwia tych, którzy byli w stanie na nowo nawiązać kontakt z rodziną i przyjaciółmi, robić plany i angażować się w działania, które odkładali.
Jak działa TMS?
Leczenie polega na dostarczaniu krótkich impulsów magnetycznych do mózgu za pomocą cewki elektromagnetycznej umieszczonej na głowie pacjenta. Powoduje to powstawanie prądów elektrycznych, które stymulują komórki nerwowe w określonych obszarach mózgu. U pacjentów z depresją obszarem docelowym jest grzbietowo-boczna kora przedczołowa, część mózgu zaangażowana w przetwarzanie poznawcze emocji. W przypadku OCD impulsy są dostarczane do innych części kory przedczołowej związanych z powtarzającymi się zachowaniami.
Większość naszych pacjentów przechodzi nowszą wersję TMS znaną jako przerywana stymulacja theta, która trwa tylko trzy minuty. Ponieważ nie jest wymagane znieczulenie, a skutki uboczne, jeśli występują, są minimalne (najczęściej podrażnienie skóry głowy), pacjenci mogą wrócić do domu lub do pracy bezpośrednio po zabiegu. Cykl leczenia zazwyczaj składa się z 20 do 30 sesji trwających od czterech do sześciu tygodni.
Jak szybko zaczyna działać?
Niektórzy pacjenci zaczynają czuć się lepiej po jednym do dwóch tygodni. Inni mogą potrzebować czterech tygodni lub dłużej. Depresja i OCD mogą być zaburzeniami trwającymi całe życie, a powtarzające się leczenie może być konieczne przez miesiące lub lata.
U pacjentów z depresją poddanych TMS połowa może doświadczyć co najmniej 50% redukcji objawów. U osób z OCD połowa może doświadczyć co najmniej 35% redukcji objawów.
Jakie są kryteria TMS?
Większość pacjentów cierpi na poważne zaburzenia depresyjne i przeszła kilka serii leczenia i konsultacji z więcej niż jednym terapeutą, zanim rozważyła TMS. Firmy ubezpieczeniowe zazwyczaj wymagają, aby pacjenci z depresją lub OCD, które często towarzyszą depresji, nie wykazali znaczącej poprawy po wypróbowaniu co najmniej dwóch leków. Pracujemy z pacjentami w wieku od około 21 do 70 lat, ale traktujemy każdego indywidualnie.
Dla kogo TMS nie jest odpowiednim rozwiązaniem?
Pacjenci z zaburzeniami lękowymi bez depresji mogą nie reagować na TMS. Osoby w ciąży, osoby z wysokim ryzykiem napadów padaczkowych, cierpiące na epilepsję lub mające metalowe implanty w głowie nie powinny poddawać się temu leczeniu.
TMS nie jest odpowiednim pierwszym krokiem dla pacjentów w kryzysie, którzy potrzebują natychmiastowej ulgi. Lek esketamina (Spravato) może poprawić nastrój w ciągu kilku godzin lub dni. Terapia elektrowstrząsowa (ECT) może łagodzić objawy szybciej niż TMS i jest skuteczniejsza. Wiąże się ona jednak ze stosowaniem znieczulenia i stymulacji elektrycznej w celu wywołania drgawek, co czyni ją bardziej inwazyjną niż TMS.
Badania eksplorują zastosowanie terapii w przypadku przewlekłego bólu, anoreksji, zespołu stresu pourazowego, schizofrenii, lęku i uzależnienia. Wyniki są zachęcające w przypadku niektórych, ale nie wszystkich, z tych schorzeń.
Czy pacjenci nadal przyjmują leki przeciwdepresyjne i poddają się terapii?
Prosimy pacjentów o kontynuowanie zwykłych leków i psychoterapii podczas TMS i przez co najmniej rok po leczeniu. Często leki przynoszą pewne korzyści, ale nie wystarczają, aby wyeliminować objawy. Zauważamy również, że pacjenci stają się bardziej podatni na psychoterapię w miarę postępu TMS i poprawy nastroju.
Skąd wiadomo, że stan pacjenta poprawia się?
Monitorujemy wyniki pacjentów za pomocą testu, który ocenia objawy takie jak zmniejszony apetyt i sen, trudności z koncentracją, smutek, napięcie wewnętrzne i powolność w wykonywaniu codziennych czynności. Szukamy również oznak, że emocje pacjentów uległy poprawie i że stają się oni bardziej towarzyscy i ekspresywni.
Odkrywamy, że wykonują prace domowe, być może pranie i gotowanie obiadu. Mówią nam, że dzwonią do przyjaciół, oglądają filmy i programy telewizyjne, które ich rozśmieszają – czynności, których nie robili od miesięcy lub lat. To bardzo satysfakcjonujące, gdy pacjenci osiągają ten etap zdrowienia.
