Ekspert medyczny artykułu
Nowe publikacje
Chirurgia bariatryczna
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Chirurgia bariatryczna jest dziedziną medycyny, która zajmuje się badaniem przyczyn, leczenia i zapobiegania otyłości.
Termin „bariatria” pochodzi od greckich słów „baros” – waga i „iatrics” – leczenie. Termin ten jest używany od 1965 roku. Bariatria obejmuje zarówno leczenie farmakologiczne, jak i chirurgiczne.
Operacje bariatryczne
„Złotym standardem” w chirurgii bariatrycznej są trzy rodzaje operacji:
- wszczepienie balonu wewnątrzżołądkowego (co, ściśle rzecz biorąc, nie jest operacją – jest to zabieg endoskopowy wykonywany ambulatoryjnie)
- operacja założenia opaski żołądkowej
- operacja pomostowania żołądkowego
Zgodnie z nowoczesnymi wymogami, wszystkie operacje bariatryczne muszą być wykonywane wyłącznie laparoskopowo - tj. bez szerokich nacięć chirurgicznych. Technologia ta pozwala znacznie złagodzić okres pooperacyjny i zmniejszyć ryzyko powikłań pooperacyjnych.
Balon silikonowy wewnątrzżołądkowy
Założenie balonu wewnątrzżołądkowego zalicza się do grupy zabiegów gastrorestrykcyjnych. Balony te mają na celu redukcję masy ciała, mechanizm ich działania opiera się na zmniejszeniu objętości jamy żołądka po jego wprowadzeniu do niej, co prowadzi do szybszego powstania uczucia sytości z powodu częściowego (zmniejszonego) wypełnienia żołądka pokarmem.
Balon wypełniony jest roztworem fizjologicznym, dzięki czemu przyjmuje kulisty kształt. Balon porusza się swobodnie w jamie żołądka. Napełnienie balonu można regulować w zakresie 400 - 800 cm3 . Samozamykający się zawór umożliwia odizolowanie balonu od zewnętrznych cewników. Balon umieszcza się wewnątrz bloku cewnika, przeznaczonego do wprowadzania samego balonu. Blok cewnika składa się z silikonowej rurki o średnicy 6,5 mm, której jeden koniec jest połączony z powłoką zawierającą opróżniony balon. Drugi koniec rurki pasuje do specjalnego stożka Luer-Lock podłączonego do systemu napełniania balonu. Rurka cewnika ma oznaczenia kontrolujące długość wprowadzonej części cewnika. Aby zwiększyć sztywność, wewnątrz pustej rurki umieszczony jest przewodnik. System napełniania z kolei składa się z końcówki w kształcie litery T. Rurki napełniającej i zaworu napełniającego.
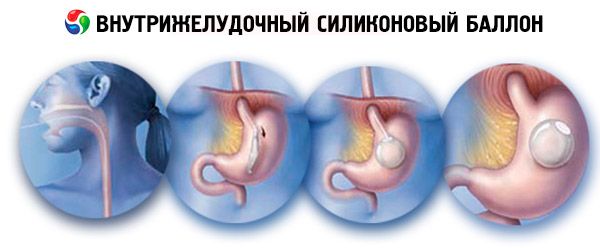
Według literatury różni autorzy podają różne wskazania do założenia balonu wewnątrzżołądkowego w celu skorygowania otyłości i nadwagi. Uważamy, że leczenie tą metodą jest właściwe, gdy nie ma przeciwwskazań.
Przeciwwskazania do stosowania balonu wewnątrzżołądkowego
- choroby przewodu pokarmowego;
- ciężkie choroby układu sercowo-naczyniowego i płuc;
- alkoholizm, narkomania;
- wiek poniżej 18 lat;
- obecność przewlekłych ognisk zakażenia;
- niechęć lub niezdolność pacjenta do przestrzegania diety;
- niestabilność emocjonalna lub jakiekolwiek cechy psychiczne pacjenta, które zdaniem chirurga sprawiają, że zastosowanie wskazanej metody leczenia jest niepożądane.
W przypadku BMI (wskaźnika masy ciała) mniejszego niż 35 balon wewnątrzżołądkowy stosuje się jako samodzielną metodę leczenia; w przypadku BMI większego niż 45 (otyłość olbrzymia) balon wewnątrzżołądkowy stosuje się w ramach przygotowania do późniejszego zabiegu operacyjnego.
Balon silikonowy wewnątrzżołądkowy przeznaczony jest do tymczasowego stosowania w leczeniu pacjentów cierpiących na nadwagę i otyłość. Maksymalny okres, w którym system może znajdować się w żołądku, wynosi 6 miesięcy. Po tym okresie system musi zostać usunięty. Jeśli balon znajduje się w żołądku przez dłuższy czas, sok żołądkowy, działając na ściankę balonu, niszczy ją, wypełniacz wycieka, balon zmniejsza swoją objętość, w wyniku czego balon może migrować do jelita z wystąpieniem ostrej niedrożności jelit.
 [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Technika montażu cylindra
Po standardowym premedykacji pacjent zostaje położony na lewym boku w sali endoskopowej. Dożylnie podaje się środek uspokajający (Relanium). Do przełyku wprowadza się sondę z przymocowanym do niej balonikiem. Następnie do żołądka wprowadza się fibrogastroskop, a obecność baloniku w jego jamie potwierdza się wizualnie, usuwa się prowadnicę z sondy i napełnia balon jałowym roztworem fizjologicznym chlorku sodu.
Płyn należy wstrzykiwać powoli i równomiernie, aby uniknąć pęknięcia balonu. Średnio objętość wypełnienia powinna wynosić 600 ml, pozostawiając jamę żołądka wolną. Po napełnieniu balonu fibrogastroskop wprowadza się do przełyku do poziomu zwieracza serca, balon jest wciągany do wpustu, a sondę usuwa się z zastawki brodawki sutkowej. W takim przypadku fibrogastroskop tworzy trakcję na balonie w przeciwnym kierunku, co ułatwia usunięcie przewodnika.
Po usunięciu samej sondy, balon jest sprawdzany pod kątem nieszczelności. Balon może być zainstalowany ambulatoryjnie w sali endoskopowej, bez hospitalizacji pacjenta.
Technika usuwania balonu
Balon usuwa się po całkowitym opróżnieniu go z płynu. W tym celu stosuje się specjalny instrument, składający się z igły o średnicy 1,2 mm przymocowanej do długiego sztywnego przewodnika - sznurka. Ten perforator wprowadza się przez kanał fibrogastroskopu do żołądka pod kątem 90 stopni do balonu. Następnie balon jest przemieszczany w kierunku części antralnej żołądka i staje się bardziej dostępny do manipulacji. Następnie przebija się ścianę balonu. Przewodnik z igłą jest usuwany, płyn jest usuwany za pomocą elektrycznego odsysania. W przypadku dwukanałowego fibrogastroskopu przez drugi kanał można wprowadzić kleszcze, za pomocą których balon jest usuwany z jamy żołądka.
Przed założeniem balonu należy wziąć pod uwagę, że sam zabieg nie gwarantuje znacznej utraty wagi. Balon wewnątrzżołądkowy pomaga zmniejszyć uczucie głodu, które dokucza pacjentom podczas diet. Przez następne 6 miesięcy pacjent będzie musiał przestrzegać diety niskokalorycznej, spożywając nie więcej niż 1200 kcal dziennie, a także zwiększyć swoją aktywność fizyczną (od prostych spacerów po regularne ćwiczenia, z których najlepsze są sporty wodne).
Ponieważ pacjent ma czas na wytworzenie i utrwalenie nowego warunkowego-bezwarunkowego odruchu żywieniowego, pacjenci nadal stosują dietę, która obowiązywała w czasie, gdy mieli założony balon wewnątrzżołądkowy, bez żadnej szkody dla siebie. Zazwyczaj masa ciała zwiększa się o 2-3 kg po usunięciu balonu. Ponowna instalacja balonu wewnątrzżołądkowego jest wykonywana pod warunkiem, że pierwsza jest skuteczna. Minimalny okres przed instalacją drugiego balonu wynosi 1 miesiąc.
Laparoskopowa pozioma gastroplastyka z użyciem bandażu silikonowego
Zabieg ten jest najczęściej wykonywanym na świecie zabiegiem w leczeniu pacjentów z nadwagą i otyłością.
Wskazania
- Otyłość.
Przeciwwskazania do bandażowania
- Choroby przewodu pokarmowego.
- Ciężkie choroby układu sercowo-naczyniowego i płuc.
- Alkoholizm, narkomania.
- Wiek poniżej 18 lat.
- Obecność przewlekłych ognisk zakażenia.
- Częste lub stałe stosowanie przez pacjentów NLPZ (w tym aspiryny).
- Niechęć lub niemożność przestrzegania diety przez pacjenta.
- Reakcje alergiczne na skład układu.
- Niestabilność emocjonalna lub jakiekolwiek cechy psychologiczne pacjenta, które zdaniem chirurga sprawiają, że zastosowanie wskazanej metody leczenia jest niepożądane.
Technika realizacji
Regulowana opaska silikonowa jest stosowana w tych samych przypadkach, co balon silikonowy do żołądka. Opaska jest uchwytem o szerokości 13 mm, który po zapięciu jest pierścieniem o obwodzie wewnętrznym 11 cm. Do uchwytu podłączona jest elastyczna rurka o długości 50 cm. Na uchwyt zakładany jest nadmuchiwany mankiet, który zapewnia regulowaną strefę nadmuchania na wewnętrznej powierzchni zespołu mankiet-uchwyt.
Po założeniu bandażu do zbiornika przymocowuje się elastyczną rurkę, z której wstrzykuje się płyn, a która z kolei jest wszczepiana pod rozcięgno w tkance przedniej ściany brzucha. Możliwe jest również wszczepienie w tkankę podskórną w projekcji przedniej ściany brzucha i pod wyrostek mieczykowaty, jednak w przypadku tych ostatnich metod, wraz z utratą wagi i spadkiem podskórnej tkanki tłuszczowej, implanty te zaczynają się konturować, co powoduje problemy kosmetyczne u pacjentów. Za pomocą mankietu zmniejsza się lub zwiększa rozmiar zespolenia. Uzyskuje się to poprzez zmianę nadmuchiwanego mankietu. Za pomocą specjalnej igły (5 cm lub 9 cm) przez skórę można regulować objętość płynu w zbiorniku, dodając lub usuwając go.
Mechanizm działania opiera się na utworzeniu tzw. „małego żołądka” o objętości 25 ml za pomocą mankietu. „Mały żołądek” jest połączony z resztą żołądka, która jest większa objętościowo, wąskim przejściem. W rezultacie, gdy pokarm dostaje się do „małego żołądka”, a baroreceptory są drażnione, powstaje uczucie sytości przy mniejszej objętości spożytego pokarmu, co prowadzi do ograniczenia spożycia pokarmu i w konsekwencji utraty wagi.
Pierwsze wstrzyknięcie płynu do mankietu wykonuje się nie wcześniej niż 6 tygodni po operacji. Średnicę zespolenia między komorami „małą” i „dużą” można łatwo dostosować, wprowadzając różne objętości płynu.
Szczególne cechy tej operacji to jej natura oszczędzająca organy, tzn. podczas tej operacji nie usuwa się żadnych organów ani części organów, mniejszy uraz i większe bezpieczeństwo w porównaniu z innymi metodami chirurgicznymi leczenia otyłości. Należy zauważyć, że ta technika jest zwykle wykonywana laparoskopowo.
Operacja pomostowania żołądkowego
Operacja jest stosowana u osób z ciężkimi postaciami otyłości i może być wykonywana zarówno metodą otwartą, jak i laparoskopową. Metoda ta odnosi się do operacji łączonych, które łączą składnik restrykcyjny (zmniejszający objętość żołądka) i bypass (zmniejszający obszar wchłaniania jelitowego). W wyniku pierwszego składnika następuje szybki efekt nasycenia z powodu podrażnienia receptorów żołądkowych przez mniejszą objętość spożywanego pokarmu. Drugi zapewnia ograniczenie wchłaniania składników pokarmowych.
„Mały żołądek” powstaje w górnej części żołądka o objętości 20-30 ml, która jest bezpośrednio połączona z jelitem cienkim. Pozostała duża część żołądka nie jest usuwana, ale po prostu wyłączana z pasażu pokarmu. Tak więc pasaż pokarmu odbywa się następującą drogą: przełyk – „mały żołądek” – jelito cienkie (pętla pokarmowa, patrz rysunek poniżej). Sok żołądkowy, żółć i sok trzustkowy dostają się do jelita cienkiego przez inną pętlę (pętla żółciowo-trzustkowa) i mieszają się tutaj z pokarmem.
Wiadomo, że uczucie sytości powstaje m.in. pod wpływem impulsów receptorów żołądkowych, które są aktywowane przez mechaniczne podrażnienie pokarmu trafiającego do żołądka. W ten sposób, zmniejszając rozmiar żołądka (który bierze udział w procesie trawienia), uczucie sytości powstaje szybciej, a w efekcie pacjent spożywa mniej pokarmu.
Okres odchudzania wynosi od 16 do 24 miesięcy, a utrata masy ciała osiąga 65 - 75% początkowej nadwyżki masy ciała. Kolejną zaletą zabiegu jest jego skuteczny wpływ na cukrzycę typu 2 i pozytywny wpływ na skład lipidowy krwi, co zmniejsza ryzyko rozwoju chorób sercowo-naczyniowych.
Do głównych powikłań po operacji pomostowania żołądkowego we wczesnym okresie pooperacyjnym należą:
- niepowodzenie zespolenia;
- ostre rozszerzenie małej komory;
- niedrożność w okolicy zespolenia Roux-Y;
- rozwój seroma i ropienia w okolicy rany pooperacyjnej.
W późnym okresie pooperacyjnym należy zwrócić uwagę na możliwość wystąpienia powikłań związanych z wyłączeniem części żołądka i dwunastnicy z procesu trawienia:
- niedokrwistość;
- niedobór witaminy B12;
- niedobór wapnia powodujący rozwój osteoporozy;
- polineuropatia, encefalopatia.
Ponadto może wystąpić zespół poposiłkowy, zwłaszcza przy spożywaniu dużych ilości słodkich pokarmów.
W celach profilaktycznych w okresie pooperacyjnym konieczne jest przyjmowanie multiwitamin, witaminy B 12 dwa razy w miesiącu w formie zastrzyków, preparatów wapnia w dawce 1000 mg na dobę, preparatów żelaza dla kobiet z zachowaną funkcją miesiączkową w celu zapobiegania rozwojowi anemii związanej z wyłączeniem części żołądka i dwunastnicy z trawienia. Aby zapobiec rozwojowi wrzodu trawiennego, zaleca się przyjmowanie omeprazolu przez 1-3 miesiące, 1 kapsułki na dobę.
Niektórzy autorzy uważają, że operacja pomostowania żołądkowego jest przeciwwskazana w pierwszych 18–24 tygodniach ciąży.

