Nowe publikacje
Dlaczego sen łagodzi stres: wyjaśnienie neurobiologiczne
Ostatnia recenzja: 02.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.

Badanie opublikowane w czasopiśmie Nature Reviews Neuroscience przez międzynarodowy zespół, w którego skład wchodził dr Rick Wasing z Woolcock Institute, przeanalizowało ponad dwie dekady badań nad zaburzeniami snu i wykazało, że dobry sen jest doskonałym antidotum na stres emocjonalny.
„Niektórzy mogą powiedzieć, że to powszechnie znany fakt, ale nasza praca wyjaśnia dlaczego” — mówi dr Wasing, który spędził ostatnie dwa lata nad projektem. „Przyjrzeliśmy się badaniom z zakresu neuronauki, neurochemii i psychologii klinicznej, aby uzyskać prawdziwe zrozumienie mechanizmów, które stoją za tym, jak sen pomaga nam radzić sobie z emocjonalnymi wspomnieniami”.
Zespół badaczy wykorzystał wiedzę naukową zgromadzoną w ciągu ponad 20 lat, aby odkryć, że regulacja niektórych neuroprzekaźników (takich jak serotonina i noradrenalina ) podczas snu ma kluczowe znaczenie dla przetwarzania wspomnień emocjonalnych oraz długoterminowego zdrowia psychicznego.
Chemia i obwody neuronowe
Serotonina bierze udział w wielu, jeśli nie we wszystkich aspektach uczenia się emocjonalnego, pomagając nam oceniać i rozumieć otaczający nas świat. Noradrenalina odpowiada za reakcję walki lub ucieczki i pomaga nam oceniać i reagować na niebezpieczeństwo. Oba neuroprzekaźniki są wyłączane podczas snu REM, co stwarza „naprawdę wspaniałą okazję dla mózgu do zaangażowania się w procesy, które nie są możliwe, gdy jesteśmy obudzeni” — wyjaśnia dr Wasing.
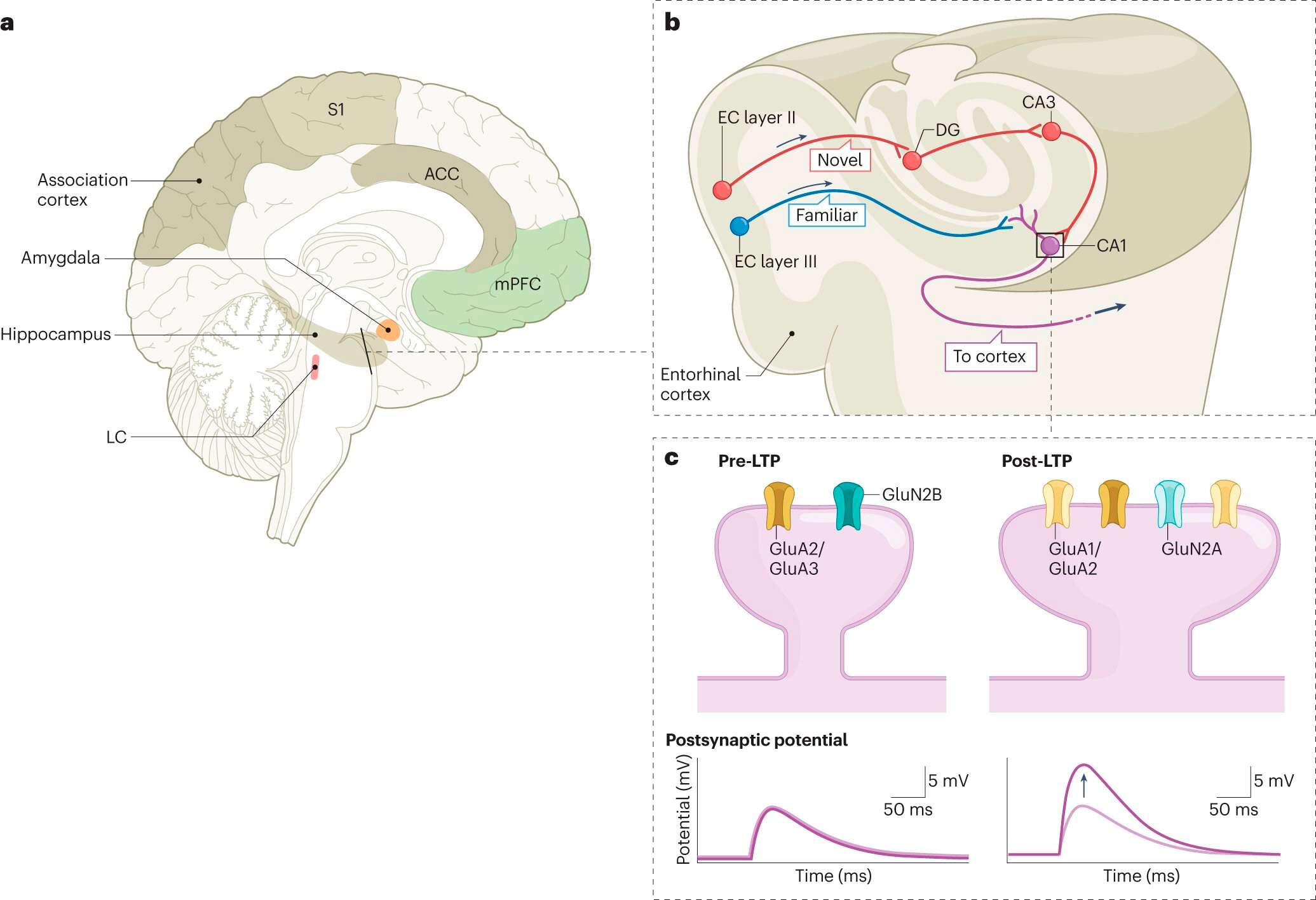
Podczas snu przetwarzane są wspomnienia emocjonalne na dwa główne sposoby, z udziałem hipokampa i ciała migdałowatego.
Nasz mózg przechowuje to, czego uczymy się każdego dnia, a hipokamp agreguje i kataloguje te nowe informacje w pamięci „nowości”. Jednocześnie, jeśli nowe doświadczenie jest emocjonalne, ciało migdałowate jest bardzo aktywne i jest połączone z autonomicznym układem nerwowym, powodując zwiększone tętno i inne reakcje fizyczne.
Podczas snu REM mózg reaktywuje te nowe wspomnienia, odtwarzając je raz po raz. Ale gdy układy noradrenergiczny i serotonergiczny są wyłączone, te wspomnienia mogą zostać przeniesione do „znajomego” magazynu bez wywoływania fizycznej reakcji „walki lub ucieczki”. Nie jest to możliwe, gdy jesteśmy obudzeni lub gdy osoby z zaburzeniami snu nie mają stałych okresów snu REM.
Nowe możliwości leczenia zaburzeń snu
Większość naszej wiedzy na temat przetwarzania informacji w mózgu pochodzi ze stosunkowo nowej dziedziny optogenetyki, która umożliwia aktywację lub hamowanie bardzo specyficznych typów komórek w sieci neuronowej. Pozwoliło to badaczom zobaczyć, które typy komórek i obszary mózgu biorą udział w kodowaniu wspomnień emocjonalnych.
Poziomy systemowe, obwodowe i molekularne śladu pamięci. Źródło: Nature Reviews Neuroscience (2024). DOI: 10.1038/s41583-024-00799-w
„Nasze badania wykazały, że na poziomie neuronów, receptorów i obwodów neuronalnych wyłączenie reaktywności ciała migdałowatego i stłumienie autonomicznego układu nerwowego podczas snu REM ma kluczowe znaczenie” – mówi dr Wasing.
Tworzenie „dobrych snów”
„Wiemy, że gdy ludzie cierpią na bezsenność lub inne zaburzenia snu, w wyniku których często się budzą, są narażeni na zwiększone ryzyko wystąpienia problemów ze zdrowiem psychicznym. Nasza hipoteza jest taka, że te pobudzenia powodują, że układ noradrenergiczny nie jest wyłączany przez długi czas (a może nawet jest nadaktywny), a zatem osoby te nie są w stanie regulować wspomnień emocjonalnych”.
„Rozwiązaniem jest próba dobrego snu, ale jak to zrobić? Wiemy, że dwie na trzy osoby cierpiące na bezsenność odnoszą korzyści z terapii poznawczo-behawioralnej na bezsenność (CBTI), ale opiera się to w dużej mierze na subiektywnych ocenach. Pacjent cierpiący na bezsenność po CBTI niekoniecznie staje się osobą dobrze śpiącą, nadal może mieć zaburzenia snu, ale CBTI pomaga mu lepiej sobie z nimi radzić”.
„Musimy krytycznie przyjrzeć się mechanizmom regulującym sen. Bardzo trudno jest skupić się na jednym układzie, ponieważ sen jest tak dynamiczny — układ noradrenergiczny jest wyłączony podczas snu REM, ale musi być aktywny podczas snu non-REM, więc nie można go po prostu wyłączyć na cały sen”.
„Potrzebujemy naprawdę kreatywnych pomysłów na to, jak opracować interwencję lub lek, który może ukierunkować te dynamiczne procesy zachodzące podczas snu i umożliwić tym systemom normalizację. Musimy dążyć do obiektywnych ulepszeń snu i sprawić, by osoby cierpiące na bezsenność znów dobrze spały”.
