Chirurgia bariatryczna
Ostatnia recenzja: 16.05.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Chirurgia bariatryczna
"Złoty standard" w chirurgii bariatrycznej to trzy rodzaje operacji:
- wprowadzenie balonu wewnątrzżołądkowego (który, ściśle rzecz biorąc, nie jest operacją - jest ambulatoryjną procedurą endoskopową)
- operacja opaski żołądka
- operacja pomostowania żołądka
Zgodnie z nowoczesnymi wymaganiami wszystkie operacje bariatryczne powinny być wykonywane wyłącznie laparoskopowo - tzn. Bez szerokich nacięć chirurgicznych. Technologia ta może znacznie ułatwić okres pooperacyjny i zmniejszyć ryzyko powikłań pooperacyjnych.
Wewnątrzżołądkowy balon silikonowy
Instalacja balonu wewnątrzżołądkowego odnosi się do grupy interwencji gastrycznych. Cylindry te mają na celu zmniejszenie masy ciała, mechanizm ich działania opiera się na zmniejszeniu objętości jamy żołądka, gdy jest wprowadzany do tego ostatniego, co prowadzi do szybszego tworzenia się uczucia nasycenia z powodu częściowego (zmniejszonego) napełniania żołądka pokarmem.
Balon wypełniony jest roztworem soli, dzięki czemu przyjmuje kulisty kształt. Balon swobodnie porusza się w jamie żołądka. Dostosuj wypełnienie balonu w granicach 400 - 800 cm 3. Samozamykający się zawór umożliwia odizolowanie balonu od zewnętrznych cewników. Balon jest umieszczony wewnątrz jednostki cewnika, zaprojektowanej do wkładania samego balonika. Blok cewnika składa się z silikonowej rurki o średnicy 6,5 mm, której jeden koniec jest połączony z powłoką zawierającą wydmuchiwany pojemnik. Drugi koniec rury pasuje do specjalnego stożka Luer-Lock połączonego z systemem napełniania balonu. Rurka cewnika stwarza ryzyko kontrolowania długości wstrzykniętej części cewnika. Aby zwiększyć sztywność, przewód jest umieszczony wewnątrz pustej rurki. System napełniający z kolei składa się z końcówki w kształcie litery "T". Rurka napełniająca i zawór napełniający.
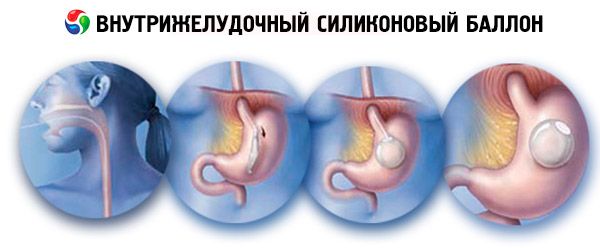
Zgodnie z literaturą różni autorzy podają różne wskazania do zainstalowania balonu wewnątrzżołądkowego w celu poprawy otyłości i nadwagi. Uważamy za wskazane, aby traktować tę technikę zawsze, gdy nie ma przeciwwskazań.
Przeciwwskazania do stosowania balonu wewnątrzżołądkowego
- choroby przewodu żołądkowo-jelitowego;
- ciężkie choroby sercowo-płucne;
- alkoholizm, narkomania;
- wiek jest krótszy niż 18 lat;
- obecność przewlekłych ognisk infekcji;
- niechęć lub niezdolność do przestrzegania diety pacjenta;
- niestabilność emocjonalna lub jakiekolwiek cechy psychologiczne pacjenta, które zdaniem chirurga powodują niepożądane stosowanie tej metody leczenia.
Przy BMI (wskaźnik masy ciała) mniejszym niż 35, balon wewnątrzżołądkowy stosuje się jako niezależną metodę leczenia, z BMI powyżej 45 (overcrossing), balon wewnątrzżołądkowy stosuje się jako przygotowanie do późniejszej operacji.
Wewnątrzżylowy balon silikonowy jest przeznaczony do tymczasowego stosowania w leczeniu pacjentów z nadwagą i otyłością. Maksymalny okres, w którym układ może znajdować się w żołądku, wynosi 6 miesięcy. Po tym okresie system musi zostać usunięty. Na znajduje więcej balonu w żołądku soku żołądkowego działając na ściance cylindra, niszczy się ostatnią, wyciek wypełniacz występuje to zmniejszenie rozmiaru balonu, powodując balon może migrować do jelita z występowaniem ostra niedrożność jelit.
Sposób montażu cylindra
Po standardowej premedykacji pacjent w gabinecie endoskopowym umieszczany jest po lewej stronie. Podaje się dożylnie środek uspokajający (Relanium). Sonda jest wprowadzana do przełyku z dołączonym do niej balonem. Następnie do żołądka wprowadza się włóknisty mikroskop prototypowy, a obecność balonu w jamie ustnej zostaje potwierdzona wzrokowo, przewodnik jest usuwany z sondy, a balon jest napełniany sterylnym roztworem soli chlorku sodu.
Ciecz należy wstrzykiwać powoli i równomiernie, aby uniknąć pęknięcia balonu. Średnio objętość do napełnienia powinna wynosić 600 ml, podczas gdy jama żołądka powinna pozostać wolna. Po napełnieniu balonu fibrogastroskop jest przenoszony do przełyku do poziomu pulpy serca, balon jest wyciągany do kardiologii i sonda jest usuwana z zaworu sutkowego. W tym przypadku za pomocą fibrogastroskopu trakcja cylindra jest wytwarzana w przeciwnym kierunku, co ułatwia usunięcie przewodu.
Po wyjęciu samej sondy, balon jest sprawdzany pod kątem przecieków. Balon może być zainstalowany w warunkach ambulatoryjnych w pokoju endoskopowym, bez hospitalizacji w szpitalu.
Metoda usuwania cylindra
Cylinder jest usuwany pod warunkiem całkowitego opróżnienia z niego cieczy. W tym celu stosuje się specjalne narzędzie, składające się z igły o średnicy 1,2 mm, wzmocnionej na długim sztywnym przewodzie - sznurku. Perforator ten przeprowadza się wzdłuż kanału fibroskopowego do żołądka pod kątem 90 stopni względem balonu. Balon przesuwa się do przedsionka żołądka i staje się bardziej dostępny dla manipulacji. Następnie ścianka cylindra jest perforowana. Przewód z igłą jest usuwany, ciecz jest usuwana przez pompę elektryczną. Z dwukanałowym fibrogastroskopem, przez drugi kanał, można wprowadzić kleszcze, za pomocą których balon jest usuwany z jamy żołądka.
Przed zainstalowaniem pojemnika należy pamiętać, że sama ta procedura nie gwarantuje znacznej utraty wagi. Balon do wstrzykiwania może zmniejszyć uczucie głodu, które prześladuje pacjentów podczas diety. W ciągu najbliższych 6 miesięcy, pacjent będzie musiał trzymać się niskokalorycznej diecie, spożywanie nie więcej niż 1200 kalorii dziennie, a także w celu zwiększenia ich aktywności fizycznej (od prostych spacery pieszo do regularnych ćwiczeń, z których sporty wodne są najlepsze).
Ponieważ pacjent ma czas, aby uformować i utrwalić nowy warunkowo nieuwarunkowany odruch pokarmowy, pacjenci, bez uszczerbku dla samych siebie, nadal stosują dietę, która była podczas pobytu ich balonu wewnątrzżołądkowego. Zwykle masa ciała po zdjęciu balonu wzrasta o 2-3 kg. Ponowna instalacja balonu wewnątrzżołądkowego jest wykonywana pod warunkiem, że pierwszy jest skuteczny. Minimalny okres przed instalacją drugiego cylindra wynosi 1 miesiąc.
Laparoskopowa gastroplastyka pozioma z użyciem bandaża silikonowego
Ta operacja jest najczęstsza na świecie w leczeniu pacjentów z otyłością i otyłością.
Wskazania
- Otyłość.
Przeciwwskazania do opatrunku
- Choroby przewodu żołądkowo-jelitowego.
- Ciężkie choroby sercowo-płucne.
- Alkoholizm, narkomania.
- Wiek jest mniejszy niż 18 lat.
- Obecność przewlekłych ognisk infekcji.
- Częste lub ciągłe przyjmowanie NLPZ przez pacjentów (w tym aspirynę).
- Niechęć lub niezdolność do przestrzegania diety pacjenta.
- Reakcje alergiczne na skład systemu.
- Niestabilność emocjonalna lub jakiekolwiek cechy psychologiczne pacjenta, które zdaniem chirurga powodują niepożądane stosowanie tej metody leczenia.
Techniki przeprowadzania
Regulowana opaska silikonowa jest stosowany w tych samych przypadkach jak balonu jest silikon. Opaska jest element ustalający 13 mm w szerokości, która jest zamocowana forma jest pierścień o długości wewnętrznego obwodu 11 cm. Do ustalający połączone elastyczną rurę o długości 50 cm. Przez uchwyt nałożony nadmuchiwany mankiet, który stanowi strefę kontrolowanego pompowania na wewnętrznej powierzchni zespołu tulei ustalający .
Po zastosowaniu bandaża wykonanego z elastycznego połączenia rurowego do zbiornika, z którego po wprowadzeniu płynu i który z kolei pod tkanką rozcięgna implanitruetsya przedniej ściany jamy brzusznej. Możliwe do przeprowadzenia implantacji samo do tkanki podskórnej w projekcji przedniej ściany jamy brzusznej i w ramach procesu mieczykowatego, ale z najnowszych technik w redukcji masy ciała i redukcji odpowiednio podskórne - wyprofilowane danych tłuszczowe implanty rozpoczęciem powoduje problemy kosmetyczne u pacjentów. Za pomocą mankietu zmniejsza się lub zwiększa wielkość zespolenia. Co osiąga się poprzez zmianę nadmuchanego mankietu. Używając specjalnej igły (5 cm lub 9 cm) przez skórę, można regulować objętość cieczy w zbiorniku przez jej dodanie lub usunięcie.
Mechanizm działania opiera się na stworzeniu przez mankiet tak zwanej "małej komory", której objętość wynosi 25 ml. "Mała komora" jest połączona z resztą żołądka za pomocą węższego węższego przejścia. W rezultacie, po spożyciu pokarmu w „małych” i komory podrażnienia barroretseptorov opracowanie poczucie sytości mniej pokarmu, co prowadzi do ograniczenia przyjmowanie pokarmu, a co za tym idzie straty ciężaru.
Pierwsze pompowanie cieczy do mankietu odbywa się nie wcześniej niż 6 tygodni po operacji. Średnicę zespolenia między "małymi" i "dużymi" komorami można łatwo regulować przez wprowadzenie różnych objętości płynu.
Osobliwością tej operacji jest jej zachowanie narządów, to znaczy podczas tej operacji narządy lub części narządów nie są usuwane, mniej urazów i większe bezpieczeństwo w porównaniu z innymi chirurgicznymi metodami leczenia otyłości. Należy zauważyć, że ta technika z reguły jest wykonywana laparoskopowo.
Działanie gastroshunt
Operację stosuje się u osób z ciężkimi postaciami otyłości i można ją wykonywać zarówno z dostępem otwartym, jak i laparoskopowym. Technika ta odnosi się do połączonych operacji, które łączą restrykcyjny składnik (zmniejszając objętość żołądka) i przetokę (zmniejszając obszar wchłaniania jelitowego). W wyniku pierwszego składnika pojawia się gwałtowny efekt nasycenia z powodu podrażnienia receptorów żołądkowych do mniejszej objętości spożywanego pokarmu. Drugi przewiduje ograniczenie wchłaniania składników żywności.
"Mała komora" powstaje w górnym żołądku w objętości 20 - 30 ml, która łączy się bezpośrednio z jelita cienkiego. Pozostała duża część żołądka nie jest usunięta, ale po prostu wyłącza się z upływu jedzenia. Tak więc przejście pokarmu odbywa się wzdłuż następującej ścieżki: przełyk - "mała komora" - jelito cienkie (przewód pokarmowy, patrz poniższy rysunek). Sok żołądkowy, sok żółciowy i trzustkowy dostają się do jelita cienkiego przez inną pętlę (pętla żółciowo-trzustkowa) i mieszają się z pokarmem.
Wiadomo, że uczucie nasycenia powstaje, w szczególności, z impulsu receptorów żołądka, które są aktywowane przez mechaniczną stymulację pokarmu wchodzącego do żołądka. W ten sposób, zmniejszając wielkość żołądka (biorącego udział w procesie trawienia), szybko powstaje uczucie sytości, w wyniku czego pacjent zużywa mniej jedzenia.
Okres utraty wagi wynosi od 16 do 24 miesięcy, a spadek masy ciała osiąga 65-75% początkowego nadmiaru masy ciała. Kolejną zaletą operacji jest skuteczny efekt w cukrzycy typu 2 i pozytywny wpływ na skład lipidowy krwi, co zmniejsza ryzyko wystąpienia chorób sercowo-naczyniowych.
Główne komplikacje po gastroshuntingu we wczesnym okresie pooperacyjnym to:
- niepowodzenie anastomoz;
- ostre rozszerzenie małej komory;
- niedrożność w obszarze zespolenia Roux-Y;
- rozwój szarego i ropiejącego w obszarze rany pooperacyjnej.
W późnym okresie pooperacyjnym należy zauważyć możliwość wystąpienia powikłań związanych z wykluczeniem części żołądka i dwunastnicy z procesu trawienia:
- anemia;
- niedobór witaminy B 12;
- niedobór wapnia z rozwojem osteoporozy;
- polineuropatia, encefalopatia.
Ponadto mogą występować zjawiska syndromu dumpingu, szczególnie w przypadku spożywania dużej liczby słodkich pokarmów.
W profilaktyce pooperacyjnej powinna podjąć multiwitaminy, witaminy dwukrotnie B12 miesiąc w formie zastrzyków, suplementów wapnia w dawce 1000 mg dziennie, suplementacji żelaza u kobiet z zachowaną menstruacyjny funkcję, aby zapobiec rozwojowi niedokrwistości związanej z zamykaniem części żołądka i 12 dwunastnicy jelita z trawienia. Aby zapobiec rozwojowi wrzodów trawiennych, zaleca się przyjmowanie omeprazolu przez 1 do 3 miesięcy, 1 kapsułkę dziennie.
Niektórzy autorzy uważają, że w ciągu pierwszych 18 do 24 tygodni ciąży operacja gastroshunt jest przeciwwskazana.


 [
[