Hipogalaktia
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.

Homo sapiens należy do klasy ssaków, a kiedy rodzi się dziecko, przełącza się z hematotrofii wewnątrzmacicznej na laktotrofię - karmiąc mleko matki (z łacińskiego mleka - mleko). Hipogalaktia jest po prostu brakiem mleka (z greckiej gali - mleka) u pielęgniarskiej matki, tj. Zmniejszenie laktacji lub wydzielanie mleka matki w dziennych objętościach, które nie spełniają w pełni potrzeb żywieniowych jej dziecka.
Termin ten, a także termin „oligogalaktia” (z greckich oligosów - niewiele i gala - mleko) jest używany dopiero po tym, jak mleko matki „pojawia się”, które zwykle występuje około 30-40 godzin po urodzeniu pełnokrotnego dziecka. Podaż mleka może rozpocząć się później niż zwykle (w ciągu pierwszych 72 godzin po porodzie), ale następnie jest wytwarzana w wystarczających ilościach, aw takich przypadkach definiuje się opóźnioną laktogenezę (obserwowaną u jednej trzeciej kobiet karmiących piersią). [1]
Epidemiologia
Według niektórych doniesień pierwotna niewydolność laktacyjna występuje u prawie 5% kobiet, pomimo odpowiedniej liczby karmienia i właściwej techniki karmienia.
A brak mleka 2-3 tygodnie po urodzeniu dziecka skarży się na co najmniej 15% zdrowych matek, które urodziły pierworodne, a w 80-85% przypadków hipogalaktia jest wtórna.
Przyczyny hipogalaktia
Specjaliści zidentyfikowali kluczowe przyczyny hipolaktii jako:
- Skomplikowany okres poporodowy;
- Hipoplazja gruczołów sutkowych (brak tkanki gruczołowej, która wytwarza mleko, chociaż wielkość piersi może być znacząca);
- Rozproszone zmiany piersi i inne formy zapalenia sutka;
- Zatrzymanie fragmentów łożyska w macicy po porodzie;
- Wrodzona lub indukowana przez leki hipoprolaktynemia - niedobór hormonu prolaktyny, która zapewnia produkcję mleka;
- Praca skomplikowana przez masywny krwotok wraz z rozwojem zespołu sheehan -Nieprzestrzenna niewydolność przysadki i zmniejszona produkcja prolaktyny;
- Niewystarczające poziomy kluczowego hormonu w karmieniu piersią - oksytocyna;
- Tłumienie odruchu wyrzucania mleka - odruch wyrzucania mleka - przez negatywne emocje, ból, stres.
Hipogalaktia może być również związana z problemami lakto- lub galactopoiesis - autokrynne utrzymanie już ustalonej laktacji. I tutaj najważniejszą rolą odgrywa wydalanie mleka z piersi (stopień jej opróżniania), to znaczy ssania go przez dziecko. Rezultat może być zmniejszenie ilości mleka na tym etapie:
- Nie karmisz dziecka wystarczająco często (nie na żądanie, ale „zgodnie z harmonogramem”) lub niepoprawnej techniki karmienia;
- Niezdolność dziecka do skutecznego ssania, szczególnie jeśli dziecko jest przedwczesne lub niską masą urodzeniową;
- Zaniedbanie dekantacji mleka resztkowego, aby uzyskać więcej informacji, patrz dekantowanie mleka matki: dlaczego i jak to się dzieje?
- Przeciążenie piersi - lactostasis, prowadzące do laktacyjne zapalenie sutka.
Czynniki ryzyka
Czynniki ryzyka nieodpowiedniego wydzielania mleka matki obejmują:
- Wiek matki karmionej piersią wynosi 36-40 lat lub starszych;
- Łagodne guzy macicy i jajników;
- Gestoza (późna toksyka) podczas ciąży;
- Cesarowa dostawa;
- Niewystarczające i/lub niewłaściwe odżywianie matki karmionej piersią;
- Utrudnienie kanałów gruczołów sutkowych;
- Komplikowanie dobrego uścisku noworodka wycofane sutki;
- Stres, depresja po porodzie (na które dotyczy prawie 20% kobiet w porodzie), zaburzenia neurotyczne;
- Operacja lub uraz piersi (z możliwym zaburzeniem kanałów mlecznych);
- Przedłużone stosowanie kortykosteroidów, leków moczopędnych, adrenomimetyków, hormonalnych środków antykoncepcyjnych, hormonalnej terapii zastępczej gestagenami;
- Cukrzyca;
- Otyłość;
- Czynniki psychospołeczne;
- Złe nawyki.
A ryzyko niedoboru prolaktyny jest zwiększone: dysfunkcja jajników, niedoczynność tarczycy, problemy z nadnerczami i układem podwzgórza-przysadka oraz niektórymi chorobami autoimmunologicznymi.
Patogeneza
Zarówno biochemicznie, jak i fizjologicznie, odpowiednie karmienie piersią zależy od laktacji, złożonego procesu produkcji mleka matki.
W niektórych przypadkach patogeneza jego niewystarczającej produkcji wynika z zmniejszonego wydzielania odpowiednich hormonów układu podwzgórza-przysadka: prolaktyny i oksytocyny. Biosynteza prolaktyny występuje w wyspecjalizowanych komórkach laktotroficznych przedniego płata gruczołu przysadki pod wpływem wysokiego poziomu estrogenu, a podczas ciąży rośnie liczba tych komórek i samej przysadki mózgowej.
Ponadto podczas ciąży prolaktyna jest syntetyzowana przez komórki warstwy decidycznej łożyska dzięki laktogenowi łożyska, hormon wydzielany z drugiego miesiąca ciąży, a prolaktyna jest zaangażowana w dojrzewanie gruczołów sutkowych do momentu porodu. Po urodzeniu poziom prolaktyny pozostaje wysoki tylko tak długo, jak trwa karmienie piersią. Ssulowanie wywołuje mechanizm, który pozwala wydzielanie prolaktyny, a zatem mleko. Jeśli karmienie piersią jest przerywane, prolaktyna spada z powrotem do wartości wyjściowej w ciągu dwóch tygodni.
Oxytocyna jest wytwarzana przez duże komórki neuroendokrynne w jądrach podwzgórza i transportowana do tylnego płata przysadki mózgowej, gdzie jest gromadzona, a następnie wydzielana do krwi. Podczas laktacji oksytocyna wchodząca do krwioobiegu odgrywa ważną rolę: indukuje skurcze komórek mioepitelialnych otaczających pęcherzyków gruczołu sutkowego, co prowadzi do uwolnienia mleka z piersi. Stres (zwiększony poziom kortyzolu we krwi) i interwencje medyczne podczas porodu mogą zmniejszyć uwalnianie oksytocyny, negatywnie wpływając na rozpoczęcie karmienia piersią.
Główny w mechanizmie zmniejszonej laktacji z niewystarczająco częstym karmieniem dziecka - brak niezbędnego poziomu stymulacji sutków w celu objawiania tak zwanego odruchu wyrzucania mleka. Jego istotą jest to, że ssanie aktywuje zakończenia nerwów czuciowych w sutku i jego otoczeniu, powstałe sygnały aferentne są przenoszone na podwzgórze, co prowadzi do uwolnienia oksytocyny we krwi. I ten hormon, jak wspomniano powyżej, „zmusza” komórki mięśni gruczołu sutkowego do kurczenia się i „wypychania” mleka z światła pęcherzykowego do przewodów.
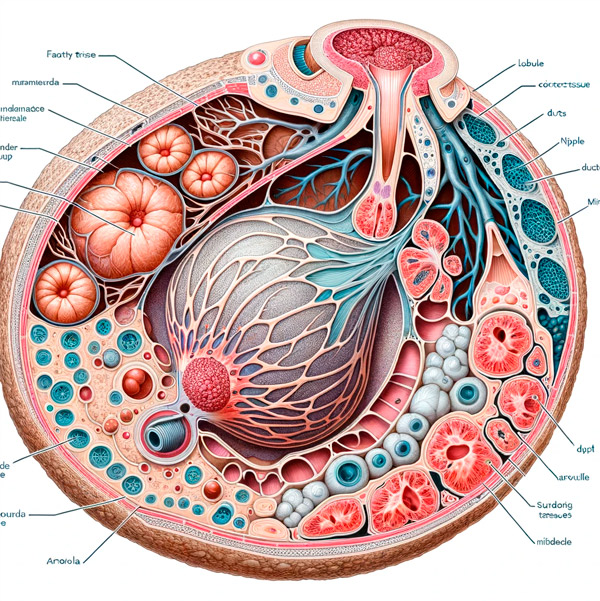
Jeśli część łożyska zostanie zachowana, istnieje wzrost poziomu progesteronu hormonu supresyjnego laktacji.
Niezdolność dziecka do skutecznego ssania z powodu przedwczesności wiąże się z niepełnym funkcjonalnym dojrzewaniem i praktycznym brakiem odruchu ssania; W dziecku urodzonym na semestrze problemy karmienia mogą wynikać z wrodzonych wad szczękowych (rozszczep rozszczepu) lub ankyloglossia - krótki frenalum.
Objawy hipogalaktia
Uznawane przez pediatryków za wiarygodne oznaki hipogalaktii obejmują:
- Utrata masy noworodka ˃7-10% początkowej masy urodzeniowej (przy odpowiednim karmieniu noworodki powinny odzyskać masę urodzeniową w ciągu dwóch tygodni);
- Niewystarczający i nieregularny przyrost masy ciała - mniej niż 500 g miesięcznie lub do 125 g tygodniowo (podczas gdy przyrost masy ciała w pełnym okresie w pierwszym miesiącu wynosi 600 g, a podczas każdego miesiąca pierwszego sześciu miesięcy życia - do 800 g);
- Zmniejszenie liczby oddawania moczu i defekacji (w wieku 3-5 dni dziecko może oddać mocz do 5 razy i wypróżniać do 4 razy dziennie, w wieku tygodnia powinno wynosić 4-6 oddawania moczu i 3-6 defekacji dziennie);
- Nieistotna ilość moczu, z moczem intensywnie żółtym, z ostrym zapachem;
- W przypadku rzadkiej defekacji spójność kału jest gęsta.
Oprócz niedowagi, letargu i częstego płaczu, oznaką głodu dziecka w hipogalaktii u matki składają się z bladej skóry i utraty tkanki turgorii, nieistotna ilość podskórnej tkanki na bagażniku i brzuchu (z spadkiem fałdów skóry w ogniskach na poziomie pępka), zmniejszającą się masy ciała w grupie. CM), a także wskaźnik tłuszczu (stosunek obwodu barku, uda i golenia).
U matki karmionej piersią objawy zmniejszonego wydzielania mleka matki obejmują niewystarczający obrzęk gruczołów sutkowych (wskazujący mleko „zbliżające się”) i brak mleka w piersi podczas dekantowania po karmieniu.
Gradacja
Stopnie hipogalaktii są określane jako odsetek codziennej potrzeby dziecka: przy braku mleka mniejszym niż 25% potrzeby - stopień i stopień (łagodny); od 25 do 50% - stopnia (umiarkowane); od 50 do 75% - iii (średnio); Ponad 75% - stopień IV (ciężki).
Formularze
Rozróżnienie między rodzajami hipogalaktii, takie jak:
- Wczesna hipogalaktia, gdy nie odnotowuje się niewystarczającej produkcji mleka matki od czasów urodzenia w pierwszej dekadzie;
- Późna hipogalaktia (rozwija się później w życiu);
- Pierwotna hipogalaktia, obserwowana u kobiet z pewnymi chorobami, patologią neuroendokrynną lub problemami anatomicznymi (niewystarczająca ilość tkanki gruczołowej w gruczołach sutkowych); Po poprzednich operacjach piersi; w opóźnieniu fragmentu łożyska lub po ciężkim porodzie z masywnym krwawieniem;
- Wtórna hipogalaktya, której czynniki sprawcze obejmują opóźnione karmienie piersią niemowlęcia po porodzie, niewłaściwy schemat żywienia, niepełne opróżnianie gruczołów sutkowych reszt mlecznych, nieuzasadnione karmienie butelek wzoru niemowlęcia itp.;
- Przejściowa lub przejściowa hipogalaktia z opóźnionym początkiem laktogenezy może wynikać z upałów, przeziębienia i innych dolegliwości pielęgniarskiej kobiety (z gorączką), zmian w jej stanie psycho-emocjonalnym, zmęczeniu, częstym pozbawieniu snu. Jest charakterystyczny dla kobiet z otyłością, cukrzycą zależną od insuliny i długotrwałego leczenia kortykosteroidami.
Laktacja może zmniejszyć się wraz ze wzrostem dziecka, a utrzymanie wymaganej ilości mleka, gdy dziecko się starzeje, może być problematyczne. Niemowlę zwykle potrzebuje około 150 ml/kg dziennie, a podczas gdy niemowlę o wadze 3,5 kg potrzebuje 525 ml mleka dziennie, niemowlę waży 6-8 kg wymaga 900-1200 ml.
Należy pamiętać, że po 3, 7 i 12 miesiącach laktacji występują tak zwane kryzysy głodowe: dziecko potrzebuje więcej mleka ze względu na rosnącą mobilność i zwiększone potrzeby żywieniowe w okresach najbardziej intensywnego wzrostu.
Komplikacje i konsekwencje
Hipogalaktia matki u dzieci prowadzi do odwodnienia i niedoboru energii białek - hipotrofia noworodka-z możliwym upośledzeniem wzrostu i rozwoju.
Ponadto powikłania i konsekwencje niewystarczającego spożycia mleka matki mogą objawiać się w zmniejszeniu złożonej obrony immunologicznej i zwiększonej podatności na choroby zakaźne, przede wszystkim wirusowe choroby oddechowe.
U matek z oligogalaktią, podczas karmienia piersią dziecko próbuje bardziej energicznie ssać, co w połączeniu ze zwiększonym czasem żywienia prowadzi do podrażnienia skóry sutkowej - z macerem, pęknięciem i stanem zapalnym.
Diagnostyka hipogalaktia
Jak zauważyli eksperci, często zdarza się, że kobiety są przekonane, że nie mają wystarczającej ilości mleka z powodu niespokojnych zachowań i częstego płaczu niemowlęcia. W celu zidentyfikowania hipogalaktii przeprowadzana jest diagnoza, która zaczyna się od zbierania anamnezy.
Pediatra bada dziecko, sprawdza wskaźniki jego ciała, ze słów matki rejestrują intensywność i naturę oddawania moczu i defekacji.
Aby zweryfikować niewystarczającą laktację, przeprowadzane są karmienie kontrolne: Ważenie dziecka przed i po nim, sprawdzanie poprawności wkładania piersi, uścisku dziecka na sutku, intensywności ssania i jego czasu trwania.
Wszelkie zmiany w jej piersiach podczas ciąży i po porodzie są omawiane z matką. Badania krwi na poziomie prolaktyny, estradiolu i progesteronu są również podejmowane.
Diagnoza instrumentalna ogranicza się do ultradźwięków gruczołów sutkowych. Jeśli podejrzewa się uszkodzenie przysadki, można wykonać CT i MRI mózgu. Jednak w większości przypadków staranne podejmowanie historii i kontroli są wystarczające do potwierdzenia diagnozy.
Diagnostyka różnicowa
Diagnoza różnicowa takich stanów, jak laktostaza, całkowity brak wydzielania mleka matki u matki - agalaktia i hipogalaktia, opóźnione początek laktacji, a także hipogalaktia i kryzys laktacyjny, to znaczy tymczasowy spadek produkcji mleka piersiowego z powodu początek hormonalnych zmian matki.
Konieczne może być skonsultowanie się z innymi specjalistami (mammolog, ginekolog, endokrynolog).
Z kim się skontaktować?
Leczenie hipogalaktia
Aby skorygować sytuację ze zmniejszonym wydzielaniem mleka matki, przede wszystkim konieczne jest przestrzeganie zasad udanego karmienia piersią i wprowadzenia jego techniki.
Na przykład optymalną metodą jest umieszczenie dziecka na obu piersiach, gdy są one całkowicie opróżnione w celu stymulowania laktacji, a także zapobiegania pękniętym sutkom. Karmienie jednej piersi nie powinno trwać dłużej niż 15 minut, dopóki nie będzie całkowicie pusta, a następnie - jeśli dziecko potrzebuje więcej mleka - kontynuuj karmienie drugiej piersi. Kolejne karmienie należy rozpocząć od tej piersi.
Szczegółowa narracja w materiałach:
Główne metody leczenia hipogalaktii:
Najczęściej używane leki są wymienione w publikacji - leki wzmacniające laktację
Zadaniem ciała matki jest wsparcie produkcji mleka z niezbędnym składem jakości dla dziecka i jest rozwiązane przez zwiększenie spożycia energii i składników odżywczych z żywności. Dlatego należy zwrócić szczególną uwagę na odżywianie i dietę w hipogalaktii, przeczytaj więcej:
Średnia matka karmiona piersią produkuje 850 ml mleka matki dziennie i musi spożywać wystarczającą ilość jedzenia, aby pokryć wszystkie elementy wydalane mlekiem. Podczas laktacji dzienne spożycie kalorii powinno wynosić co najmniej 2200-2500 kcal. Zalecane przez ekspertów Who Codzienne normy witamin to: witamina A - 1,2 mg; Witamina C - 100 mg; Witamina D-122,5 MCG; Witamina E - 11 MCG; ryboflawina (witamina B2) - 1,8 mg; pirydoksyna (witamina B6) - 2,5 mg; kwas foliowy (witamina B9) - 0,5 mg; Kwas nikotynowy w hipogalaktii (niacyna, nikotynamid, witamina B3 lub PP) - 18-20 mg. Niacyna jest niezbędna do układów koenzymów, które biorą udział w syntezy kwasów tłuszczowych i sterydów (w tym cholesterolu). Niedobór niacyny jest rzadki, ponieważ dzienne wymagania można zwykle spełniać poprzez spożywanie mięsa, ziarna i produktów mlecznych. Jeśli dieta kobiety pielęgniarskiej zapewnia odpowiednie ilości tej witaminy, suplementacja niacyny nie jest wymagana.
Aby zwiększyć ilość mleka matki, stosuje się zioła z efektem „mlekowym” (w postaci wywarów), w tym: kozieradka, koper włoskiego, anyż, lucerna, kozła (Galega), werbena, osicz mleczny, pokrzywie, owsiki (zwięzione), liść czerwonej maliny, strzępy wodne). Należy jednak wziąć pod uwagę skutki uboczne wielu środków ziołowych. Na przykład ziarno kozieradki mogą powodować hipoglikemię, zwiększoną BP i biegunkę; Galega - obniżony poziom BP i cukru we krwi; Oset mleczny - reakcje alergiczne i zdenerwowanie jelit.
Według ekspertów, dodatkowe wzór lub mleko dawcy powinny być podawane tylko wtedy, gdy konieczne jest medycznie (gdy wszystkie próby zwiększenia wydzielania mleka matki nie powiodły się), a wskazania do suplementacji obejmują powyższe oznaki głodu u niemowląt, a także gdy niskie laktację wynika z czynników, takich jak niewystarczająca gruczołowa tkanka w gruczołach sutka, itp.
Przeczytaj więcej w publikacjach:
Zapobieganie
Zgodnie z zaleceniami WHO zapobieganie zaburzeniu karmienia piersią obejmuje obserwację kobiety w ciąży przez położnika-gynecologa w celu zapobiegania powikłaniom ciąży i porodu oraz terminowego leczenia związanych z nimi chorób.
Podczas noszenia dziecka matki oczekiwane (szczególnie jeśli pierworodek oczekuje się w rodzinie) powinny przejść prenatalną edukację karmienia piersią, w tym szkolenie rodziców w metodach zapobiegania hipogalaktii, z których jednym jest harmonogram swobodnego żywienia: czas karmienia niemowlęcia powinien zależeć od jego potrzeb żywieniowych, w tym w nocy.
Prognoza
Wczesne umieszczenie dziecka do piersi, zapewnienie kohabitacji matki i dziecka przez całą dobę, ustanawianie reżimu żywieniowego na żądanie, a także odpowiednią opiekę medyczną w przypadku zmniejszonego wydzielania mleka piersiowego zapewnia korzystne prognozy dla większości form wtórnej hipogalaktyi.

