Ekspert medyczny artykułu
Nowe publikacje
Operacja pomostowania aortalno-wieńcowego
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
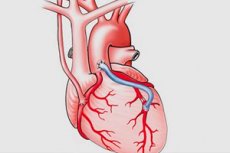
Pomostowanie aortalno-wieńcowe, pomostowanie tętnic wieńcowych, pomostowanie aortalno-wieńcowe (CABG) to zabieg chirurgiczny polegający na umieszczeniu „shuntów” (pomostów) wokół wąskich lub zablokowanych obszarów tętnic wieńcowych w celu przywrócenia prawidłowego dopływu krwi do serca. Zabieg ten został nazwany tak, ponieważ aortę i tętnice wieńcowe wykorzystuje się jako shunty.
Pomostowanie aortalno-wieńcowe i wszczepianie stentu: jaka jest różnica?
Pomostowanie tętnic wieńcowych i stentowanie to dwa różne rodzaje leczenia choroby wieńcowej (CAD), które są stosowane w celu przywrócenia prawidłowego dopływu krwi do mięśnia sercowego. Oto główne różnice między tymi procedurami:
Operacja pomostowania aortalno-wieńcowego (CABG):
- Istota zabiegu: Podczas ACS chirurg tworzy pomosty (shunty) wokół zwężonych lub zablokowanych obszarów tętnic wieńcowych, wykorzystując naczynia krwionośne pacjenta, najczęściej tętnicę piersiową wewnętrzną (tętnica piersiowa) lub tętnicę kończyn dolnych (tętnica odpiszczelowa). Te shunty tworzą pomosty, aby ominąć obszary tętnic dotknięte miażdżycą i zapewnić normalne ukrwienie serca.
- Inwazyjność: ACS jest inwazyjnym zabiegiem chirurgicznym, który wymaga znieczulenia ogólnego i nacięć w ścianie klatki piersiowej w celu dostępu do serca i naczyń krwionośnych.
- Wskazania: ACS bierze się zazwyczaj pod uwagę w przypadkach znacznego zwężenia lub zablokowania tętnic wieńcowych, zwłaszcza gdy u pacjenta występuje wiele chorych naczyń lub gdy inne metody leczenia, takie jak wszczepianie stentu, okazały się nieskuteczne.
Stentowanie (wszczepianie stentu do naczyń wieńcowych):
- Istota procedury: W przypadku stentowania, znanego również jako angioplastyka wieńcowa ze stentem, specjalista wprowadza elastyczną rurkę siateczkową (stent) do zwężonego odcinka tętnicy wieńcowej za pomocą cienkiego cewnika. Następnie stent jest pompowany i rozszerza naczynie, umożliwiając przywrócenie prawidłowego przepływu krwi do serca.
- Inwazyjność: Stentowanie jest mniej inwazyjnym zabiegiem niż ACS. Zazwyczaj wykonuje się je przez małe nacięcie w tętnicy, zazwyczaj w pachwinie lub nadgarstku, i można je wykonać w znieczuleniu miejscowym.
- Wskazania: Stentowanie jest często stosowane w leczeniu umiarkowanie lub umiarkowanie zwężonych tętnic wieńcowych lub pojedynczej zwężonej tętnicy. Może być również wykonywane jako część kompleksowego leczenia wielu zwężonych tętnic.
W zależności od cech i ciężkości CAB, a także ogólnego stanu pacjenta, lekarz może zdecydować, która metoda leczenia jest najbardziej odpowiednia. Czasami mogą zastosować kombinację obu metod w jednym przypadku. Ważne jest, aby decyzja została podjęta po dokładnej ocenie pacjenta i uwzględnieniu jego indywidualnych czynników ryzyka i stanu zdrowia.
Wskazania do zabiegu
Wskazania do zabiegu pomostowania aortalno-wieńcowego obejmują:
- Ciężka dławica piersiowa (dławica piersiowa stabilna lub niestabilna): Jeśli u pacjenta występuje silny ból w klatce piersiowej spowodowany zwężeniem lub zablokowaniem tętnic wieńcowych, którego nie można złagodzić za pomocą leków ani innych metod terapeutycznych, jako opcję leczenia można rozważyć zabieg pomostowania aortalno-wieńcowego.
- Ostry zawał mięśnia sercowego: W przypadkach ostrego zawału mięśnia sercowego, gdy część mięśnia sercowego nie otrzymuje wystarczającej ilości krwi z powodu zablokowanej tętnicy wieńcowej, pilną interwencją mającą na celu przywrócenie dopływu krwi może być pomostowanie aortalno-wieńcowe.
- Objawy dławicy piersiowej nieustępujące po leczeniu: Jeśli objawów dławicy piersiowej (takich jak ból w klatce piersiowej) nie można leczyć farmakologicznie lub innymi metodami, można rozważyć zabieg chirurgiczny.
- Liczne zwężenia tętnic wieńcowych: Jeżeli u pacjenta występują liczne zwężenia tętnic wieńcowych, może zostać zalecona operacja pomostowania aortalno-wieńcowego w celu przywrócenia prawidłowego przepływu krwi.
- Nieskuteczność innych metod leczenia: Jeśli inne metody leczenia, takie jak angioplastyka (placebo zamykające naczynie) lub stentowanie (wszczepienie stentu) okażą się nieskuteczne lub niemożliwe do zastosowania, jako alternatywę można rozważyć operację pomostowania aortalno-wieńcowego.
- Stan wymagający pomostowania aortalno-wieńcowego jako części innego zabiegu chirurgicznego: Czasami pomostowanie aortalno-wieńcowe może być wykonane jako część innego zabiegu chirurgicznego, takiego jak wymiana zastawki serca lub leczenie tętniaka aorty, gdy konieczne jest również przywrócenie przepływu krwi do serca.
Wskazania do operacji pomostowania aortalno-wieńcowego powinny być zawsze ustalane indywidualnie dla każdego pacjenta na podstawie jego historii medycznej i stanu serca. Decyzję o przeprowadzeniu operacji powinien podjąć lekarz specjalizujący się w leczeniu chorób serca.
Ryzyko związane z operacją pomostowania aortalno-wieńcowego
Pomostowanie tętnic wieńcowych (CABG) to zabieg chirurgiczny, który wiąże się z pewnym ryzykiem, tak jak każdy inny zabieg medyczny. Należy jednak pamiętać, że decyzja o poddaniu się CABG opiera się na ocenie korzyści i ryzyka, a w większości przypadków u pacjentów cierpiących na poważną chorobę wieńcową zabieg ten może znacznie poprawić jakość i długość życia. Oto niektóre ryzyka związane z CABG:
- Ogólne ryzyko związane z zabiegami chirurgicznymi: Jak w przypadku każdego zabiegu chirurgicznego, istnieje ryzyko infekcji, krwawienia, reakcji alergicznych na znieczulenie itp.
- Ryzyko powikłań kardiologicznych: Mimo że CABG wykonuje się w celu leczenia chorób serca, sam zabieg może wiązać się z ryzykiem powikłań kardiologicznych, takich jak zawał mięśnia sercowego (atak serca), zaburzenia rytmu serca (arytmia) itp.
- Ryzyko udaru: CSH może narazić Cię na ryzyko tworzenia się skrzepów krwi i ich przemieszczania się do mózgu, co może spowodować udar.
- Ryzyko uszkodzenia naczyń lub narządów: Naczynia lub otaczające narządy mogą zostać uszkodzone, gdy tworzone są shunty. Na przykład tętnica piersiowa wewnętrzna może zostać uszkodzona, gdy zostanie usunięta w celu użycia jako shunt.
- Ryzyko infekcji: Każdy zabieg chirurgiczny niesie ze sobą ryzyko infekcji w miejscu nacięcia lub wewnątrz ciała.
- Ryzyko wystąpienia reakcji alergicznych: U niektórych pacjentów mogą wystąpić reakcje alergiczne na leki lub materiały stosowane podczas zabiegu.
- Ryzyko stresu psychicznego: Już sam proces operacji i rekonwalescencji po niej może powodować u pacjenta stres i niepokój.
Przygotowanie
Przygotowanie do zabiegu pomostowania aortalno-wieńcowego (ACB) jest ważnym krokiem przed operacją serca, który obejmuje kilka etapów. Etapy te mają na celu zapewnienie bezpieczeństwa pacjenta i powodzenia operacji. Oto ogólny przegląd przygotowań do CABG:
- Konsultacja i ocena: Pierwszym krokiem jest konsultacja z kardiochirurgiem i kardiologiem. Lekarze oceniają serce i ustalają potrzebę wykonania ACS. W tym momencie mogą zostać wykonane dodatkowe badania, takie jak elektrokardiografia (EKG), echokardiografia i koronarografia, aby dokładniej zdiagnozować stan naczyń serca.
- Badania laboratoryjne: Pacjentowi mogą zostać zlecone badania laboratoryjne krwi, w tym morfologia krwi, biochemia i koagulogram, w celu oceny ogólnego stanu organizmu oraz sprawdzenia, czy nie występują zakażenia lub zaburzenia krzepnięcia.
- Przerwanie przyjmowania leków: Lekarze mogą zalecić tymczasowe przerwanie przyjmowania niektórych leków przed operacją. Może to obejmować leki przeciwzakrzepowe, leki przeciwagregacyjne (takie jak aspiryna) i niektóre inne leki. Ważne jest, aby postępować zgodnie z zaleceniami lekarza i nie przyjmować żadnych leków bez jego zgody.
- Przygotowanie do znieczulenia: W dniu operacji będziesz przygotowany do znieczulenia. Obejmuje to ograniczenie spożycia pokarmów i płynów przed operacją oraz omówienie historii choroby i stanu zdrowia z anestezjologiem.
- Przygotowanie do sali operacyjnej: Zostaniesz przygotowany do operacji, włączając w to procedury higieniczne i przygotowanie sali operacyjnej.
- Zgoda na operację: Przed operacją będziesz poproszony o podpisanie zgody na ACS po otrzymaniu wszystkich niezbędnych informacji o ryzyku i korzyściach związanych z operacją.
- Wsparcie moralne: Ważne jest wspieranie emocjonalnego dobrostanu pacjenta przed operacją. Rodzina i bliscy krewni mogą odegrać ważną rolę we wspieraniu pacjenta.
- Organizacja opieki pooperacyjnej: Będziesz potrzebować rehabilitacji i opieki pooperacyjnej po ACS. Przygotuj się na to, organizując niezbędne wsparcie i opiekę po opuszczeniu szpitala.
Ważne jest, aby zrozumieć, że przygotowanie do ACS może być zindywidualizowane w zależności od stanu pacjenta i zaleceń lekarza. Zawsze postępuj zgodnie z instrukcjami personelu medycznego i omawiaj wszystkie swoje pytania i wątpliwości ze swoim lekarzem.
Jak długo trwa operacja pomostowania aortalno-wieńcowego?
Czas trwania pomostowania tętnic wieńcowych (CABG) może się różnić w zależności od kilku czynników, w tym złożoności zabiegu, liczby shuntów, które mają zostać utworzone, oraz ogólnego stanu pacjenta. Średnio operacja pomostowania tętnic wieńcowych może trwać od 3 do 6 godzin.
Oto kilka czynników, które mogą mieć wpływ na czas trwania operacji cięcia cesarskiego:
- Złożoność anatomii naczyń: Jeśli u pacjenta występuje złożona anatomia tętnic wieńcowych lub konieczne jest wykonanie kilku pomostów aortalno-wieńcowych, operacja może potrwać dłużej.
- Liczba shuntów: Operacja z pojedynczym shuntem może być krótsza niż operacja z wieloma shuntami. Na przykład operacja pomostowania wielonaczyniowego może trwać dłużej.
- Powiązane problemy medyczne: Jeśli pacjent cierpi na inne schorzenia, takie jak cukrzyca, nadciśnienie lub choroba płuc, może to mieć wpływ na długość operacji.
- Doświadczenie chirurga: Doświadczony chirurg z wieloletnim doświadczeniem w wykonywaniu resuscytacji krążeniowo-oddechowej może wykonać operację sprawniej i szybciej.
- Stan pacjenta: Jeśli pacjent ma bardziej złożony stan zdrowia lub jeśli podczas zabiegu wystąpiły poważne komplikacje, może to wydłużyć czas trwania zabiegu.
- Sprzęt techniczny i zespół: Dostępność nowoczesnego sprzętu chirurgicznego i wykwalifikowanego zespołu medycznego może również mieć wpływ na długość operacji.
Technika operacja pomostowania aortalno-wieńcowego
Poniżej przedstawiono kroki i techniki przeprowadzania ACS:
Przygotowanie pacjenta:
- Pacjent przechodzi ocenę przedoperacyjną, na którą składa się badanie fizykalne, elektrokardiografia (EKG), koronarografia i badania laboratoryjne.
- Decyduje się, które naczynia będą wykorzystane jako boczniki (np. żyła odpiszczelowa z nogi lub tętnica piersiowa z klatki piersiowej).
Znieczulenie:
- Pacjentowi podaje się znieczulenie ogólne, aby mieć pewność, że podczas zabiegu zachowa przytomność.
Dostęp:
- Chirurg wykonuje pionowe nacięcie w ścianie klatki piersiowej, odsłaniając mostek.
- Następnie mostek zostaje rozdzielony, aby uzyskać dostęp do serca i aorty.
Ekstrakcja naczyniowa:
- Chirurg wybiera naczynia, które zostaną użyte jako shunty (np. żyła odpiszczelowa lub tętnica piersiowa).
- Możliwe jest przygotowanie, obróbka maszynowa i przycięcie naczyń do wymaganych wymiarów.
Tworzenie boczników:
- Chirurg łączy wybrane naczynia z aortą i tętnicami wieńcowymi za pomocą cienkich szwów lub innych technik łączenia.
- Pomosty aortalno-wieńcowe wykonuje się w celu umożliwienia przepływu krwi poprzez ominięcie wąskich lub zablokowanych odcinków tętnic wieńcowych.
Zamykanie dostępu:
- Po zakończeniu operacji mostek zostaje zamknięty i połączony metalowymi drutami, a nacięcie w ścianie klatki piersiowej zostaje zszyte i zamknięte.
- U pacjenta mogą zostać założone szwy lub zastosowany klej w celu zamknięcia nacięcia skóry.
Przywrócenie:
- Pacjent zostaje przeniesiony na oddział pooperacyjny, gdzie jego stan jest monitorowany i kontrolowany w okresie pooperacyjnym.
- Personel medyczny monitoruje czynność serca pacjenta, oddech i inne ważne parametry.
Rodzaje operacji pomostowania aortalno-wieńcowego
Pomostowanie tętnic wieńcowych (CABG) można wykonać różnymi metodami, w zależności od wyboru naczyń używanych jako shunty i liczby shuntów utworzonych w celu przywrócenia dopływu krwi do serca. Oto niektóre z głównych typów CABG:
- Pomostowanie aortalno-wieńcowe (ACB): Jest to najczęstszy rodzaj operacji pomostowania aortalno-wieńcowego. ACH wykorzystuje aortę i jedno lub więcej innych naczyń (najczęściej tętnicę piersiową wewnętrzną i/lub żyłę odpiszczelową) jako shunty, aby utworzyć pomosty wokół wąskich lub zablokowanych tętnic wieńcowych.
- Pomostowanie tętnic wieńcowych (MCCB): Ten typ CABG wykorzystuje tętnicę piersiową wewnętrzną (tętnicę piersiową, tętnicę klatki piersiowej wewnętrznej) jako shunt. Tętnica piersiowa wewnętrzna ma dobrą wytrzymałość i może zapewnić długotrwałe zaopatrzenie mięśnia sercowego w krew.
- Pomostowanie dwunaczyniowe i trójnaczyniowe: W zależności od liczby pomostów utworzonych podczas CSH, może to być pomostowanie dwunaczyniowe (dwie tętnice lub jedna tętnica i jedna żyła) lub trójnaczyniowe (trzy tętnice lub dwie tętnice i jedna żyła).
- CABG z wykorzystaniem naczyń kończyn dolnych: W niektórych przypadkach żyła odpiszczelowa z nogi może być wykorzystana jako shunt do CABG. Jest to szczególnie ważne, jeśli nie ma innych odpowiednich naczyń do wykorzystania.
- Pomostowanie aortalno-wieńcowe: Czasami, w zależności od specyficznej anatomii pacjenta i konieczności zastosowania wielu pomostów, mogą być stosowane różne rodzaje pomostów, w tym aortalno-wieńcowe, piersiowo-wieńcowe i naczyniowe kończyn dolnych.
Wybór metody SCC zależy od wskazań medycznych, anatomii naczyniowej pacjenta i zaleceń chirurga. Każdy rodzaj CABG ma swoje zalety i ograniczenia, a decyzja o wyborze konkretnej metody CABG opiera się na indywidualnej sytuacji i potrzebach pacjenta.
Operacja pomostowania aortalno-wieńcowego (operacja pomostowania aortalno-wieńcowego)
Jest to poważny zabieg chirurgiczny i ma pewne przeciwwskazania. Pacjenci z pewnymi schorzeniami lub czynnikami ryzyka mogą nie być odpowiedni do tego zabiegu. Przeciwwskazania do poddania się operacji pomostowania aortalno-wieńcowego mogą obejmować:
- Ogólne pogorszenie stanu pacjenta: Jeśli pacjent jest w stanie krytycznym i nie toleruje operacji, zabieg pomostowania aortalno-wieńcowego może zostać przełożony lub nierozważony.
- Zbyt słabe serce: Jeśli serce pacjenta jest zbyt słabe, aby wytrzymać operację, może to być przeciwwskazaniem.
- Ciężkie choroby współistniejące: Niektóre ciężkie choroby współistniejące, na przykład ciężka choroba płuc lub nerek, mogą zwiększać ryzyko powikłań po zabiegu i stanowić przeciwwskazanie.
- Niewydolność innych organów: Niewydolność innych organów, na przykład wątroby lub nerek, może sprawić, że przeprowadzenie zabiegu będzie niepożądane lub niemożliwe.
- Aktywny stan zapalny w jamie klatki piersiowej: Obecność aktywnego stanu zapalnego w jamie klatki piersiowej może być przeciwwskazaniem do zabiegu operacyjnego.
- Zakrzepowe zapalenie żył i zewnętrzne owrzodzenia nóg: Jeśli u pacjenta występuje zakrzepowe zapalenie żył lub zewnętrzne owrzodzenia nóg, operację można odłożyć do czasu wyleczenia.
- Starszy wiek: Czynniki związane z wiekiem mogą zwiększać ryzyko powikłań po zabiegu, a lekarz może wziąć ten aspekt pod uwagę przy podejmowaniu decyzji o wykonaniu pomostowania aortalno-wieńcowego.
- Odmowa poddania się operacji przez pacjenta: Jeżeli pacjent odmawia poddania się operacji lub nie wyraża na nią zgody, może to również stanowić przeciwwskazanie.
Poniżej przedstawiono podstawowe czynności wykonywane podczas operacji pomostowania aortalno-wieńcowego:
- Przygotowanie pacjenta: Pacjentowi przeprowadza się ogólne przygotowanie do zabiegu, obejmujące przygotowanie skóry i znieczulenie.
- Dostęp do serca: Chirurg wykonuje niewielkie nacięcie w klatce piersiowej (zazwyczaj na środku lub po lewej stronie mostka) i rozszerza klatkę piersiową, aby uzyskać dostęp do serca i tętnic wieńcowych.
- Ekstrakcja shuntów: Czasami do tworzenia shuntów używa się własnych naczyń pacjenta, takich jak żyły nogi (najczęściej żyły ścięgna podkolanowego) lub sztucznych protez. Shunty te będą używane do omijania zwężonych obszarów tętnic wieńcowych.
- Połączenie shuntów: Tworzone shunty są połączone z tętnicami wieńcowymi i aortą. Umożliwia to przepływ krwi wokół zwężonych obszarów tętnic.
- Sprawdzanie działania shuntów: Chirurg sprawdza, jak dobrze krew krąży przez nowe ścieżki, upewniając się, że są one skuteczne.
- Zamknięcie klatki piersiowej: Po zakończeniu operacji klatkę piersiową zamyka się specjalnymi szwami lub metalowymi drutami.
- Rekonwalescencja: Pacjent zostaje przeniesiony na oddział intensywnej terapii w celu obserwacji i rekonwalescencji po zabiegu.
- Rehabilitacja: Po wypisaniu ze szpitala pacjent może wymagać poddania się rehabilitacjom, obejmującym fizjoterapię i zmianę stylu życia, aby przyspieszyć proces powrotu do zdrowia.
Ważne jest, aby pamiętać, że decyzja o poddaniu się zabiegowi pomostowania aortalno-wieńcowego powinna być zawsze podejmowana indywidualnie przez lekarza, który bierze pod uwagę historię choroby pacjenta, jego aktualny stan, czynniki ryzyka i korzyści wynikające z zabiegu.
Operacja pomostowania tętnic wieńcowych i piersi (MCCB)
Jest to zabieg chirurgiczny, w którym tętnica piersiowa wewnętrzna (tętnica klatki piersiowej, wewnętrzna część klatki piersiowej) jest używana jako shunt (bypass) w celu przywrócenia dopływu krwi do mięśnia sercowego (mięśnia sercowego). Zabieg ten jest stosowany w leczeniu choroby niedokrwiennej serca (CHD), w tym tętnic wieńcowych z wąskimi lub zablokowanymi obszarami.
Poniżej przedstawiono główne etapy i cechy zabiegu pomostowania aortalno-wieńcowego:
- Przygotowanie pacjenta: Pacjent przechodzi ocenę przedoperacyjną, w tym badanie fizykalne, elektrokardiografię (EKG) i badania laboratoryjne. Ważne jest określenie ogólnego stanu pacjenta i podjęcie decyzji, które naczynia zostaną użyte do operacji pomostowania aortalno-wieńcowego.
- Wybór shuntu: Tętnica piersiowa wewnętrzna jest zwykle wybierana jako shunt, ponieważ ma dobrą długoterminową trwałość i długoterminowe wyniki. Można również użyć innych naczyń, takich jak żyła odpiszczelowa z nogi.
- Przygotowanie dostępu i naczyń: Chirurg tworzy dostęp do tętnicy piersiowej wewnętrznej i przygotowuje ją do operacji pomostowania aortalno-wieńcowego.
- Tworzenie shuntu: Chirurg łączy wybraną tętnicę (tętnicę piersiową wewnętrzną) z tętnicą wieńcową, tworząc w ten sposób obejście umożliwiające przepływ krwi wokół wąskich lub zablokowanych obszarów tętnic wieńcowych.
- Monitorowanie i sprawdzanie wyników: Chirurg i personel medyczny monitorują shunt i wyniki zabiegu, w tym sprawdzają przepływ krwi i ukrwienie mięśnia sercowego.
- Zamknięcie dostępu: Po zakończeniu operacji chirurg zamyka dostęp i zszywa nacięcia.
- Rekonwalescencja: Pacjent zostaje przeniesiony na oddział pooperacyjny, gdzie jego stan jest monitorowany i kontrolowany w okresie pooperacyjnym.
Bypass piersiowo-wieńcowy zapewnia dobrą długoterminową perspektywę przywrócenia prawidłowego dopływu krwi do mięśnia sercowego i może zmniejszyć objawy CHD, takie jak dusznica bolesna, i zmniejszyć ryzyko powikłań sercowych, takich jak zawał mięśnia sercowego. Zabieg ten może być pojedynczy lub wielonaczyniowy w zależności od liczby pomostów, które należy utworzyć.
Przeciwwskazania do zabiegu
Pomostowanie aortalno-wieńcowe (operacja pomostowania aortalno-wieńcowego) jest poważnym zabiegiem chirurgicznym i ma pewne przeciwwskazania. Pacjenci z pewnymi schorzeniami lub czynnikami ryzyka mogą nie kwalifikować się do tej operacji. Przeciwwskazania do poddania się operacji pomostowania aortalno-wieńcowego mogą obejmować:
- Ogólne pogorszenie stanu pacjenta: Jeśli pacjent jest w stanie krytycznym i nie toleruje operacji, zabieg pomostowania aortalno-wieńcowego może zostać opóźniony lub nierozważony.
- Zbyt słabe serce: Jeśli serce pacjenta jest zbyt słabe, aby wytrzymać operację, może to być przeciwwskazaniem.
- Ciężkie choroby współistniejące: Niektóre ciężkie choroby współistniejące, na przykład ciężka choroba płuc lub nerek, mogą zwiększać ryzyko powikłań po zabiegu i stanowić przeciwwskazanie.
- Niewydolność innych organów: Niewydolność innych organów, na przykład wątroby lub nerek, może sprawić, że przeprowadzenie zabiegu będzie niepożądane lub niemożliwe.
- Aktywny stan zapalny w jamie klatki piersiowej: Obecność aktywnego stanu zapalnego w jamie klatki piersiowej może być przeciwwskazaniem do zabiegu operacyjnego.
- Zakrzepowe zapalenie żył i zewnętrzne owrzodzenia nóg: Jeśli u pacjenta występuje zakrzepowe zapalenie żył lub zewnętrzne owrzodzenia nóg, operację można odłożyć do czasu wyleczenia.
- Starszy wiek: Czynniki związane z wiekiem mogą zwiększać ryzyko powikłań po zabiegu, a lekarz może wziąć ten aspekt pod uwagę przy podejmowaniu decyzji o wykonaniu pomostowania aortalno-wieńcowego.
- Odmowa poddania się operacji przez pacjenta: Jeżeli pacjent odmawia poddania się operacji lub nie wyraża na nią zgody, może to również stanowić przeciwwskazanie.
Konsekwencje po procedurze
Po pomostowaniu tętnic wieńcowych (lub operacji pomostowania aortalno-wieńcowego) mogą wystąpić różne wyniki i powikłania. Ważne jest, aby zdać sobie sprawę, że nie wszyscy pacjenci doświadczają tych powikłań, a wielu z nich można zapobiec lub je leczyć. Oto niektóre z możliwych wyników i powikłań:
Wczesne powikłania:
- Zakażenia: Mogą rozwinąć się zakażenia miejsca operowanego lub zakażenia ogólnoustrojowe. Sterylność i środki antyseptyczne odgrywają ważną rolę w zapobieganiu zakażeniom.
- Krwawienie: Niewielkie krwawienie w obszarze operowanym może wystąpić bezpośrednio po zabiegu. Zazwyczaj jest możliwe do opanowania, ale w rzadkich przypadkach może być konieczna reoperacja.
- Uszkodzenie sąsiednich narządów: Podczas operacji może dojść do uszkodzenia sąsiednich struktur, takich jak płuca, opłucna lub główne naczynia. Obrażenia te wymagają natychmiastowej interwencji chirurgicznej.
Późne powikłania i następstwa:
- Przerost blizny: W miejscu zabiegu chirurgicznego może dojść do przerostu blizny, co może powodować ból i dyskomfort.
- Zespół postgastritisowy: U niektórych pacjentów po zabiegu chirurgicznym może rozwinąć się zespół postgastritisowy, obejmujący niestrawność (ból brzucha, zgagę itp.).
- Powikłania naczyniowe: Mogą wystąpić powikłania naczyniowe, takie jak zakrzepy krwi w zespoleniach lub restenoza (zwężenie) zespoleń.
- Choroba niedokrwienna serca: W rzadkich przypadkach mogą wystąpić nowe problemy wieńcowe lub zaostrzenie istniejących.
- Zakażenia lub ropnie: Zakażenia w okolicy zabiegu są możliwe nawet w odległym okresie po zabiegu.
- Tętniaki aorty: W niektórych przypadkach w miejscu poboru naczyń do pomostowania aortalno-wieńcowego może rozwinąć się tętniak aorty.
- Konsekwencje psychologiczne: Niektórzy pacjenci mogą odczuwać stres psychiczny i depresję po operacji.
Ryzyko powikłań można zmniejszyć, jeśli pacjent będzie ściśle przestrzegał zaleceń lekarza po zabiegu, w tym przyjmował leki, regularnie monitorował stan zdrowia i zmieniał styl życia. Praktykowanie zdrowego stylu życia, w tym zbilansowana dieta, aktywność fizyczna i rzucenie palenia, również pomaga zmniejszyć ryzyko powikłań sercowo-naczyniowych.
Powikłania po zabiegu
Po zabiegu pomostowania aortalno-wieńcowego (ACB) może wystąpić wiele powikłań. Poniżej znajduje się lista potencjalnych powikłań:
- Zakażenia: Zakażenia rany lub klatki piersiowej mogą wystąpić po zabiegu chirurgicznym. Może to wymagać antybiotyków i interwencji medycznej.
- Krwawienie: Krwawienie z rany pooperacyjnej lub tętniaka aorty może wymagać dodatkowej korekcji chirurgicznej.
- Powikłania naczyniowe: Należą do nich skurcze tętnic, zakrzepica lub niedrożność przetoki. Powikłania te mogą zagrozić dopływowi krwi do serca i wymagać korekty.
- Powikłania kardiologiczne: Obejmują zawał mięśnia sercowego, zaburzenia rytmu serca (arytmie), niewydolność serca lub dekompensację mięśnia sercowego.
- Powikłania oddechowe: Mogą obejmować zapalenie płuc (stan zapalny płuc) lub upośledzenie funkcji oddechowych. Rehabilitacja fizyczna i ćwiczenia oddechowe mogą pomóc zapobiec tym powikłaniom.
- Uszkodzenie nerwów: W rzadkich przypadkach zabieg chirurgiczny może spowodować uszkodzenie nerwów, co może prowadzić do utraty czucia lub zaburzeń ruchu.
- Problemy z mostkiem: Może wystąpić ból lub dyskomfort w okolicy mostka, szczególnie gdy stosuje się klasyczną sternotomię (nacięcie mostka). Objawy te zwykle ustępują z czasem.
- Zespół SHALI: Pooperacyjne upośledzenie funkcji poznawczych (zespół SHALI) może objawiać się upośledzeniem pamięci i funkcji poznawczych po operacji. Zespół ten może być przejściowy lub długotrwały.
- Komplikacje psychologiczne: Niektórzy pacjenci mogą odczuwać stres, lęk lub depresję po operacji.
- Blizny i komplikacje kosmetyczne: Po ACS mogą pozostać blizny, które mogą wyglądać nieestetycznie i powodować dyskomfort.
- Reakcje alergiczne: Reakcje alergiczne mogą wystąpić na znieczulenie lub leki.
- Inne komplikacje: Mogą to być problemy z nerkami, wątrobą, układem pokarmowym itp.
Ważne jest, aby zdać sobie sprawę, że nie wszyscy pacjenci będą doświadczać powikłań, a wiele z nich może być możliwych do opanowania lub tymczasowych. Jakościowa opieka medyczna i przestrzeganie wytycznych opieki pooperacyjnej może pomóc zmniejszyć ryzyko powikłań i promować pomyślny powrót do zdrowia po ACS.
Opieka po zabiegu
Opieka po zabiegu pomostowania tętnic wieńcowych (ACBG) odgrywa ważną rolę w udanej rehabilitacji pacjenta. Oto kilka zaleceń dotyczących opieki po ACS:
- Monitorowanie na oddziale intensywnej terapii: Po operacji pacjent zostanie przeniesiony do specjalistycznego oddziału, gdzie jego stan będzie monitorowany przez lekarzy i personel medyczny. Stamtąd pacjent zostanie przeniesiony na oddział regularny, w miarę poprawy jego stanu.
- Monitorowanie aktywności serca: Monitorowanie aktywności serca, obejmujące EKG i pomiary ciśnienia krwi, będzie wykonywane rutynowo w celu oceny funkcji serca po ostrym zespole wieńcowym.
- Pielęgnacja rany: W miarę gojenia się rany klatki piersiowej lub nogi (gdzie usunięto naczynia shuntowe) ważne jest, aby obszar był czysty i suchy. W razie potrzeby w opiece nad raną i opatrunkami może pomóc lekarz lub pielęgniarka.
- Ból i dyskomfort: Pacjent może odczuwać ból lub dyskomfort w okolicy klatki piersiowej lub nogi, gdzie usunięto naczynia. Lekarz przepisze środki przeciwbólowe i będzie monitorował poziom bólu, aby zapewnić pacjentowi komfort.
- Aktywność fizyczna: Aktywność fizyczna będzie ograniczona w pierwszym okresie po ACS. Pacjentowi zaleca się przestrzeganie zaleceń lekarza dotyczących podnoszenia i poruszania się, aby uniknąć supinacji rany i niepotrzebnego obciążenia serca.
- Dieta: Lekarz może zalecić specjalną dietę, która pomoże kontrolować poziom cholesterolu i utrzymać zdrową dietę po operacji.
- Leki: Pacjentowi mogą zostać przepisane leki w celu kontrolowania ciśnienia krwi, zmniejszenia ryzyka zakrzepicy oraz kontrolowania poziomu cholesterolu i cukru we krwi. Ważne jest, aby przyjmować leki ściśle według zaleceń lekarza.
- Rehabilitacja: Po wypisaniu ze szpitala pacjent może wymagać rehabilitacji. Może ona obejmować fizjoterapię i konsultację z kardiologiem w celu poprawy aktywności fizycznej i monitorowania serca.
- Wsparcie psychologiczne:
- ACS może być stresujący emocjonalnie. Pacjenci mogą potrzebować wsparcia psychologicznego i poradnictwa, aby poradzić sobie z lękiem i stresem.
Rehabilitacja po operacji pomostowania aortalno-wieńcowego
Rehabilitacja po pomostowaniu tętnic wieńcowych (CABG) jest ważna dla przywrócenia i utrzymania zdrowia serca. Proces ten zapewnia pacjentowi wsparcie fizyczne, psychologiczne i społeczne. Oto kluczowe aspekty rehabilitacji po CABG:
Aktywność fizyczna:
- Stopniowe zwiększanie aktywności fizycznej pod nadzorem specjalisty. Zacznij od krótkich spacerów i stopniowo zwiększaj intensywność i czas trwania ćwiczeń.
- Fizjoterapia może zostać zalecona w celu przywrócenia siły i wytrzymałości mięśni.
Styl życia:
- Pacjentom zaleca się rzucenie palenia i ograniczenie spożycia alkoholu.
- Stosuj zdrową dietę z małą zawartością tłuszczów nasyconych, soli i cukru.
Wsparcie psychologiczne:
- Operacja kardiologiczna może być wymagająca emocjonalnie. Pacjent może odczuwać stres i niepokój. Wsparcie psychologiczne i poradnictwo mogą pomóc poradzić sobie z tymi aspektami emocjonalnymi i poprawić samopoczucie psychiczne.
Lek:
- Kontynuowanie przyjmowania przepisanych leków, takich jak leki przeciwzakrzepowe, leki przeciwagregacyjne, beta-blokery i inne leki przepisane przez lekarza w celu monitorowania stanu serca i zmniejszenia ryzyka wystąpienia powikłań.
Regularne wizyty u lekarza:
- Pacjent powinien regularnie zgłaszać się na wizyty u kardiologa w celu monitorowania zdrowia serca, sprawdzania poziomu cholesterolu i cukru we krwi oraz oceny skuteczności leczenia.
Unikanie stresu:
- Pacjentów zachęca się do radzenia sobie ze stresem i lękiem, co korzystnie wpływa na zdrowie serca.
Przestrzeganie zaleceń dietetycznych:
- Pacjent powinien stosować się do zaleceń lekarza dotyczących diety, aby zachować zdrową dietę i kontrolować czynniki ryzyka chorób serca.
Pomiar ciśnienia krwi i tętna: Pacjentom zaleca się regularne monitorowanie ciśnienia krwi i tętna oraz zapisywanie wyników w celu śledzenia ich przebiegu.
Wsparcie rodziny i przyjaciół: Wsparcie rodziny i przyjaciół odgrywa ważną rolę w rekonwalescencji po CABG. Rodzina i przyjaciele mogą pomóc Ci stosować się do zaleceń lekarza i zapewnić wsparcie w trakcie rekonwalescencji.
Plan rehabilitacji po CABG zostanie opracowany indywidualnie dla każdego pacjenta, biorąc pod uwagę jego stan zdrowia i potrzeby. Celem rehabilitacji jest poprawa jakości życia i zmniejszenie ryzyka powikłań kardiologicznych.
Żywienie i dieta po operacji pomostowania aortalno-wieńcowego
Prawidłowe odżywianie po pomostowaniu tętnic wieńcowych (lub pomostowaniu tętnic wieńcowych aortalno-wieńcowym, CABG) jest niezbędne do przywrócenia i utrzymania zdrowego serca. Oto ogólne wytyczne dotyczące odżywiania po tym zabiegu:
- Zmniejsz spożycie tłuszczów nasyconych: Ogranicz spożycie tłuszczów nasyconych zawartych w tłustych mięsach (wołowina, wieprzowina), pełnotłustych produktach mlecznych i tłuszczach zwierzęcych. Zastąp je tłuszczami wielonienasyconymi i jednonienasyconymi zawartymi w oliwie z oliwek, awokado, orzechach i rybach.
- Zwiększ spożycie ryb: Ryby, zwłaszcza tuńczyk, łosoś i sardynki, zawierają kwasy tłuszczowe omega-3, które są dobre dla serca. Staraj się spożywać ryby co najmniej dwa razy w tygodniu.
- Zwiększ spożycie owoców i warzyw: Warzywa i owoce są bogate w przeciwutleniacze, witaminy i minerały, które wspomagają zdrowie serca. Zawierają również błonnik, który pomaga kontrolować poziom cholesterolu i cukru we krwi.
- Ogranicz sól: Zmniejsz spożycie soli, ponieważ nadmiar soli może zwiększyć ciśnienie krwi. Unikaj słonych przekąsek i ogranicz dodawanie soli do gotowania.
- Zarządzanie węglowodanami: Uważaj na poziom węglowodanów w jedzeniu, zwłaszcza prostych węglowodanów, takich jak cukier i biała mąka. Preferuj złożone węglowodany, takie jak produkty pełnoziarniste, warzywa i fasola.
- Monitorowanie poziomu cukru: Jeśli chorujesz na cukrzycę lub masz do niej predyspozycje, monitoruj poziom cukru we krwi i w razie potrzeby podejmij odpowiednie kroki, aby go kontrolować.
- Umiarkowane spożycie mięsa: Jeśli spożywasz mięso, wybieraj chude mięsa, takie jak kurczak bez skóry i indyk. Ogranicz spożycie czerwonego mięsa.
- Kontrola porcji: Utrzymuj rozsądne porcje i unikaj przejadania się. Pamiętaj, że prawidłowe odżywianie to nie tylko to, co jesz, ale ile jesz.
- Aktywność fizyczna: Stosuj się do zaleceń lekarza dotyczących aktywności fizycznej i rehabilitacji fizycznej. Regularna umiarkowana aktywność fizyczna pomoże utrzymać zdrowe serce.
- Picie: Pij dużo wody i unikaj nadmiernego spożycia alkoholu.
- Leki: Przyjmuj leki zalecone przez lekarza, aby kontrolować ciśnienie krwi, poziom cholesterolu i inne czynniki ryzyka sercowo-naczyniowego.
- Regularne posiłki: Podziel swoją dietę na kilka małych posiłków w ciągu dnia.
Indywidualne zalecenia dietetyczne mogą się różnić w zależności od stanu i stanu zdrowia. Dlatego ważne jest, aby omówić odżywianie i dietę z lekarzem lub dietetykiem, aby opracować najlepszy plan żywieniowy dla powrotu do zdrowia po ACS.
Wytyczne kliniczne
Po przejściu ACS ważne jest przestrzeganie pewnych wytycznych klinicznych, aby zapewnić pomyślne wyzdrowienie i zapobiec powikłaniom. Oto kilka ogólnych wytycznych:
- Odpoczynek: Będziesz potrzebować czasu na rekonwalescencję po ACLT. Odpoczywaj i unikaj aktywności fizycznej przez okres czasu, który zostanie ustalony przez chirurga i kardiologa.
- Przestrzeganie zaleceń dotyczących leków: Możesz otrzymać przepisane leki, które pomogą zapobiegać powstawaniu zakrzepów krwi, kontrolować ciśnienie krwi, obniżać poziom cholesterolu i utrzymywać funkcję serca. Ważne jest, aby przestrzegać zaleceń dotyczących leków wydanych przez lekarza i nie przerywać przyjmowania leków bez jego zgody.
- Dieta: Stosuj zdrową dietę, która pomaga kontrolować cholesterol i ciśnienie krwi. Zazwyczaj obejmuje to ograniczenie spożycia tłuszczów nasyconych, soli i dodanego cukru. Możesz również zostać poproszony o zwiększenie spożycia owoców, warzyw i zdrowych białek.
- Aktywność fizyczna: Po ACS zostanie Ci przydzielony program rehabilitacji fizycznej. Postępuj zgodnie z nim i dokładnie przestrzegaj zaleceń lekarza dotyczących aktywności fizycznej.
- Pielęgnacja rany: Jeśli miałeś nacięcie klatki piersiowej, obserwuj ranę, stosuj się do zaleceń dotyczących pielęgnacji i w razie potrzeby skontaktuj się z lekarzem w celu sprawdzenia, czy występują jakiekolwiek objawy infekcji lub powikłań.
- Monitoruj swój stan zdrowia: Ważne jest, aby regularnie monitorować swój stan zdrowia, odwiedzając lekarza na rutynowe badania kontrolne i stosując się do zaleconych badań i testów.
- Unikaj stresu: Stres może mieć negatywny wpływ na serce. Naucz się technik radzenia sobie ze stresem i w razie potrzeby skonsultuj się z psychologiem lub psychiatrą.
- Powstrzymaj się od palenia i unikaj alkoholu: Palenie i picie alkoholu może zwiększyć ryzyko powikłań serca. Jeśli palisz, rozważ rzucenie palenia i unikaj alkoholu lub pij z umiarem za zgodą lekarza.
- Kontroluj swoją wagę: utrzymuj zdrową wagę dzięki odpowiedniej diecie i ćwiczeniom.
- Poinformuj lekarza: Jeśli zauważysz jakiekolwiek nowe objawy lub coś Cię zaniepokoi, natychmiast powiadom lekarza.
Są to ogólne wytyczne, a Twoje indywidualne zalecenia mogą się różnić w zależności od Twojego stanu i historii medycznej. Zawsze omawiaj swoje pytania i wątpliwości ze swoim lekarzem i postępuj zgodnie z jego zaleceniami, aby uzyskać jak najlepszą rekonwalescencję po ACS.
Jak długo żyją ludzie po operacji pomostowania aortalno-wieńcowego?
Długość życia po operacji pomostowania aortalno-wieńcowego (operacja pomostowania aortalno-wieńcowego) zależy od wielu czynników, w tym stanu pacjenta przed operacją, obecności chorób współistniejących, jakości zabiegu, a także leczenia pooperacyjnego i przestrzegania zaleceń dotyczących stylu życia. Ogólnie rzecz biorąc, wielu pacjentów zauważa wyraźną poprawę stanu zdrowia i nadal prowadzi aktywne życie po operacji pomostowania aortalno-wieńcowego.
Ważne jest, aby pamiętać, że operacja pomostowania aortalno-wieńcowego nie jest gwarancją długiego życia, a oczekiwana długość życia może się znacznie różnić w zależności od indywidualnej sytuacji. Jednak następujące czynniki mogą mieć pozytywny wpływ na rokowanie po operacji:
- Wczesne leczenie: Im szybciej po wystąpieniu objawów choroby wieńcowej zostanie wykonana operacja pomostowania aortalno-wieńcowego, tym lepsze są rokowania.
- Przestrzeganie zaleceń dotyczących stylu życia: Pacjenci, którzy aktywnie monitorują swój stan zdrowia po operacji, w tym prawidłowe odżywianie, aktywność fizyczną i radzenie sobie ze stresem, mogą poprawić swoje rokowania.
- Leczenie chorób współistniejących: Kontrolowanie innych schorzeń, takich jak cukrzyca, wysokie ciśnienie krwi i hiperlipidemia (wysoki poziom cholesterolu we krwi) może zmniejszyć ryzyko powikłań sercowych.
- Stosowanie się do zaleceń lekarza: Kontynuowanie przyjmowania zaleconych leków, a także regularne wizyty kontrolne i badania u lekarza mogą poprawić rokowanie.
- Wspieranie i utrzymywanie komfortu psychicznego: Dobre samopoczucie emocjonalne i wsparcie społeczne mogą również pozytywnie wpływać na zdrowie serca.
Rokowanie po zabiegu pomostowania aortalno-wieńcowego jest ustalane indywidualnie i najlepiej omówić je z lekarzem pierwszego kontaktu, który może przedstawić dokładniejszą i bardziej szczegółową prognozę, biorąc pod uwagę historię choroby i stan pacjenta.
Zwolnienie lekarskie po operacji pomostowania aortalno-wieńcowego
Po pomostowaniu tętnic wieńcowych (CABG) pacjent zazwyczaj pozostaje w szpitalu na obserwacji i rekonwalescencji przez pewien okres czasu. Długość pobytu w szpitalu może się różnić w zależności od kilku czynników, w tym złożoności operacji, stanu pacjenta i zasad obowiązujących w danym szpitalu. Oto ogólne wytyczne dotyczące okresu pooperacyjnego w szpitalu:
- Opieka pooperacyjna: Po operacji pacjent pozostanie na oddziale intensywnej terapii (jeśli to konieczne) lub na oddziale pooperacyjnym. Tutaj personel medyczny będzie uważnie monitorował jego stan, w tym aktywność serca, oddech i inne ważne parametry.
- Długość pobytu w szpitalu: Zwykle pobyt w szpitalu po CABG może trwać od 3 do 7 dni. Może się to różnić w zależności od stanu pacjenta i innych czynników.
- Ból i dyskomfort: Po zabiegu pacjent może odczuwać ból i dyskomfort wokół nacięcia w ścianie klatki piersiowej lub nodze, w zależności od tego, gdzie zostaną usunięte naczynia do shuntów. Lekarze podają środki przeciwbólowe w celu złagodzenia bólu.
- Aktywność fizyczna: Pacjent będzie stopniowo odzyskiwał aktywność fizyczną pod nadzorem personelu medycznego. Ważne jest, aby przestrzegać instrukcji lekarza dotyczących podnoszenia, poruszania się i aktywności fizycznej.
- Dieta: Pacjentowi zostanie zalecona specjalna dieta mająca na celu utrzymanie zdrowej diety oraz kontrolowanie poziomu cholesterolu i cukru we krwi.
- Leki: Pacjentowi mogą zostać przepisane leki mające na celu kontrolowanie ciśnienia krwi, zmniejszanie ryzyka zakrzepicy, kontrolowanie poziomu cholesterolu i cukru we krwi oraz łagodzenie obciążenia serca.
- Wsparcie psychologiczne: Po zabiegu pacjenci mogą odczuwać stres emocjonalny i niepokój. Pomocne może być wsparcie psychologiczne i poradnictwo.
- Plan rekonwalescencji: Po wypisaniu ze szpitala pacjent będzie miał opracowany plan rekonwalescencji, obejmujący fizjoterapię i regularne wizyty kontrolne u kardiologa.
Operacja pomostowania aortalno-wieńcowego i niepełnosprawność
Proces ustalania niepełnosprawności po operacji pomostowania aortalno-wieńcowego (operacja pomostowania aortalno-wieńcowego) może się różnić w zależności od kraju i zależy od wielu czynników, w tym stanu zdrowia, stopnia niepełnosprawności i czynników społecznych. Decyzja o przyznaniu niepełnosprawności jest zazwyczaj podejmowana przez krajowe lub regionalne organy odpowiedzialne za ochronę socjalną.
Ważne jest, aby zdać sobie sprawę, że nie wszyscy pacjenci poddawani operacji pomostowania tętnic wieńcowych stają się niepełnosprawni. Wielu pacjentów pomyślnie wraca do zdrowia po operacji i do normalnego życia i pracy. Jednak w niektórych przypadkach, jeśli pacjent ma poważne powikłania, niezdolność do pracy lub poważne ograniczenia aktywności fizycznej, niepełnosprawność może być brana pod uwagę.
Decyzja o przyznaniu świadczenia z tytułu niepełnosprawności zazwyczaj opiera się na następujących kryteriach:
- Stany chorobowe: Lekarze oceniają stan zdrowia pacjenta po operacji i ustalają, czy występują u niego ograniczenia w zakresie aktywności fizycznej lub wydolności.
- Ograniczenia funkcjonalne: Ocena, jakich czynności pacjent nie jest już w stanie wykonywać lub wykonuje je z ograniczeniami.
- Czas trwania ograniczeń: Decyzja o przyznaniu niepełnosprawności może być tymczasowa lub stała, w zależności od tego, jak długo pacjent jest ograniczony w swojej zdolności do pracy.
- Czynniki społeczne: Pod uwagę brane są takie czynniki jak wiek, status zawodowy, wsparcie społeczne i inne, które mogą mieć wpływ na możliwość powrotu pacjenta do normalnego życia i pracy.
Jeśli masz pytania dotyczące niepełnosprawności po operacji pomostowania aortalno-wieńcowego, skontaktuj się ze specjalistą medycznym lub służbami socjalnymi w swoim kraju lub regionie, aby dowiedzieć się więcej o szczegółowych wymaganiach i procedurach dotyczących niepełnosprawności i wsparcia.
Życie po pomostowaniu tętnic wieńcowych
Życie po pomostowaniu aortalno-wieńcowym (operacja pomostowania aortalno-wieńcowego) naczyń serca może być aktywne i satysfakcjonujące, a wielu pacjentów zauważa znaczną poprawę swojego zdrowia i jakości życia. Oto, czego możesz się spodziewać po tej operacji:
- Redukcja objawów: Głównym celem operacji pomostowania aortalno-wieńcowego jest przywrócenie prawidłowego dopływu krwi do mięśnia sercowego. Wielu pacjentów zgłasza znaczną redukcję lub zanik objawów dławicy piersiowej (bólu w klatce piersiowej) i duszności po operacji.
- Przywrócenie aktywności fizycznej: Po operacji ważne jest stopniowe przywracanie aktywności fizycznej pod okiem lekarza i fizjoterapeuty. Pacjenci zazwyczaj mogą powrócić do codziennych zajęć, a nawet zacząć ćwiczyć, aby wzmocnić mięsień sercowy.
- Przestrzeganie zaleceń dotyczących stylu życia: Twój lekarz może udzielić zaleceń dotyczących zmian w stylu życia, w tym diety, rzucenia palenia i radzenia sobie ze stresem. Przestrzeganie tych zaleceń może pomóc zmniejszyć ryzyko dalszych powikłań serca.
- Terapia lekowa: Wielu pacjentom przepisuje się leki kontrolujące ciśnienie krwi, poziom cholesterolu i inne czynniki ryzyka chorób serca. Przestrzeganie terapii lekowej jest bardzo ważne.
- Regularne wizyty u lekarza: Regularne wizyty kontrolne u lekarza pomogą Ci monitorować stan zdrowia serca i w razie potrzeby dostosować leczenie.
- Spożycie: Zalecana jest zdrowa dieta bogata w warzywa, owoce, produkty pełnoziarniste i chude białko. Pomaga kontrolować wagę, poziom cholesterolu i ciśnienie krwi.
- Zarządzanie stresem: Praktykowanie technik relaksacyjnych i radzenia sobie ze stresem, takich jak joga czy medytacja, może pomóc w utrzymaniu zdrowego serca.
- Przestrzeganie zaleceń dotyczących przyjmowania leków: Ważne jest, aby przyjmować leki zgodnie z zaleceniami lekarza, nawet jeśli objawy dławicy piersiowej ustąpiły.
Operacja pomostowania aortalno-wieńcowego może oznaczać, że możesz nadal prowadzić aktywny tryb życia i cieszyć się życiem. Jednak każdy pacjent jest inny, a wyniki mogą się różnić. Twój lekarz będzie w stanie udzielić bardziej szczegółowych zaleceń i ocenić Twoją indywidualną sytuację.
Alkohol
Po pomostowaniu tętnic wieńcowych (CABG) zaleca się zachowanie szczególnej ostrożności w kwestii spożywania alkoholu. Ważne jest, aby wziąć pod uwagę następujące aspekty:
- Wpływ na serce: Alkohol może wpływać na serce i naczynia krwionośne. Spożywanie alkoholu może powodować zmiany rytmu serca, wzrost ciśnienia krwi i inne skutki, które mogą być niepożądane dla osób z problemami z sercem.
- Interakcje leków: Jeśli przepisano Ci leki po CABG, alkohol może wchodzić z nimi w interakcje i zwiększać lub zmniejszać ich działanie. Na przykład alkohol może zwiększać działanie leków przeciwzakrzepowych (leków zmniejszających krzepnięcie krwi), co może zwiększać ryzyko krwawienia.
- Ryzyko uzależnienia od alkoholu: Spożywanie alkoholu może prowadzić do rozwoju uzależnienia od alkoholu, co może mieć negatywny wpływ na ogólny stan zdrowia, w tym zdrowie serca.
- Dieta i kontrola wagi: Alkohol zawiera kalorie, a jego stosowanie może wpływać na wagę. Po KS ważne jest kontrolowanie wagi i przestrzeganie zdrowej diety, a spożycie alkoholu może utrudnić osiągnięcie tego celu.
- Reakcja indywidualna: Reakcja na alkohol może się znacznie różnić u poszczególnych osób. Niektórzy ludzie mogą gorzej tolerować alkohol, zwłaszcza po operacji, co może powodować niepożądane objawy.
Ostatecznie decyzję o spożyciu alkoholu po CABG należy omówić z kardiologiem lub lekarzem pierwszego kontaktu. Może on ostrzec Cię przed spożyciem alkoholu lub doradzić Ci w sprawie dopuszczalnej dawki. Jeśli zdecydujesz się na spożycie alkoholu, ważne jest, aby robić to z umiarem i wziąć pod uwagę swoje indywidualne cechy i reakcje na niego.
Aktywność fizyczna po pomostowaniu tętnic wieńcowych
Powinny być wybierane indywidualnie i monitorowane przez lekarza. Głównym celem ćwiczeń pooperacyjnych jest przywrócenie aktywności fizycznej i wzmocnienie układu sercowo-naczyniowego, przy jednoczesnym zminimalizowaniu ryzyka powikłań. Oto, jakie mogą być zalecenia:
- Spacer: Zacznij od prostego spaceru. Stopniowo zwiększaj długość i intensywność spacerów. Ważne jest, aby przestrzegać zaleceń lekarza dotyczących ilości ćwiczeń, na które możesz sobie pozwolić.
- Fizjoterapia: Lekarz może zalecić fizjoterapię lub rehabilitację prowadzoną przez specjalistę. Może to obejmować specjalistyczne ćwiczenia pomagające przywrócić siłę i wytrzymałość mięśni.
- Umiarkowana aktywność: W miarę poprawy kondycji fizycznej możesz włączyć więcej umiarkowanych aktywności, takich jak pływanie, jazda na rowerze, lekkie ćwiczenia lub joga. Ponownie, ważne jest, aby omówić to z lekarzem.
- Obserwuj swoje odczucia: Podczas aktywności fizycznej obserwuj, jak się czujesz. Jeśli odczuwasz silny ból w klatce piersiowej, duszność, zawroty głowy lub nietypowe objawy, przerwij ćwiczenia i natychmiast skonsultuj się z lekarzem.
- Stopniowe zwiększanie intensywności ćwiczeń: Nie spiesz się ze zwiększaniem intensywności ćwiczeń. Stopniowe zwiększanie aktywności fizycznej pomoże Twojemu sercu dostosować się do nowych wymagań.
- Regularność: Staraj się utrzymywać regularny harmonogram aktywności fizycznej. Jest to ważne dla zachowania formy i zdrowia serca.
- Słuchaj swojego lekarza: Postępuj zgodnie z zaleceniami kardiologa lub fizjoterapeuty dotyczącymi aktywności fizycznej i ćwiczeń. Będzie on monitorował Twój stan i dostosowywał zalecenia w razie potrzeby.
Ważne jest, aby pamiętać, że każdy przypadek jest inny, a aktywność fizyczna powinna być dostosowana do Twojego stanu zdrowia i reakcji na niego. Przed rozpoczęciem jakiegokolwiek programu aktywności fizycznej po CABG, koniecznie skonsultuj się ze swoim lekarzem lub kardiologiem, aby opracować najlepszy plan powrotu do zdrowia.
Seks po operacji pomostowania aortalno-wieńcowego.
Aktywność seksualna po pomostowaniu aortalno-wieńcowym (operacji pomostowania aortalno-wieńcowego) zazwyczaj powraca do normy, jednak należy wziąć pod uwagę następujące wytyczne:
- Konsultacja z lekarzem: Przed powrotem do aktywności seksualnej ważne jest, aby omówić to z kardiologiem lub lekarzem pierwszego kontaktu. Lekarz będzie mógł ocenić Twój obecny stan zdrowia, poziom ryzyka i udzielić zaleceń.
- Czas rekonwalescencji: Po zabiegu możesz potrzebować trochę czasu na rekonwalescencję. Lekarze zazwyczaj zalecają unikanie forsownego wysiłku fizycznego i aktywności seksualnej przez kilka tygodni lub miesięcy po zabiegu. Czas ten może się różnić w zależności od złożoności zabiegu i Twojego indywidualnego stanu.
- Słuchaj swojego ciała: Ważne jest, aby zwracać szczególną uwagę na to, jak się czujesz podczas aktywności seksualnej. Jeśli odczuwasz ból w klatce piersiowej, duszność, zawroty głowy lub nietypowe objawy, przerwij aktywność i natychmiast zwróć się o pomoc lekarską.
- Zrelaksuj się i zarządzaj stresem: Seks powinien być przyjemny i komfortowy. Zarządzanie stresem i relaks mogą pomóc w poprawie Twoich doświadczeń.
- Terapia lekowa: Jeśli po operacji przepisano Ci leki, kontynuuj ich przyjmowanie zgodnie z zaleceniami lekarza. Omów wszelkie pytania dotyczące wpływu leków na funkcje seksualne ze swoim lekarzem.
- Komunikowanie się z partnerem: Ważne jest, aby omówić swoje oczekiwania i obawy z partnerem. Otwarty dialog pomaga stworzyć zrozumienie i wsparcie.
Aktywność seksualna może być bezpieczna po operacji pomostowania tętnic wieńcowych, ale zawsze stosuj się do zaleceń lekarza i kieruj się tym, jak się czujesz. Prowadzenie zdrowego trybu życia, odpowiednie leczenie i regularne wizyty u lekarza również pomagają poprawić jakość życia po operacji.
Alternatywy dla operacji pomostowania aortalno-wieńcowego
Pomostowanie tętnic wieńcowych (CABG) jest skutecznym leczeniem choroby wieńcowej, ale istnieją alternatywne podejścia, które można rozważyć w zależności od konkretnych okoliczności i stanu pacjenta. Oto kilka alternatywnych metod leczenia choroby wieńcowej:
- Angioplastyka i stentowanie: Te procedury, znane również jako angioplastyka wieńcowa i stentowanie, są stosowane w celu poszerzenia i naprawy zablokowanych lub wąskich tętnic wieńcowych. Podczas angioplastyki tętnica jest rozszerzana za pomocą nadmuchiwanego balonu, a następnie umieszczany jest stent (mała metalowa rurka), aby utrzymać naczynie otwarte.
- Angioplastyka laserowa: Metoda ta polega na użyciu lasera w celu usunięcia blaszek miażdżycowych (złogów) wewnątrz tętnic wieńcowych i przywrócenia drożności naczyń krwionośnych.
- Transplantacja komórek i terapia genowa: Badania nad transplantacją komórek i terapią genową postępują naprzód i w przyszłości mogą pojawić się nowe techniki leczenia choroby tętnic wieńcowych.
- Terapia lekowa: Leczenie choroby wieńcowej obejmuje terapię lekową, która może obejmować leki przeciwzakrzepowe, leki przeciwagregacyjne, beta-blokery, inhibitory konwertazy angiotensyny (ACEI), statyny i inne leki. Leki te mogą pomóc zmniejszyć objawy i ryzyko powikłań.
- Zmiana stylu życia: Podstawowe zmiany stylu życia, takie jak zdrowe odżywianie, aktywność fizyczna, rzucenie palenia i kontrola masy ciała, mogą znacząco poprawić zdrowie serca i zmniejszyć ryzyko powikłań wieńcowych.
- Terapie alternatywne: Niektórzy pacjenci zwracają się ku terapiom alternatywnym, takim jak akupunktura, joga lub ziołolecznictwo. Jednak skuteczność tych metod może być subiektywna i należy ją omówić z lekarzem.
Wybór metody leczenia zależy od indywidualnych cech każdego pacjenta i charakteru choroby wieńcowej. Decyzję o wyborze metody powinien podjąć lekarz po szczegółowej ocenie stanu pacjenta i omówieniu zalet i wad każdej alternatywy.
Książki i badania na temat operacji pomostowania aortalno-wieńcowego
Książki:
- „Kardiochirurgia” (2018) – autorzy: Joanna Chikwe, David Cooke i Aaron Weiss.
- „Kompletny przewodnik po tomografii komputerowej serca” (2013) – autor: Suhny Abbara.
- „Choroba tętnic wieńcowych: nowe spostrzeżenia, nowatorskie podejścia” (2012) – Wilbert S. Aronow.
Badania:
- „Pięcioletnie wyniki po pomostowaniu tętnic wieńcowych z użyciem i bez użycia pompy” (2013) – Andre Lamy i in. Badanie porównujące wyniki operacji pomostowania tętnic wieńcowych z użyciem i bez użycia sztucznego krążenia (CPB).
- „Długoterminowe wyniki pomostowania aortalno-wieńcowego bez użycia pompy i na pompie” (2018) – Andreas Kofler i in. Badanie długoterminowych wyników pomostowania aortalno-wieńcowego z użyciem krążenia pozaustrojowego i bez niego.
- „Przeszczepy tętnicy promieniowej i żyły odpiszczelowej w pomostowaniu aortalno-wieńcowym: metaanaliza” (2019) – Sankalp Sehgal i in. Metaanaliza porównująca pomostowanie aortalno-wieńcowe z użyciem tętnicy promieniowej i żyły odpiszczelowej.
Literatura używana
Borzov EA, Latypov RS, Vasiliev VP, Galyautdinov DM, Shiryaev AA, Akchurin RS Pomostowanie aortalno-wieńcowe z kardioplegią i na pracującym sercu u pacjentów z rozlaną chorobą tętnic wieńcowych. Cardiologicheskiy vestnik. 2022;17(1):5-13.
Grinstein YI, Kosinova AA, Mongush TS, Goncharov MD Operacja pomostowania aortalno-wieńcowego: wyniki i skuteczność terapii przeciwpłytkowej. Creative Cardiology. 2020

