Ekspert medyczny artykułu
Nowe publikacje
Cocci w rozmazie: leczenie
Last reviewed: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
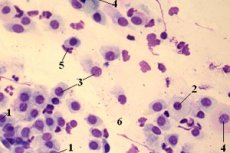
We współczesnej medycynie coraz bardziej potrzebne są badania rozmazowe i bakteriologiczne. Wynika to z faktu, że udział chorób o etiologii bakteryjnej gwałtownie wzrasta. Często jednak nawet po ustaleniu składu gatunkowego i ilości mikroflory nie jest to wystarczające do postawienia diagnozy i doboru leczenia. Trudności wynikają z faktu, że w organizmie człowieka obok flory patogennej znajduje się również normalna mikroflora, która zapewnia ochronę organizmu. Przykładem są ziarniaki w rozmazie, które znajdują się w testach każdej zdrowej osoby.
Cocci w rozmazie u kobiet
Mikrobiocenoza pochwy jest bardzo ważna dla zdrowia kobiety. Zawiera około 10% mikroflory całego kobiecego ciała i odgrywa wiodącą rolę w utrzymaniu zdrowia. Jej znaczenie polega na tym, że decyduje o zdrowiu nie tylko kobiety, ale także noworodka. Zaburzenie prawidłowej mikroflory pochwy pociąga za sobą nie tylko wzrost chorób ginekologicznych, ale także wzrost zachorowalności i umieralności noworodków i dzieci.
Podstawą mikroflory kobiecej są mikroorganizmy beztlenowe. Są to głównie pałeczki kwasu mlekowego, bifidobakterie i propionobakterie. Do tej grupy zaliczają się również eubakterie, clostridia, bakteroidy, peptokoki. Razem tworzą one obligatoryjną mikroflorę, która zapewnia niezawodną ochronę dróg moczowo-płciowych kobiety przed wprowadzeniem patogennej mikroflory (zapewniają odporność błony śluzowej na kolonizację).
Oprócz obligatoryjnej mikroflory istnieje również mikroflora rodzima lub fakultatywna, którą reprezentują oportunistyczne formy mikroorganizmów. Dość duży procent stanowią tutaj ziarniaki. Przeważają paciorkowce, gronkowce, enterokoki, aerokoki i inne mikroorganizmy. Oznacza to, że w normalnych warunkach fizjologicznych organizmu ich liczba jest nieznaczna i nie przekracza 3-4%. Flora ta, wraz z florą obligatoryjną, zapewnia niezawodną ochronę przed patogenami, stymuluje układ odpornościowy. Ale wraz ze spadkiem odporności i rozwojem procesu zapalnego, a także ze spadkiem aktywności flory obligatoryjnej, flora oportunistyczna zaczyna aktywnie rosnąć, wypełniając całą wolną przestrzeń błony śluzowej, powłok. W tym przypadku działają jako patogeny chorób zakaźnych.
Choroby są określane przez to, który mikroorganizm stał się wyraźnie dominujący i ilościowo przekroczył normę. Wraz z rozpowszechnieniem paciorkowcowym zaczynają rozwijać się ciężkie choroby zakaźne i zapalne narządów wewnętrznych: bakteryjne zapalenie pochwy, zakażenia układu moczowo-płciowego, odmiedniczkowe zapalenie nerek, zapalenie jajowodów, zapalenie błon płodowych.
Cocci powodują powikłania pooperacyjne, gorączkę poporodową i inne powikłania, zakażenia noworodków, posocznicę, zapalenie otrzewnej. Cocci są jedną z najniebezpieczniejszych form zakażeń szpitalnych, która nie jest uleczalna i ma niezwykle wysoki stopień oporności na leki i środki dezynfekujące.
Skład mikroflory jest stosunkowo stały, ukształtowany ewolucyjnie. Jednak pod wpływem różnych czynników mogą w nim zachodzić zmiany. Na skład i ilość mikroflory może wpływać budowa anatomiczna, cechy tła hormonalnego, specyfika krążenia krwi i limfy. W wyniku przyjmowania niektórych leków, w tym antybiotyków, mogą wystąpić poważne zmiany.
Kształtowanie się mikrobiocenozy kobiety rozpoczyna się w momencie narodzin. Już w pierwszym dniu życia początkowo jałowa pochwa zostaje skolonizowana przez mikroflorę matczyną. Dlatego tak ważne jest, aby kobieta utrzymywała zdrowie i prawidłowy stan mikroekologiczny swoich narządów rozrodczych. W formowanej florze dominują głównie pałeczki kwasu mlekowego i bifidobakterie. Następnie liczba tych mikroorganizmów maleje, a do okresu dojrzewania znajduje się ona w stanie równowagi z innymi mikroorganizmami, lub formy kokowe bakterii zaczynają się aktywnie rozmnażać i dominować. Znacznie zwiększa to ryzyko zarażenia się infekcjami układu moczowo-płciowego w codziennym życiu.
Po osiągnięciu przez dziewczynkę okresu dojrzewania następuje wzrost aktywności estrogenów, co powoduje zwiększenie warstwy nabłonkowej i ilości glikogenu. Od tego momentu wiodącą pozycję zajmuje ponownie flora kwasu mlekowego, która zapewnia odporność na kolonizację i ochronę organizmu kobiety przed patogenami.
Gdy w organizmie występują zaburzenia, rozwija się dysbakterioza, w której flora oportunistyczna zaczyna przeważać nad florą obligatoryjną, co powoduje choroby zakaźne i procesy zapalne. Szczególnie negatywne warunki i wysokie ryzyko dysbakteriozy rozwijają się podczas menstruacji, gdy zmieniają się poziomy hormonalne, ilość glikogenu gwałtownie spada i odpowiednio rozwijają się optymalne warunki do rozwoju mikroflory oportunistycznej i tłumienia flory obligatoryjnej. Mikroflora zmienia się również w czasie ciąży, w okresie pomenopauzalnym, ponieważ w organizmie zachodzą intensywne zmiany hormonalne.
Ziarniaki w rozmazie z ciąży
W organizmie kobiety ciężarnej powstają optymalne warunki do rozwoju obligatoryjnej mikroflory. Dzieje się tak dzięki aktywnej „eksplozji estrogenów”, która sprzyja rozwojowi mikroorganizmów z grupy Lactobacillus i Bifidobacteria. Interesujące jest to, że normalizacja mikroflory zachodzi nie tylko w biotopie pochwy, ale także we wszystkich innych, zwłaszcza w jelitach, jamie ustnej, skórze. Z tego powodu struktura włosów, skóry i paznokci u zdrowej kobiety w czasie ciąży ulega poprawie. Utrzymanie optymalnej mikroflory jest konieczne, aby chronić dziecko, zapobiegając rozwojowi zakażeń wewnątrzmacicznych, a także infekcji podczas przechodzenia przez kanał rodny. Zakończenie ciąży gwałtownie zmniejsza oporność błony śluzowej na kolonizację, więc aktywnie rozwija się patogenna mikroflora. Prowadzi to do rozwoju procesów zakaźnych i zapalnych.
Właściwości ochronne i odporność kolonizacyjna mikroflory gwałtownie spadają w trakcie porodu, jak również we wczesnym okresie poporodowym. W tym czasie właściwości ochronne są minimalne, więc kobieta jest najbardziej narażona na rozwój infekcji. Szczególnie niebezpieczne w tym okresie są szpitalne szczepy drobnoustrojów, które dość szybko zakażają osłabiony organizm, powodują ciężkie patologie i praktycznie nie poddają się leczeniu antybiotykami, lekami przeciwbakteryjnymi. Bardzo często prowadzi to do bakteriemii, sepsy, a nawet może mieć skutek śmiertelny. Przywrócenie prawidłowej mikroflory następuje pod koniec 5-6 tygodnia okresu poporodowego.
Cocci w rozmazie u mężczyzn
U mężczyzn zwykle przeważają bakterie kwasu propionowego i bifidobakterie, które tworzą obligatoryjną mikroflorę. Zapewnia ona odporność na kolonizację błon śluzowych i zapobiega rozwojowi flory patogennej. W organizmie występuje również rodzima mikroflora, którą reprezentują formy oportunistyczne. Mogą one być aktywowane i kolonizować błonę śluzową przy obniżonej odporności i niewystarczającej aktywności obligatoryjnej mikroflory.
Mikroflorę rodzimą reprezentują głównie formy kokowe. Wśród nich dominują paciorkowce, gronkowce i enterokoki. Zazwyczaj wskaźniki nie powinny przekraczać 10 3 CFU/ml. Jeśli ilość rodzimej mikroflory przekroczy ten wskaźnik, może rozwinąć się infekcja bakteryjna, która zależy od rodzaju mikroorganizmu. Formy kokowe mogą wywoływać różne zakażenia zakaźne, zapalne, ropno-septyczne, a nawet posocznicę, która często kończy się śmiercią.
 [ 12 ]
[ 12 ]
Ziarniaki w rozmazie u dziecka
Ziarniaki w rozmazie w dość dużych ilościach można znaleźć w różnych biotopach noworodka i jest to norma. Wynika to z faktu, że w pierwszym dniu życia wszystkie narządy jamy ustnej dziecka pozostają stosunkowo otwarte. Wszystkie z nich, w tym jelito grube i cienkie, zawierają dużą ilość tlenu. Stwarza to optymalne warunki do gromadzenia się mikroflory tlenowej. Sprzyja temu również niedojrzałość układu odpornościowego. Należy pamiętać, że flora tlenowa jest warunkowo patogenna, co oznacza, że w tym czasie dziecko jest najbardziej podatne na ryzyko rozwoju mikroflory patogennej, co może prowadzić do procesu zakaźnego i sepsy.
Pierwsze 7-10 dni po urodzeniu można scharakteryzować jako okres przejściowej dysbiozy, podczas którego następuje aktywny rozwój mikroflory tlenowej, a także intensywna kolonizacja skóry i błon śluzowych. W tym czasie kształtują się również mechanizmy obronne, które są wzmacniane przez mleko matki. Stopniowo tworzą się bardziej sprzyjające warunki dla rozwoju flory beztlenowej.
Stopniowo zaczyna się formować mikroflora beztlenowa. Prowadzi to do zmniejszenia jej potencjału oksydacyjno-redukcyjnego. Pod koniec pierwszego tygodnia życia znacznie wzrasta kwasowość soku żołądkowego, zwiększa się synteza autoprzeciwciał i kompleksów immunologicznych. Później tworzą się biofilmy przednabłonkowe, które są głównym rezerwuarem ludzkiej autoflory. Czas trwania procesu formowania biofilmu przednabłonkowego nie został dokładnie określony. Proces ten jest powolny i zależy od wielu czynników, przede wszystkim od zdrowia matki, jakości jej mleka i ekologii środowiska zewnętrznego.
Wiadomo, że u noworodka występowanie fizjologicznej mikroflory w jelicie grubym, przede wszystkim bifidobakterii, zaczyna być zauważalne jeszcze przed końcem wczesnego okresu noworodkowego, czyli mniej więcej w 7. dniu po urodzeniu. Obecnie jednak dość wysokie stężenia towarzyszącej mikroflory notuje się przez kilka miesięcy, a nawet 2-3 lata życia dziecka.
Równolegle z kształtowaniem się mikroflory jelitowej, kształtuje się również mikroflora nabłonka i skóry. Impulsem do jej powstania jest karmienie piersią we wczesnym okresie. Przede wszystkim dziecko otrzymuje pałeczki kwasu mlekowego. Ich populacje dość szybko tworzą biotop, stopniowo zmniejszając ilość tlenu. Warunki te są bardziej sprzyjające dla bifidobakterii i bakterii kwasu propionowego, które zaczynają się rozmnażać. To jest druga warstwa mikroflory.
Następnie następuje trzecia warstwa, którą tworzą bakterie kwasu mlekowego. Pobudzają one receptory ścian komórkowych, aktywują mikroflorę przednabłonkową, co powoduje powstanie macierzy o strukturze biologicznej, która zawiera mucynę i inne aktywne enzymy, egzopolisacharydy. Tworzą się optymalne warunki dla mikroflory symbiotycznej.
W składzie mikroflory zdrowego dziecka poziom oportunistycznych form patogennych, które są reprezentowane głównie przez formy kokowe, nie przekracza 5%. Włączenie niewielkiej liczby patogenów do składu mikrobioty dziecka jest nieuniknione, ze względu na ich wysoką zawartość w środowisku. Dominuje jednak flora fizjologiczna, która zapobiega rozwojowi patologii.
Konsekwencje i komplikacje
Obecność ziarniaków w rozmazie prowadzi do rozwoju procesu zakaźnego. Występują różne choroby narządów wewnętrznych, skóry, procesy zapalne, ropno-zakaźne. Najgroźniejsze stany to zapalenie otrzewnej, bakteriemia, sepsa, które są stanami zagrażającymi życiu i mogą zakończyć się śmiercią.
Do poważnych konsekwencji należą różne powikłania pooperacyjne, zakażenia poporodowe, zakażenia noworodka, zakażenia związane z cewnikiem i zakażenia ran. Szczególnie niebezpieczne są szpitalne szczepy paciorkowcowe, które nabyły wielolekooporność i są praktycznie nieuleczalne.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
Dlaczego ziarniaki w rozmazie są niebezpieczne?
Zwykle ziarniaki zawsze znajdują się w rozmazie, ponieważ są przedstawicielami normalnej mikroflory ludzkiej. Jeśli wskaźniki nie przekraczają normy, ziarniaki nie stanowią zagrożenia, wręcz przeciwnie, pełnią funkcję ochronną w organizmie, zapobiegając zakażeniu innymi patogennymi mikroorganizmami. Niebezpieczeństwo pojawia się, gdy ich liczba przekracza normę - staje się większa niż 103 CFU/ml. W takim przypadku występują różne choroby zakaźne, ropne, zapalne.
Najgroźniejszym powikłaniem zakażenia kokosowego jest sepsa, w której zakażenie z ogniska przenika do krwi i wraz z przepływem krwi roznosi się po całym organizmie, zakażając inne narządy, tworząc nowe ogniska. Sepsa wymaga pilnych działań, natychmiastowej terapii antybakteryjnej, w przeciwnym razie możliwy jest śmiertelny wynik.
Nie mniej niebezpieczne są takie stany jak bakteriemii, posocznicy, w których we krwi i innych normalnie jałowych płynach znajduje się niewielka i umiarkowana ilość paciorkowcowych. Niebezpieczeństwo polega na tym, że na tym etapie choroba postępuje bardzo szybko i w ciągu kilku godzin może przekształcić się w posocznicę i zakończyć się śmiercią.
Czy paciorkowce mogą zostać przeniesione na partnera?
Jeśli jeden z partnerów ma zwiększoną liczbę paciorków i aktywny proces zapalny, mikroflora patogenna może zostać przeniesiona na partnera. To, czy w wyniku tego rozwinie się choroba, zależy od stanu układu odpornościowego i ogólnej wytrzymałości organizmu. Jeśli układ odpornościowy jest prawidłowy, a ogólny stan organizmu jest zadowalający, najprawdopodobniej nie będzie żadnej choroby. Wynika to z faktu, że własna mikroflora partnera ma dość wysoką odporność na kolonizację, co nie pozwoli obcej mikroflorze przedostać się do biotopu.
Jeśli odporność jest obniżona, organizm jest osłabiony, może rozwinąć się infekcja bakteryjna, ponieważ aktywność ochronna i odporność kolonizacyjna własnej mikroflory są na bardzo niskim poziomie. To umożliwi wnikanie obcej mikroflory do biotopu, w wyniku czego mogą pojawić się objawy choroby.
Diagnostyka różnicowa
Oznacza to konieczność wyraźnego zróżnicowania patogenu: udowodnienia, że przyczyną choroby jest właśnie wysokie stężenie paciorków. W tym celu wykonuje się regularne rozmazy lub pełne badanie bakteriologiczne.
Wymaga to materiału biologicznego z badanego biotopu. Tak więc w przypadku chorób układu oddechowego zazwyczaj pobiera się rozmaz z nosa i gardła, w przypadku infekcji układu moczowo-płciowego – rozmaz z pochwy lub cewki moczowej itp. Następnie rozmaz nakłada się na szkiełko podstawowe, suszy nad palnikiem lub utrwala metodami chemicznymi i bada pod mikroskopem.
W razie potrzeby wykonuje się dodatkowe barwienie, które pozwala na wyraźne rozróżnienie różnych struktur. Do identyfikacji ziarniaków najczęściej stosuje się barwienie metodą Grama. W tym przypadku ziarniaki przyjmują jasnofioletowy kolor i są wyraźnie widoczne w polu widzenia pod mikroskopem. Można badać ich morfologię i główne cechy.
Często, aby uzyskać bardziej szczegółowe informacje o wyizolowanej podczas mikroskopii kulturze, wykonuje się posiew bakteriologiczny. W tym celu powstałą kulturę wysiewa się na sztuczne podłoże odżywcze i inkubuje w optymalnych warunkach przez 3-5 dni. Następnie kulturę usuwa się, ponownie wysiewa w celu wyizolowania czystej kultury (patogenu) i ponownie inkubuje. Następnie wyhodowane kolonie analizuje się, wykonuje się analizę jakościową i ilościową. Stosując szereg metod biochemicznych i immunologicznych, kulturę identyfikuje się za pomocą identyfikatora Bergeya. Następnie stężenie komórek w 1 mililitrze zawiesiny określa się dowolną dogodną metodą. Najczęściej stosuje się metodę rozcieńczeń seryjnych lub standard mętności.
Czy jeśli wynik jest dobry, może dojść do zakażenia?
Każdy dobry rozmaz zawsze zawiera cały zbiór mikroorganizmów, które są charakterystyczne dla danego biotopu. Ilość musi odpowiadać normie. Oznacza to, że wyniki analizy będą wskazywać listę przedstawicieli normalnej mikroflory i ich ilość. Dobry rozmaz oznacza, że mikroflora obligatoryjna przeważa nad mikroflorą oportunistyczną, a wszelkie inne mikroorganizmy są nieobecne.
Pojedyncze mikroorganizmy są dozwolone jako przedstawiciele przejściowej (przypadkowo wprowadzonej) mikroflory. Oznacza to, że nie ma infekcji, ponieważ odporność na kolonizację i mechanizmy odpornościowe są na wystarczająco wysokim poziomie, aby oprzeć się infekcji.
Leczenie
Jeśli w rozmazie znajdują się ziarniaki, w granicach normy, leczenie nie jest wymagane. Jeśli ich liczba znacznie przekracza normę, może być wymagana antybiotykoterapia. Stosuje się również homeopatię, środki ludowe i ziołolecznictwo. Przy wyborze metody leczenia należy skonsultować się z lekarzem i polegać na wynikach badań. Przy umiarkowanej liczbie ziarniaków i ciężkiej dysbiozie wskazane jest stosowanie probiotyków lub prebiotyków.
Leki
Podczas leczenia paciorkowcowego należy zachować podstawową ostrożność – rozpocząć leczenie dopiero po wstępnej konsultacji z lekarzem. Lekarz jest również ubezpieczony – musi przepisać leczenie tylko na podstawie wyników badań.
Jeśli zakłada się terapię antybiotykową, wskazane jest przeprowadzenie testu wrażliwości na antybiotyki i wykorzystanie go do doboru najskuteczniejszego leku i jego optymalnej dawki. Konsekwencje i skutki uboczne niewłaściwego przyjmowania leków mogą być katastrofalne - pogorszenie sytuacji, rozwój poważnej dysbakteriozy dotyczącej głębokich mikrobiocenoz, rozwój infekcji bakteryjnej. Lepiej rozpocząć leczenie probiotykami, które działają łagodnie, normalizując stan mikroekologiczny organizmu.
W leczeniu i profilaktyce dysbakteriozy jelitowej, zakażenia kokainowego zaleca się przyjmowanie Bifilact-Extra 1 kapsułki dziennie. Kapsułka zawiera bifidobakterie i pałeczki kwasu mlekowego, a także substancje pomocnicze.
Przy infekcjach jelitowych, biegunce, wzdęciach, a także jako element kompleksowej terapii w leczeniu ostrych chorób zapalnych i alergicznych należy stosować Bifi-Form, 1 kapsułka.
W leczeniu i profilaktyce dysbakteriozy pochwy i innych chorób układu moczowo-płciowego u kobiet stosuje się bifolak w postaci czopków. Stosuje się go na noc, dopochwowo, 1 czopek.
Maść Emulact jest stosowana zewnętrznie na różne choroby skóry. Zawiera stabilizowaną kulturę pałeczek kwasu mlekowego. Stosowana jest na zapalenie skóry, wszelkie inne choroby skóry, dysbiozę. Nanieść cienką warstwę na oczyszczoną skórę.
Antybiotyki na paciorkowce w rozmazie
Antybiotyki są szeroko stosowane w leczeniu ziarniaków, zwłaszcza jeśli ich stężenie jest wystarczająco wysokie. Cyprofloksacyna okazała się być skuteczna już dziś - 500 mg raz dziennie przez trzy dni. Szybko eliminuje wszystkie objawy infekcji bakteryjnej i normalizuje poziom ziarniaków. Inne antybiotyki działają w podobny sposób: amoksyklaw, amoksycylina, azytromycyna, azitrok, penicylina.
Indyjska firma oferuje nowy lek, który łączy antybiotyk i probiotyk. Antybiotyk zabija patogenną mikroflorę, probiotyk natychmiast przywraca normalną florę, która również jest uszkodzona. W składzie znajduje się 250 mg amoksycyliny i kloksacyliny, a także 60 milionów ciał bakteryjnych pałeczek kwasu mlekowego. Jest przyjmowany w przypadku chorób o etiologii bakteryjnej dowolnej lokalizacji.
Świece z paciorkowcowych w rozmazie
Jeśli patologia nie jest ogólnoustrojowa, tzn. nie dotyczy całego organizmu, przyjmowanie antybiotyków doustnie nie jest zalecane. Lepiej jest stosować czopki. Pozwalają one szybko i skutecznie wyeliminować patologię miejscowo. Jednocześnie ryzyko wystąpienia działań niepożądanych i przedawkowania jest zredukowane do minimum. Czopki powinny być przepisywane wyłącznie przez lekarza. W zależności od patologii stosuje się je doodbytniczo lub dopochwowo. Zazwyczaj kuracja trwa od 3 do 14 dni. Najczęściej stosuje się antybiotyki lub probiotyki.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Środki ludowe
Sok z aloesu jest szeroko stosowany w leczeniu infekcji kokosowych. W tym celu należy wziąć 2-3 soczyste, mięsiste liście, wycisnąć sok i stosować wewnętrznie lub miejscowo, w zależności od lokalizacji patologii. Przyjmować wewnętrznie w czystej postaci, 1 łyżkę stołową lub rozcieńczyć w szklance ciepłej wody.
Miód był również stosowany przeciwko infekcjom przez cały czas. Ma działanie antyseptyczne. W przypadku chorób układu oddechowego miód dodaje się do herbaty lub naparów ziołowych, z miodu robi się kompresy i balsamy. Używa się go do masaży i okładów. Stosowanie miodu w czystej postaci, łyżki stołowej rano i wieczorem, pomoże wyeliminować infekcję.
Mumiyo jest dobre na infekcje zewnętrzne i wewnętrzne. Należy je rozcieńczyć w litrze wody i wypić w szklance rano, przed wstaniem z łóżka. Po wypiciu należy położyć się na kolejne 40 minut, dopiero wtedy można wstać.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ]
Leczenie ziołowe
Najbardziej znanym ziołem o działaniu przeciwzakaźnym i przeciwzapalnym jest rumianek. Stosuje się go jako wywar lub napar. Różnica polega na tym, że napar przygotowuje się z alkoholem lub wódką, jest bardziej skoncentrowany i bogaty, zawiera więcej składników aktywnych, dlatego jego dawka jest wymagana w mniejszym stopniu niż w przypadku wywaru. Napar parzy się dłużej - do 7 dni, natomiast wywar jest gotowy w ciągu 1-2 godzin. Napar należy pić łyżką stołową, natomiast wywar - do szklanki dziennie. Napar można przechowywać do roku, wywar - nie dłużej niż dobę.
Nagietek ma działanie antyseptyczne. Stosuje się go jako wywar: łyżkę ziela na szklankę wrzątku. Zaparzać przez 30 minut i pić w ciągu dnia. Efekt jest zazwyczaj widoczny w ciągu 1-2 dni.
Wywar z kopru włoskiego okazał się skuteczny w walce z infekcjami jelitowymi. Aby go przygotować, zalej szklanką wody jedną trzecią łyżeczki nasion i pij jedną trzecią szklanki trzy razy dziennie.
Homeopatia
Ważne jest, aby zachować ostrożność - nie należy przyjmować żadnych leków bez wcześniejszej konsultacji z lekarzem. Leki homeopatyczne mają skutki uboczne tylko wtedy, gdy lek jest przyjmowany nieprawidłowo lub w przypadku przedawkowania. Zazwyczaj stan się pogarsza.
Vitaflor to biologicznie aktywny suplement, który jest reprezentowany przez dwa szczepy pałeczek kwasu mlekowego. Stosowany jest w przypadku dysbakteriozy, z niedoborem pałeczek kwasu mlekowego i przewagą paciorków, 1 kapsułka dziennie.
Vitasporin to probiotyk zarodnikowy, który obejmuje kompleks form bakteryjnych mikroorganizmów. Jest stosowany w zakażeniach gronkowcowych i innych kokcydiozach, 1 kapsułka dziennie.
Gastrofarm to probiotyk zawierający głównych przedstawicieli prawidłowej mikroflory jelitowej. Jest stosowany w przypadku infekcji i dysbakteriozy. Przyjmować jedną tabletkę dziennie.
Enterol jest stosowany w ostrej i przewlekłej biegunce, zapaleniu jelit. Jest dostępny w saszetkach. Przyjmować jedną saszetkę 2-3 razy dziennie. Zawiera liofilizowane saccharomyces.
Zapobieganie
Zaburzenia mikrobiocenozy mają poważne konsekwencje dla populacji. Należy wziąć pod uwagę, że większość kobiet w trakcie porodu, nawet przy prawidłowej ciąży i porodzie, ma odchylenia w mikrobiocenozie, wyrażone w większym lub mniejszym stopniu. Nieuchronnie wpływa to na zdrowie noworodka. Dlatego też powszechna dysbioza wśród populacji w ostatnich latach jest w dużej mierze związana z pierwotnymi defektami mikroekologicznymi, które powstały podczas formowania się ekosystemów mikrobiologicznych u noworodków. W organizmie początkowo tworzą się wadliwe biofilmy i asocjacje mikrobiologiczne, które nie są w stanie pełnić funkcji fizjologicznych.
Analiza wzorców pierwotnego powstawania i dalszego funkcjonowania biocenoz mikrobiologicznych organizmu dziecka prowadzi do wniosku, że konieczne jest wdrożenie i przeprowadzenie specjalnych działań zapobiegających dysbakteriozie. Przede wszystkim rozwiązanie upatruje się w eliminacji tych czynników, które przyczyniają się do rozwoju patologii. Ustalono, że zaburzenia pierwotne leżą przede wszystkim w łańcuchu położniczo-ginekologicznym. Konieczne jest zwiększenie skuteczności działań terapeutycznych i profilaktycznych w celu zapobiegania zmianom patologicznym w endomikroekologii kobiet w ciąży, kobiet rodzących i kobiet rodzących.
Ważne jest również utrzymanie kultury komunikacji między matką a dzieckiem: terminowe przystawianie do piersi, karmienie piersią, prawidłowy i stały kontakt między matką a dzieckiem. Na trzecim miejscu znajduje się przestrzeganie norm i wymagań sanitarno-higienicznych.
Należy także zadbać o odpowiednią korekcję istniejących zaburzeń dysbiotycznych, stosować racjonalne schematy leczenia, stosować wstępne przygotowanie kobiet w ciąży, celowaną kolonizację biotopów dzieci zagrożonych, ograniczyć stosowanie antybiotyków i innych leków przeciwbakteryjnych, a w razie konieczności stosować probiotyki i prebiotyki.
Prognoza
Jeśli w rozmazie w odpowiednim czasie wykryto ziarniaki, a raczej ich wysokie stężenie, można podjąć działania zapobiegające rozwojowi infekcji bakteryjnej. Wymagane jest kompleksowe leczenie, dobierane przez lekarza na podstawie wyników badań. Jeśli zignoruje się zwiększoną liczbę ziarniaków, rokowanie może być niekorzystne. Może rozwinąć się infekcja bakteryjna, która ma tendencję do postępu, aż do sepsy ze skutkiem śmiertelnym.

