Ekspert medyczny artykułu
Nowe publikacje
Deformująca choroba zwyrodnieniowa stawu kolanowego
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
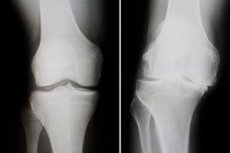
Narastający proces dystroficzny, któremu towarzyszą zmiany w kościach kolana, uszkodzenia chrząstki i zwyrodnienie ścięgien kostnych, to deformująca choroba zwyrodnieniowa stawu kolanowego. Patologia charakteryzuje się bólem, zaburzeniami funkcji kolana i jego wyraźną krzywizną. Leczenie choroby jest złożone i skomplikowane, niekiedy chirurgiczne, obejmujące endoprotezę stawu. Do najczęstszych powikłań należą zesztywnienie stawów i postępująca niestabilność stawu kolanowego. [ 1 ], [ 2 ]
Epidemiologia
Deformującą chorobę zwyrodnieniową stawu kolanowego rozpoznaje się u co dziesiątej osoby w wieku 55 lat i starszej. Jednocześnie co czwarta osoba, która zachoruje, staje się niepełnosprawna.
Około 80% pacjentów wskazuje na pogorszenie jakości życia w mniejszym lub większym stopniu.
Czas prawidłowego funkcjonowania nowoczesnych typów endoprotez po dziesięciu latach od zabiegu operacyjnego wynosi do 99%, po piętnastu latach – do 95%, po dwudziestu latach – do 90%.
Według niektórych doniesień, choroba zwyrodnieniowa stawu kolanowego częściej dotyka kobiety, choć informacja ta nie została oficjalnie potwierdzona. [ 3 ]
Przyczyny choroba zwyrodnieniowa stawu kolanowego
Pierwotna forma deformującej osteoartrozy jest związana ze zużyciem tkanki chrzęstnej jako częścią naturalnych zmian związanych z wiekiem. Dodatkowymi czynnikami prowokującymi mogą być:
- Nadmierna masa ciała;
- Urazy, złamania.
Wtórna postać choroby jest spowodowana:
- Nadmierna aktywność sportowa w okolicy kolan;
- Ogólna nadmierna aktywność fizyczna;
- Urazy chrząstki i aparatu więzadłowego, złamania kości;
- Przewlekłe procesy infekcyjno-zapalne, które negatywnie wpływają na hemostazę;
- Zaburzenia metaboliczne;
- Zaburzenia endokrynologiczne;
- Hipodynamia, deficyty troficzne;
- Otyłość;
- Predyspozycje dziedziczne (wrodzone osłabienie struktur stawowych);
- Żylaki, inne patologie naczyniowe kończyn dolnych;
- Uszkodzenie łąkotki;
- Choroby autoimmunologiczne;
- Patologie wpływające negatywnie na unerwienie kończyn dolnych (uraz głowy lub rdzenia kręgowego);
- Dziedziczne choroby tkanki łącznej.
Wtórną deformującą chorobę zwyrodnieniową stawów często diagnozuje się u profesjonalnych sportowców, w szczególności biegaczy, narciarzy, łyżwiarzy i kolarzy. [ 4 ]
Czynniki ryzyka
- U wielu pacjentów deformująca choroba zwyrodnieniowa stawu kolanowego rozwija się po urazie (zwłaszcza po urazie powtarzającym się). Do prowokujących urazów zalicza się uszkodzenia łąkotki, krwotoki, pęknięcia i złamania, zwichnięcia kolana.
- Podobnym i dość powszechnym czynnikiem prowokującym są powtarzające się mikrourazy kolana, np. podczas treningu sportowego, ciągłej pracy „na stojąco” itp.
- Nadmierna masa ciała prowadzi do zwiększonego obciążenia osiowego i stopniowego niszczenia stawu kolanowego.
- Choroby zapalne, takie jak dna moczanowa, reumatoidalne zapalenie stawów, łuszczyca i spondyloartropatia, często powodują rozwój zwyrodnieniowych-dystroficznych chorób wewnątrzstawowych.
- Innym nierzadkim „winowajcą” rozwoju deformującej choroby zwyrodnieniowej stawów są zaburzenia endokrynologiczne, ostre lub wyraźne wahania równowagi hormonalnej, zaburzenia metaboliczne. Takie zaburzenia negatywnie wpływają na przebieg procesów naprawczych w stawie kolanowym i pogłębiają zmiany patologiczne.
Patogeneza
Deformująca choroba zwyrodnieniowa stawu kolanowego jest częstą patologią, której towarzyszy niewydolność procesów regeneracyjnych w strukturach stawowych. To z kolei pociąga za sobą przedwczesne starzenie się tkanki chrzęstnej, jej osłabienie i ścieńczenie. Wykrywane są objawy osteosklerozy kości podchrzęstnej, tworzą się torbiele i narośla osteofityczne.
Pierwotna deformująca choroba zwyrodnieniowa stawu kolanowego początkowo atakuje zdrową tkankę chrzęstną, która ma wrodzoną tendencję do zmniejszonej adaptacji funkcjonalnej.
Wtórna deformująca choroba zwyrodnieniowa stawów występuje w wyniku już istniejących nieprawidłowości chrząstki. Pierwotną przyczyną tego rozwoju mogą być urazy, zmiany zapalne w tkankach kostnych i stawowych, aseptyczne procesy martwicze kości, zaburzenia metaboliczne i zaburzenia równowagi hormonalnej.
Rozwój deformującej choroby zwyrodnieniowej stawów rozpoczyna się na tle zmian w chrząstce stawowej, która zapewnia ślizganie się powierzchni kostnych i stawowych. Zaburzenia troficzne i utrata elastyczności pociągają za sobą zmiany dystroficzne w tkance chrzęstnej, jej ścieńczenie i resorpcję. W rezultacie dochodzi do stopniowego odsłonięcia tkanek kostnych i stawowych, upośledzenia ślizgania, zwężenia szpar stawowych i zaburzenia prawidłowej biomechaniki stawu. Pochewka maziowa nie otrzymuje niezbędnego odżywienia i jest poddawana ciągłemu podrażnieniu, rozwija się kompensacyjne zapalenie błony maziowej. W miarę zwężania się szpary stawowej zmniejsza się objętość stawu, tylna ściana kaletki stawowej uwypukla się z powodu gromadzenia się w niej płynu, powstaje tzw. torbiel Beckera. Ponadto dochodzi do zastąpienia delikatnej tkanki maziowej grubą tkanką łączną, a sam staw ulega wygięciu. Dochodzi do przerostu okołostawowych struktur kostnych, powstawania narośli brzeżnych, upośledzenia krążenia krwi w stawie, gromadzenia się niedotlenionych produktów przemiany materii. W efekcie cierpi obwodowy układ czuciowy, występują uporczywe i intensywne bóle. Z powodu narastającej deformacji zaburzona jest funkcja zaangażowanych mięśni, pojawiają się skurcze i zaburzenia hipotroficzne, pojawia się kulawizna. Staw kolanowy doświadcza ograniczeń ruchowych, aż do sztywności i ankylozy (całkowitego unieruchomienia kolana).
Objawy choroba zwyrodnieniowa stawu kolanowego
Absolutnie każdy rodzaj deformującej choroby zwyrodnieniowej stawów charakteryzuje się pojawieniem bólu w stawie kolanowym. Zespół bólowy ujawnia się przy obciążeniu stawu i znacznie ustępuje bez niego (np. podczas nocnego odpoczynku). Ból jest spowodowany tworzeniem się mikropęknięć w kości beleczkowej, zastojem żylnym, zwiększonym ciśnieniem śródstawowym, uszkadzającym i drażniącym działaniem brzeżnych przerostów na pobliskie struktury oraz skurczem mięśni kolana.
Pierwsze objawy w postaci bólu są początkowo krótkotrwałe. Są związane z obrzękiem tkanek, gromadzeniem się płynu w jamie stawowej, rozwojem reakcji zapalnej w błonie maziowej. Takie krótkotrwałe odczucia bólowe występują okresowo, w czasie aktywności ruchowej i przebiegają w rodzaju „zakleszczenia” w momencie uszczypnięcia elementu uszkodzonej chrząstki między powierzchnie stawu.
Za charakterystyczny objaw deformującej osteoartrozy uważa się pojawienie się klikania w stawie kolanowym podczas jego ruchu. Wśród innych objawów:
- Ograniczenie ruchomości, niemożność wykonywania ruchów zginania i prostowania;
- Nasilenie bólu podczas dłuższego chodzenia i wchodzenia po schodach;
- Klikanie i chrupanie w stawie kolanowym;
- Sztywność ruchu;
- Zmniejszona przestrzeń stawowa;
- Pojawianie się i wzrost narośli osteofitowych;
- Skurcz mięśni okołostawowych;
- Trwałe zniekształcenie stawów spowodowane procesami zwyrodnieniowymi w strukturach podchrzęstnych.
Oprócz kolan choroba może dotyczyć stawów biodrowych, kręgosłupa, palców. Zniekształcająca choroba zwyrodnieniowa stawu kolanowego może łączyć się z innymi rodzajami patologii. W tym przypadku mówimy o uogólnionej poliosteoartrozie, w której występują liczne zmiany, w tym osteochondroza, spondyloza, zapalenie okołostawowe, zapalenie ścięgien i pochwy itp. [ 5 ]
Formularze
W zależności od obrazu klinicznego i radiologicznego chorobę dzielimy na następujące typy:
- Deformująca choroba zwyrodnieniowa stawu kolanowego I stopnia charakteryzuje się umiarkowanym spadkiem zdolności ruchowych, niewielkim ukrytym zwężeniem szpary stawowej, pojawieniem się szczątkowych narośli brzeżnych. Pacjent może skarżyć się na dyskomfort i „ciężkość” wewnątrz kolana, które pojawiają się lub nasilają po wysiłku fizycznym.
- Deformującemu zapaleniu stawów kolanowych II stopnia towarzyszy ograniczenie ruchomości, pojawienie się chrupnięcia stawowego podczas aktywności ruchowej, niewielki zanik mięśni, wyraźne zwężenie szpary stawowej, znaczne formacje osteofitów i kostne podchrzęstne zmiany osteosklerotyczne. Ból jest dość wyraźny, ale ma tendencję do ustępowania w spoczynku.
- Deformująca choroba zwyrodnieniowa stawu kolanowego III stopnia objawia się wyraźną deformacją stawu, znacznym ograniczeniem ruchomości, zanikiem szpary stawowej, intensywnym skrzywieniem kości, pojawieniem się masywnych narośli brzeżnych, podchrzęstnych formacji torbielowatych i fragmentów tkanek. Ból występuje niemal zawsze, także w stanie spoczynku.
Niektórzy autorzy wyróżniają także „zerowy” stopień choroby zwyrodnieniowej stawów, który charakteryzuje się brakiem oznak patologii w badaniu rentgenowskim.
Komplikacje i konsekwencje
Długotrwała i postępująca deformująca choroba zwyrodnieniowa stawu kolanowego często jest powikłana takimi patologiami:
- Wtórne reaktywne zapalenie błony maziowej – zapalenie błony maziowej, któremu towarzyszy gromadzenie się płynu stawowego;
- Krwawienie samoistne - krwotok do jamy stawu kolanowego;
- Ankyloza – unieruchomienie kolana spowodowane zrostem kości, chrząstki lub włókien;
- Martwica kości - ogniskowa martwica kości;
- Zewnętrzne podwichnięcie rzepki (chondromalacja i niestabilność rzepki).
Pacjenci powinni zdać sobie sprawę, że deformująca choroba zwyrodnieniowa stawów to nie tylko ból kolana. W rzeczywistości choroba jest złożona i może prowadzić do niepełnosprawności z czasem. Większość pacjentów zauważy, że w przypadku braku leczenia:
- Skrzywienie chorej nogi, jej skrócenie;
- Utrata zdolności wykonywania ruchów zginania i prostowania;
- Rozprzestrzenianie się procesu patologicznego na inne części układu ruchu (stawy biodrowe, skokowe, kręgosłup);
- Inwalidztwo;
- Ciągły ból w okolicy kolana (zarówno w dzień, jak i w nocy).
Aby uniknąć pogorszenia się problemu, należy w porę zgłosić się do lekarza i przestrzegać wszystkich jego zaleceń. W początkowym okresie patologii w większości przypadków proces można opanować.
Diagnostyka choroba zwyrodnieniowa stawu kolanowego
W diagnozie i leczeniu deformującej choroby zwyrodnieniowej stawów biorą udział zarówno lekarze rodzinni, jak i ortopedzi traumatolodzy. Podczas badania i wywiadu specjalista określa typowe objawy procesu zwyrodnieniowo-dystroficznego: bolesność palpacyjną, ograniczenie ruchowe, trzeszczenie, zniekształcenie, obecność wysięku śródstawowego.
Diagnostyka instrumentalna jest zazwyczaj reprezentowana przez badanie radiologiczne stawu kolanowego. Najczęstszymi objawami rentgenowskimi deformującej choroby zwyrodnieniowej stawów są zwężenie szpary stawowej, obecność narośli brzeżnych i stwardnienie podchrzęstne. Tomografia komputerowa może być zalecana, gdy jest wskazana.
Diagnostyka ultrasonograficzna jest pomocna w wykrywaniu ścieńczenia chrząstki, zaburzeń aparatu więzadłowo-mięśniowego, tkanek okołostawowych i łąkotek, zapalnego płynu wewnątrzstawowego.
Badanie metodą rezonansu magnetycznego jest szczególnie cenne pod względem diagnostycznym, gdyż pozwala wykryć zmiany w chrząstce, łąkotce, błonie maziowej i więzadłach kostnych, a także odróżnić deformującą chorobę zwyrodnieniową stawów od zapalenia stawów, guzów i urazów kolana.
Często konieczne jest wykonanie punkcji diagnostycznej i artroskopii stawu kolanowego.
Badania obejmują ogólne i biochemiczne badania krwi oraz analizę płynu stawowego pobranego podczas punkcji.
Zalecana diagnostyka laboratoryjna:
- Ogólna analiza kliniczna krwi (wzór leukocytarny, OB, mikroskopowa ocena rozmazu krwi);
- Białko C-reaktywne (wskaźnik stanu zapalnego, martwiczego lub pourazowego uszkodzenia tkanek);
- Płyn stawowy w celu sprawdzenia obecności kryształów w rozmazie;
- Chlamydia, gonokoki w płynie stawowym.
Diagnostyka różnicowa
Wszystkie przypadki deformującej choroby zwyrodnieniowej stawu kolanowego należy różnicować z innymi chorobami o podobnym obrazie klinicznym. Dlatego też obowiązkowe jest wykonanie badania klinicznego i biochemicznego krwi, oznaczenie wskaźnika białka C-reaktywnego.
Lekarz może również skierować pacjenta na badanie płynu stawowego w celu wykrycia kryształów i infekcji.
Diagnostykę różnicową przeprowadza się w przypadku takich chorób jak:
- Reumatoidalne zapalenie stawów;
- Dna;
- Zapalenie stawów wywołane przez chlamydie, rzeżączkowe zapalenie stawów, łuszczycowe zapalenie stawów;
- Spondyloartropatia (reaktywne zapalenie stawów, choroba Bechterewa itp.).
Z kim się skontaktować?
Leczenie choroba zwyrodnieniowa stawu kolanowego
Leczenie deformującej choroby zwyrodnieniowej stawów odbywa się etapowo, kompleksowo. Przede wszystkim konieczne jest złagodzenie bólu. W tym celu pacjentowi przepisuje się niesteroidowe leki przeciwzapalne i środki przeciwbólowe. Wybór konkretnego leku zależy zarówno od nasilenia zespołu bólowego, jak i obecności współistniejących patologii.
Po ustąpieniu bólu lekarz przystępuje do ewentualnego leczenia stawu kolanowego za pomocą leków i fizjoterapii. [ 6 ]
Leczenie fizjoterapeutyczne może obejmować takie techniki, jak:
- Terapia TR - ukierunkowana diatermia kontaktowa - polega na transportowaniu energii o częstotliwości radiowej do pożądanej strefy tkankowej za pomocą specjalnego aplikatora. Zabieg można wykonywać w różnych trybach, w zależności od głębokości lokalizacji dotkniętych tkanek. Dzięki tej metodzie likwiduje się obrzęki, stymuluje krążenie limfatyczne, normalizuje temperaturę w ognisku patologicznym, poprawia trofikę, zmniejsza skurcze mięśni, co przyczynia się do przyspieszonego powrotu do zdrowia.
- Elektryczna stymulacja tkanek - pomaga przywrócić krążenie krwi, spowalnia niszczenie chrząstki. Zabieg jest szczególnie skuteczny w 1-2 stadium choroby zwyrodnieniowej stawów.
- Kinezyterapia - polega na użyciu specjalnych symulatorów, które pomagają wyeliminować skurcze mięśni, poprawić metabolizm i ruchomość stawów, przywrócić elastyczność ścięgien i mikrokrążenie. Podczas trwania kinezyterapii ważne jest unikanie przeciążania chorego kolana, wykluczenie długotrwałego chodzenia, podnoszenia ciężkich przedmiotów, skakania i biegania.
Inne popularne metody obejmują:
- Terapia laserowa o wysokiej intensywności;
- Magnetoterapia;
- Ultrafonoforeza (leczenie ultradźwiękami);
- Elektroforeza leków (z lekami przeciwbólowymi, glikokortykosteroidami);
- Fonoforeza (z kortykosteroidami);
- Kąpiele lecznicze;
- Terapia falą uderzeniową;
- Akupunktura; [ 7 ]
- Krioterapia.
Interwencja chirurgiczna może być zalecona niezależnie od stopnia zaawansowania choroby, jeśli kompleksowe leczenie zachowawcze nie przyniesie oczekiwanego efektu.
Leki
Ból i reakcję zapalną leczy się niesteroidowymi lekami przeciwzapalnymi, takimi jak diklofenak, indometacyna, nimesil. W przypadku silnego bólu wskazane są dostawowe zastrzyki kortykosteroidów. Można stosować meloksykam, lornoksykam, a także miejscowe stosowanie maści i żeli o działaniu przeciwzapalnym.
W przypadku deformującej choroby zwyrodnieniowej stawów o początkowym stopniu rozwoju wskazane jest przyjmowanie chondroprotektorów, do których zalicza się siarczan chondroityny, chlorowodorek glukozaminy, metylosulfonylometan, kwas hialuronowy lub kolagen typu 2. Powyższe składniki hamują procesy destrukcyjne w tkance chrzęstnej i wspomagają jej regenerację. Leczenie chondroprotektorami jest długotrwałe, od kilku miesięcy i dłużej.
Diklofenak |
Środek przeciwzapalny, przeciwbólowy, przeciwagregacyjny i przeciwgorączkowy. Zwykle przepisywany 1 ampułka dziennie domięśniowo lub w tabletkach (dawka dobowa - 100-150 mg). Możliwe działania niepożądane: ból głowy, zawroty głowy, niestrawność, podwyższony poziom transaminaz, wysypka skórna. Przy długotrwałym stosowaniu mogą wystąpić powikłania zakrzepowo-zatorowe. |
Indometacyna |
Niesteroidowy lek przeciwzapalny, pochodna kwasu indolilooctowego. Przyjmuje się go doustnie po posiłku, bez żucia, popijając wodą. Dawkowanie dla dorosłych wynosi 25 mg do trzech razy dziennie. Dopuszcza się zwiększenie dawki dobowej do 100 mg. Przyjmowaniu leku mogą towarzyszyć nudności, bóle brzucha, zaburzenia trawienia, żółtaczka. |
Nimesil (Nimesulid) |
Stosuje się go w celu łagodzenia ostrego bólu, 1 saszetka (100 mg nimesulidu) dwa razy dziennie po posiłkach. Cykl podawania powinien być jak najkrótszy, aby uniknąć rozwoju powikłań ze strony przewodu pokarmowego i wątroby. |
Meloksykam |
Niesteroidowy lek przeciwzapalny, przeciwbólowy, przeciwgorączkowy. Tabletki przyjmuje się doustnie po posiłkach, w dawce dziennej 7,5-15 mg. Średni czas trwania leczenia wynosi 5-7 dni. W pierwszych dniach możliwe są również domięśniowe zastrzyki Meloxicamu, w zależności od nasilenia bólu i nasilenia reakcji zapalnej. Wśród możliwych działań niepożądanych: nudności, bóle brzucha, wzdęcia brzucha, biegunka. |
Artradol |
Preparat siarczanu chondroityny sodowej. Podaje się go domięśniowo, w serii 25-35 zastrzyków, w dawce 100-200 mg (ze stopniowym zwiększaniem dawki). Kurację można powtórzyć po 6-miesięcznej przerwie. Działania niepożądane ograniczają się do miejscowych objawów w miejscu podania leku. |
Teraflex |
Preparat glukozaminy i chondroityny, stymulator naprawy tkanek. Przyjmować 1 kapsułkę trzy razy dziennie. Kuracja trwa 3-6 miesięcy. Teraflex jest zazwyczaj dobrze tolerowany, zaburzenia trawienia są rzadko obserwowane. |
Leczenie chirurgiczne
Najczęstszą metodą chirurgiczną stosowaną w przypadku deformacji zwyrodnienia stawu kolanowego jest endoproteza, która polega na zastąpieniu chorego stawu metalową protezą – konstrukcyjno-anatomicznym odpowiednikiem. Operację wykonuje się w takich przypadkach:
- Jeśli nie ma poważnego zniekształcenia stawu;
- Nie powstają żadne „fałszywe” artykulacje;
- Brak przykurczów i zaniku mięśni.
U pacjentów z zaawansowaną osteoporozą nie wykonuje się endoprotezoplastyki, gdyż delikatna struktura kości może nie wytrzymać wprowadzenia metalowych bolców, co może skutkować licznymi złamaniami patologicznymi.
Aby uniknąć powikłań, należy jak najwcześniej podjąć decyzję o konieczności zastosowania protezy. Operację należy wykonać przed wystąpieniem przeciwwskazań. Endoprotetyka jest najskuteczniejsza, gdy wykonuje się ją u pacjentów w wieku 45-65 lat i ważących mniej niż 70 kg.
Spośród mniej powszechnych, ale oszczędzających narządy zabiegów chirurgicznych, najczęściej omawiane są osteotomia korekcyjna i pomostowanie stawowo-rdzeniowe.
Podczas pomostowania artromedularnego kanał rdzeniowy udowy jest połączony z jamą stawu kolanowego za pomocą specjalnego shuntu – pustej rurki wykonanej z metalu. W wyniku zabiegu substancja tłuszczowa rdzenia z dolnej 1/3 kości udowej jest transportowana do stawu kolanowego, co zapewnia dodatkowe odżywianie i smarowanie.
Jeśli oś kończyny dolnej pacjenta jest zmieniona, a objętości ruchowe nie są poważnie ograniczone, wykonuje się osteotomię korekcyjną. Operacja polega na skrzyżowaniu kości piszczelowej, skorygowaniu jej osi z dalszym unieruchomieniem w odpowiedniej pozycji za pomocą specjalnych płytek i śrub mocujących. W wyniku interwencji normalizują się procesy biomechaniczne, poprawia się krążenie krwi i metabolizm w stawie.
Zapobieganie
Przestrzeganie pewnych zaleceń zmniejszy obciążenie stawu kolanowego i zapobiegnie rozwojowi deformacyjnej choroby zwyrodnieniowej stawów:
- Stosuj podpórkę (laskę), specjalne bandaże i inne urządzenia zatwierdzone przez lekarza w przypadku urazów kolana;
- W razie konieczności należy stosować ortezę w celu stabilizacji ortopedycznej;
- Noś wygodne buty, w razie konieczności stosuj wkładki ortopedyczne, wkładki, supinatory itp.;
- Utrzymuj prawidłową wagę i unikaj otyłości;
- Podejmuj umiarkowaną aktywność fizyczną, unikając skrajności takich jak hipodynamia lub nadmierne ćwiczenia;
- Unikaj kontuzji, używaj sprzętu ochronnego (szczególnie nakolanników);
- Konsultuj się z lekarzem w odpowiednim czasie, nie lecz się sam;
- Przestrzegaj reżimu pracy i odpoczynku, zapewnij swojemu organizmowi zdrowy sen.
Nawet niewielki, ale regularnie dokuczliwy dyskomfort w okolicy kolana jest powodem do konsultacji z lekarzem (ortopedą, traumatologiem, chirurgiem). Jeśli u osoby zdiagnozowano już deformującą chorobę zwyrodnieniową stawów, ważne jest, aby zrobić wszystko, co możliwe, aby powstrzymać postęp procesu patologicznego.
Prognoza
Rokowanie zależy od stopnia zaawansowania i zaniedbania procesu patologicznego, a także od wieku i ogólnego stanu zdrowia pacjenta.
W miarę postępu choroby może dojść do wtórnego reaktywnego zapalenia błony maziowej, samoistnego wylewu krwi do stawu, martwicy kłykcia kości udowej, ankylozy oraz zewnętrznego podwichnięcia rzepki.
Deformująca choroba zwyrodnieniowa stawu kolanowego może poważnie upośledzić funkcjonalność dotkniętej kończyny, prowadząc do niepełnosprawności i kalectwa. Poprzez leczenie często możliwe jest „ograniczenie” zespołu bólowego i poprawa funkcji kolana. Niestety, nie jest możliwe całkowite przywrócenie uszkodzonej tkanki chrzęstnej u pacjentów dorosłych. W niektórych przypadkach lekarz może zalecić endoprotezę.

