Ekspert medyczny artykułu
Nowe publikacje
Hipermobilność stawów
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.

Hipermobilność to szczególny stan stawów i innych struktur ciała, w którym amplituda ruchów jest znacznie większa niż normalnie. Zazwyczaj elastyczność i sprężystość hipermobilnych stawów wykracza daleko poza naturalną, fizjologiczną elastyczność ciała i jest uważana przez wielu specjalistów za absolutną patologię.
Stopień ruchomości stawu zależy od elastyczności torebki stawowej i jej zdolności do rozciągania. Dotyczy to również ścięgien i więzadeł. Lekarze nie mają jednego punktu widzenia na ten problem. Istnieje wiele różnych dyskusji na ten temat. Jednak większość skłania się ku przekonaniu, że ten stan jest patologiczny i wymaga leczenia. Głównym argumentem przemawiającym za tym punktem widzenia jest to, że ten stan jest często bolesny.
Zespół hipermobilności stawów
Stan, w którym stawy są narażone na nadmierną ruchomość i elastyczność, nazywa się zespołem hipermobilności. Stan ten występuje zarówno u dorosłych, jak i u dzieci. Nie omija nawet osób starszych. Jednocześnie charakterystyczną cechą jest to, że stan ten charakteryzuje się bólem i dyskomfortem. To właśnie na podstawie tego kryterium stan ten klasyfikuje się jako zjawisko patologiczne. Stan ten jest szczególnie intensywny podczas wysiłku fizycznego, po długotrwałej aktywności, a u osób młodych w okresie intensywnego wzrostu struktur kostnych. Główną lokalizacją bolesnych odczuć są nogi. Ale często ból może występować również w ramionach, a nawet w kręgosłupie.
Jeśli chodzi o hipermobilność stawów, mamy na myśli przede wszystkim zwiększoną ruchomość stawu kolanowego, ponieważ jest to najczęstsza patologia. Jednak obecnie coraz częściej zdarzają się przypadki dyskomfortu i zwiększonej ruchomości stawu skokowego. Lekarze nie wiedzą jeszcze, jak wyjaśnić takie transformacje.
Zespół hipermobilności to zespół wiotkości i nadmiernej ruchomości.
Ta patologia charakteryzuje się nadmierną rozciągliwością aparatu więzadłowego, co pociąga za sobą nadmierną ruchomość stawu. Najczęściej ta forma patologii dotyka stawów kręgosłupa, które stają się luźne. Ta patologia jest wykrywana dość rzadko. Częstość występowania nie przekracza 1%. Często rozwija się w połączeniu ze spondylolizą, której towarzyszy poziome przemieszczenie kręgów. Często jest uważana za jeden z objawów tej choroby. Może być konieczna operacja w celu ustabilizowania dotkniętego stawu.
Epidemiologia
Nie można powiedzieć, że hipermobilność jest rzadką przypadłością. Występuje u około 15% populacji. Jednocześnie wielu nawet nie podejrzewa, że ma tę przypadłość, ale uważa ją po prostu za właściwość ciała, naturalnie uwarunkowaną elastyczność. Wielu uważa ten objaw za niepatologiczny odrębny stan, a po prostu słabe więzadła. Rzeczywiście, może być dość trudno odróżnić objawy słabych więzadeł i ścięgien od hipermobilności.
U dzieci patologia jest znacznie częstsza niż u dorosłych i osób starszych - około 9% przypadków, podczas gdy populacja dorosłych stanowi 4%. Wśród osób starszych stan ten stanowi tylko 2% przypadków. Warto również zauważyć, że kobiety są bardziej podatne na hipermobilność niż mężczyźni. Mają tę patologię około 3,5 razy częściej niż populacja męska. Zespół ten często występuje w połączeniu z innymi chorobami i działa jako jeden z objawów innej choroby, najczęściej związanej z układem ruchu.
Przyczyny hipermobilność stawów
Żaden badacz, a tym bardziej praktykujący lekarz, nie może dać jasnej odpowiedzi na pytanie, co dokładnie jest przyczyną patologii. Przyczyny wciąż nie są w pełni zrozumiane. Istnieją jedynie założenia, a nawet pojedyncze teorie, które tylko nieznacznie rzucają światło na pochodzenie i etiologię tej patologii.
Jednak większość naukowców zgadza się i skłania się ku rozważaniu przyczyny na poziomie molekularnym. Dlatego wielu ekspertów uważa, że to nadmierna rozciągliwość kolagenu, który jest ważnym składnikiem ścięgien i mięśni, jest czynnikiem wyzwalającym rozwój takiego stanu. Jeśli rozciągliwość włókien kolagenowych przekracza wartości normalne, możemy powiedzieć, że staw będzie miał nadmierną ruchomość. Może to wywołać duży zakres ruchu, jednocześnie wywołując osłabienie mięśni i rozerwanie aparatu więzadłowego.
Według innej teorii przyczyną jest zaburzenie procesów metabolicznych w organizmie, a przede wszystkim zaburzenie struktur białkowych. Istnieją sugestie, że takie zmiany mają charakter genetyczny lub wynikają ze specyfiki rozwoju wewnątrzmacicznego. Istnieje również inny punkt widzenia, zgodnie z którym za przyczynę zwiększonej ruchomości należy uznać niedobór witamin, zwłaszcza w dzieciństwie. Niektórzy uważają, że szybki, gwałtowny przyrost masy ciała i opóźniony przyrost masy mięśniowej mogą powodować nadmierną ruchomość stawów. Przyczyną są również często różne urazy i uszkodzenia stawów.
Czynniki ryzyka
Do grupy ryzyka zaliczają się osoby cierpiące na różne anomalie i odchylenia genetyczne, a także osoby, u których zdiagnozowano zaburzenia metaboliczne. Zaburzenia metabolizmu białek, niedobór witamin i zaburzenia syntezy białek mają szczególnie negatywny wpływ na stan stawów. Do grupy ryzyka zaliczają się osoby dość wysokie, zwłaszcza jeśli ich masa ciała jest niewystarczająca. Szybki wzrost w dzieciństwie może również prowadzić do hipermobilności.
Nadmierna ruchliwość zagraża również sportowcom, którzy są sportowcami zawodowymi, narażając swoje ciała na nadmierne obciążenia i ciągłe zmęczenie. Przyjmowanie sterydów anabolicznych, dopingu, substancji narkotycznych i leków przeznaczonych do odżywiania sportowego może również wpływać na stan stawów i ich ruchomość.
Warto zauważyć, że wiele osób zajmujących się walką wręcz, różnymi formami sztuk walki, praktykujących qigong, jogę, różne chińskie praktyki zdrowotne, ma również nadmierną ruchomość stawów. Ale w związku z tym kwestia, czy taki stan jest patologiczny, pozostaje kontrowersyjna. Faktem jest, że przy takiej regularnej praktyce człowiek nie odczuwa bólu i dyskomfortu. Dlatego możemy mówić nie o stanie patologicznym, ale o mobilizacji wewnętrznych rezerw organizmu, które pozwalają człowiekowi wyjść poza zwykłe możliwości organizmu. Podczas badania stawów osób praktykujących takie praktyki nie wykryto procesów zapalnych i zwyrodnieniowych. Wręcz przeciwnie, odnotowuje się odmłodzenie i intensywną regenerację tkanek.
Patogeneza
Patogeneza opiera się na zaburzeniu naturalnych procesów biochemicznych w organizmie na poziomie molekularnym. Jednocześnie dochodzi do zakłócenia normalnej syntezy kolagenu i innych związków białkowych. Pociąga to za sobą zaburzenie innych rodzajów procesów metabolicznych w organizmie. Ponieważ to kolagen zapewnia ruchomość i rozciągliwość tkanek, przy jego nadmiernej syntezie lub odkładaniu się w organizmie obserwuje się nadmierną ruchomość i zaburzenie procesów twardnienia i kostnienia. Kolagen może również wywoływać szybkie starzenie się i zużycie powierzchni ścięgien i więzadeł, w wyniku czego tracą one elastyczność i wytrzymałość oraz łatwo ulegają transformacji i różnego rodzaju uderzeniom mechanicznym.
Ponadto zmiękczenie otaczających tkanek miękkich, które nie są w stanie podtrzymywać stawu i zapewniać mu wytrzymałości mechanicznej, zwiększa ruchomość. Obrzęk tkanek miękkich, wysięk płynu stawowego, które powstają z różnych przyczyn, stają się czynnikiem, który zmniejsza wytrzymałość i niszczy szkielet stawu.
Podczas przeprowadzania badań histologicznych i cytologicznych można stwierdzić, że w stawie nie ma procesów zapalnych. Jednakże obserwuje się wysoki poziom regeneracji i stan zbliżony do regeneracji tkanek pourazowych. Ilość kolagenu i elastyny w organizmie również znacznie wzrasta. Podczas badania płynu stawowego otaczającego staw zauważa się zmniejszoną ilość białka i komórek nabłonkowych.
Objawy hipermobilność stawów
Przede wszystkim stan ten można rozpoznać po nadmiernej, nienaturalnej elastyczności stawów, która znacznie przekracza normę, biorąc pod uwagę cechy wiekowe organizmu, i znacznie przekracza możliwości innych osób. Dla niektórych osób jest to po prostu stan zwiększonej elastyczności, który nie przeszkadza człowiekowi i nie powoduje niedogodności. Ale dla większości jest to nadal stan patologiczny, któremu towarzyszy ból i dyskomfort.
Zazwyczaj człowiek odczuwa dość silny ból stawu, a ból nasila się wieczorem i w nocy. Jednak wielu zauważa, że lekki zespół bólowy występuje w ciągu dnia, a nawet rano, po przebudzeniu. Przy niewielkim urazie lub uszkodzeniu mechanicznym ból się nasila. Przy wysiłku fizycznym pojawia się również uczucie narastającego bólu. Najczęściej bolą stawy kolanowe i skokowe. Jeśli stan ten postępuje i rozwija się przez długi czas, nogi człowieka mogą się skręcać i kręcić. Jest to szczególnie zauważalne rano, po śnie i gdy człowiek jest w stanie relaksu.
Hipermobilność można rozpoznać po częstych zwichnięciach, które towarzyszą człowiekowi przez całe życie. Jednocześnie osobliwością wielu zwichnięć jest to, że są one również łatwo i bezboleśnie nastawiane, czasami nawet spontanicznie, podczas poruszania stawem, bez pomocy z zewnątrz.
Oznaką, że u osoby rozwija się hipermobilność, może być również zapalenie błony maziowej, proces zapalny w okolicy stawu. Błona wyściełająca powierzchnię stawu podlega najsilniejszemu zapaleniu. Stały ból kręgosłupa, zwłaszcza w odcinku piersiowym, również powinien budzić obawy.
Skolioza, w której kręgosłup jest wygięty, może być również jednym z objawów rozwijającej się hipermobilności. Cechą charakterystyczną jest to, że osoba nie jest w stanie przyjąć jednej pozycji i pozostać w niej przez długi czas. Nie jest w stanie kontrolować swoich stawów. Nawet jeśli dołoży wszelkich starań, aby utrzymać pozycję, po pewnym czasie nadal będzie dochodzić do samoistnego skrzywienia. Pojawienie się bólu mięśni pozwala również podejrzewać hipermobilność we wczesnych stadiach.
Nadmierna ruchomość stawów kolanowych
Jest to najczęstsza patologia, z którą pacjenci zgłaszają się do lekarza. Występuje równie często zarówno u dzieci, jak i u dorosłych. Charakteryzuje się zwiększonym uczuciem dyskomfortu i bólu. Ból jest zlokalizowany głównie w okolicy kolana, ale może rozprzestrzeniać się również na staw skokowy. Ból nasila się po wysiłku fizycznym. Ból jest również dość silny w okresie wzrostu kości.
U osób, które są zawodowymi sportowcami i stale obciążają nogi, ból jest związany z obrzękiem tkanek miękkich. Wysięk płynu stawowego jest również dość powszechny.
Podczas badania histologicznego nie diagnozuje się procesu zapalnego. Ogólny obraz kliniczny wykazuje wiele podobieństw do skutków urazu. Istotne różnice są również charakterystyczne dla składu płynu stawowego. Można wykryć dużą ilość białka. Obecne są również różne komórki, na przykład nabłonkowe. Stopień uszkodzenia struktur tkankowych pozostaje w granicach normy, dlatego przy średnim stopniu nasilenia procesu patologicznego człowiek może nadal uprawiać sport.
Nadmierna ruchomość rzepki
Główną skargą jest ból. Ta patologia może ujawnić się w każdym wieku. Objawy są bardzo zróżnicowane i często maskują się jako objawy innej choroby. Diagnostyka różnicowa z wieloma genetycznymi i wrodzonymi anomaliami stawów jest prawie zawsze wymagana. Lekarzowi zwykle trudno jest natychmiast zidentyfikować patologię, więc diagnoza i dalsze leczenie najczęściej opierają się na początkowych skargach pacjenta.
Ciekawostką jest, że „złoty środek” w tej patologii jest niezwykle rzadki. Zazwyczaj osoba albo nie odczuwa żadnych objawów, poza zwiększoną ruchomością i elastycznością, albo cierpi na skurcze i silny zespół bólowy, co daje podstawy do podejrzenia poważnej anomalii genetycznej. Dlatego, aby postawić prawidłową diagnozę, potrzebny jest dobry diagnosta.
Podstawową metodą diagnostyczną jest badanie, które obejmuje badanie fizykalne klasycznymi metodami klinicznymi, a także dodatkowe testy funkcjonalne, które pozwalają ocenić stan i stopień elastyczności stawów. Metody laboratoryjne i instrumentalne są rzadko stosowane. Zasadniczo stosuje się je, gdy istnieje podejrzenie stanu zapalnego lub obecności chorób współistniejących. Podstawową metodą oceny jest skala Beightona, która pozwala ocenić elastyczność w 9-stopniowej skali. W tym przypadku pacjent jest proszony o wykonanie 3 prostych ruchów w celu sprawdzenia elastyczności.
Nadmierna ruchomość stawu biodrowego
Ta patologia to nadmierna elastyczność i ruchomość stawów biodrowych. Najczęściej występuje w dzieciństwie. Dziewczynki są najbardziej podatne na tę patologię. Udział zachorowań wśród dziewcząt stanowi około 80% patologii. Większość badaczy uważa, że choroba jest uwarunkowana genetycznie. Przypadki rodzinnej zachorowalności stanowią około jedną trzecią przypadków. Patogeneza zwykle opiera się na zaburzeniu metabolizmu struktur kolagenowych.
Leczenie jest głównie osteopatyczne. Najczęściej wystarczają 2-3 sesje, aby wyeliminować patologię. Po takich sesjach zakres ruchu wraca do normy, nadmiar napięcia mięśni zostaje wyeliminowany, a procesy metaboliczne w otaczających tkankach ulegają normalizacji.
Najczęstszym powikłaniem nadmiernej ruchomości stawów miednicy jest zwichnięcie i podwichnięcie stawu biodrowego. Jest to często wrodzona anomalia, która jest znacznie częstsza u dzieci urodzonych w położeniu pośladkowym.
Nadmierna ruchomość może być również spowodowana samą kością, naruszeniem elastyczności lub integralności aparatu więzadłowego, zjawiskami patologicznymi. Czasami dochodzi do zaburzenia prawidłowego rozwoju kości i jej położenia w płaszczyźnie poziomej.
Ważne jest, aby wykryć patologię w odpowiednim czasie i rozpocząć leczenie. Wtedy można uniknąć wielu poważnych powikłań. Jednocześnie takie wczesne objawy, jak skrócenie jednej nogi u dziecka na tle normalnych rozmiarów drugiej nogi, są uważane za pierwsze niepokojące objawy. Za niepokojące objawy uważa się: pojawienie się dodatkowej fałdy na udzie u niemowlęcia, całkowitą symetrię fałdów pośladkowych i pośladków, a także obecność obcego dźwięku przy przesunięciu kolana na bok.
Leczenie ogranicza się głównie do ćwiczeń terapeutycznych, stosowania indywidualnych technik gimnastyki czynno-pasywnej i masażu w odpowiednim czasie. W rzadkich przypadkach wymagane jest leczenie farmakologiczne. Ma ono na celu głównie wyeliminowanie objawów.
Nadmierna ruchomość stawu barkowego
Zwiększona ruchomość stawu barkowego jest dość powszechna. Przyczyną jest zaburzenie metabolizmu białek i zmniejszenie napięcia mięśni szkieletowych, które zapewniają ruchomość stawu. Zauważa się również osłabienie aparatu więzadłowego. W wywiadzie występują bóle stawów, zwiększona wrażliwość na aktywność fizyczną i częste urazy. Szczególnie powszechne jest zwichnięcie stawu. W tym przypadku zauważa się zwiększoną amplitudę ruchu w stawie i nadmierny zakres ruchu.
W tym przypadku występują stawowe i pozastawowe manifestacje tej patologii. Pierwsza forma patologii charakteryzuje się zwiększoną ruchomością stawów.
Postać pozastawowa patologii charakteryzuje się obecnością procesu zapalnego w innych, pobliskich obszarach. W tym przypadku zwiększonej ruchomości często towarzyszą bóle stawów i mięśni. Może wystąpić uczucie bólu, ciężkości, ucisku w okolicy stawu, ale podczas badania palpacyjnego nie wykrywa się żadnej innej patologii. W większości przypadków nie można również uwidocznić patologii. Charakterystyczną cechą jest to, że ból nasila się podczas masażu, ale po pewnym czasie od zakończenia pełnego cyklu leczenia stan się poprawia. Często nasilenie zespołu bólowego zależy od stanu emocjonalnego osoby, ogólnego samopoczucia i współistniejących patologii. Może występować w postaci ostrej lub przewlekłej, z towarzyszącymi częstymi zwichnięciami i podwichnięciami.
Ponadto jednym z objawów patologii stawu barkowego jest ból, który występuje w samym stawie, stopniowo rozprzestrzeniając się na cały obszar barku, łopatki i mostka. Procesowi temu towarzyszy zwiększona rozciągliwość skóry oraz jej nadmierna elastyczność i podatność na urazy. Patologia ta jest szczególnie niebezpieczna dla osób cierpiących na problemy z sercem i prawidłowym krążeniem krwi.
Nadmierna ruchomość łokcia
Stan ten może być wrodzony lub nabyty. Najczęściej wrodzone anomalie są uwarunkowane genetycznie lub spowodowane patologiami rozwoju wewnątrzmacicznego, urazem okołoporodowym. Istnieją przypadki rodzinnej hipermobilności.
Nabyte są najczęściej wynikiem urazu, kontuzji, nadmiernego treningu. Jest to główna choroba zawodowa tancerek, baletnic, sportowców. Patologia ta rozwija się szczególnie intensywnie u osób, które początkowo mają wysokie wskaźniki naturalnej gibkości. Nadmierna ruchomość stawów może również rozwinąć się na tle chorób układu mięśniowo-szkieletowego, innych chorób. Ruchomość znacznie wzrasta na tle ciąży.
Główną skargą pacjentów, oprócz dużej amplitudy ruchów, jest ból i dyskomfort w okolicy uszkodzonego stawu. Patogeneza opiera się na zaburzeniu procesów metabolicznych w stawie, a także na zaburzeniu prawidłowej syntezy struktur kolagenowych.
Diagnozę najczęściej stawia się na podstawie obrazu klinicznego. W razie potrzeby zaleca się również badania laboratoryjne i instrumentalne. Zazwyczaj do postawienia diagnozy wystarcza ogólne badanie fizykalne i kilka testów ruchomości i elastyczności stawów.
Leczenie jest głównie złożone, obejmuje procedury fizjoterapeutyczne, terapię ruchową, masaż i farmakoterapię. Metody chirurgiczne są stosowane niezwykle rzadko, są uważane za nieskuteczne.
Nadmierna ruchomość stawu skroniowo-żuchwowego
Pacjenci cierpiący na tę chorobę zgłaszają liczne dolegliwości. Większość z nich jest spowodowana zmianami morfologicznymi i strukturalnymi w samym stawie. Pacjenci często mają nadmierną ruchomość w okolicy stawu, której towarzyszy ból i dyskomfort. Stan ten jest szczególnie zaostrzony podczas mówienia, żucia i połykania. Jeśli podejrzewasz hipermobilność, powinieneś skonsultować się z lekarzem. Pomoże Ci stomatolog ortopeda. Ważne jest, aby jak najszybciej otrzymać kompleksowe leczenie, ponieważ niebezpieczne powikłanie uważa się za naruszenie prawidłowej struktury i lokalizacji mięśni żucia. Zmniejsza się również napięcie mięśni. Procesowi może towarzyszyć naruszenie trofizmu mięśni żucia, naruszenie stanu czynnościowego mięśni twarzy. Często rozwija się stan zapalny i proces zakaźny. W takim przypadku niebezpieczeństwo polega na tym, że może dojść do zwichnięcia stawu.
Komplikacje i konsekwencje
Nadmierna ruchomość może mieć powikłania, na przykład osoba z taką patologią często ma zwichnięcia, podwichnięcia, skręcenia stawów i więzadeł. Takie osoby są częściej niż inne narażone na skręcenia i urazy. Przy nadmiernej ruchomości stawu kolanowego lub skokowego może rozwinąć się niepełnosprawność, ponieważ gdy osoba opiera się na nodze, ta się skręca, co może zakończyć się zwichnięciem, poważnym urazem, osłabieniem mięśni. Skrajnym stadium osłabienia mięśni jest zapalenie mięśni, zanik, które prowadzą do częściowego lub całkowitego paraliżu.
Diagnostyka hipermobilność stawów
Aby zdiagnozować stan, taki jak hipermobilność, należy skontaktować się z wykwalifikowanym specjalistą, który specjalizuje się w leczeniu stawów, kończyn, mięśni. Możesz skontaktować się ze swoim lokalnym terapeutą, który skieruje Cię na konsultację z odpowiednim specjalistą.
Aby postawić diagnozę, zazwyczaj wystarczy anamneza. Najpierw lekarz zbiera anamnezę życia, która może już wiele powiedzieć o człowieku, o jego stylu życia. Z tego, na podstawie analizy danych, lekarz może wyciągnąć wniosek o możliwych współistniejących patologiach, przyczynach takiego stanu. Często, po zidentyfikowaniu przyczyny, lekarz ją eliminuje, a to wystarczy, aby całkowicie wyleczyć człowieka.
Podczas wizyty lekarz zbiera również wywiad lekarski, czyli dowiaduje się, co dokładnie dokucza danej osobie, otrzymuje szczegółowy opis objawów, dowiaduje się, jak długo dokucza choroba, jakie były jej pierwsze objawy, czy krewni i rodzice mają podobne schorzenie. Ważne jest również, aby dowiedzieć się, czy istnieją czynniki, które zwiększają ruchomość, czy wręcz przeciwnie, ją zmniejszają? Czy występuje ból, jaki jest jego charakter, cechy manifestacji, nasilenie.
Następnie, stosując klasyczne metody badawcze - palpację, opukiwanie, lekarz przeprowadza badanie - dotyka, słucha możliwych patologii. Przeprowadzane są również specjalne testy diagnostyczne, które pomagają dokładnie określić przyczynę i stopień rozwoju patologii. Jako testy diagnostyczne stosuje się różne ćwiczenia fizyczne, które wykazują elastyczność stawów, ich ruchomość. Zazwyczaj na podstawie tych testów można przeprowadzić linię między stanem patologicznym a naturalnym, zidentyfikować istniejące urazy i uszkodzenia.
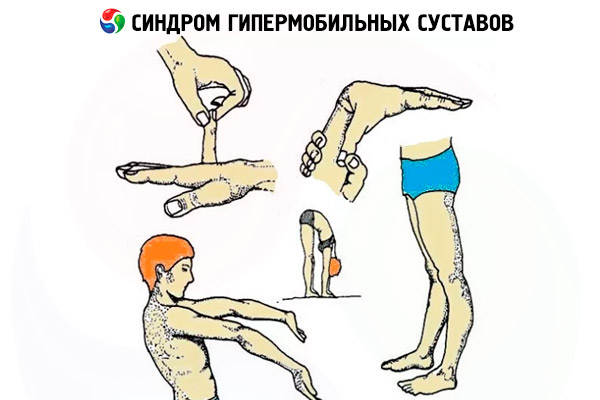
Najczęstsze testy to: pacjent jest proszony o dotknięcie kciukiem wewnętrznej strony przedramienia. Jeśli osoba jest wystarczająco giętka, nie będzie w stanie wykonać tego ćwiczenia.
Następnie proszą, aby dotknąć zewnętrzną część dłoni małym palcem. To ćwiczenie może być również wykonywane tylko przez osoby z nadmiernie elastycznymi stawami.
W trzecim etapie osoba wstaje i próbuje dosięgnąć podłogi rękami. Kolana nie mogą być zgięte. I wreszcie czwarty test sprawdza stan i pozycję łokci i kończyn przy całkowicie wyprostowanych rękach i nogach. Przy hipermobilności łokcie i kolana będą zginać się w przeciwnym kierunku.
Zazwyczaj takie badanie wystarcza do postawienia diagnozy. Dodatkowe metody mogą być wymagane tylko wtedy, gdy istnieje podejrzenie jakiejkolwiek dodatkowej patologii, na przykład procesu zapalnego lub zwyrodnieniowego, zaburzenia tkanki łącznej lub nabłonkowej.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Testy
Przede wszystkim przepisuje się badania kliniczne (standardowe). Jest to badanie kliniczne krwi i moczu. Dają one przybliżone pojęcie o kierunku głównych procesów w organizmie, pozwalają podejrzewać patologie i opracować najbardziej efektywny program dalszej diagnostyki, który pomoże zidentyfikować procesy patologiczne i podjąć niezbędne działania.
Badanie kliniczne krwi może wykazać obecność procesu zapalnego, infekcji wirusowej lub bakteryjnej, reakcji alergicznych. Najważniejszymi wskaźnikami diagnostycznymi są poziom leukocytów i wzór leukocytarny. Podczas procesu zapalnego gwałtownie wzrasta OB, wzrasta liczba limfocytów i całkowita liczba leukocytów. Obserwuje się przesunięcie wzoru leukocytarnego w lewo.
Może być również wymagane badanie moczu, ponieważ mocz jest płynem biologicznym, który zawiera produkty końcowe metabolizmu. Negatywnym objawem wskazującym na rozwój procesów zapalnych w organizmie i zapalenie tkanki łącznej i nabłonkowej jest obecność glukozy lub białka w moczu.
Procesom zapalnym i zwyrodnieniowym może towarzyszyć leukocyturia. Jest to stan, w którym liczba leukocytów w moczu gwałtownie wzrasta.
W przypadku podejrzenia procesu zapalnego o podłożu bakteryjnym konieczne jest przeprowadzenie badania bakteriologicznego. Stosuje się standardowe metody posiewu bakteriologicznego, w których hodowlę wysiewa się, a następnie inkubuje, co pozwala na wyizolowanie patogenu i określenie jego cech ilościowych i jakościowych. Możliwe jest również przeprowadzenie testu wrażliwości na antybiotyki, co pozwala na dobór optymalnego leczenia i określenie najbardziej wrażliwego antybiotyku oraz jego wymaganej dawki. Przedmiotem badania jest krew, mocz, wysięk zapalny, płyn stawowy.
W celu uzyskania płynu stawowego wykonuje się nakłucie z późniejszym pobraniem materiału biologicznego. Jeśli istnieje podejrzenie hiperplazji i rozwoju nowotworu złośliwego lub łagodnego, może być wymagana biopsja z pobraniem próbek tkanki. Następnie wykonuje się cytoskopię, podczas której uzyskany materiał jest barwiony, wystawiany na działanie różnych markerów biochemicznych, a także określa się cechy morfologiczne i strukturę cytologiczną komórki. W celu przeprowadzenia analizy histologicznej wykonuje się wysiew na specjalne pożywki przeznaczone do wzrostu tkanek. Na podstawie charakteru i kierunku wzrostu określa się główne cechy guza i wyciąga odpowiednie wnioski.
Dodatkowo może być wymagana analiza ilościowej i jakościowej zawartości witamin we krwi i tkankach ciała. Mogą być wymagane specjalistyczne testy biochemiczne, w szczególności test na zawartość białek, białek, poszczególnych aminokwasów, mikroorganizmów we krwi, ich ilościowych, jakościowych cech, a także stosunku.
Często przy hipermobilności, zwłaszcza jeśli towarzyszy jej ból i dyskomfort w stawach, zaleca się wykonanie badań reumatycznych. Ponadto wskazane jest wykonanie tych badań profilaktycznie, przynajmniej raz w roku. Pozwalają one na identyfikację wielu procesów zapalnych, zwyrodnieniowych, martwiczych, autoimmunologicznych na wczesnym etapie. Zasadniczo oceniają wskaźniki białka C-reaktywnego, czynnika reumatoidalnego, antystreptolizyn, seromukoidów. Ważne jest określenie nie tylko ich ilości, ale także stosunku. Ponadto za pomocą tej analizy można monitorować proces leczenia, w razie potrzeby dokonać pewnych korekt.
Czynnik reumatoidalny jest wskaźnikiem ostrego procesu patologicznego w organizmie. Zdrowa osoba nie ma czynnika reumatoidalnego. Jego obecność we krwi jest oznaką choroby zapalnej o dowolnej etiologii i lokalizacji. Często występuje w przypadku reumatoidalnego zapalenia stawów, zapalenia wątroby, mononukleozy, chorób autoimmunologicznych.
Antystreptolizyna jest również czynnikiem ukierunkowanym na lizę (eliminację) zakażenia paciorkowcowego. Oznacza to, że jego wzrost następuje wraz ze wzrostem zawartości paciorkowców. Może to wskazywać na rozwój procesu zapalnego w torebce stawowej, tkankach miękkich.
Określenie poziomu seromukoidów w hipermobilności może odgrywać bardzo ważną rolę. Istotność tej metody polega na tym, że pozwala ona wykryć chorobę na długo przed jej klinicznym ujawnieniem się, dzięki czemu można podjąć działania zapobiegawcze.
Ilość seromukoidów wzrasta na tle stanu zapalnego. Ma to istotne znaczenie diagnostyczne w wielu stanach patologicznych, powolnych zapaleniach, które praktycznie nie przeszkadzają człowiekowi i są trudne do wykrycia metodami klinicznymi.
Białko C-reaktywne jest jednym ze wskaźników ostrego procesu zapalnego. Wzrost ilości tego białka w osoczu wskazuje na rozwój stanu zapalnego. Jeśli na tle leczenia jego poziom się obniża, wskazuje to na skuteczność leczenia. Należy wziąć pod uwagę, że białko wskazuje jedynie na ostrą fazę choroby. Jeśli choroba stała się przewlekła, ilość białka wraca do normy.
Jeśli na podstawie dostępnych danych nie można jednoznacznie ustalić przyczyny ani obrazu klinicznego, można dodatkowo zlecić wykonanie immunogramu, który ujawni główne wskaźniki układu odpornościowego.
Diagnostyka instrumentalna
Stosuje się ją, gdy lekarz nie był w stanie ustalić dokładnej diagnozy podczas badania diagnostycznego, a także gdy lekarz podejrzewa zapalenie tkanek miękkich, torebki stawowej lub rozwój innych współistniejących patologii. Najczęściej wykonuje się badanie rentgenowskie, tomografię komputerową i obrazowanie metodą rezonansu magnetycznego.
Promienie rentgenowskie mogą być używane do oświetlania kości, oglądania uszkodzeń, urazów lub patologii w kościach. Ta metoda jest szczególnie skuteczna, jeśli zachodzi potrzeba uwidocznienia złamań kości, przemieszczeń i ucisków nerwów, ostrog kostnych, a nawet zapalenia stawów.
CT i MRI można wykorzystać do badania tkanek miękkich. Mięśnie, więzadła, ścięgna, a nawet chrząstka i otaczające tkanki miękkie są dobrze widoczne.
W przypadku podejrzenia zaburzenia procesów metabolicznych w mięśniach, a także podejrzenia uszkodzenia nerwów stosuje się EMNG - metodę elektromioneurografii. Za pomocą tej metody można ocenić stopień upośledzenia przewodnictwa nerwowego i pobudliwości tkanki mięśniowej. Ocenia się ją za pomocą wskaźników przewodnictwa impulsów nerwowych.
Diagnostyka różnicowa
Często hipermobilność musi być różnicowana od naturalnej ludzkiej elastyczności i innych stanów patologicznych, które mają podobne cechy. Aby ustalić diagnozę różnicową, konieczne jest odróżnienie stanu od patologii genetycznych i nabytych. Jest to szczególnie istotne w przypadku uogólnionej wiotkości stawów.
Pierwszym krokiem do pomyślnego różnicowania jest konieczność odróżnienia od patologii tkanki łącznej. W tym celu stosuje się standardowe badanie kliniczne. Najbardziej informatywną metodą jest palpacja. Obowiązkowe jest również standardowe badanie fizykalne. Stosuje się różne testy funkcjonalne.
Niektóre wrodzone anomalie można rozpoznać po charakterystycznym obrazie klinicznym.
Zespół Ehlersa-Danlosa to wyjątkowa choroba, która jest grupą chorób tkanki łącznej. Niektóre objawy graniczą z patologią tkanki łącznej i patologią skóry. Patologia skóry może być bardzo zróżnicowana. Anomalie są bardzo zróżnicowane: od nadmiernej miękkości do hiperelastyczności, której towarzyszą pęknięcia i siniaki. Stopniowo stan ten prowadzi do powstawania blizn, zmiękczenia i zwiększenia elastyczności i ruchomości więzadeł, mięśni i kości.
Często temu stanowi towarzyszy ból, wysięk, zwichnięcie stawów i struktur kostnych. Głównym powikłaniem jest niestabilność nóg, w której człowiek nie może polegać na kończynach dolnych. Najczęściej jest to dziedziczne.
Niezwykle ważne jest odróżnienie zespołu Ehlersa-Danlosa w stadium IV od hipermobilności, ponieważ zespół ten stanowi poważne zagrożenie dla organizmu i jest stanem zagrażającym życiu. Zespół ten jest niebezpieczny, ponieważ może prowadzić do samoistnego pęknięcia naczyń krwionośnych, w szczególności tętnic. Występuje również pęknięcie żyły głównej dolnej i narządów miąższowych. Stan ten jest szczególnie niebezpieczny dla kobiet w ciąży, ponieważ może dojść do pęknięcia macicy. Stan ten jest spowodowany defektem syntezy kolagenu.
W drugim etapie ważne jest odróżnienie od zespołu Marfana, który jest zaburzeniem charakteryzującym się zwiększoną ruchomością nie tylko stawów, ale także innych narządów. Osoba ta ma również specyficzny wygląd. Osoba cierpiąca na ten zespół jest nienormalnie wysoka, ma długie kończyny, które są nieproporcjonalne do ciała. Ciało jest szczupłe, palce są długie. Charakterystyczne są również anomalie oczu, takie jak krótkowzroczność i nieprawidłowe ustawienie stawów.
Zaburzenia te są spowodowane zaburzeniem metabolizmu fibryliny w organizmie. Jest to specjalny kompleks glikoproteinowy, który jest najważniejszym składnikiem tkanki łącznej. Niezwykle ważne jest również rozpoznanie tej patologii w odpowiednim czasie, ponieważ może ona stanowić zagrożenie dla życia człowieka. Tak więc niebezpiecznym powikłaniem jest tętniak lub rozwarstwienie aorty, niedomykalność kanału aorty, wypadnięcie zastawki mitralnej.
Zasadniczo taką patologię wykrywa się w dzieciństwie. Jeśli podejrzewa się ten zespół, konieczne jest przeprowadzenie kompleksowego badania. Obowiązkowe jest badanie laboratoryjne. Ważne jest przeanalizowanie składu aminokwasowego osocza krwi. Ważne jest wykluczenie homocytynurii, zaburzeń metabolicznych. Zespół Marfana wymaga również dodatkowego różnicowania. Ważne jest odróżnienie go od homocytynurii. Charakterystyczną cechą drugiej patologii jest upośledzenie umysłowe.
Przeprowadza się różnicowanie z osteogenezą. Charakterystyczną cechą tej choroby jest nadmierna cienkość twardówki, a także obecność niebieskiego odcienia w kolorze twardówki. Kości stają się coraz bardziej kruche, a człowiek często ma złamania. Istnieją śmiertelne i nieśmiertelne formy tej choroby. Można ją również odróżnić po niskim wzroście człowieka. Postać śmiertelna wiąże się z wysoką kruchością kości, co jest niezgodne z życiem. Postacie nieśmiertelne charakteryzują się mniejszym nasileniem tych objawów, które nie stanowią śmiertelnego zagrożenia. Mogą rozwinąć się powikłania serca i głuchota.
Zespół Sticklera różni się od hipermobilności tym, że na tle zwiększonej ruchomości stawów u człowieka rozwijają się osobliwe rysy twarzy. Zmianom ulega kość jarzmowa, obniża się grzbiet nosa. Może również rozwinąć się niedosłuch odbiorczy. Najczęściej objawia się w okresie niemowlęcym. Takie dzieci cierpią również na patologie układu oddechowego. U starszych dzieci zapalenie stawów rozwija się jako choroba współistniejąca, która zwykle ma tendencję do postępu i postępuje aż do okresu dojrzewania.
Zespół Williamsa jest również podobny do hipermobilności pod wieloma względami, ale różni się tym, że rozwija się na tle opóźnienia rozwoju umysłowego i fizycznego. Jest również diagnozowany głównie u dzieci. Powiązane patologie obejmują dysfunkcję serca i naczyń. Przykurcz stawów może rozwinąć się w wieku dorosłym. Cechą charakterystyczną jest szorstki głos i niski wzrost. Niebezpiecznym powikłaniem jest zwężenie aorty, zwężenie naczyń i choroba serca.
Test hipermobilności stawów
Dane są zmienne i należy to uwzględnić przy stawianiu diagnozy. Ważne jest uwzględnienie wywiadu: indywidualnych cech danej osoby, wieku, płci, stanu układu kostno-mięśniowego danej osoby. Ważny jest również stan fizjologiczny danej osoby. Na przykład u osób młodych ocena w tej skali będzie zazwyczaj znacznie wyższa niż u osób starszych. Również w czasie ciąży wartości prawidłowe mogą się znacznie zmieniać.
Ważne jest, aby wziąć pod uwagę, że nadmierna elastyczność w jednym lub dwóch stawach nie wskazuje na patologię. Obecność choroby można ocenić na podstawie obecności uogólnionej elastyczności, która występuje na poziomie całego ciała.
O obecności patologii genetycznej można mówić, jeśli występuje kombinacja kilku cech. Jest to podstawa do przeprowadzenia analizy genetycznej, na podstawie której można już wyciągnąć pewne wnioski.
Skala Beightona
Dzięki niemu możliwe jest określenie stopnia nasilenia hipermobilności. Służy do diagnostyki na poziomie stawów. Ruchomość każdego z nich oceniana jest punktowo, następnie wynik jest sumowany i porównywany ze skalą.
Skala Beightona obejmuje 5 kryteriów, na podstawie których ocenia się stan. Najpierw ocenia się bierne wyprosty stawów. Jeśli dana osoba może wyprostować je o 90 stopni, możemy mówić o hipermobilności.
Drugim wskaźnikiem jest bierne dociskanie kciuka do wewnętrznej strony przedramienia. Normalnie, przeprost w stawach łokciowych i kolanowych nie powinien przekraczać 10 stopni. Ocenia się również pochylenie w dół. Nogi powinny być wyprostowane, a osoba powinna dotykać podłogi rękami. Zazwyczaj wynik nie powinien przekraczać 4 punktów. Jednak zdarzają się przypadki, gdy dziewczęta wykazują wyniki powyżej 4 punktów i nie jest to uważane za patologię. Dotyczy to szczególnie młodych dziewcząt w wieku od 16 do 20 lat, które uprawiają różne sporty.
Z kim się skontaktować?
Leczenie hipermobilność stawów
Leczenie hipermobilności opiera się na leczeniu patogenetycznym, którego celem jest wyeliminowanie procesu patologicznego w organizmie. Czasami, na wczesnych etapach, stosuje się leczenie etiologiczne, które opiera się na wyeliminowaniu przyczyny, która doprowadziła do naruszenia prawidłowej ruchomości stawów. Leczenie patogenetyczne stosuje się, jeśli diagnoza jest dokładnie ustalona, a obraz kliniczny patologii jest wyraźnie widoczny. W takim przypadku przebieg leczenia monitoruje się za pomocą różnych laboratoryjnych i instrumentalnych metod badawczych. Zmiana wyników na lepsze wskazuje na skuteczność leczenia.
Zapobieganie
Profilaktyka opiera się na zdrowym stylu życia. Konieczne jest utrzymanie optymalnego poziomu aktywności fizycznej. Należy spać na twardym podłożu lub korzystać ze specjalnych materacy ortopedycznych. Ważne jest wykonywanie ćwiczeń fizycznych wzmacniających mięśnie grzbietu. Pływanie i tenis są w tym dobre. Konieczne jest poddanie się profilaktycznym kursom masażu. Jeśli masz skłonności do hipermobilności, powinieneś okresowo przyjmować leki zwiotczające mięśnie. Gdy pojawią się pierwsze objawy, należy jak najszybciej udać się do lekarza i poddać się leczeniu objawowemu.
Aby wykryć patologię na wczesnym etapie i podjąć odpowiednie działania, konieczne jest poddanie się profilaktycznym badaniom lekarskim, wykonanie badań laboratoryjnych, zwłaszcza reumatycznych. Zaleca się ich wykonanie przynajmniej raz w roku osobom powyżej 25 roku życia. Dotyczy to zwłaszcza osób z problemami układu mięśniowo-szkieletowego.
Aby zapobiec nawrotom, po chorobie należy ściśle przestrzegać zaleceń lekarza i przejść pełny cykl rehabilitacji. Należy zrozumieć, że rehabilitacja jest długoterminowa. Ponadto ta patologia wymaga stałego monitorowania. Należy podjąć działania mające na celu korektę istniejących deformacji i zapobieganie powstawaniu nowych. Ważne jest wzmocnienie mięśni zlokalizowanych wzdłuż kręgosłupa.
Prognoza
U wielu dzieci rokowanie jest pomyślne – hipermobilność zwykle zanika w okresie dojrzewania. U dorosłych jest inaczej. Mają hipermobilność, w większości przypadków należy ich leczyć. Jeśli leczenie zostanie rozpoczęte w odpowiednim czasie, rokowanie może być pomyślne. W przypadku braku odpowiedniej terapii mogą wystąpić poważne powikłania: procesy zapalne, zwyrodnieniowe w stawach. Często rozwijają się powikłania serca, dochodzi do zaburzeń w ośrodkowym układzie nerwowym.
Nadmierna ruchomość stawów i armia
Hipermobilność może być podstawą odroczenia lub nieprzydatności do służby wojskowej wyłącznie decyzją komisji badającej poborowego. Na to pytanie nie da się jednoznacznie odpowiedzieć, ponieważ problem jest traktowany kompleksowo: bierze się pod uwagę nasilenie patologii, ograniczenie głównych funkcji organizmu, wpływ na wydolność, aktywność fizyczną.

