Ekspert medyczny artykułu
Nowe publikacje
Rentgen kostki
Ostatnia recenzja: 06.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
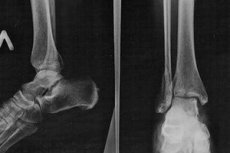
Obecnie traumatologia coraz częściej spotyka się z różnymi urazami. Jednym z najsłabszych organów, który najczęściej ulega urazom, jest stopa. Dość łatwo ją uszkodzić. Nie wymaga to silnych upadków, uderzeń ani przemieszczeń. Wystarczy lekkie pchnięcie, a stopa zostanie uszkodzona. Czasami wystarczy tylko lekko skręcić nogę - a stopa również zostanie uszkodzona. Dotyczy to zwłaszcza kobiet, ponieważ często noszą obcasy. Również sportowcy zawodowi często spotykają się z takimi urazami, na przykład podczas wykonywania ćwiczeń fizycznych bez wstępnej rozgrzewki lub w trybie zwiększonego obciążenia, przemęczenia. W związku z tym jedną z najpopularniejszych obecnie metod diagnostycznych jest prześwietlenie stawu skokowego.
Wskazania do zabiegu
Prześwietlenie stawu skokowego może być zlecone przede wszystkim w celach diagnostycznych, aby ustalić rodzaj i charakter urazu, któremu uległa kostka. Jest ono stosowane w celu diagnozowania złamań, przemieszczeń stawów, zwichnięć, pęknięć, skręceń, pęknięć i rozerwań więzadeł. Jest również stosowane w celu zbadania stopy w celu ustalenia przyczyn obrzęku, krwiaków, urazów, wad wewnętrznych i krwawienia.
Potrzeba tego typu prześwietlenia pojawia się również w związku ze zmianami w normalnej ruchomości, kształcie, strukturze, wyglądzie stopy, a także przy silnym bólu w okolicy stawu skokowego. Za pomocą prześwietlenia można potwierdzić diagnozy takie jak zapalenie stawów, artroza, zdiagnozować różne rodzaje procesów zapalnych, obrzęki. Badanie pozwala również na identyfikację nowotworów, deformacji.
Przygotowanie
Zabieg nie wymaga długotrwałych działań przygotowawczych (pod względem przestrzegania określonej diety, odpoczynku, pracy, aktywności fizycznej). Przygotowanie można ograniczyć wyłącznie do przygotowania psychologicznego i moralnego do nadchodzącego badania.
Lekarz musi wyjaśnić pacjentowi, kto, jak i w jakim celu przeprowadzi badanie, a także porozmawiać o oczekiwaniach związanych z zabiegiem. Pacjent musi mieć ogólne pojęcie o zabiegu, rozumieć jego istotę i znaczenie. Musi mieć również pojęcie o celu, w jakim jest on wykonywany, jakie ryzyka pojawiają się w związku z zabiegiem.
Podczas przeprowadzania badania ofiara musi przyjąć odpowiednią pozycję na kozetce. Asystent laboratoryjny lub lekarz przeprowadzający badanie musi powiedzieć lub pokazać pacjentowi, jaką pozycję powinien przyjąć. Nogi muszą być zgięte w kolanach, a stopy muszą być położone na płaskiej powierzchni. Jeśli konieczne jest zidentyfikowanie urazu kostki, zdjęcie rentgenowskie wykonuje się w projekcji bocznej. W tym celu pacjent musi siedzieć. Uszkodzona kończyna musi być umieszczona na podpórce.
Aby określić stopień płaskostopia poprzecznego lub podłużnego, konieczne jest zwiększenie obciążenia stawu skokowego. Podczas badania łuku stopy pacjent powinien stanąć na jednej nodze, a drugą podciągnąć.
Konieczne jest również zebranie wstępnego wywiadu w trakcie procesu przygotowawczego. Przykładowo, jeśli badanie rentgenowskie zostało wykonane już 6 miesięcy temu, to nie można go powtórzyć, ponieważ wiąże się to z wysokim poziomem narażenia organizmu na promieniowanie. Ważne jest również poinformowanie lekarza o ciąży i karmieniu piersią, ponieważ jest to przeciwwskazanie do wykonania badania. Wyjątkiem są przypadki ciężkich urazów. W takim przypadku wymagany jest specjalny fartuch ołowiany, który może zapewnić ochronę przed promieniowaniem.
Ustawienie stawu skokowego
Aby przeprowadzić badanie, konieczne jest prawidłowe ustawienie stawu skokowego. Najpierw przeprowadza się ocenę wizualną urazu, a następnie wykonuje się badanie rentgenowskie. Cały zabieg nie trwa dłużej niż 10 minut.
Najczęściej stosowaną projekcją jest projekcja tylna bezpośrednia. Zaletą tej projekcji jest to, że eliminuje ona rotację stopy. Aby wykonać badanie w tej pozycji, pacjent musi położyć się, z nogami wyciągniętymi wzdłuż powierzchni stołu, poziomo. Płaszczyzna strzałkowa stopy musi tworzyć kąt 90 stopni z powierzchnią stołu.
Badanie można również wykonać w projekcji tylnej bezpośredniej z rotacją stopy. Aby to zrobić, noga musi być ustawiona w taki sam sposób, w jaki jest ustawiona podczas badania w projekcji tylnej bezpośredniej (leżąc, nogi wzdłuż stołu). Różnica polega na tym, że stopa musi być zwrócona do wewnątrz, tworząc kąt 15-20 stopni.
Podczas badania stawu skokowego w projekcji bocznej pacjenta układa się w pozycji leżącej na boku. Kończyna, która nie jest badana, powinna być dociśnięta do brzucha, a stopa drugiej powierzchni powinna stykać się z powierzchnią boczną. W takim przypadku pięta powinna być mocno dociśnięta do kasety, stopa powinna być obrócona do wewnątrz o około 15-20 stopni.
Badanie można przeprowadzać z obciążeniem stopy lub bez.
Technika prześwietlenie kostki
Istotą badania jest to, że promienie rentgenowskie są przepuszczane przez tkanki, które mają zostać zbadane. Przechodzą przez tkanki miękkie i są zatrzymywane przez tkanki twarde. Obraz pokazuje różnice między tkankami zdrowymi i uszkodzonymi, a także między tkankami miękkimi i twardymi. Nowoczesny sprzęt umożliwia uzyskanie wysokiej jakości obrazów z dobrze uwidocznionymi kompleksami.
Badanie przeprowadza się w różnych projekcjach. Najczęściej stosuje się projekcje bezpośrednie i boczne. Pacjenta układa się w wymaganej pozycji, następnie przeprowadza się samo badanie, przepuszczając promienie rentgenowskie przez badane tkanki. Kostka musi być unieruchomiona w pozycji, która maksymalnie uwidacznia obszar, który ma zostać zbadany.
Zdjęcie rentgenowskie zewnętrznej części stawu skokowego
Zabieg należy wykonać w pozycji leżącej. W tym przypadku konieczne jest unieruchomienie badanej części ciała. Pacjenta układa się w jednej z trzech możliwych pozycji, a nogę unieruchamia się w taki sposób, aby maksymalnie uwidocznić wymagany obszar.
Przeciwwskazania do zabiegu
Przeciwwskazania obejmują ciążę i laktację. Wiek poniżej 15 lat również jest przeciwwskazaniem. Badanie nie powinno być również wykonywane często, częstotliwość nie powinna przekraczać 3-4 razy w roku.
Prześwietlenie kostki w czasie ciąży
Badanie rentgenowskie jest przeciwwskazane w czasie ciąży, zwłaszcza w pierwszym trymestrze. Okres laktacji jest również przeciwwskazaniem. Ponieważ w tym czasie organizm jest narażony na promieniowanie (promieniowanie), które jest niebezpieczne zarówno dla matki, jak i płodu. Promieniowanie może powodować różne mutacje genetyczne i somatyczne u płodu, wady rozwojowe, poważne uszkodzenia układu nerwowego, hormonalnego i odpornościowego. Czasami płód może nawet umrzeć. Promieniowanie jest szczególnie niebezpieczne w pierwszym trymestrze, ponieważ w tym okresie płód ma minimalną ochronę i jest najbardziej podatny na zagrożenia. Promienie rentgenowskie są przeciwwskazane w okresie laktacji ze względu na fakt, że promieniowanie może gromadzić się w mleku matki.
Jednak pomimo przeciwwskazań, zabieg można wykonać w każdym z powyższych przypadków, jeśli istnieje pilna potrzeba. W takim przypadku, aby zminimalizować promieniowanie, konieczne jest użycie specjalnego fartucha ochronnego lub podkładek ochronnych. Na przykład kobiety w ciąży używają podkładek na brzuchu i w okolicy miednicy.
Normalna wydajność
U zdrowej osoby tkanki miękkie i tkanki kostne są widoczne oddzielnie na obrazie. Obserwuje się jednorodność: linie pęknięć nie są odbite, tkanka wygląda jednolicie i homogenicznie.
Zwykle powinien istnieć kąt między stopą a piszczelem. Zwykle powinien wynosić 130 stopni. Może być niższy, ale przekroczenie tych wskaźników wskazuje na patologię. Łuk stopy wynosi zwykle 35 mm lub więcej.
Złamanie kostki na zdjęciu rentgenowskim
Jeśli podejrzewa się złamanie, lekarz zleci badanie rentgenowskie. W takim przypadku najczęściej konieczne jest porównanie zdrowej nogi i uszkodzonej. Złamanie jest wyraźnie widoczne na zdjęciu jako wyraźna linia złamania zlokalizowana na tkance kostnej.
Powikłania po zabiegu
Zabieg nie powoduje poważnych konsekwencji. Nie dochodzi do uszkodzeń, obciążenie organizmu nie wzrasta. Wyjątkiem są przypadki częstych zabiegów. Zdjęcia rentgenowskie nie mogą być wykonywane częściej niż raz na 6 miesięcy. Wynika to z faktu, że każdy zabieg wiąże się z pewnym poziomem promieniowania. Negatywne konsekwencje mogą być również obserwowane, gdy zabieg jest wykonywany u kobiet w ciąży. Promieniowanie może powodować mutacje, defekty genów.
Nie ma znanych przypadków powikłań po prześwietleniu rentgenowskim. Teoretycznie uważa się, że promieniowanie rentgenowskie może powodować reakcję alergiczną u osób ze zwiększoną alergią. Jednak nie ma danych, które potwierdzałyby to teoretyczne stanowisko.
Opieka po zabiegu
Zabieg nie wymaga żadnej szczególnej opieki. Po wykonaniu prześwietlenia kostki pacjent może natychmiast powrócić do codziennych zajęć.
 [ 24 ]
[ 24 ]

