Ekspert medyczny artykułu
Nowe publikacje
Leczenie zespołu pozakrzepowego
Last reviewed: 08.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.

Mimo że takiej patologii jak PTFS, charakteryzującej się nieodwracalnym zniszczeniem aparatu zastawkowego naczyń żylnych kończyn dolnych, nie można wyleczyć lekami, lekarze nie poddają się. Wszakże za pomocą skutecznych leków, kompresji i fizjoterapii, terapii ruchowej i korekty stylu życia można spowolnić postęp choroby, utrzymać wydolność i ułatwić życie pacjentom, którzy z powodu choroby praktycznie nie są w stanie stać.
Terapia lekowa
W leczeniu zespołu pozakrzepowego lekarze przepisują kilka rodzajów leków, które mogą wzmacniać ściany żył i chronić je przed negatywnym wpływem czynników uszkadzających, przywracać mikrokrążenie krwi, eliminować proces zapalny wewnątrz naczyń i zmniejszać ból, zapobiegać tworzeniu się skrzepów krwi (zakrzepów). Poprzez terapię lekową możliwe jest przywrócenie drenażu limfatycznego i zapobieganie przenikaniu aktywowanych limfocytów z krwi do tkanek miękkich.
Pacjentom przepisuje się cykl leczenia przy użyciu środków parenteralnych (podawanych w zastrzykach lub kroplówkach), doustnych (do podawania doustnego) i miejscowych. Zazwyczaj cykl leczenia trwa co najmniej 2 miesiące.
Ponieważ za przyczynę zespołu pozakrzepowego uważa się utworzony zakrzep i zmiany, które zachodzą wraz z nim w następstwie, na pierwszy plan wysuwają się leki, które pomagają zapobiegać procesowi tworzenia się zakrzepu: leki przeciwpłytkowe i leki przeciwzakrzepowe. Pierwsze zmniejszają możliwość przylegania płytek krwi, a drugie poprawiają przepływ krwi poprzez zmniejszenie lepkości krwi, co również zapobiega tworzeniu się zakrzepu.
Do środków przeciwpłytkowych zalicza się: kwas acetylosalicylowy, tyklopidynę, klopidogrel, pentoksyfilinę, aspigrelę itp.
Wśród leków przeciwzakrzepowych, stosowanych w profilaktyce zakrzepicy żył głębokich, można wyróżnić: warfarynę, heparynę, fenindion, dalteparynę, sulodeksyd, nadroparynę itp.
Ale samo zapobieganie zakrzepom nie pomoże. Pomaga przywrócić przepływ krwi podczas rekanalizacji naczyń, ale nie ma wpływu na stan ścianek i zastawek żylnych.
Istnieje szereg leków, które mogą poprawić stan ścian i zastawek żylnych, zwiększyć napięcie naczyń, tym samym normalizując mikrokrążenie krwi i funkcję drenażu limfatycznego. Takie leki nazywane są lekami flebotonicznymi. Lista takich skutecznych leków na PTFS obejmuje: Detralex, Rutoside, Vazoket, Endotelon, Antistax, Troxevasin, Phlebodia.
W przypadku żylaków wtórnych wskazane jest również stosowanie miejscowych środków flebotonicznych w postaci maści, kremów i nalewek. Są to te same „Troxevasin”, „Venoruton”, „Troxerutin”, „Venoton”.
Takie zewnętrzne środki, jak maść heparynowa, Lyoton, Venobene, Venoruton, Rutoside, Indovazin, które mają działanie flebotoniczne, przeciwzapalne i przeciwzakrzepowe, mogą również łagodzić stan pacjentów z PTFS. Są to środki miejscowe o różnym działaniu, a niektóre z wyżej wymienionych leków to leki łączone, które jednocześnie mają kilka korzystnych efektów.
Tak więc „Venobene” zawiera heparynę i dekspantenol, które nadają lekowi działanie przeciwzakrzepowe, przeciwzapalne i regeneracyjne, tj. poprawiają mikrokrążenie krwi w naczyniach powierzchniowych i procesy metaboliczne w tkankach miękkich w miejscu aplikacji. „Indovazin” zawiera składnik przeciwzapalny i przeciwobrzękowy indometacynę, która pomaga również złagodzić ból, a także angioprotektor i trokserutynę wenotoniczną, która między innymi poprawia trofizm tkanek miękkich w dotkniętym obszarze.
W zespole pozakrzepowym żył obserwuje się przewlekły proces zapalny w naczyniach. Aby go zwalczać, pacjentom przepisuje się doustne NLPZ, które pomagają zmniejszyć nasilenie stanu zapalnego i bólu wywołanego przez niego. Mogą to być następujące leki: Diklofenak, Ibuprofen, Nimesulid, Ketoprofen, Riopyrin itp.
Aby zwalczać obrzęki nóg i zastoje żylne, przepisuje się popularne leki moczopędne, takie jak furosemid, mannitol i lasix. Chociaż wielu lekarzy uważa, że takie leczenie jest nieskuteczne, a nawet niebezpieczne w tym przypadku, ponieważ wymuszone usuwanie płynu z organizmu sprawia, że krew staje się bardziej lepka, co jest bardzo niepożądane w patologiach naczyniowych. Ponadto charakter obrzęku w niewydolności żylnej jest nieco inny niż w tych chorobach, w których leki moczopędne są aktywnie włączane do schematu leczenia (niewydolność nerek, serca i wątroby).
Krajowi flebolodzy, w odróżnieniu od europejskich, którzy zazwyczaj ograniczają się do przepisywania leków flebotonicznych i środków miejscowych, stosują 3-etapowy schemat leczenia, wykorzystujący wszystkie wyżej wymienione grupy leków.
W stadium 1, trwającym 1-1,5 tygodnia, pacjentom przepisuje się terapię iniekcyjną lekami z kategorii leków przeciwpłytkowych i niesteroidowych leków przeciwzapalnych. Dodatkowo przepisuje się przeciwutleniacze, których częścią są witaminy (np. B6, E itp.). A w przypadku obecności owrzodzeń troficznych wykonuje się posiew bakterii i przepisuje antybiotykoterapię.
W etapie 2, trwającym 2-4 tygodnie, kontynuuje się przyjmowanie leków przeciwpłytkowych i antyoksydantów (można przejść na formy doustne), ale dołącza się do nich leki flebotoniczne i leki poprawiające procesy regeneracyjne w tkankach (reparanty), na przykład zastrzyki Solcoseryl lub Actovegin.
Leczenie flebotoniczne kontynuuje się w 3. etapie leczenia, które trwa co najmniej 6 tygodni. Aktywnie stosuje się również środki zewnętrzne, które normalizują przepływ krwi i procesy metaboliczne w tkankach powierzchniowych. W przypadku wystąpienia zaburzeń troficznych, objawiających się zapaleniem skóry i wysypką wypryskową, pacjentom można dodatkowo przepisać leki przeciwhistaminowe.
Leczenie fizjoterapeutyczne żylaków i PTFS
Fizjoterapię w zespole pozakrzepowym żył można przepisać w różnych okresach leczenia. W tym przypadku różne metody oddziaływania fizycznego realizują własne cele:
- wewnątrztkankowa elektroforeza lecznicza z zastosowaniem środków wenotonicznych ma na celu poprawę stanu ścian naczyń żylnych, zwiększenie ich napięcia, odporności na wzrost ciśnienia krwi,
- terapia próżniowa, zalecana w przypadku żylaków wtórnych i owrzodzeń troficznych, poprawia mikrokrążenie i przepływ limfy w obszarach dotkniętych chorobą, zmniejsza obrzęki, pomaga oczyścić rany z ropy i wysięku, zapobiega rozprzestrzenianiu się infekcji i przyspiesza procesy regeneracyjne,
- elektroforeza z enzymami proteolitycznymi jest zalecana w przypadku owrzodzeń troficznych i wspomaga gojenie się tego typu zmian skórnych,
- masaż drenażu limfatycznego pobudza odpływ limfy, leczy zastoje limfatyczne i żylaki, zmniejsza obrzęki nóg spowodowane gromadzeniem się płynu w przestrzeni międzykomórkowej,
- Terapia magnetyczna o niskiej częstotliwości poprawia drenaż limfatyczny, pomaga zmniejszyć obrzęki i ból, stymuluje przepływ krwi, natomiast wysoka częstotliwość poprawia funkcjonowanie autonomicznego układu nerwowego,
- elektroforeza z lekami zapobiegającymi włóknieniu (rozwojowi tkanki łącznej w miejscu resorpcji zakrzepu) ściany żylnej (np. z trypsyną),
- terapia ultradźwiękowa pomaga zmniejszyć dawkę antybiotyków w leczeniu owrzodzeń troficznych i powoduje gojenie się rany w ciągu tygodnia,
- terapia laserowa żylaków i zespołu stresu pourazowego ma działanie przeciwzapalne, przeciwobrzękowe i przeciwbólowe,
- terapia błotna stosowana jest w celu łagodzenia obrzęków, bólu i uczucia ciężkości nóg,
- darsonwalizację stosuje się w celu pobudzenia drenażu limfatycznego, usprawnienia procesów metabolicznych w tkankach i przyspieszenia procesów regeneracyjnych,
- elektroforeza z antykoagulantami pomaga zmniejszyć lepkość krwi i poprawić przepływ krwi w układzie żylnym,
- Sauny na podczerwień pomagają wzmocnić ściany naczyń krwionośnych, uśmierzyć ból i uczucie ciężkości nóg, pobudzić przepływ krwi w naczyniach kończyn dolnych,
- terapia magnetyczna pulsacyjna, amplipuls, terapia diadynamiczna pomagają zwiększyć napięcie ścianek żylnych, wzmocnić naczynia, poprawić przepływ krwi w nich,
- Tlenoterapia, kąpiele tlenowo-ozonowe zmniejszają skutki niedoboru tlenu w tkankach, który powstaje na skutek zaburzeń krążenia.
W przypadku żylaków wtórnych spowodowanych zespołem pozakrzepowym, lekarze mogą zalecić wielokrotne kąpiele stóp: terpentynowe, solne, radonowe, siarkowodorowe, borowinowe itp. Wybór metody fizjoterapii ustala lekarz w zależności od ciężkości i stopnia zaawansowania choroby żylnej, jako uzupełnienie terapii farmakologicznej.
Terapia kompresyjna. Ta metoda leczenia chorób żylnych w PTFS i owrzodzeniach troficznych jest szczególnie brana pod uwagę, ponieważ wieloletnie doświadczenie w jej stosowaniu pokazuje niezwykłe rezultaty. Ponad 90% pacjentów, którzy przez długi czas stosowali tę metodę leczenia, odnotowało zauważalną redukcję nieprzyjemnych objawów. Powtórna diagnostyka wykazała znaczną poprawę stanu naczyń żylnych nóg. Zdecydowana większość pacjentów z owrzodzeniami troficznymi odnotowała ich szybkie i skuteczne gojenie, co jest trudne do osiągnięcia innymi metodami.
Terapia kompresyjna jest wliczona w ogólny schemat i jest stosowana przez cały okres leczenia. Pacjent musi stale nosić pończochy i rajstopy uciskowe, a jeśli ich nie ma, należy zabandażować chorą kończynę bandażem elastycznym. Nawiasem mówiąc, bandaż elastyczny jest uważany za bardziej skuteczny na początku leczenia, ponieważ pozwala dostosować gęstość bandażu i poziom kompresji. Ale gdy stan pacjenta się unormuje, lepiej przejść na specjalne pończochy uciskowe.
Noszenie pończoch uciskowych ma pozytywny wpływ na żyły nóg, zapobiegając ich rozciąganiu się pod wpływem ciśnienia krwi, zapewniając im pewnego rodzaju odpoczynek w okresie rekonwalescencji, natomiast terapia farmakologiczna pomaga wzmocnić i ujędrnić ściany naczyń krwionośnych.
Niestety, niektórzy pacjenci zgłaszają pewien dyskomfort, który pogarsza ich stan i jakość życia. Takim osobom można zalecić skorzystanie z pomocy specjalnych nierozciągliwych bandaży niemieckiej firmy Varolast, które regulują ucisk w zależności od tego, czy osoba jest w stanie spoczynku, czy aktywnie się porusza. Korekcja ciśnienia na naczynia pomaga uniknąć dyskomfortu podczas noszenia bandaża. Włączenie pasty cynkowej do składu bandaży pozwala na ich stosowanie w leczeniu owrzodzeń troficznych, które goją się szybciej pod wpływem środka antyseptycznego.
Jeśli zespół pozakrzepowy żył jest ciężki z powstawaniem obrzęku limfatycznego, a owrzodzenia troficzne nie goją się przez długi czas nawet pod wpływem terapii, lekarze stosują metodę pneumatycznego ucisku przerywanego, do którego używa się specjalnego urządzenia, które ma specjalne mankiety powietrzne z regulowanym dopływem powietrza. Pozwala to na równomierną zmianę ciśnienia w zależności od potrzeb różnych części kończyny. Zabieg ma na celu poprawę odpływu żylnego i jest szczególnie przydatny dla pacjentów, którzy z różnych przyczyn nie mogą przyjmować leków przeciwzakrzepowych.
Styl życia pacjentów. Skuteczność terapii PTFS w dużej mierze zależy od chęci pacjenta powrotu do pełnego życia. A żeby to zrobić, będziesz musiał zrezygnować z niektórych złych nawyków, może zmienić pracę lub zawód i przejrzeć swoją dietę.
Jakie wymagania lekarze stawiają pacjentom z zespołem pozakrzepowym:
- Ponieważ po ustabilizowaniu się stanu pacjenta jego leczenie odbywa się ambulatoryjnie, pacjent rejestruje się u flebologa lub chirurga naczyniowego i ma obowiązek poddawać się regularnym badaniom lekarskim oraz zleconym testom diagnostycznym, których częstotliwość ustalana jest indywidualnie.
- Ból nóg wymaga ograniczenia aktywności fizycznej, tzn. pacjentom kategorycznie zabrania się ciężkiej pracy fizycznej, noszenia ciężkich przedmiotów i długotrwałego stania, ponieważ wszystkie te czynności powodują duże obciążenie naczyń żylnych kończyn dolnych.
- Konieczność zmiany aktywności zawodowej wiąże się również z ograniczeniem aktywności fizycznej, jeżeli wykonywanie obowiązków zawodowych wiąże się z koniecznością długotrwałego stania na nogach, pracy w warunkach wysokiej lub niskiej temperatury, zwiększonych wibracji, przenoszenia ciężkich przedmiotów.
- Złe nawyki, takie jak palenie i picie alkoholu, mają negatywny wpływ na stan naczyń krwionośnych, ponieważ dym tytoniowy i alkohol w dużych dawkach są uważane za truciznę dla organizmu, powodując zatrucie i zniszczenie układu krążenia. Czasami te ulubione nawyki wielu osób stają się jedną z przyczyn dokuczliwego bólu nóg, co jest dowodem niezdrowego układu naczyniowego. Oczywiste jest, że osoba, która zajmuje się przywracaniem swojego zdrowia, będzie musiała zrezygnować ze szkodliwych nałogów.
- Hipodynamia nigdy nie przyczyniła się do przywrócenia zdrowia. Chodzi tylko o ograniczenie aktywności fizycznej, ale aktywność motoryczną należy nie tylko utrzymać, ale także uzupełnić o terapeutyczne ćwiczenia fizyczne. Kiedy i w jakiej objętości będą przepisywane terapeutyczne sesje ćwiczeń fizycznych, ustala lekarz prowadzący. A same sesje powinny być prowadzone pod okiem doświadczonego trenera.
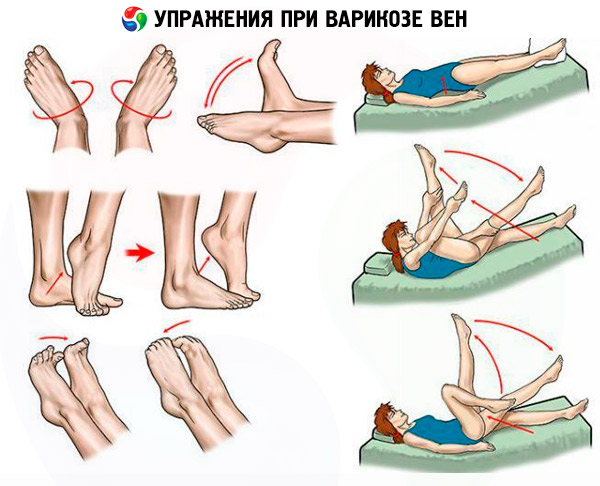
- Nikogo już nie dziwi fakt, że jakość naszego pożywienia wpływa na stan naszych naczyń krwionośnych, ponieważ do krwiobiegu przedostają się zarówno substancje pożyteczne, jak i szkodliwe z jego składu. Dietę pacjenta należy dostosować w taki sposób, aby usunąć z niej produkty, które przyczyniają się do wzrostu lepkości krwi i mogą negatywnie oddziaływać na ściany naczyń (na przykład z wysoką zawartością szkodliwego cholesterolu lub z dodatkami chemicznymi, które mają toksyczny wpływ na organizm).
Zespół pozakrzepowy to choroba, której nie można całkowicie wyleczyć, ale samopoczucie pacjenta zależy od wymagań lekarza dotyczących procedur leczenia i zmian stylu życia. Im dłużej można spowolnić postęp choroby, tym dłużej osoba ta zachowa zdolność do pracy i dbania o siebie bez pomocy z zewnątrz.
Skuteczne leki
Terapia lekowa nie może dać człowiekowi wyzdrowienia, ale może utrzymać naczynia krwionośne w stanie roboczym przez długi czas, wzmacniając je i zatrzymując procesy destrukcyjne zachodzące wewnątrz żył i tętnic. Aby utrzymać funkcjonalność układu żylnego, lekarze przepisują leki różnego rodzaju. Rozważmy niektóre z najskuteczniejszych leków.
Zacznijmy nasz przegląd leków flebotonicznych, które zwiększają napięcie naczyń i poprawiają drenaż limfatyczny. Uznanym liderem wśród leków z tej grupy jest wielowartościowy lek flebotoniczny „Detralex”, który jest dostępny w postaci tabletek i przeznaczony jest do podawania doustnego. Lek ma wyraźne działanie wenotoniczne i angioprotekcyjne. Zapobiega zastojom żylnym, zwiększa odporność żył na rozciąganie i zmniejsza przepuszczalność małych naczyń. Lek wielokrotnie udowodnił swoją skuteczność w leczeniu przewlekłych patologii żylnych kończyn dolnych.
W przypadku niewydolności żylnej i limfostazy spowodowanej zespołem pozakrzepowym Detralex przepisuje się w dawce 1000 mg na dobę, którą należy podzielić na 2 dawki. Pierwszą dawkę przyjmuje się w porze lunchu, drugą wieczorem. Tabletki należy przyjmować w trakcie posiłków.
Jedynym przeciwwskazaniem do stosowania leku, wymienionym w oficjalnej instrukcji, jest nadwrażliwość na jego składniki. Lek może być przepisywany kobietom w ciąży wyłącznie za zgodą położnika-ginekologa. Eksperymenty nie wykazały negatywnego wpływu leku na płód, ale nie przeprowadzono badań na ludziach.
Do częstych działań niepożądanych podczas przyjmowania leku należą reakcje ze strony przewodu pokarmowego: nudności, wymioty, wzdęcia, biegunka. Rzadziej występują zawroty głowy, bóle głowy, pogorszenie ogólnego stanu, objawy dermatologiczne w postaci wysypek na ciele i świądu.
„Rutozyd” jest angioprotektorem glikozydu kwercetyny, który inaczej nazywany jest rutyną, więc działanie leku jest podobne do działania witaminy P. Zmniejsza przepuszczalność małych naczyń, wzmacnia ściany żylne i tętnicze, spowalnia agregację czerwonych krwinek. W niewydolności żylnej i procesach zastoinowych w układzie limfatycznym, charakterystycznych dla zespołu pozakrzepowego żył, lek znacznie zmniejsza ból i obrzęk tkanek miękkich, pomaga zwalczać zaburzenia troficzne i proces owrzodzenia.
Lek dostępny jest w postaci tabletek (forte) lub kapsułek do stosowania wewnętrznego oraz żelu do leczenia miejscowego.
Tabletki i kapsułki należy przyjmować z jedzeniem. Kapsułki przyjmuje się zazwyczaj 2-3 razy dziennie, a tabletki - 2 razy (jedną na dawkę) przez co najmniej 2 tygodnie. Jednak w przypadku przewlekłych zaburzeń żylnych i limfostazy dawkę można zwiększyć 2-3 razy, więc nie ma potrzeby obawiać się przedawkowania leku. Najlepszy efekt można uzyskać, przyjmując równolegle kwas askorbinowy.
Żel ma działanie chłodzące i pomaga zwalczać ból i obrzęk, gdy jest stosowany zewnętrznie. Należy go nakładać na skórę i wcierać ruchami masującymi dwa razy dziennie. Objawy ustępują w ciągu 2-3 tygodni. Lekarze zalecają jednak kontynuowanie leczenia przez co najmniej kolejne 2 tygodnie, aby utrwalić efekt.
Lek jest przeciwwskazany w pierwszych trzech miesiącach ciąży (szczególnie w postaci doustnej), a także w przypadku indywidualnej wrażliwości na jego składniki, objawiającej się w postaci reakcji alergicznych. Działania niepożądane leku ograniczają się do reakcji ze strony przewodu pokarmowego (ciężkość w żołądku, wzdęcia, zaburzenia stolca), bólów głowy (czasami występują skargi na odczucia podobne do uderzeń gorąca w okresie menopauzy), reakcji alergicznych. Miejscowemu leczeniu może towarzyszyć podrażnienie skóry i wysypka w miejscu zastosowania.
„Phlebodia” to produkowany we Francji angioprotector na bazie bioflawonoidów o selektywnym działaniu. Nie wpływa na napięcie naczyń tętniczych. Jego działanie ma na celu zwiększenie napięcia małych naczyń żylnych (żyłek), co pomaga poprawić odpływ żylny i drenaż limfatyczny. Lek ma również umiarkowane działanie przeciwzapalne i przeciwpłytkowe.
Lek jest produkowany w postaci tabletek do podawania doustnego w dawce 600 mg. Przenikając z przewodu pokarmowego do krwi, gromadzi się głównie w ścianach dużych i małych żył. Zawartość substancji czynnej w otaczających tkankach jest znacznie niższa.
Lek jest przepisywany na objawy odpowiadające obrazowi klinicznemu zespołu pozakrzepowego żył, takie jak uczucie ciężkości i bólu kończyn dolnych, obrzęki nóg, zaburzenia troficzne. Tabletki należy przyjmować rano przed posiłkiem, 1 tabletkę dziennie. Kuracja lekiem trwa średnio 2 miesiące.
Lek nie jest przepisywany w przypadku nadwrażliwości na składniki leku. Najczęściej takie reakcje występują w związku z czerwonym barwnikiem (dodatek E124), obecnym w leku. W czasie ciąży przyjmowanie leku nie jest zabronione, ale konieczność i bezpieczeństwo jego przyjmowania należy omówić z lekarzem. Natomiast w okresie karmienia piersią przyjmowanie leku jest na ogół niepożądane.
Działania niepożądane leku są podobne do tych, jakie występują przy stosowaniu innych leków na żyły: zaburzenia układu trawiennego, bóle głowy, łagodne reakcje alergiczne w postaci wysypki i swędzenia ciała.
„Indovazin” to produkt złożony na bazie bioflawonoidu o działaniu angioochronnym trokserutyny (składnika aktywnego popularnego leku „Troxevasin”) i niesteroidowego składnika przeciwzapalnego o nazwie „indometacyna”. Trokserutyna zmniejsza przepuszczalność naczyń włosowatych i zwiększa napięcie żylne, działa przeciwzapalnie i przeciwobrzękowo na pobliskie tkanki miękkie, poprawia odżywianie komórkowe. Indometacyna wzmacnia działanie troksewazyny, ponieważ ma wyraźne działanie przeciwzapalne, dobrze łagodzi ból i obrzęki nóg.
Lek jest produkowany w postaci żelu lub maści i przeznaczony jest do stosowania miejscowego w miejscu zmiany chorobowej. Lek łatwo wnika głęboko w tkankę i szybko łagodzi ból i gorączkę w miejscu zapalenia.
Lek przeznaczony jest do leczenia pacjentów powyżej 14 roku życia. Należy go nakładać na skórę bolącej nogi 3-4 razy dziennie i delikatnie wmasowywać. Skuteczną dawkę ustala się na podstawie długości paska kremu wyciśniętego z tubki. Średnio powinna ona wynosić 4-5 cm, ale nie więcej niż 20 cm na dobę.
Ten lek złożony ma nieco więcej przeciwwskazań. Oprócz nadwrażliwości na składniki leku i NLPZ, obejmuje to astmę oskrzelową, ciążę i karmienie piersią. Zewnętrznego środka nie można stosować na otwarte rany, więc jego stosowanie jest ograniczone w przypadku owrzodzeń troficznych.
W większości przypadków Indovazin nie powoduje skutków ubocznych. Rzadko występują skargi na drażniące działanie leku, które objawia się pieczeniem i uczuciem ciepła na skórze, zaczerwienieniem tkanek, pojawieniem się na nich wysypki i świądu. Przy długotrwałym stosowaniu, oprócz reakcji miejscowych, mogą wystąpić również reakcje ogólnoustrojowe: objawy dyspeptyczne i niewielkie zaburzenia czynności wątroby, objawiające się zwiększeniem aktywności specyficznych enzymów, atakami astmy, reakcjami anafilaktycznymi.
„Venoton” to preparat ziołowy o działaniu żylno-naczyniowym, przeciwzapalnym i przeciwobrzękowym. Dostępny jest w postaci balsamu (nalewki), żelu i kapsułek, których skład może się nieznacznie różnić, ale wszystkie z nich można stosować w leczeniu zespołu pozakrzepowego.
Balsam zawiera wyciągi z nasion kasztanowca i owsa, owoców sophora i jarzębiny, liści leszczyny, glistnika i koniczyny słodkiej. Dzięki temu składowi naturalny lek zmniejsza przepuszczalność naczyń włosowatych, wzmacnia ściany żylne i uelastycznia je, przywraca wypełnienie żył krwią, zmniejsza krzepliwość krwi, pomaga usuwać zły cholesterol z organizmu, skutecznie zwalcza stany zapalne i obrzęki.
Żel ma podobny skład, który uzupełniono olejkami eterycznymi (mięta, cytryna, jałowiec), które pomagają skutecznie zwalczać pajączki na nogach. Podobnie jak w nalewce, głównym składnikiem jest w niej ekstrakt z kasztanowca, który jest stosowany jako dobry środek na żylaki i przeciwzakrzepowy.
Kapsułki „Venoton” mają zupełnie inny skład:
- ekstrakt z czosnku, który poprawia krążenie krwi, oczyszcza naczynia krwionośne i działa antybakteryjnie na cały organizm,
- ekstrakt z gryki, bogaty w tak zdrową substancję naczyniową jak rutyna, która wzmacnia naczynia tętnicze i żylne, zapobiega ich stwardnieniu, zmniejsza przepuszczalność naczyń włosowatych, zmniejsza obrzęki spowodowane niewydolnością limfatyczną,
- Witamina C, która zmniejsza lepkość krwi i wzmacnia naczynia krwionośne, wykazując wyraźne działanie antyoksydacyjne.
Balsam przeznaczony jest do systemowego leczenia żylaków i PTFS, tzn. należy go przyjmować doustnie, rozcieńczając 1 łyżeczkę preparatu w 50-60 ml wody. Lek należy przyjmować pół godziny przed posiłkiem 3 lub 4 razy dziennie, nie więcej jednak niż 20 ml na dobę. Kuracja trwa 20 dni, po czym można zrobić 10-dniową przerwę i powtórzyć kurację.
Kapsułki „Venoton” należy przyjmować w trakcie posiłków, 1 sztuka 3 razy dziennie. Kuracja trwa 21-28 dni, można ją powtarzać 2-3 razy w roku.
Żel stosuje się do miejscowego leczenia choroby. Nakłada się go na skórę cienką warstwą 2 lub 3 razy dziennie, a następnie wciera się go ruchami masującymi. Po nałożeniu produktu dobry efekt daje noszenie pończoch uciskowych lub stosowanie bandaży elastycznych, które zaciskają powierzchowne żyły chorych kończyn.
Przeciwwskazania do stosowania leku w jakiejkolwiek formie uwalniania to nadwrażliwość na składniki leku, obecność krwawień wewnętrznych lub predyspozycje do nich, ciężka niewydolność nerek (szczególnie w przypadku form doustnych), dusznica bolesna, padaczka. Lek nie jest stosowany w okresie ciąży i karmienia piersią (nawet formy zewnętrzne).
Kapsułki „Venoton” są dopuszczone do stosowania od 12 roku życia, nalewki i żelu w ogóle nie stosuje się w leczeniu dzieci.
Stosowanie żelu wymaga pewnej ostrożności. Nie można go stosować na powierzchnię ran, ale można go stosować na nieuszkodzoną skórę wokół owrzodzeń troficznych, które mogą pojawić się przy PTFS. Nie zaleca się również intensywnego wcierania produktu w skórę. Ruchy powinny być delikatne i nieurazowe.
Częstym skutkiem ubocznym różnych form leku jest możliwość wystąpienia reakcji alergicznych ze zwiększoną wrażliwością organizmu na różne składniki złożonego środka ziołowego. Gdy lek jest stosowany miejscowo, wszystko zwykle ogranicza się do zaczerwienienia skóry, wysypki i świądu, czasami pacjenci zauważają ciepło i pieczenie w miejscu zastosowania żelu. Przy przyjmowaniu doustnym możliwe jest również takie powikłanie, jak obrzęk Quinckego.
Przyjmowaniu nalewki i kapsułek może również towarzyszyć ból za mostkiem po lewej stronie, przyspieszone bicie serca (tachykardia), obniżone ciśnienie krwi i nieprzyjemne odczucia ze strony przewodu pokarmowego (nudności, niestrawność, zgaga, biegunka).
Przekroczenie dawek doustnych form leku może wywołać pojawienie się objawów przedawkowania, które objawiają się bólami głowy, zaburzeniami żołądkowo-jelitowymi (możliwe są nawet wymioty), zawrotami głowy i omdleniami, zaburzeniami oddychania. Jeśli wystąpią takie objawy, należy natychmiast przepłukać żołądek i przyjąć wystarczającą liczbę tabletek „Węgla aktywowanego” (1 na każde 10 kg masy ciała poszkodowanego) lub innego sorbentu.
Wszystkie wymienione leki stosowane w schematach leczenia zespołu pozakrzepowego można kupić w aptece bez recepty. Wszystkie wymagają jednak dostosowania dawkowania w zależności od istniejącej patologii i jej nasilenia, co jest niemożliwe bez recepty lekarskiej. Samoleczenie w tym przypadku może nie przynieść oczekiwanego rezultatu, a jedynie zaszkodzić, pogarszając i tak już nieatrakcyjną sytuację.
Leczenie chirurgiczne
Ponieważ leczenie zachowawcze zespołu pozakrzepowego nie pozwala na całkowite pozbycie się choroby, równolegle opracowano różne metody chirurgicznego leczenia tej poważnej patologii. Jednak leczenie chirurgiczne choroby pozakrzepowej jest możliwe dopiero po przywróceniu przepływu krwi w dotkniętym chorobą głębokim naczyniu, czyli jego rekanalizacji. I w tym zadaniu na pierwszy plan wysuwają się leki i fizjoterapia. Wszakże jeśli przepływ krwi nie zostanie przywrócony, operacja, która implikuje stłumienie dróg przepływu krwi pomostowej (obocznej), może mieć negatywny wpływ na samopoczucie pacjenta.
Gdy przepływ krwi w układzie żylnym kończyn dolnych zostanie przywrócony, lekarz może zaproponować pacjentowi jedną z opcji chirurgicznych, które są skuteczne w przypadku PTS. Najpopularniejsze są interwencje chirurgiczne na żyłach perforujących i powierzchownych, w przypadku których często wystarczające jest znieczulenie miejscowe.
Za najczęstszą operację w przypadku PTFS uważa się krosektomię. Jej istotą jest podwiązanie dużych i małych żył podskórnych w miejscu ich połączenia z żyłami głębokimi (w obszarze naczyń perforujących). Nacięcie wykonuje się w dole pachwinowym lub podkolanowym, uszkodzone naczynie podwiązuje się w dwóch miejscach, a następnie usuwa za pomocą specjalnej sondy.
Crossektomia jako samodzielna operacja jest rzadko wykonywana. Często jest częścią złożonej operacji, która obejmuje crossektomię (podwiązanie dotkniętych żył powierzchniowych), stripping (ich ekstrakcję za pomocą sondy), miniflebektomię (usunięcie wyciętej żyły), usunięcie żyły perforującej, która nie spełnia swojej funkcji i umożliwia refluks krwi z żył głębokich do powierzchniowych.
W istocie chodzi o usunięcie części żył powierzchniowych w przypadku wystąpienia takiego powikłania jak refluks. Istnieją jednak inne metody przywracania zaburzonego przepływu krwi żylnej. Na przykład metoda Psatakisa polega na korygowaniu przepływu krwi za pomocą ścięgna w okolicy podkolanowej. Z wyizolowanego odcinka ścięgna dla chorej żyły wykonuje się rodzaj pętli, która będzie ją ściskać podczas chodzenia, działając na zasadzie pompy.
Gdy drożność żył biodrowych jest upośledzona, z pomocą przychodzi metoda Palma pomostowania naczyń. Shunt jest wprowadzany do chorej żyły okolicy pachwinowej w miejscu, w którym łączy się z normalnie funkcjonującą żyłą. Konstrukcja, która często ma kształt spirali, utrzymuje światło naczynia na stałym poziomie, zapobiegając nadmiernemu rozciąganiu się jego ścian pod wpływem ciśnienia krwi.
Zapewnia to ściślejsze dopasowanie zastawek żylnych, które pozwalają krwi przepływać tylko w jednym kierunku i działają na zasadzie pompy. Luźne zastawki lub ich zniszczenie są przyczyną zastoju krwi w kończynach dolnych, ponieważ sama krew nie będzie płynąć w górę. Niestety, takie operacje nie są zbyt popularne ze względu na wysokie ryzyko nawracającej zakrzepicy.
Niedrożność w odcinku udowo-podkolanowym leczy się przez flebektomię i wszczepienie autoprzeszczepu (najczęściej jako implant wykorzystuje się fragment żyły z dobrymi zastawkami pobrany z pachy). Jeśli refluks pozostaje, usuwa się część naczyń podskórnych. W zaawansowanych przypadkach zespołu pozakrzepowego żył z uszkodzeniem dużych żył po ich rekanalizacji zaleca się operację zwaną safenektomią, która polega na usunięciu takich naczyń.
Ponieważ większość flebologów widzi przyczynę niewydolności żylnej w niewydolności układu zastawkowego, obecnie trwają aktywne prace nad sztucznymi zastawkami naczyniowymi (wewnątrz- lub zewnątrznaczyniowymi). Na razie takie operacje są w fazie testów i są udoskonalane, ponieważ mniej niż pięćdziesięcioprocentowy sukces nie jest wystarczająco przekonującym dowodem skuteczności wprowadzanych metod korygowania funkcjonowania zastawek żylnych.


 [
[