Ekspert medyczny artykułu
Nowe publikacje
Mieszana choroba tkanki łącznej: przyczyny, objawy, diagnoza, leczenie
Last reviewed: 07.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
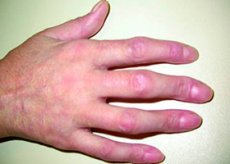
Mieszana choroba tkanki łącznej jest rzadkim schorzeniem charakteryzującym się jednoczesną obecnością objawów tocznia rumieniowatego układowego, twardziny układowej, zapalenia wielomięśniowego lub zapalenia skórno-mięśniowego i reumatoidalnego zapalenia stawów z bardzo wysokimi mianami krążących autoprzeciwciał przeciwjądrowych przeciwko rybonukleoproteinom (RNP). Charakterystyczne są obrzęki rąk, zjawisko Raynauda, poliartralgia, miopatia zapalna, niedociśnienie przełykowe i upośledzona funkcja płuc. Diagnoza opiera się na analizie obrazu klinicznego choroby i wykryciu przeciwciał przeciwko RNP przy braku przeciwciał charakterystycznych dla innych chorób autoimmunologicznych. Leczenie jest podobne do leczenia tocznia rumieniowatego układowego i obejmuje stosowanie glikokortykosteroidów w przypadku choroby o nasileniu umiarkowanym do ciężkiego.
Mieszana choroba tkanki łącznej (MCTD) występuje na całym świecie u wszystkich ras, a szczyt zachorowań przypada na okres dojrzewania i drugą dekadę życia.
Objawy kliniczne mieszanej choroby tkanki łącznej
Zjawisko Raynauda może wyprzedzać inne objawy choroby o kilka lat. Często pierwsze objawy mieszanej choroby tkanki łącznej mogą przypominać początek tocznia rumieniowatego układowego, twardziny, reumatoidalnego zapalenia stawów, zapalenia wielomięśniowego lub zapalenia skórno-mięśniowego. Jednak niezależnie od charakteru początkowych objawów choroby, choroba ma tendencję do postępu i rozprzestrzeniania się wraz ze zmianą charakteru objawów klinicznych.
Najczęstszym obrzękiem są dłonie, zwłaszcza palce, co powoduje wygląd przypominający kiełbaskę. Zmiany skórne przypominają te widoczne w toczniu lub zapaleniu skórno-mięśniowym. Zmiany podobne do tych widocznych w zapaleniu skórno-mięśniowym, a także martwica niedokrwienna i owrzodzenia opuszków palców są mniej powszechne.
Prawie wszyscy pacjenci skarżą się na poliartralgię, 75% ma wyraźne objawy zapalenia stawów. Zapalenie stawów zwykle nie prowadzi do zmian anatomicznych, ale mogą wystąpić nadżerki i deformacje, jak w reumatoidalnym zapaleniu stawów. Często obserwuje się osłabienie mięśni proksymalnych, zarówno z bólem, jak i bez bólu.
Uszkodzenie nerek występuje u około 10% pacjentów i jest często łagodne, ale w niektórych przypadkach może prowadzić do powikłań i śmierci. W mieszanej chorobie tkanki łącznej neuropatia czuciowa nerwu trójdzielnego rozwija się częściej niż w innych chorobach tkanki łącznej.
Diagnostyka mieszanej choroby tkanki łącznej
Mieszaną chorobę tkanki łącznej należy podejrzewać u wszystkich chorych na SLE, twardzinę, zapalenie wielomięśniowe lub RZS, jeśli rozwijają się dodatkowe objawy kliniczne. Przede wszystkim należy wykonać badanie na obecność przeciwciał przeciwjądrowych (ARA), przeciwciał przeciwko ekstrahowalnemu antygenowi jądrowemu i RNP. Jeśli uzyskane wyniki są zgodne z możliwym MCDT (np. bardzo wysokie miano przeciwciał przeciwko RNA), gamma globulinom, dopełniaczowi, czynnikowi reumatoidalnemu, przeciwciałom przeciwko antygenowi Jo-1 (syntetaza histydylo-tRNA), przeciwciałom przeciwko składnikowi ekstrahowalnego antygenu jądrowego (Sm) odpornemu na rybonukleazę i podwójnej helisie DNA, należy wykonać badanie w celu wykluczenia innych chorób. Plan dalszych badań zależy od istniejących objawów zajęcia narządów i układów: zapalenie mięśni, zajęcie nerek i płuc wymagają wdrożenia odpowiednich metod diagnostycznych (w szczególności MRI, elektromiografia, biopsja mięśni).
Prawie wszyscy pacjenci mają wysokie miana (często >1:1000) przeciwciał przeciwjądrowych wykrywanych fluorescencją. Przeciwciała przeciwko ekstrahowalnemu antygenowi jądrowemu są zwykle obecne w bardzo wysokich mianach (>1:100 000). Przeciwciała przeciwko RNP są charakterystycznie obecne, podczas gdy przeciwciała przeciwko składnikowi Sm ekstrahowalnego antygenu jądrowego są nieobecne.
Czynnik reumatoidalny może być wykryty w dość wysokich mianach. ESR jest często podwyższone.
Rokowanie i leczenie mieszanej choroby tkanki łącznej
Dziesięcioletnie przeżycie wynosi 80%, ale rokowanie zależy od nasilenia objawów. Głównymi przyczynami zgonu są nadciśnienie płucne, niewydolność nerek, zawał mięśnia sercowego, perforacja jelita grubego, rozsiane zakażenia i krwotok mózgowy. Niektórzy pacjenci mogą utrzymywać długotrwałą remisję bez żadnego leczenia.
Leczenie początkowe i podtrzymujące mieszanej choroby tkanki łącznej przypomina toczeń rumieniowaty układowy. Większość pacjentów z umiarkowaną lub ciężką postacią choroby reaguje na terapię glikokortykosteroidami, zwłaszcza jeśli zostanie rozpoczęta wcześnie. Łagodną chorobę można skutecznie kontrolować za pomocą salicylanów, innych NLPZ, leków przeciwmalarycznych, a w niektórych przypadkach małych dawek glikokortykosteroidów. Ciężkie zajęcie narządów i układów wymaga dużych dawek glikokortykosteroidów (np. prednizolonu 1 mg/kg raz dziennie, doustnie) lub leków immunosupresyjnych. Jeśli rozwinie się twardzina układowa, stosuje się odpowiednie leczenie.


 [
[