Ekspert medyczny artykułu
Nowe publikacje
Otępienie czołowo-skroniowe.
Last reviewed: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
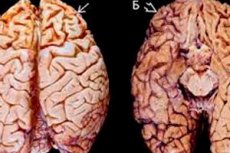
Otępienie czołowo-skroniowe (znane również jako otępienie czołowo-skroniowe, FTD) jest rzadką neurodegeneracyjną chorobą mózgu charakteryzującą się pogorszeniem funkcji poznawczych i behawioralnych. Nazywa się je otępieniem czołowo-skroniowym, ponieważ początkowo atakuje płaty czołowe i skroniowe mózgu.
Do głównych cech otępienia czołowo-skroniowego zalicza się:
- Zmiany w zachowaniu i osobowości: Pacjenci mogą wykazywać upośledzone zachowania społeczne, stać się mniej zahamowani, niemoralni lub ekscentryczni. Mogą wystąpić problemy z emocjami i zarządzaniem afektem.
- Spadek funkcji poznawczych: We wczesnych stadiach FTD pacjenci mogą zachowywać stosunkowo normalne zdolności intelektualne, jednak z czasem mogą pojawić się problemy z językiem (apraksja mowy) oraz zadaniami związanymi z planowaniem i podejmowaniem decyzji.
- Brak zahamowań społecznych: Pacjenci z FTD mogą wykazywać niedostosowawcze zachowania w sytuacjach społecznych i utratę zdolności do przestrzegania norm społecznych.
- Stopniowe pogorszenie: Z czasem objawy otępienia czołowo-skroniowego nasilają się, a pacjenci stają się coraz bardziej zależni od opieki.
Otępienie czołowo-skroniowe ma kilka podtypów, z których każdy może objawiać się różnym stopniem objawów i upośledzenia. Jak dotąd nie ma konkretnego leczenia, które mogłoby spowolnić postęp FTD, a podejście do opieki w dużej mierze ogranicza się do zarządzania objawami i wsparcia dla pacjenta i rodziny. [ 1 ]
Jest to poważny stan i w celu postawienia dokładnej diagnozy i leczenia otępienia czołowo-skroniowego konieczna jest konsultacja z doświadczonym neurologiem lub specjalistą od chorób neurodegeneracyjnych.
Przyczyny otępienie czołowo-skroniowe.
Otępienie czołowo-skroniowe ma wiele różnych przyczyn, a badania w tej dziedzinie są w toku. Przede wszystkim FTD jest chorobą neurodegeneracyjną, co oznacza, że obejmuje uszkodzenie i śmierć neuronów w niektórych obszarach mózgu. Przyczyny FTD obejmują:
- Czynniki genetyczne: Mutacje genetyczne są uważane za jedną z głównych przyczyn FTD. Niektóre rodzinne formy FTD są związane z mutacjami w genach, takich jak C9orf72, GRN (białko pochodzące z preapolipeptydu), MAPT (gen tauprotyny) i innych. Osoby z pokrewnymi formami FTD mają większe ryzyko zachorowania na tę chorobę. [ 2 ]
- Agregacja białek: Możliwe, że FTD wiąże się z gromadzeniem się nieprawidłowych struktur białkowych, takich jak tauproteiny, które tworzą inkluzje neuronalne i powodują uszkodzenia neuronów.
- Neurozapalenie: Zapalenie mózgu i neurozapalenie mogą również wiązać się z rozwojem FTD.
- Inne czynniki: Trwają badania mające na celu lepsze zrozumienie innych możliwych czynników, które mogą przyczyniać się do wystąpienia FTD, takich jak środowisko i czynniki środowiskowe.
Objawy otępienie czołowo-skroniowe.
Do głównych objawów otępienia czołowo-skroniowego należą:
- Zmiany w zachowaniu i osobowości: Pacjenci mogą wykazywać nienormalne lub niewłaściwe zachowania, takie jak apatia, niemoralność, niechęć do przestrzegania norm społecznych, brak rozwagi lub zaburzona higiena osobista.
- Zaburzenia emocjonalne: Mogą wystąpić zmiany w stabilności emocjonalnej, a także upośledzenie zdolności rozumienia i wyrażania emocji. Pacjenci mogą stać się emocjonalnie oderwani lub mogą wykazywać nadmierne emocje.
- Spadek funkcji poznawczych: Chociaż FTD wpływa przede wszystkim na zachowanie i emocje, z czasem może również prowadzić do upośledzenia pamięci, języka i innych funkcji poznawczych. Może to objawiać się trudnościami z ekspresją i recepcją języka, a także upośledzeniem zdolności podejmowania decyzji i rozwiązywania problemów.
- Zmniejszone dostosowanie społeczne: Pacjenci mogą doświadczać trudności w relacjach interpersonalnych i dostosowaniu społecznym. Mogą wykazywać zachowania antyspołeczne, niezdolność do rozumienia uczuć innych i utrzymywania kontaktów społecznych.
- Zmniejszona samokontrola: Pacjenci mogą mieć trudności z samokontrolą i kontrolą nad swoimi działaniami. Może to prowadzić do zachowań kompulsywnych lub impulsywnych. [ 3 ]
Gradacja
Otępienie czołowo-skroniowe przechodzi przez kilka stadiów, które charakteryzują się postępem objawów i pogorszeniem funkcji poznawczych i behawioralnych. Stadia FTD mogą się różnić w zależności od systemu badawczego i konkretnych przypadków klinicznych, ale zwykle wyróżnia się trzy główne stadia:
Wczesny etap (łagodny):
- Na tym etapie u pacjenta mogą występować łagodne i nieuciążliwe objawy, które można łatwo zlekceważyć lub błędnie przypisać stresowi lub depresji.
- Do charakterystycznych objawów zalicza się zmiany w zachowaniu i osobowości, a także łagodną apatię i utratę zainteresowania zwykłymi czynnościami.
- Funkcje poznawcze, takie jak pamięć i orientacja przestrzenna, mogą pozostać stosunkowo zachowane.
Średni etap (umiarkowany):
- Na tym etapie objawy FTD stają się bardziej wyraźne i wpływają na codzienne życie pacjenta.
- U pacjenta mogą wystąpić poważne zmiany w zachowaniu, w tym agresja, apatia, niedostosowane zachowania społeczne i kompulsywność.
- Funkcje poznawcze zaczynają się pogarszać, co może prowadzić do problemów z pamięcią, myśleniem i mową.
- U pacjentów mogą również wystąpić problemy z orientacją w przestrzeni i czasie.
Późny etap (ciężki):
- W ostatnim stadium FTD pacjenci mogą być całkowicie zależni od opieki i pomocy.
- Objawy związane z pogorszeniem funkcji poznawczych stają się bardzo nasilone, a pacjenci mogą całkowicie utracić zdolność do samodzielnego życia.
- Mogą również wystąpić poważniejsze problemy fizyczne, takie jak trudności z połykaniem i poruszaniem się.
Formularze
Otępienie czołowo-skroniowe obejmuje kilka form, które różnią się pod względem dominujących objawów i zmian w mózgu. Główne formy FTD obejmują:
- Behawioralna odmiana otępienia czołowo-skroniowego (bvFTD): Ta forma charakteryzuje się wyraźnymi zmianami w zachowaniu, osobowości i adaptacji społecznej. Pacjenci mogą wykazywać niemoralne, rozhamowane, kompulsywne lub apatyczne zachowanie. Funkcje poznawcze, takie jak pamięć i język, mogą być zachowane w początkowych stadiach.
- Postać afatyczna (pierwotna postępująca afazja, PPA): Ta postać FTD wpływa na funkcje językowe. Istnieje kilka podtypów PPA, w tym afazja semantyczna degradacji (svPPA), niepłynna/asymetryczna pierwotna afazja zaburzeń (nfvPPA) i afazja związana z pierwotną afazją projekcyjną (PPAOS). Objawy obejmują upośledzoną zdolność rozumienia i używania słów, a także upośledzenie artykulacji.
- FTD podobne do choroby Alzheimera: Ta forma FTD wykazuje objawy podobne do choroby Alzheimera, w tym utratę pamięci i upośledzenie funkcji poznawczych. W przeciwieństwie do choroby Alzheimera, FTD zwykle zachowuje zdolności uczenia się i orientacji przestrzennej.
- Zwyrodnienie korowo-podstawne (CBD): Ta forma FTD objawia się nietypowymi zaburzeniami ruchu, takimi jak hiperkineza i sztywność mięśni. Zaburzona jest również funkcja poznawcza.
- Postępujące porażenie nadjądrowe (PSP): Ta postać FTD charakteryzuje się zaburzeniami koordynacji ruchowej, zmniejszoną zdolnością utrzymywania głowy i patrzenia oraz upośledzeniem funkcji poznawczych. [ 4 ]
Diagnostyka otępienie czołowo-skroniowe.
Diagnozowanie otępienia czołowo-skroniowego to złożony proces, który obejmuje kilka etapów i metod identyfikacji tej choroby neurodegeneracyjnej. Oto typowe etapy i metody diagnozowania FTD:
Badanie kliniczne i wywiad:
- Lekarz przeprowadza szczegółowe badanie pacjenta i zbiera wywiad medyczny, aby ocenić objawy i czas ich trwania. Szczególną uwagę zwraca się na zmiany w stanie psychicznym i poznawczym pacjenta.
Testy psychologiczne i ocena funkcji poznawczych:
- Pacjentowi można zaproponować szereg testów psychologicznych i ocen poznawczych, które pomogą wykryć zaburzenia pamięci, myślenia, mowy i zachowania.
Obrazowanie metodą rezonansu magnetycznego (MRI):
- Rezonans magnetyczny mózgu można wykorzystać do obrazowania zmian strukturalnych w mózgu, takich jak zmniejszenie objętości mózgu i zanik płatów czołowych i skroniowych, które są charakterystyczne dla FTD.
Tomografia emisyjna pozytonów (PET):
- PET można wykonać w celu zbadania zmian metabolicznych w mózgu, w tym zmian aktywności glukozy i agregatów białkowych związanych z FTD.
Badanie spektrum mózgu:
- Badanie to można wykonać w celu wykrycia obecności markerów biochemicznych, takich jak białka amyloidu i tau, które mogą być związane z FTD.
Wykluczenie innych przyczyn:
- Ważne jest wykluczenie innych możliwych przyczyn upośledzenia funkcji poznawczych i psychicznych, takich jak choroba Alzheimera i zaburzenia psychiczne, które mogą przypominać objawy FTD.
Konsultacja z neurologiem i neuropsychologiem:
- Konsultacja ze specjalistą neurologiem i neuropsychologiem może pomóc w ocenie i interpretacji wyników badań diagnostycznych.
Diagnostyka różnicowa
Diagnostyka różnicowa otępienia czołowo-skroniowego jest ważna, aby odróżnić tę chorobę neurodegeneracyjną od innych typów otępienia i schorzeń neurologicznych. Poniżej przedstawiono podstawowe kroki i czynniki, które mogą pomóc lekarzowi w postawieniu diagnozy różnicowej FTD:
- Ocena objawów: Lekarz powinien przeprowadzić szczegółowe badanie pacjenta i zbadać cechy objawów. Objawy FTD mogą obejmować zmiany w zachowaniu, rozhamowanie społeczne, niemoralne zachowanie, upośledzone zdolności planowania i podejmowania decyzji oraz afazję (upośledzenie mowy). Ważne jest ustalenie, które objawy są dominujące.
- Badania kliniczne: Lekarz może wykonać szereg testów i ocen klinicznych, aby ocenić funkcje poznawcze, stan emocjonalny i zachowanie pacjenta.
- Neuroobrazowanie: Badania obrazowe mózgu, takie jak obrazowanie metodą rezonansu magnetycznego (MRI) i pozytonowa tomografia emisyjna (PET), mogą pomóc w wizualizacji struktury i funkcji mózgu, a także w identyfikacji nieprawidłowości, które mogą być związane z otępieniem czołowym (FTD).
- Badania genetyczne: W przypadku rodzin, w których występowały przypadki otępienia stawowego (FTD) lub innych chorób neurodegeneracyjnych, badania genetyczne mogą okazać się przydatne w celu wykrycia obecności określonych mutacji związanych z otępieniem stawowym (FTD).
- Wykluczenie innych przyczyn: Lekarz powinien wykluczyć inne możliwe przyczyny demencji, takie jak choroba Alzheimera, [ 5 ] choroba Parkinsona, otępienie naczyniopochodne i inne schorzenia neurologiczne i psychiatryczne.
- Ocena psychologiczna i społeczna: Ocena funkcjonowania psychologicznego i społecznego może być przydatna w identyfikowaniu zmian w zachowaniu i wpływu FTD na pacjenta i jego rodzinę.
- Konsultacja ze specjalistami: W niektórych przypadkach może być konieczna konsultacja z neuropsychologiem, neurologiem, psychiatrą i innymi specjalistami w celu wyjaśnienia diagnozy.
Leczenie otępienie czołowo-skroniowe.
Jest to postępująca choroba, na którą nie ma konkretnej metody leczenia, jednak można zastosować pewne metody łagodzenia objawów i zapewnienia pacjentowi maksymalnego komfortu:
- Leki: Wiele leków stosowanych w leczeniu choroby Alzheimera i innych chorób neurodegeneracyjnych można stosować w celu kontrolowania objawów otępienia czołowo-skroniowego. Leki te mogą obejmować inhibitory cholinesterazy i memantynę.
- Wsparcie psychologiczne: Pacjenci i ich rodziny często potrzebują wsparcia psychologicznego i emocjonalnego. Psychologowie i psychiatrzy mogą pomóc poradzić sobie z trudnościami emocjonalnymi związanymi z chorobą i opracować strategie radzenia sobie ze zmianami behawioralnymi.
- Terapia mowy i fizjoterapia: Terapia mowy może pomóc pacjentom w utrzymaniu lub poprawie umiejętności komunikacyjnych. Fizjoterapia i ćwiczenia mogą pomóc w utrzymaniu sprawności fizycznej i zmniejszeniu ryzyka skutków ubocznych siedzącego trybu życia.
- Specjalna dieta i odżywianie: W niektórych przypadkach pacjentom z otępieniem czołowo-skroniowym zaleca się specjalną dietę bogatą w białko i ubogą w węglowodany.
- Zarządzanie objawami i bezpieczeństwo: Ponieważ pacjenci z otępieniem czołowo-skroniowym mogą wykazywać dziwne lub agresywne zachowanie, ważne jest zapewnienie im bezpieczeństwa i bezpieczeństwa osób w ich otoczeniu. Może to obejmować kontrolowanie dostępu do niebezpiecznych przedmiotów i zapewnienie odpowiedniego nadzoru.
- Badania kliniczne: W niektórych przypadkach pacjentów zachęca się do udziału w badaniach klinicznych, w których bada się nowe metody leczenia i leki na otępienie czołowo-skroniowe. [ 6 ]
Prognoza
Rokowanie w przypadku otępienia czołowo-skroniowego może być różne w zależności od kilku czynników, w tym postaci FTD, wieku pacjenta, stopnia zaawansowania choroby i obecności dodatkowych chorób. Ogólne rokowanie w przypadku FTD jest zwykle złe, ponieważ jest to postępująca choroba neurodegeneracyjna.
Oto niektóre z kluczowych aspektów prognozy FTD:
- Czas wystąpienia objawów: Rokowanie może zależeć od tego, jak wcześnie postawiono diagnozę i rozpoczęto odpowiednią terapię. Wczesna wizyta u lekarza i rozpoczęcie leczenia może pomóc spowolnić postęp choroby.
- Postać FTD: Jak wspomniano wcześniej, istnieje kilka postaci FTD, a rokowanie może się różnić w zależności od postaci. Na przykład czołowa postać FTD, charakteryzująca się zmianami behawioralnymi, może mieć gorsze rokowanie w porównaniu z postacią afatyczną, w której dominują objawy językowe.
- Czynniki indywidualne: Wiek, w którym pojawiły się objawy, ogólny stan zdrowia pacjenta i obecność innych schorzeń mogą również wpływać na rokowanie.
- Wsparcie i opieka ze strony rodziny: Jakość opieki i wsparcia ze strony rodziny i opiekunów może mieć istotny wpływ na jakość i długość życia pacjenta.
- Powikłania i problemy towarzyszące: FTD może prowadzić do różnych powikłań, takich jak infekcje, zapalenie płuc itp., które mogą również mieć wpływ na rokowanie.
Ogólne rokowanie w przypadku FTD jest zwykle niepomyślne, a choroba postępuje z czasem, prowadząc do zaburzeń zachowania, upośledzenia funkcji poznawczych i utraty niezależności.
Długość życia
Długość życia osób z otępieniem czołowo-skroniowym może się znacznie różnić w zależności od wielu czynników, m.in. postaci otępienia czołowo-skroniowego, wieku wystąpienia objawów, stopnia zaawansowania choroby i indywidualnych cech pacjenta.
FTD zwykle zaczyna się w średnim wieku, często przed ukończeniem 65 roku życia, co odróżnia ją od powszechniejszej choroby Alzheimera. Oczekiwana długość życia po zdiagnozowaniu FTD może wynosić od kilku lat do dziesięcioleci, ale średnia długość życia po zdiagnozowaniu wynosi zwykle około 7-8 lat.
Warto jednak zauważyć, że FTD jest postępującą chorobą neurodegeneracyjną, a objawy pogarszają się z czasem. Gdy choroba osiągnie bardziej zaawansowany etap, może prowadzić do całkowitej zależności od opieki i powikłań, takich jak infekcje lub zapalenie płuc, które mogą skrócić oczekiwaną długość życia.
Długość życia i rokowanie w przypadku FTD zależą również od indywidualnego wsparcia i opieki, jakie otrzymuje pacjent, oraz od tego, jak skutecznie leczone są objawy i powikłania. Wczesne skierowanie, ocena i wsparcie ze strony pracownika socjalnego, wsparcie rodziny oraz stosowanie odpowiednich technik terapeutycznych i wspomagających może pomóc w poprawie jakości życia pacjenta i przedłużeniu jego trwania.
Lista autorytatywnych książek i badań związanych z badaniem otępienia czołowo-skroniowego
- „Demencja czołowo-skroniowa: zespoły, obrazowanie i cechy molekularne” – autorzy: Giovanni B. Frisoni, Philip Scheltens (Rok: 2015)
- „Demencja czołowo-skroniowa: choroba neurologiczna i terapia” – David Neary, John R. Hodges (Rok: 2005)
- „Demencja czołowo-skroniowa: od laboratorium do łóżka pacjenta” – Bruce L. Miller (Rok: 2009)
- „Zespół otępienia czołowo-skroniowego” – Mario F. Mendez (Rok: 2021)
- „Demencja czołowo-skroniowa: fenotypy kliniczne, patofizjologia, cechy obrazowania i leczenie” – autor: Erik D. Roberson (Rok: 2019)
- „Demencja czołowo-skroniowa: przyczyny, objawy, diagnoza, leczenie i opieka” – George W. Smith (Rok: 2019)
- „Demencja czołowo-skroniowa: postępy w neuroobrazowaniu i neuropatologii” – Giovanni B. Frisoni (Rok: 2018)
- „Demencja czołowo-skroniowa: zespoły, analiza genetyczna i leczenie kliniczne” – Elisabet Englund (Rok: 2007)
- „Neurologia behawioralna i neuropsychiatria” – David B. Arciniegas (Rok: 2013)
Literatura
Gusiew, EI Neurologia: przewodnik krajowy: w 2 tomie. / wyd. EI Gusiew, AN Konovalov, VI Skvortsova. - wyd. 2 Moskwa: GEOTAR-Media, 2021. - Т. 2.

