Ekspert medyczny artykułu
Nowe publikacje
Pęknięty tętniak mózgu
Last reviewed: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
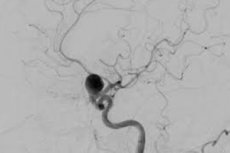
Tętniak to wybrzuszenie w ścianie tętnicy lub żyły spowodowane jej ścieńczeniem i utratą elastyczności. W większości przypadków ta patologia jest wrodzona. Najczęściej tętniak diagnozuje się w naczyniach mózgu, co sprawia, że choroba jest potencjalnie niebezpieczna. Rozszerzona część naczynia nie może funkcjonować na równi z nieuszkodzoną, więc pęknięcie tętniaka mózgu jest dość powszechną sytuacją. Najgorsze jest to, że pacjent może nawet nie podejrzewać swojej diagnozy z powodu braku specyficznych objawów, więc ryzyko zgonu z powodu opóźnienia jest niezwykle wysokie.
Epidemiologia
Dowiedzieliśmy się, że zarówno powstanie tętniaka, jak i jego pęknięcie są wynikiem wysokiego ciśnienia krwi. Oznacza to, że do grupy ryzyka zaliczają się pacjenci z nadciśnieniem i osoby pijące alkohol. Według statystyk prawdopodobieństwo powstania tętniaka i jego pęknięcia jest wyższe u osób ze złymi nawykami: palaczy i narkomanów, zwłaszcza tych uzależnionych od kokainy.
Pęknięty tętniak mózgu to patologia związana z wiekiem. Nie jest wykrywany w dzieciństwie, ponieważ nadciśnienie tętnicze u dzieci jest rzadkim zjawiskiem. A cholesterol na ścianach naczyń krwionośnych, czyniąc je mniej elastycznymi, osiada dopiero z czasem. Dziecko może mieć predyspozycje, ale samo wybrzuszenie bardzo prawdopodobnie pojawi się znacznie później, gdy dorośnie i nagromadzi choroby.
U kobiet tendencja do tworzenia się i pękania tętniaków mózgu jest nieco większa. Choroba jest najczęściej diagnozowana w wieku od 30 do 60 lat, choć zdarzają się wyjątki.
Trzeba powiedzieć, że wiele osób żyje z tętniakiem przez wiele lat i umiera ze starości. Ale jednocześnie są stale narażeni na ryzyko. Pęknięcie tętnicy w miejscu wypukłości występuje tylko w 0,01% przypadków choroby. A przyczyną jest skok ciśnienia. Smutnym faktem jest to, że w 70% przypadków pęknięcie prowadzi do śmierci pacjenta.
Przyczyny pękniętego tętniaka mózgu.
Aby zrozumieć, jakie przyczyny mogą doprowadzić do pęknięcia tętniaka mózgu, konieczne jest zbadanie patogenezy samej choroby, która może rozpocząć się jeszcze przed urodzeniem dziecka lub stać się przyczyną urazów i chorób. Przyczyną nieprawidłowego funkcjonowania naczyń krwionośnych są najczęściej zaburzenia metaboliczne i genetyczne, które prowadzą do odchyleń w formowaniu ściany naczyniowej.
Dla tętniaków „wrodzonych”, które mogą ujawnić się już w wieku dorosłym, charakterystyczny jest brak typowej trójwarstwowej budowy. Jego ściana jest reprezentowana wyłącznie przez tkankę łączną. Brak warstwy mięśniowej i sprężystej sprawia, że jest on mniej odporny na różnego rodzaju obciążenia. To jest powód powstawania tętniaka mózgu. Ściana naczynia krwionośnego nie wytrzymuje ciśnienia krwi i ugina się w najsłabszym punkcie (najczęściej w miejscach, w których naczynia się uginają, rozgałęziają lub odchodzą od nich duże gałęzie). [ 1 ]
Tętniak może być wykryty w zespołach dysfunkcji tkanki łącznej, dziedzicznym zaburzeniu produkcji kolagenu. Wrodzone patologie są zazwyczaj łączone z innymi patologiami wewnątrzmacicznymi (PBP, hipoplazja tętnicy nerkowej, wady serca itp.).
Rzadziej naczynia krwionośne zmieniają swoje właściwości pod wpływem czynników zewnętrznych (uraz, rany postrzałowe głowy, promieniowanie, infekcyjne uszkodzenia mózgu) lub wewnętrznych (miażdżyca naczyń, dystrofia białkowa ścian tętnic, powstawanie nowotworów). [ 2 ]
Tętniak powstaje albo w wyniku nieprawidłowego uformowania ścianek naczynia, albo w wyniku działalności człowieka. Jednak w obu przypadkach dochodzi do naruszenia funkcjonalności błony naczyniowej, w wyniku czego nie jest ona w stanie wytrzymać stałego lub okresowego oddziaływania krwi. Mowa o ciśnieniu krwi na osłabione naczynie.
Rozważyliśmy czynniki ryzyka, które mogą lub nie prowadzić do powstania tętniaka wewnątrzczaszkowego. Wszystko zależy od tego, czy dana osoba ma patologie lub pewne sytuacje życiowe, które wpływają na ciśnienie krwi. [ 3 ] A pęknięty tętniak mózgu jest głównie wynikiem podwyższonego ciśnienia krwi. Cienka, rozciągnięta ściana naczynia, najczęściej składająca się z nieelastycznej tkanki łącznej, po prostu nie jest w stanie wytrzymać ciśnienia krwi. [ 4 ]
Objawy pękniętego tętniaka mózgu.
Powiedzieliśmy już, że tętniak mózgu może istnieć w stanie utajonym przez długi czas. W niektórych przypadkach pacjenci w ogóle nie zauważają podejrzanych objawów, czując się całkowicie zdrowi. Inni mogą skarżyć się na ból w czole i oczodołach, lekkie zawroty głowy, zwłaszcza przy gwałtownej zmianie pozycji. Wszystko zależy od lokalizacji, rodzaju tętniaka (liczby komór), jego wielkości.
Duże tętniaki wielokomorowe są bardziej podatne na pęknięcie. A objawy, które pojawiają się w tym przypadku (obraz kliniczny) zależą bezpośrednio od lokalizacji wypukłości i postaci krwotoku, czyli od tego, do którego obszaru mózgu krew się przedostaje.
Skutkiem pęknięcia tętniaka mózgu jest krwawienie śródmózgowe, śródkomorowe lub podpajęczynówkowe. W pierwszym przypadku śmiertelność wynosi 40%. Najczęściej jednak krew przedostaje się do przestrzeni między kością czaszki a mózgiem (przestrzeń podpajęczynówkowa). Ten rodzaj krwawienia jest uważany za najpoważniejszy, ponieważ może spowodować zarówno śmierć pacjenta (z dużym prawdopodobieństwem), jak i poważne powikłania związane z upośledzeniem krążenia krwi w mózgu.
W 75% przypadków obraz kliniczny pękniętego tętniaka mózgu przypomina objawy nieurazowego krwotoku podpajęczynówkowego. Pierwszymi objawami takiego krwawienia są:
- nagły, silny, pękający ból głowy w postaci szarpnięcia.
- nudności i wymioty,
- podwyższona temperatura ciała (hipertermia),
- światłowstręt,
- rozszerzone źrenice,
- upośledzona wrażliwość części twarzy lub kończyn,
- zwiększona wrażliwość na hałas,
- stan omdlenia (od umiarkowanego otępienia do śpiączki atonicznej), który może trwać różną długość.
Wielu pacjentów staje się niespokojnych i wiercących się, dużo mówią i marudzą. Mają osłabienie mięśni potylicznych, objaw Kerniga (zginanie nóg w stawach kolanowych i biodrowych przy naciskaniu na łono), który wskazuje na podrażnienie opon mózgowych podczas krwawienia, i niektóre inne objawy charakterystyczne dla zapalenia opon mózgowych.
Obraz kliniczny pęknięcia tętniaka mózgu może być różny w zależności od umiejscowienia patologicznego uwypuklenia:
- w tętnicy szyjnej: ból zlokalizowany jest w czole i oczodołach, możliwe są zaburzenia widzenia, niedowład nerwu okoruchowego, upośledzenie czucia w okolicy oczu i górnej szczęki;
- nie tętnicy mózgowej przedniej: wahania nastroju, zaburzenia psychotyczne, pogorszenie pamięci i ogólnej sprawności umysłowej, możliwy niedowład kończyn, rozwój moczówki prostej, zaburzenia gospodarki wodno-solnej wpływające na pracę serca;
- ze strony tętnicy mózgowej środkowej: rozwój afazji ruchowej lub sensorycznej (w zależności od półkuli mózgu człowiek albo rozumie mowę, ale nie potrafi się wysłowić, albo odwrotnie), drgawki, upośledzenie wzroku, często niedowład rąk;
- w obrębie tętnicy głównej: niedowład nerwu okoruchowego, upośledzenie wzroku, aż do utraty zdolności widzenia zdrowymi oczami (ślepota korowa), możliwy niedowład rąk i nóg, w ciężkich przypadkach niewydolność oddechowa, zaburzenia świadomości, śpiączka;
- w tętnicy kręgowej: zaburzenie unerwienia narządu mowy (dyzartria), w wyniku czego mowa staje się niewyraźna, chrypka, obniżona wrażliwość różnego rodzaju, w cięższych przypadkach objawy podobne do tętniaka na tętnicy podstawnej.
W jednej czwartej przypadków pęknięcia tętniaka mózgu lekarze rozpoznają nietypowy przebieg choroby, której objawy przypominają inne patologie: kryzys nadciśnieniowy, migrenę, zaburzenia psychotyczne, zapalenie opon mózgowych. Zdarza się również, że lekarze wstępnie rozpoznają ostre zatrucie pokarmowe lub zapalenie korzeni nerwowych. Wszystko to prowadzi do tego, że pacjenci nie otrzymują terminowej pilnej pomocy, podczas gdy przeprowadzane są dodatkowe badania i diagnostyka różnicowa. [ 5 ]
Komplikacje i konsekwencje
Fakt, że człowiek może żyć szczęśliwie przez wiele lat, nie wiedząc o chorobie, nie oznacza, że jest ona niegroźna. Sam tętniak mózgu (a może ich być kilka) może nie przypominać o sobie. Ale przy silnym wstrząsie nerwowym, dużym wysiłku fizycznym i w innych sytuacjach możliwy jest gwałtowny skok ciśnienia, ściany naczynia krwionośnego w patologicznie zmienionym obszarze mogą nie wytrzymać, a wtedy krew wylewa się z tętnicy (rzadziej z żyły).
W zależności od rodzaju tętniaka (milionowy, zwykły, duży lub olbrzymi) krwawienie może być niewielkie lub dość poważne. Oczywiste jest, że jeśli wypukłość ma do 3 mm, można spodziewać się niewielkiego krwotoku, gdy pęknie. Przy normalnym krzepnięciu krwi krwawienie będzie krótkotrwałe, a jego konsekwencje mniej poważne.
W przypadku tętniaka olbrzymiego (2,5 cm i większego) krwawienie będzie silniejsze, a rokowanie mniej pomyślne. A usunięcie takiego nowotworu wiąże się z dużymi trudnościami i pewnym ryzykiem. [ 6 ]
Wielkość i siła krwawienia w dużej mierze determinują ciężkość (w skali HH) stanu pacjenta, który jest określany przez różne czynniki w różnych okresach pęknięcia tętniaka mózgu. W pierwszych 3 dniach (okresie ostrym) decydującą rolę odgrywają: masywność krwotoku, obecność krwiaka śródmózgowego oraz to, czy doszło do przebicia krwi do układu komorowego mózgu. W kolejnych dniach wszystko zależało od tego, czy wystąpił skurcz naczyniowy i jak poważny on był.
Pęknięcie tętniaka mózgu jest najniebezpieczniejszym następstwem tej choroby, zwłaszcza w przypadku krwotoku podpajęczynówkowego i śródkomorowego, które zagrażają niepełnosprawnością lub śmiercią pacjenta. Każde pęknięcie naczynia jest krwotokiem do mózgu w mniejszym lub większym stopniu, a to jest obarczone rozwojem udaru krwotocznego (ostrego udaru naczyniowo-mózgowego), zaburzeń ośrodkowego układu nerwowego i zgonu. Jednak krwotok podpajęczynówkowy spowodowany pęknięciem tętniaka jest uważany za najczęstsze i najcięższe powikłanie z wysokim odsetkiem śmiertelności i niepełnosprawności. [ 7 ]
I nawet jeśli wszystko pójdzie dobrze za pierwszym razem, trzeba zrozumieć, że tam, gdzie jest cienka, tam pęka. Zawsze istnieje duże ryzyko ponownego pęknięcia tętniaka, więc leczenie jest nastawione przede wszystkim na zapobieganie takiemu powikłaniu. I warto je rozpocząć w dowolnym momencie po pierwszym krwawieniu (biorąc pod uwagę fakt, że pacjenci często nie zgłaszają się od razu do lekarza, nie rozumiejąc, co się stało), ale im szybciej, tym lepiej.
W przypadku krwotoku podpajęczynówkowego istnieje duże ryzyko wystąpienia wodogłowia (wodogłowia lub obrzęku mózgu). Zaburzenie hemodynamiki powoduje, że płyn mózgowo-rdzeniowy gromadzi się w komorach mózgu, rozszerzają się i zaczynają naciskać na materię mózgową.
Za jedno z najgroźniejszych powikłań uważa się skurcz naczyń, który zwykle ujawnia się od 3. dnia przez 2 tygodnie. W wyniku gwałtownego zwężenia naczyń mózgowych dochodzi do zaburzenia krążenia krwi i ukrwienia poszczególnych obszarów mózgu. Niedotlenienie prowadzi do zaburzenia zdolności intelektualnych, a w ciężkich przypadkach do uszkodzenia tkanki mózgowej, obumierania jej komórek. Nawet jeśli człowiek przeżyje, istnieje duże ryzyko niepełnosprawności. [ 8 ]
Diagnostyka pękniętego tętniaka mózgu.
Trudności w diagnozowaniu pękniętego tętniaka mózgu są związane, po pierwsze, z umiejscowieniem nowotworu pod czaszką, którego nie widać gołym okiem, a po drugie, z brakiem wczesnych objawów choroby w większości przypadków. Pacjenci zgłaszają się do lekarza ze skargami na piekący ból głowy lub objawy ostrego rozstroju żołądka, ale tylko u niewielkiej części z nich rozpoznaje się tętniaka. Inni nie są świadomi swojego problemu, podobnie jak lekarz podczas pierwszej wizyty.
Dlatego bardzo ważne jest opisanie wszystkich objawów, które się pojawiły, i momentów, które je poprzedzały. Objawy mogą się różnić w zależności od lokalizacji i siły krwotoku, ale nadal jest to realna szansa na wyjaśnienie diagnozy i szybsze rozpoczęcie bardziej kompleksowego badania i leczenia.
Lekarz ze swojej strony bada dokumentację medyczną pacjenta, wysłuchuje skarg i zleca badanie neurologiczne pacjenta. W takiej sytuacji badania wykonuje się wyłącznie w związku z koniecznością leczenia operacyjnego. A do identyfikacji procesu patologicznego stosuje się diagnostykę instrumentalną.
Do najbardziej popularnych i skutecznych metod diagnostyki instrumentalnej zalicza się:
- Nakłucie lędźwiowe. Ta metoda pozwala na wysoki stopień dokładności w diagnozowaniu krwotoku do przestrzeni podpajęczynówkowej, ale nie jest stosowana w przypadku krwiaków i rozległego niedokrwienia. Te ostatnie wykrywa się za pomocą echoencefaloskopii lub TK, które wykonuje się przed nakłuciem.
- TK mózgu. Najczęstsza metoda diagnostyczna, najbardziej informacyjna w pierwszym dniu ostrego okresu. Pozwala ustalić fakt krwotoku, jego siłę, lokalizację i częstość występowania, obecność krwiaka, krwotok w układzie komorowym, a nawet prawdziwą przyczynę pęknięcia. TK pozwala również ocenić następstwa pęknięcia tętniaka.
- MRI mózgu. Zapewnia maksymalną informację w okresie podostrym i przewlekłym. Ma duże prawdopodobieństwo wykrycia niedokrwienia mózgu, pomaga określić jego charakter.
- Angiografia mózgowa. Jest uważana za „złoty standard” w diagnozowaniu pęknięcia tętniaka. Pozwala wykryć zarówno tętniaka, jak i skurcz naczyń. Jednak lekarze często ograniczają się do MRI, jako dość informacyjnej metody, która nie wymaga dodatkowych badań. Ponadto, jeśli istnieją przeciwwskazania do angiografii, MRI jest najskuteczniejszą alternatywą.
- EEG. Encefalogram ujawnia zaburzenia aktywności elektrycznej mózgu i pomaga określić możliwość i czas operacji oraz prognozować interwencję chirurgiczną. Umożliwia identyfikację źródła krwotoku w przypadku tętniaków mnogich.
- Dopplerografia pomaga rozszerzyć informacje o skurczu naczyniowym (prędkość przepływu krwi, lokalizacja skurczu, jego nasilenie i prognoza rozwoju). Metoda pozwala określić możliwość i zakres interwencji chirurgicznej.
Po opisanych powyżej badaniach pacjent jest leczony przez chirurga naczyniowego, który dużą rolę przypisuje diagnostyce różnicowej. Największe podobieństwo obrazu klinicznego występuje między udarem a pęknięciem tętniaka. W obu przypadkach dochodzi do krwotoku do mózgu ze wszystkimi tego konsekwencjami.
Jednak w niektórych przypadkach choroba bardziej przypomina migrenę, ostre zatrucie, zapalenie korzonków nerwowych i tylko diagnostyka różnicowa pozwala na wczesne dostrzeżenie zagrożenia i ewentualne uratowanie życia człowieka.
Leczenie pękniętego tętniaka mózgu.
Tętniak mózgu to choroba, na którą lekarze nie opracowali skutecznego leczenia. Co więcej, niektórzy specjaliści uważają, że farmakoterapia może jedynie pogorszyć sytuację, dlatego przyjmują postawę wyczekującą, zalecając pacjentom odpoczynek, unikanie dużego wysiłku fizycznego i stresu, a w razie potrzeby utrzymanie prawidłowego ciśnienia krwi za pomocą środków ludowych.
Jeśli naczynie pękło, leczenie ludowe i medyczne jest bezużyteczne. Mogą być stosowane jedynie jako środek zapobiegawczy przeciwko powtarzającym się pęknięciom tętnic i w celu złagodzenia objawów. Żadne leki nie przywrócą struktury naczynia ani nie zmienią tego, co uformowało się w okresie prenatalnym.
W tym przypadku NIE stosuje się leczenia fizjoterapeutycznego.
Jedynym uzasadnionym sposobem leczenia jest operacja, która jest doraźną pomocą w przypadku pękniętego tętniaka mózgu. Opieka przedszpitalna polega jedynie na pomocy osobie w dotarciu do szpitala bez nadwyrężania jej sił, uspokojeniu jej, ponieważ martwienie się tylko pogorszy sytuację. Lepiej nie podawać pacjentowi żadnych leków bez konsultacji z lekarzem.
Zasadniczo leczenie chirurgiczne, jako jedyna słuszna taktyka, jest wskazane u wszystkich pacjentów z tętniakiem mózgu z podejrzeniem pęknięcia. Jeśli nie doszło do pęknięcia, nie ma potrzeby spieszyć się z operacją, ponieważ prawdopodobieństwo naruszenia integralności ściany naczynia wynosi nie więcej niż 2%. W przypadku pęknięcia nowotworu operację należy przeprowadzić w pierwszych dniach. Interwencja chirurgiczna jest środkiem zapobiegawczym przed powtarzającymi się pęknięciami, których prawdopodobieństwo jest szczególnie wysokie w okresie ostrym.
W ciągu pierwszych dwóch tygodni po pęknięciu tętniaka mózgu interwencja chirurgiczna jest wskazana wyłącznie u pacjentów z niepowikłanym przebiegiem choroby (stopień ciężkości 1-3), a także u tych, u których występuje duże ryzyko nawracających pęknięć lub klinicznie istotny skurcz naczyń.
Lekarze operują pacjentów w ciężkim stanie na własne ryzyko w następujących przypadkach:
- powstanie dużego krwiaka uciskającego mózg,
- powstanie wodogłowia, prowadzącego do przemieszczenia pnia mózgu,
- liczne lub rozsiane ogniska niedokrwienia mózgu.
W takich przypadkach zabieg operacyjny stanowi część procedury reanimacyjnej.
W przypadku powikłań operacje po pęknięciu naczyń mózgowych wykonuje się po zakończeniu okresu ostrego (po 2 tygodniach). Przez cały ten czas osoba (stopień ciężkości 4-5) przebywa w szpitalu pod nadzorem lekarzy, których zadaniem jest stabilizacja stanu pacjenta. [ 9 ]
Taktykę leczenia chirurgicznego wybiera się na podstawie lokalizacji tętniaka, jego wielkości, obecności krwiaków, skurczu naczyń i innych niuansów. Jedną z najpopularniejszych metod leczenia jest otwarta mikrochirurgia, podczas której do uszkodzonego naczynia zakłada się klipsy, odcinając je od krwiobiegu.
Jeśli nie jest możliwe przeprowadzenie operacji otwartej, a także w przypadku trudno dostępnych tętniaków, wykonuje się embolizację tętniaka wewnątrznaczyniową (wprowadzenie cewnika balonowego, który zamyka naczynie i tym samym wyklucza je z krwiobiegu). Jest to rodzaj zapobiegania nawracającym krwawieniom, który jest nieco mniej skuteczny od operacji otwartej. Dość często lekarze preferują interwencję łączoną: najpierw wprowadzają balon, a gdy stan pacjenta się poprawia, wykonują operację otwartą, aby zacisnąć naczynia.
Konsekwencje operacji naczyń mózgowych można podzielić na 2 typy: śródoperacyjne i pooperacyjne. Do pierwszej grupy zalicza się zakrzepicę naczyniową i uszkodzenia tkanki mózgowej podczas manipulacji. Drugą grupę stanowią objawy neurologiczne, które mogą być przejściowe lub trwałe, powikłania infekcyjne (niezwykle rzadkie). Objawy neurologiczne są zwykle związane z zaburzeniami mózgu, ale nie zawsze prowadzą do pogorszenia mowy, funkcji motorycznych i intelektualnych.
Należy zaznaczyć, że ryzyko wystąpienia wszelkiego rodzaju powikłań, w tym ponownego pęknięcia tętnicy, jest tym mniejsze, im szybciej przeprowadzi się operację, co minimalizuje negatywny wpływ na mózg.
Jeśli operacja się powiodła, wiele zależy od pacjenta. Rekonwalescencja i rehabilitacja po pęknięciu tętniaka mogą trwać wiele miesięcy, a nawet lat, podczas których osoba będzie musiała całkowicie zmienić swój styl życia.
Po operacji zaleca się wszystkim pacjentom z tętniakami dietę. Jest to dieta niskocholesterolowa z ograniczoną ilością soli i płynów. Pomoże to utrzymać prawidłowe ciśnienie krwi, co oznacza, że ryzyko powtarzających się pęknięć będzie niższe.
Życie po pęknięciu tętniaka zmieni się nawet w tym sensie, że człowiek może musieć zrezygnować ze swojego poprzedniego stanowiska na rzecz pracy, która nie wymaga dużego wysiłku fizycznego i jest spokojniejsza pod względem psycho-emocjonalnym. Czasami objawy neurologiczne, które pojawiają się po pęknięciu lub operacji, wpływając na zdolności intelektualne, aktywność ruchową i mowę, prowadzą do niepełnosprawności. A są to zupełnie inne warunki życia, do których człowiek może się przystosować tylko przy wsparciu rodziny i przyjaciół.
Leczenie farmakologiczne
Powiedzieliśmy już, że leki nie mogą w żaden sposób pomóc w przypadku pęknięcia tętniaka mózgu. Są one przepisywane głównie jako środek zapobiegawczy przed powikłaniami, z których najgroźniejszym jest ponowne pęknięcie naczynia, a także w celu ustabilizowania stanu pacjenta i złagodzenia objawów bólowych.
Ponieważ ból spowodowany pęknięciem tętniaka mózgu jest silny i piekący, można go uśmierzyć jedynie za pomocą silnych leków, takich jak morfina, podawana w formie zastrzyku w warunkach szpitalnych.
Pacjenci bardzo często doświadczają nudności i wyniszczających wymiotów. W takich przypadkach mogą być przepisane leki przeciwwymiotne. Na przykład prochlorperazyna jest neuroleptykiem, który łagodzi objawy nudności. Przyjmuje się ją po posiłkach w dawce 12,5 - 25 mg (maksymalnie 300 mg na dobę).
Lek nie jest przepisywany na ciężką depresję ośrodkowego układu nerwowego, stany śpiączkowe, ciężkie choroby układu sercowo-naczyniowego, układowe choroby mózgu, zaburzenia hematopoezy, niewydolność wątroby. Nie jest stosowany w leczeniu kobiet w ciąży i matek karmiących, a także w dzieciństwie.
Przyjmowaniu leku mogą towarzyszyć suchość w ustach, zatkany nos, zaburzenia widzenia, przebarwienia skóry, zaburzenia układu rozrodczego, wysypki skórne. Możliwe są zaburzenia rytmu serca, zakrzepica naczyniowa, drżenie kończyn, bezsenność i inne nieprzyjemne objawy. Dlatego lek należy przyjmować pod nadzorem lekarza.
Innym objawem udaru mózgu mogą być drgawki. Leki przeciwdrgawkowe (przeciwpadaczkowe) pomagają zapobiegać takim atakom. Na przykład fosfenytoina.
Lek ten podaje się dożylnie lub domięśniowo: w czasie napadu w dawce 15-20 mg PE/kg, dawka podtrzymująca (profilaktyczna) – 4-8 mg PE/kg co 24 godziny.
Lek należy podawać powoli, aby uniknąć gwałtownego spadku ciśnienia krwi. Lek ten wspomaga rozszerzenie naczyń krwionośnych i może powodować brady- lub tachykardię, senność.
Blokery kanału wapniowego są przepisywane w celu zapobiegania skurczowi naczyń, rozszerzania naczyń krwionośnych i poprawy krążenia mózgowego. Na przykład nimodipina.
Po krwotoku podpajęczynówkowym lek przepisuje się w dawce 60 mg 6 razy dziennie w odstępach 4-godzinnych. Kuracja trwa 1 tydzień, po czym dawkę stopniowo się zmniejsza. Całkowita kuracja trwa dokładnie 3 tygodnie.
Lek nie jest przepisywany w przypadku ciężkich chorób wątroby z upośledzoną funkcją narządu, niestabilnej dławicy piersiowej, w dzieciństwie, takie leczenie jest dozwolone u kobiet w ciąży tylko w skrajnych przypadkach, a przy karmieniu piersią zaleca się przejście na inny rodzaj żywienia. Lek nie jest dozwolony w przypadku zawału mięśnia sercowego i w ciągu miesiąca po nim.
Najczęstsze działania niepożądane to: obniżone ciśnienie krwi, biegunka, nudności, zaburzenia rytmu serca, nadmierna potliwość, zawroty głowy, zaburzenia snu, drażliwość. Możliwe są krwawienia żołądkowe, bóle głowy, zakrzepica żylna, wysypki skórne.
Leku nie należy stosować w skojarzeniu z lekami przeciwdrgawkowymi ze względu na zmniejszenie spodziewanego efektu.
Aby utrzymać prawidłowe ciśnienie krwi, co jest kluczowe w przypadku tętniaka, stosuje się standardową terapię przeciwnadciśnieniową. Najpopularniejszymi lekami tego typu w zapobieganiu pęknięciu tętniaka są labetalol, kaptopril, hydralazyna.
Lek „Hydralazine” przepisuje się po posiłkach doustnie. Dawka początkowa wynosi 10–25 mg 2–4 razy dziennie. Stopniowo zwiększa się ją do 100–200 mg na dobę (nie więcej niż 300 mg na dobę).
Lek nie jest przepisywany w przypadku ciężkiej miażdżycy naczyń, wad zastawki mitralnej. Należy zachować ostrożność w przypadku niewydolności naczyń mózgowych i tętniaka aorty, ciężkiej choroby nerek, ostrych procesów autoimmunologicznych.
Do skutków ubocznych zalicza się: napadowe bóle serca, nudności z wymiotami, utratę wagi, zaburzenia jelitowe, powiększenie węzłów chłonnych (limfadenopatia), bóle głowy, zapalenie nerwów, zaczerwienienie twarzy, duszność, zatkany nos i inne.
Żaden z wyżej wymienionych leków nie może być przepisywany w przypadku nadwrażliwości na którykolwiek z jego składników.
Dodatkowo witaminy przepisuje się jako środek wzmacniający i wspomagający szybką rekonwalescencję.
Medycyna tradycyjna i homeopatia
Wspomnieliśmy już, że niektórzy lekarze mają pewien stopień wątpliwości co do terapii farmakologicznej, sugerując stosowanie medycyny tradycyjnej. Ale taka rada jest uzasadniona bardziej jako środek zapobiegawczy przed pęknięciem tętniaka (pierwszym lub kolejnym). Bez operacji pękniętego tętniaka mózgu nie jest możliwe przywrócenie dopływu krwi i funkcji mózgu w żaden sposób.
Tradycyjna medycyna może zaoferować wiele opcji recepturowych na normalizację ciśnienia krwi, co jest potrzebne w tym przypadku. Ponadto wiele kompozycji leczniczych jest niezastąpionym źródłem witamin, które są tak niezbędne dla organizmu osłabionego po operacji.
Najskuteczniejszym leczeniem w tym przypadku jest leczenie ziołami, a raczej owocami roślin (porzeczka, żurawina, głóg, dzika róża, kalina, aronia). Te smaczne lekarstwa można przyjmować regularnie bez negatywnych skutków dla organizmu.
W ten sposób owoce dzikiej róży są w stanie nie tylko obniżyć ciśnienie, ale również przywrócić elastyczność naczyń krwionośnych. Przyjmuje się je jako napar (2 łyżki na 1 szklankę wrzątku) dwa razy dziennie po pół szklanki.
Można również przygotować skuteczny lek łączony zalecany na wysokie ciśnienie krwi. Weź 1 część aronii i żurawiny oraz dwa razy więcej owoców dzikiej róży i głogu. Zaparz 2 łyżki mieszanki z 1 łyżką wrzącej wody. Pij napar 3 razy. Należy przyjmować pół godziny przed posiłkiem.
Porzeczkę czarną można jeść przez cały rok. Zimą dobry jest napar z suszonych owoców (100 g na 1 litr wrzątku). Należy przyjmować ćwierć szklanki trzy razy dziennie.
Na ciśnienie krwi pomocny jest także sok z buraków z miodem (3 łyżki 3 razy dziennie).
W przypadku wysokiego ciśnienia krwi można stosować m.in. jemiołę, nieśmiertelnik, rozchodnik i koniczynę słodką.
Spośród nowoczesnych środków homeopatycznych do normalizacji ciśnienia krwi przed i po pęknięciu tętniaka mózgu, lek „Homviotensin” sprawdził się dobrze. Delikatnie obniża ciśnienie krwi i je stabilizuje, jednocześnie normalizując pracę serca i nerek.
Lek "Aneurosan" nie tylko normalizuje ciśnienie krwi, ale także łagodzi bóle głowy i pobudzenie nerwowe.
„Aurum Plus” normalizuje pracę serca, poprawia stan naczyń krwionośnych przy miażdżycy i jest jej profilaktyką, łagodzi objawy zawrotów głowy, poprawia pracę mózgu.
Lek „Edas 137” stosuje się w przypadku nadciśnienia objawowego.
Wszystkie wyżej wymienione leki stosuje się wyłącznie w celach profilaktycznych i nie mogą one zastąpić leczenia chirurgicznego.
Prognoza
Pęknięty tętniak mózgu jest bardzo niebezpiecznym powikłaniem o niezbyt dobrych rokowaniach. Oczywiste jest, że osoby ze zdiagnozowanym „tętniakiem mózgu” są bardzo zaniepokojone szansami na przeżycie. Nie ma dokładnych statystyk dotyczących liczby ofiar śmiertelnych, ale ryzyko jest zdecydowanie wysokie.
Wiele zależy od wielkości tętniaka i terminowości pomocy. Najniższą śmiertelność obserwuje się przy pęknięciu tętniaka mniejszego niż 5 mm. Należy jednak powiedzieć, że interwencja chirurgiczna jest realną szansą na życie. Ważne jest, aby była przeprowadzana w odpowiednim czasie i najlepiej w dobrej klinice, w której ogólny wskaźnik śmiertelności pooperacyjnej nie przekracza 10-15%.
Jeśli pacjent odmawia hospitalizacji, jego szanse na przeżycie i zachowanie funkcji mózgu gwałtownie spadają. Oznacza to, że musisz bardziej dbać o swoje zdrowie i nie ignorować niepokojących objawów, wyciągając wnioski o obecności migreny lub zatrucia.
Tętniak naczyń mózgowych to podstępna patologia, prowadząca ukryty „styl życia”. W większości przypadków jest odkrywany przypadkowo, a najczęściej w związku z zaburzeniem krążenia mózgowego, w tym w wyniku pęknięcia naczynia. Ale nawet jeśli diagnoza jest znana, nic nie można zmienić, pozostaje tylko zrobić tak, aby nie pogorszyć sytuacji.
Środki zapobiegające stanom wywołującym pęknięcie tętniaka mózgu obejmują zdrowy tryb życia (umiarkowaną aktywność fizyczną, właściwe odżywianie, rezygnację ze złych nawyków), monitorowanie poziomu cholesterolu i, w razie potrzeby, normalizację ciśnienia krwi za pomocą leków farmaceutycznych, medycyny tradycyjnej lub środków homeopatycznych. Jest to o wiele łatwiejsze niż to, przez co muszą przechodzić pacjenci z tętniakiem, jeśli nie podejmą środków zapobiegawczych przeciwko pęknięciu. Jednak nawet przestrzeganie tych zaleceń nie gwarantuje niebezpiecznych powikłań, jeśli pacjent nie monitoruje swojego zdrowia psychicznego.

