Ekspert medyczny artykułu
Nowe publikacje
Podwójna macica
Last reviewed: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
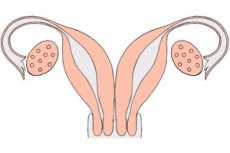
Podwójna macica jest bardzo rzadką wadą wrodzoną. Jest to wada rozwojowa narządu rozrodczego, który w trakcie rozwoju ulega sparowaniu, w wyniku embriogenetycznego niezrośnięcia się przewodów Müllera. Podwójna macica ma dwie oddzielne szyjki macicy, a czasami nawet podwójną pochwę: każda z macic jest wyposażona w jeden róg połączony z jajowodem, „patrząc” na odpowiadający mu jajnik.
Kobiety z podwójną macicą nie zawsze zdają sobie sprawę ze swojej „osobliwości”, ponieważ anomalia może nie ujawniać się klinicznie, a ciąża jest całkiem prawdopodobna. Jeśli zaburzenie powoduje jakiekolwiek problemy ze zdrowiem reprodukcyjnym, uciekają się do operacji – jedynego sposobu na skorygowanie patologii.
Epidemiologia
Podwójna macica to wrodzona wada mechanizmu rozrodczego. Zaburzenie to powstaje w wyniku całkowitego braku połączenia przewodów Müllera wzdłuż linii środkowej, co prowadzi do powstania dwóch oddzielnych narządów macicznych z przegrodą pochwy. Ta anomalia jest uważana za rzadką: częstość występowania waha się od 1:1000 do 1:30000 (według danych statystycznych zebranych w Stanach Zjednoczonych Ameryki częstość występowania wynosi 1 przypadek na 3 tysiące kobiet).
Każda z uformowanych macic jest połączona z jednym jajowodem i odpowiadającym mu jajnikiem.
Występowanie ciąży bliźniaczej, w której płód rozwija się w oddzielnej macicy, u pacjentek, u których zdiagnozowano macicę podwójną, jest wyjątkowo rzadkim przypadkiem, występującym z częstością 1:1 miliona.
Wystąpienie ciąży z podwójną macicą uważa się za całkiem prawdopodobne, pod warunkiem braku innych zaburzeń rozrodczych. Według statystyk niepłodność obserwuje się u 12-30% pacjentek, a częstość poronień waha się w granicach 30-80%, przy czym częstość porodów przedwczesnych wynosi około 28%. Nie wyjaśniono jeszcze, czy takie wskaźniki są jedynie konsekwencją anomalii narządu, czy też podwójna macica jest połączona z niewydolnością morfofunkcjonalną i niewydolnością mechanizmu hormonalnego podwzgórzowo-przysadkowo-jajnikowego, a także zaburzeniem w kształtowaniu układu płodowo-łożyskowego.
Gestozę w czasie ciąży wykrywa się u około 10% kobiet z podwójną macicą, nieprawidłowe położenie płodu stwierdzono w 15-20% przypadków. Odnotowano również wysoką częstość porodu operacyjnego (cięcie cesarskie) - w 45% przypadków. Hipotrofię płodu stwierdzono u 27%, niską masę urodzeniową - w 15% przypadków.
Zdaniem ekspertów, kobiety z tą anomalią często cierpią na wysokie ciśnienie krwi w czasie ciąży, a stan przedrzucawkowy występuje dwa razy częściej niż u innych kobiet w ciąży z prawidłową macicą.
Przyczyny macica bliźniacza
Układ moczowo-płciowy jako całość kształtuje się w okresie wewnątrzmacicznym z jednego ogniwa embrionalnego, więc jakiekolwiek jego zaburzenie może stać się przyczyną powstania kilku wad naraz. Na przykład podwójna macica często występuje w połączeniu z innymi wrodzonymi chorobami układu moczowo-płciowego. Taki problem może pojawić się w następujących przypadkach:
- w chorobach genetycznych;
- w ciężkim stanie ciąży (przedłużające się poronienie zagrażające, gestoza, niedobór substancji odżywczych, zakażenie wewnątrzmaciczne płodu);
- długotrwałe zatrucie w czasie ciąży (np. polekowe, zawodowe itp.);
- złożone choroby układowe u kobiety w ciąży.
W wielu przypadkach nie można ustalić prawdziwej przyczyny naruszenia.
Hazel Johnson i podwójna macica
Taka anomalia jak podwójna macica istniała zawsze. Jednak zwrócenie uwagi na problem pojawiło się po tym, jak upubliczniono historię Hazel Johnson, kobiety z High Wycombe (Wielka Brytania), u której stwierdzono całkowite podwojenie macicy. Hazel wzięła udział w popularnym programie na kanale ITV, gdzie opowiedziała całemu krajowi o swojej osobliwości. Zwróciła uwagę między innymi na to, że czuje się całkiem komfortowo i praktycznie nie cierpi na anomalię. Jedynym problemem jest początek cyklu miesięcznego, który jest trudniejszy niż powinien być normalnie.
Lekarze zbadali pacjentkę i stwierdzili, że nie ma potrzeby chirurgicznej korekty wady u Hazel. Jednak jeśli kobieta chce zajść w ciążę, będzie musiała być stale pod opieką specjalistów - w szczególności ze względu na niewielki rozmiar podwójnych wewnętrznych narządów płciowych. Zalecane jest cesarskie cięcie.
Czynniki ryzyka
Do szczególnie powszechnych czynników ryzyka zalicza się:
- narażenie na zagrożenia zawodowe w czasie ciąży kobiety;
- złe nawyki (spożywanie alkoholu, palenie, narkomania);
- infekcje wirusowe w czasie ciąży (grypa, toksoplazmoza, różyczka);
- odurzające działanie leków.
Istnieją dowody na możliwą predyspozycję genetyczną do rozwoju anomalii narządów rozrodczych. Stwierdzono zatem, że ryzyko wystąpienia podwójnej macicy wzrasta w rodzinach, w których wcześniej odnotowano przypadki innych wad rozwojowych - na przykład podwojenie nerek, hipoplazję itp.
Czynniki ryzyka w czasie ciąży obejmują:
- ostre infekcje wirusowe układu oddechowego w pierwszym trymestrze ciąży;
- przyjmowanie leków hormonalnych lub niesteroidowych leków przeciwzapalnych, salicylanów;
- gestoza.
U kobiet z grupy ryzyka konieczna jest szczegółowa diagnostyka prenatalna, wdrożenie racjonalnych taktyk prowadzenia ciąży oraz wczesne wykrywanie zaburzeń.
Patogeneza
Pod względem patogenetycznym wyróżnia się kilka typów rozwoju macicy podwójnej:
- Całkowite podwojenie, w którym występują dwa narządy macicowe i dwie pochwy, które nie są ze sobą połączone.
- Niepełna duplikacja, gdy występują dwa narządy macicy i dwie pochwy, rozdzielone w pewnym miejscu błoną mięśniowo-włóknistą.
- Całkowite duplikowanie z jedną pochwą, w której znajdują się dwa organy maciczne i dwie szyjki macicy, ale jedna pochwa.
- Podwojenie macicy z jedną szyjką macicy i pochwą.
- Macica zdwojona, w której występuje jeden w pełni rozwinięty narząd i jeden szczątkowy (niedorozwinięty).
- Macica dwurożna, częściowo podzielona na dwie strefy.
- Macica w kształcie siodła ze zdeformowanym dnem, bez podziału narządu.
- Jedna macica, podzielona przegrodą (częściowo lub całkowicie).
Dwurożny narząd rozrodczy z częściowo zachodzącą na siebie błoną wewnętrzną (tzw. uterus subseptis) jest podzielony na dwie połowy, które komunikują się w okolicy szyjki macicy. Błona może mieć różną wielkość. Ta wada jest związana z niewystarczającą resorpcją połączenia przewodów Müllera.
W przypadku obecności całkowitej błony przegrodowej (uterus septis) cała wewnętrzna jama macicy ulega odgrodzeniu, tworząc dwie odizolowane od siebie części – od dna do ujścia wewnętrznego.
Podwójne (podzielone) ciało i wspólna szyjka macicy (uterus bicollis unicollis) to para oddzielnych jam macicy, które dzielą wspólny kanał szyjki macicy.
W przypadku podwójnego ciała z zanikową lub atrezyjną zmianą jednego rogu należy odróżnić je od wrodzonej anomalii rozwojowej części macicy i pourazowego zrośnięcia się jej jamy.
Powstanie macicy dwurożnej z atretyczną jamą wewnętrzną jest spowodowane brakiem zrośnięcia się przewodów Müllera i zrośnięciem się ich światła. Sam narząd rozrodczy ma potężną strukturę lub posiada oddzielną małą jamę w okolicy jednego rogu. [ 1 ]
Objawy macica bliźniacza
Większość pacjentek z podwójną macicą nie wykazuje żadnych objawów patologicznych: mają normalny i regularny cykl miesięczny, chociaż czasami krwawienie miesiączkowe jest bardziej obfite. Przy całkowitym podwojeniu narządu i podwójnej pochwie pojawiają się problemy w sferze intymnej. [ 2 ]
U niektórych kobiet objawy wykrywa się nieco później – mogą pojawić się zwłaszcza problemy związane z poczęciem i sprowadzeniem na świat dziecka:
- poronienie zagrażające przez cały okres ciąży;
- samoistne zakończenie ciąży we wczesnym stadium;
- późne poronienia;
- powstawanie poronień nawykowych;
- poród przedwczesny;
- bezpłodność.
W przypadku szczątkowego drugiego narządu macicy mogą pojawić się problemy związane z pogorszeniem odpływu krwi menstruacyjnej:
- ból w dolnej części brzucha, nasilający się w czasie menstruacji;
- powiększenie brzucha, uczucie ucisku i wzdęcia.
Jeżeli część szczątkowa jest połączona z szyjką macicy, wówczas mogą pojawić się następujące objawy:
- plamienia występujące na kilka dni przed miesiączką i przez kilka dni po niej;
- obfite krwawienie miesiączkowe.
W takiej sytuacji wzrasta ryzyko wystąpienia ciąży pozamacicznej. Ponadto możliwe jest powstanie endometriozy narządów płciowych, której towarzyszą następujące objawy:
- krwawa wydzielina w środku cyklu miesięcznego;
- wzrastające osłabienie, zmęczenie;
- algomenorrhea;
- ból miednicy;
- problemy z zajściem w ciążę;
- nadmierne miesiączkowanie;
- nieregularność cyklu miesięcznego;
- ból i dyskomfort podczas i po stosunku płciowym.
Często pacjentka nawet nie podejrzewa, że ma taką cechę - podwójną macicę. Kobieta żyje normalnie, wychodzi za mąż, zachodzi w ciążę, rodzi dziecko. W większości przypadków wszystko przebiega bez żadnych szczególnych objawów. Trudności mogą się pojawić, jeśli mówimy nie tylko o podwójnej macicy, ale także o podwójnej pochwie.
U niektórych pacjentek występują wyjątkowo obfite i wyjątkowo nieprzyjemne miesiączki: takie zaburzenie może być powodem wizyty u lekarza w przypadku wykrycia nieprawidłowości rozwojowych.
Zmieniona konfiguracja narządu w podwójnej macicy może negatywnie wpłynąć na funkcjonalność innych pobliskich narządów: kobieta czuje, że coś jest z nią nie tak. Dyskomfort może być zarówno fizyczny (ból brzucha, uczucie wzdęcia i ucisku), jak i psychiczny (jeśli pacjentka wie o swojej osobliwości). Wiele osób błędnie kojarzy podwójną macicę z niższością kobiecą, nieadekwatnością, niemożnością macierzyństwa i założenia rodziny. Nastrój psychologiczny pacjentek ma bardzo duże znaczenie dla poczęcia: jeśli z góry nastawisz się na niepowodzenie, to poczęcie może nie nastąpić (jak zresztą u kobiet z prawidłową macicą). Problemy z ciążą pojawiają się również w przypadku współistniejących zaburzeń - na przykład niedoczynności jajników, niedoboru hormonów itp. Podwójna macica jest rzadką patologią, ale jeszcze rzadziej zdarza się, że jedna lub obie macice są niedorozwinięte.
Podwójna macica i ciąża
W większości przypadków podwójna macica nie jest przeszkodą w poczęciu dziecka – pod warunkiem jednak, że nie występują wady innych narządów rozrodczych.
Kiedy kobieta zachodzi w ciążę, mogą pojawić się u niej następujące problemy:
- samoistne zakończenie ciąży;
- poród przedwczesny;
- nietypowa pozycja płodu;
- obfite krwawienie poporodowe.
Najczęściej przy podwójnej macicy tylko jeden z narządów macicznych jest w pełni przygotowany do poczęcia i ciąży, podczas gdy drugi ma nieco słabsze cechy - można go zakwalifikować jako narząd szczątkowy. Warto zauważyć, że w miarę postępu ciąży ten „szczątek” również zaczyna się powiększać, co następuje mniej więcej do piątego miesiąca, co wiąże się ze zwiększoną aktywnością hormonalną.
Dla większości pacjentów podwójna macica nie stanowi żadnego zagrożenia, nie upośledza funkcji rozrodczych i nie wymaga interwencji medycznej. Ciąża powinna jednak przebiegać pod regularnym nadzorem medycznym, aby uniknąć powikłań i zaburzeń w trakcie ciąży.
W przypadku wystąpienia poronienia samoistnego wykonuje się pilne łyżeczkowanie zarówno pierwszego, jak i drugiego narządu. [ 3 ]
W pojedynczych przypadkach obserwowano ciążę w dwóch macicach jednocześnie: w takich sytuacjach kobieta najpierw rodziła jedno dziecko, a dopiero po kilku tygodniach – drugie.
Potrzebę medycznego przerwania ciąży omawia się w następujących przypadkach:
- jeśli zarodek nie jest prawidłowo przyrośnięty (np. do przegrody międzymacicznej);
- w przypadku hipoplazji endometrium macicy;
- w przypadku niewydolności szyjki macicy;
- gdy zarodek rozwija się w narządzie szczątkowym, który nie nadaje się do implantacji. [ 4 ]
Komplikacje i konsekwencje
Obecność podwójnej macicy czasami prowadzi do błędów diagnostycznych. W rezultacie przepisuje się nieprawidłowe leczenie, w tym nieuzasadnione interwencje chirurgiczne, takie jak appendektomia, tubektomia, usunięcie przydatków, kanału szyjki macicy i bougienage pochwy.
Inne nieprzyjemne konsekwencje mogą obejmować:
- trudności z intymnością (nieprzyjemne doznania itp.);
- gromadzenie się krwi menstruacyjnej w szczątkowej części macicy;
- procesy zakaźne (powstawanie ropnych jam w narządach płciowych wewnętrznych);
- trudności z donoszeniem ciąży (poronienia samoistne, porody przedwczesne);
- trudności z poczęciem (niepłodność).
Diagnostyka macica bliźniacza
Główne metody diagnostyczne pozwalające na wykrycie podwójnej macicy to:
- badanie ultrasonograficzne (najlepiej przezpochwowe);
- histeroskopia, histerosalpingografia;
- obrazowanie metodą rezonansu magnetycznego;
- laparoskopia.
Pierwszy etap diagnostyki obejmuje zazwyczaj bardziej dostępne procedury: USG i obrazowanie metodą rezonansu magnetycznego. Ale endoskopia w postaci laparoskopii i histeroskopii jest odpowiednia, jeśli konieczne jest połączenie diagnostyki i leczenia choroby. W takim przypadku możliwe jest nie tylko wykrycie anomalii, ale czasami również usunięcie nieczynnego rogacza szczątkowego.
Diagnostyka instrumentalna w postaci USG i rezonansu magnetycznego jest uważana za najbardziej informatywną, bezpieczną i dostępną. Nie narażają organizmu na promieniowanie, ale pozwalają na precyzyjne określenie zmian anatomicznych narządów rozrodczych. W przypadku całkowitego zdwojenia, podczas diagnostyki MRI, uwidacznia się dwa izolowane narządy macicy, z każdego z nich odchodzi jajowód z jajnikiem, dwie izolowane szyjki macicy i dwie pochwy (kompletna przegroda pochwy). Dwie szyjki macicy i pochwy mają ścisły kontakt ze ścianami. Zarówno narządy macicy, jak i pochwy mogą być oddzielone od siebie pęcherzem moczowym i/lub odbytem, lub stykać się ze sobą ścianami. Podwójna macica może być całkowicie anatomicznie i fizjologicznie kompletna lub mieć słabo rozwiniętą drugą połowę. Za pomocą badania T2-ważonego możliwe jest rozróżnienie warstw macicy, w zależności od intensywności sygnału:
- Centralna warstwa hiperintensywna odpowiada endometrium i tkance śluzowej wyściełającej jamę macicy.
- Wąska warstwa sąsiadująca z warstwą centralną, nazywana obszarem przejściowym.
- Zewnętrzną warstwę stanowi mięsień macicy, który charakteryzuje się średnią intensywnością sygnału.
Jako badania dodatkowe pacjentowi zleca się następujące badania laboratoryjne:
- ogólne badanie krwi;
- ogólna analiza moczu;
- koagulogram;
- badanie biochemiczne krwi (mocznik, kreatynina, białko całkowite, glukoza);
- badania hormonalne.
O potrzebie leczenia decyduje przede wszystkim obecność dolegliwości u pacjentki. Lekarz musi uzyskać informacje o jakości życia seksualnego kobiety, czy były próby zajścia w ciążę, czy były inne problemy z układem moczowo-płciowym (choroby, operacje, aborcje, poronienia itp.). Należy koniecznie przeanalizować jakość funkcji menstruacyjnej, wyjaśnić następujące kwestie:
- okres wystąpienia pierwszej miesiączki (w jakim wieku);
- regularność cyklu miesięcznego;
- obfite krwawienie;
- ból na początku miesiączki;
- czas trwania cyklu;
- obecność upławów pochwowych w środku cyklu.
Dodatkowo wykonuje się badanie na fotelu ginekologicznym, badanie dwuręczne pochwy (niezbędne do palpacyjnej oceny wielkości wewnętrznych narządów płciowych, ich wzajemnego położenia, stanu więzadeł, ruchomości przydatków, bólu itp.). [ 5 ]
Diagnostyka różnicowa
Obecnie istnieje wiele nowoczesnych metod wizualizacji narządów wewnętrznych. Jednak mimo to diagnoza podwójnej macicy może być trudna, co pociąga za sobą błędne rozpoznanie patologii. Według statystyk błędne diagnozy i w związku z tym nieprawidłowe przepisanie terapii na podwójną macicę prowadzi do nieuzasadnionych interwencji chirurgicznych w około 30% przypadków. Aby tego uniknąć, specjaliści zalecają, aby w przypadku podejrzenia zdwojenia narządów wykonać obowiązkowe badanie MRI, które pozwala na dokładniejsze różnicowanie chorób i dostarcza znacznie więcej informacji o istniejącej patologii.
Największe trudności w diagnostyce różnicowej pojawiają się w przypadku takich rodzajów anomalii macicy, jak: całkowite zdwojenie, macica dwurożna, obecność przegrody oraz macica siodłowata.
Histeroskopia i histerosalpingografia mogą być stosowane w celu podejrzenia anomalii. Jednak metody te nie zawsze są możliwe do zastosowania, przede wszystkim ze względu na ich inwazyjność: takich procedur nie stosuje się u dzieci i młodych dziewcząt, które wcześniej nie uprawiały seksu. Ponadto histeroskopia i histerosalpingografia dostarczają obrazu jedynie wewnętrznych konturów jamy narządu, a informacja ta jest niewystarczająca do diagnostyki różnicowej. Kontur zewnętrzny można zbadać za pomocą laparoskopii, ale ta metoda jest również inwazyjna. [ 6 ]
Spośród nieinwazyjnych metod wiarygodnej interpretacji patologii stosuje się ultrasonografię i obrazowanie metodą rezonansu magnetycznego, pozwalające ocenić zarówno wewnętrzny, jak i zewnętrzny kontur macicy. Ponieważ ultrasonografia przezpochwowa jest optymalna, procedura ta jest przeciwwskazana u dzieci i dziewcząt przed rozpoczęciem aktywności seksualnej. Dlatego często preferuje się MRI, z analizą konfiguracji w obrazie T2-zależnym w płaszczyźnie standardowej (koronalnej, narysowanej wzdłuż osi trzonu macicy). W celu dalszego różnicowania, śródmiąższowe części jajowodów są wykorzystywane jako punkty kontrolne do narysowania linii między nimi.
Z kim się skontaktować?
Leczenie macica bliźniacza
Nie ma potrzeby leczenia, jeśli podwójna macica nie powoduje problemów w funkcji rozrodczej, seksualnej i menstruacyjnej, nie ma powikłań i zaburzeń ze strony innych narządów. Specjalne podejście do leczenia jest wymagane, jeśli anomalii towarzyszy gromadzenie się krwi menstruacyjnej w jamach narządów rozrodczych. Ta patologia charakteryzuje się silnym bólem, zwłaszcza z początkiem nowego cyklu miesięcznego. U niektórych kobiet rozwijają się powikłania infekcyjne w postaci powstawania ropnych ognisk zapalnych.
Leczenie chirurgiczne jest konieczne, jeśli pacjent ma problemy w aspekcie seksualnym, problemy z poczęciem i sprowadzeniem dziecka. Rodzaj i złożoność interwencji zależą od konkretnego defektu i jego stopnia. W takim przypadku operacja jest jedynym sposobem na skorygowanie patologii. Chirurdzy zazwyczaj stosują techniki małoinwazyjne, w tym technologię laserową i koagulację. Jedną z najczęstszych operacji jest histeroresektoskopia, podczas której lekarz usuwa przegrodę dzielącą narząd na dwie części.
Ogólnie rzecz biorąc, wskazania do interwencji chirurgicznej są następujące:
- nieprawidłowa budowa pochwy, która utrudnia normalne życie seksualne;
- zamknięta szczątkowa druga macica;
- słabo rozwinięta druga macica, z dużym prawdopodobieństwem rozwoju w niej ciąży pozamacicznej;
- nawykowe poronienia;
- przegroda macicy;
- połączenie podwójnej macicy i innych anomalii i patologii uroginekologicznych.
W przypadku zaburzeń przepływu krwi menstruacyjnej ściany pochwy są rozcinane, tworzy się kontakt między jamą „roboczą” a zamkniętą, otwiera się i opróżnia miejsce gromadzenia, wykonuje się dezynfekcję pochwy. Podczas laparoskopii bada się lokalizację macicy, wykonuje się zabieg opróżnienia miejsca i dezynfekuje się jamę brzuszną.
Aplazja pochwy jest wskazaniem do zastosowania kolpoelogacji (bougienage) i kolpopoezy (sztucznego utworzenia kanału pochwy z tkanki kaletki surowiczej odbytniczo-macicznej).
Jeżeli u kobiety stwierdzi się cienką przegrodę wewnątrzmaciczną, optymalnym rozwiązaniem jest wykonanie operacji Tompkinsa, która umożliwia uformowanie się prawidłowej jamy macicy. [ 7 ]
Niekompletna, ale gęsta przegroda jest wskazaniem do operacji Jonesa. Aby utworzyć pojedynczą jamę w narządzie, chirurg wykonuje częściowe klinowe wycięcie błony, po czym rozcina jej pozostałe części. W rezultacie powstaje wystarczająco duża jama macicy, przy jednoczesnym zachowaniu endomyometrium.
Macica dwurożna z niskim zrośnięciem rogów jest wskazaniem do operacji Strassmanna, a przy wysokim lub średnim zrośnięciu trzon macicy jest rozcinany pod strefą zrośnięcia rogów, z późniejszym otwarciem jam pierwszego i drugiego rogu. Ta metoda interwencji ułatwia rekonwalescencję i zmniejsza uraz operacji.
W przypadku podwojenia całkowitego wykonuje się zabieg dwuetapowy, składający się z następujących etapów:
- rozwarstwienie przegrody pochwy i utworzenie pojedynczej szyjki macicy;
- wykonywanie operacji plastycznych (metroplastyki).
Powikłaniem takiego zabiegu może być rozwój niewydolności cieśniowo-szyjnej.
Zapobieganie
Nie ma konkretnej profilaktyki rozwoju podwójnej macicy. Ryzyko wystąpienia anomalii można ograniczyć, jeśli starannie przygotujesz się do ciąży i będziesz przestrzegać wszystkich zaleceń lekarza przez cały okres ciąży.
Eksperci mówią o następujących środkach zapobiegawczych:
- regularnie (dwa razy w roku) odwiedzaj ginekologa;
- zaplanować i przygotować się do ciąży w odpowiednim czasie (poddać się dokładnym badaniom, wyleczyć istniejące przewlekłe choroby i infekcje);
- zapobiegać rozwojowi niechcianej ciąży, wykluczać aborcję;
- zgłosić się do lekarza położnika-ginekologa w celu przeprowadzenia ciąży w odpowiednim czasie (przed 13 tygodniem ciąży);
- W czasie ciąży należy regularnie odwiedzać lekarza (optymalnie raz na 7–14 dni, częściej, jeśli jest to wskazane) i stosować się do jego zaleceń;
- zrezygnuj ze złych nawyków, jedz normalnie i odżywczo, nie lecz się sam, unikaj odurzenia.
Najlepiej, jeśli para zwróci się o poradę do lekarza na etapie planowania ciąży. W takiej sytuacji lekarz ma możliwość przeprowadzenia niezbędnych badań, sporządzenia indywidualnego planu działań profilaktycznych niezbędnych do stworzenia optymalnych warunków dla dojrzewania komórki jajowej, jej implantacji i rozwoju zarodka.
Prognoza
Kobiety z różnymi typami podwójnej macicy często mają współistniejące patologie ginekologiczne i pozagenitalne, co komplikuje rokowanie anomalii. Specjaliści mówią o stosunkowo wysokiej częstości występowania niepłodności i poronień.
Za najbardziej niekorzystny prognostycznie typ patologii uważa się macicę dwurożną z zrośnięciem się rogów w środkowej i dolnej tercji, a także obecność przegrody wewnątrzmacicznej. Przy tych wadach istnieje największe prawdopodobieństwo niepłodności, nawykowych poronień i przedwczesnego odklejenia łożyska. Przy szczątkowej drugiej macicy często rozwija się ciąża pozamaciczna, wykrywa się zahamowanie wzrostu płodu lub nieprawidłowe położenie płodu. Narodziny wcześniaków i dzieci o niskiej masie ciała wymagają natychmiastowej resuscytacji i długiego okresu rekonwalescencji.
W przypadku przegrody wewnątrzmacicznej, narządu dwurożnego lub siodłowego wzrasta ryzyko wystąpienia niewydolności cieśniowo-szyjkowej u kobiet w ciąży.
Aby poprawić rokowanie, zaleca się wczesne wykrywanie anomalii i monitorowanie pacjentek podczas planowania poczęcia i przez cały okres ciąży. Aby wykryć ewentualne złożone wady w rozwoju układu moczowo-płciowego, wszystkie kobiety z podwójną macicą powinny przejść badanie ultrasonograficzne nerek. W czasie ciąży zaleca się hospitalizację przyszłej matki w okresach krytycznych: od 8 do 12 tygodnia, od 16 do 18 tygodnia, od 26 do 28 tygodnia.
Nie ma potrzeby wykonywania łyżeczkowania drugiego nieciężarnego narządu po porodzie. Czwartego dnia wykonuje się badanie USG: w przypadku wykrycia krwiaka wykonuje się zabieg aspiracji próżniowej. [ 8 ]
Jednak dla wielu pacjentek podwójna macica nie staje się przeszkodą ani do pełnego życia seksualnego, ani do poczęcia i urodzenia dziecka. Niemniej jednak uważna kontrola ginekologiczna w czasie ciąży powinna być nadal obowiązkowa.

