Ekspert medyczny artykułu
Nowe publikacje
Staphylococcus aureus w wymazie z gardła, nosa: przyczyny, leczenie
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Gronkowce stanowią jedną z najczęstszych grup mikroorganizmów, do których zalicza się saprofity i patogeny ludzi i zwierząt. Pomimo względnej łatwości wykrywania gronkowców w materiale biologicznym od pacjentów i obiektów środowiskowych, w praktyce występują liczne trudności. Wynika to z faktu, że gronkowce są przedstawicielami normalnej mikroflory, dlatego gronkowce w rozmazie nie zawsze stanowią obiektywny dowód ich etiologicznej roli w rozwoju choroby. Należy również wziąć pod uwagę różnorodność ich przejawów, stopień patogeniczności, szeroką zmienność pod wpływem środków przeciwbakteryjnych i ekstremalną różnorodność form klinicznych.
Dlatego schemat diagnostyki i leczenia tej infekcji nie może być uniwersalny, lecz powinien być opracowany z uwzględnieniem specyfiki konkretnej postaci nozologicznej choroby. Ponadto ważnym pomiarem jest łączne określenie jakościowych i ilościowych wskaźników zawartości gronkowców chorobotwórczych w badanym materiale.
Zakażenia toksyczne pokarmowe o etiologii gronkowcowej zajmują jedno z czołowych miejsc wśród zatruć bakteryjnych pod względem liczby zachorowań.
Norma gronkowca w rozmazie
Zwykle w rozmazie musi być obecny gronkowiec, ponieważ jest on przedstawicielem prawidłowej mikroflory. Jego brak lub niski poziom ma taki sam negatywny wpływ na zdrowie, jak wysoki poziom. Za normę uważa się do 103 (10 w 3). Każde odchylenie, zarówno w kierunku wzrostu stężenia, jak i w kierunku jego spadku, jest uważane za naruszenie. Wzrost powyżej tego poziomu jest stanem patologicznym, w którym gronkowiec jest uwalniany do środowiska, nawet przy spokojnym oddychaniu.
Gronkowiec w rozmazie 10 w 3 - 10 w 5
Jednostką miary w analizie ilościowej jest CFU/ml – liczba jednostek tworzących kolonie w 1 ml badanego materiału biologicznego.
Aby wykonać obliczenia i określić stopień skażenia, najpierw policz liczbę jednorodnych kolonii, które wyrosły na płytce Petriego po zasianiu. Powinny być identyczne pod względem koloru i pigmentacji. Następnie przelicz liczbę kolonii na stopień skażenia.
Przyjrzyjmy się konkretnemu przykładowi. Na przykład, jeśli w szalce wyrosło 20 CFU, oznacza to, że 0,1 ml materiału testowego zawierało 20 kolonii mikroorganizmów. Całkowitą liczbę mikroorganizmów można obliczyć w następujący sposób: 20 x 10 x 5 = 1000, czyli 103 (10 w 3). W tym przypadku wychodzimy z faktu, że 20 to liczba kolonii, które wyrosły na szalce Petriego, 10 to liczba jednostek tworzących kolonie w 1 ml, biorąc pod uwagę, że zaszczepiono tylko jedną dziesiątą mikroorganizmów, 5 to objętość roztworu fizjologicznego, w którym rozcieńczono próbkę.
Podobnie określa się stężenie 104 (10 w 4), które wielu specjalistów uważa za stan graniczny między normą względną a wyraźną patologią, w którym rozwija się bakteriemią i ostry proces zapalny. Wskaźnik 105 (10 w 5) uważa się za patologię absolutną.
Przyczyny Staphylococcus aureus w rozmazie.
Staphylococcus aureus zawsze będzie wykrywany w rozmazie w granicach normy, ponieważ jest przedstawicielem prawidłowej mikroflory. Dlatego z punktu widzenia bakteriologii ma sens omówienie przyczyn wzrostu wskaźników ilościowych gronkowca. Tak więc stężenie gronkowca złocistego wzrasta przede wszystkim przy obniżonej odporności. Normalnie układ odpornościowy wytwarza czynniki ochronne (kompleks zgodności tkankowej, interferony, immunoglobuliny itp.), które stymulują normalny stan błon śluzowych, zapobiegają niekontrolowanemu rozmnażaniu się flory bakteryjnej i hamują aktywny wzrost.
Innym powodem jest dysbakterioza. Z różnych przyczyn zmniejsza się liczba przedstawicieli prawidłowej mikroflory. W rezultacie pojawia się „wolna przestrzeń”, którą natychmiast zajmują inne mikroorganizmy, w tym gronkowiec. Jest to jeden z pierwszych mikroorganizmów, który kolonizuje wolną przestrzeń i mocno się do niej przytwierdza. W rezultacie wskaźniki ilościowe gwałtownie rosną.
Istnieje wiele przyczyn dysbakteriozy. Być może najważniejszą jest przyjmowanie antybiotyków, ponieważ praktycznie nie ma ukierunkowanych antybiotyków, które oddziaływałyby tylko na patogen. Wszystkie są lekami o szerokim spektrum działania. Oddziałują nie tylko na konkretny patogen, ale także na towarzyszącą mu florę. Chemioterapia i leczenie przeciwnowotworowe mają podobny efekt.
Obniżonej odporności i zaburzeniu prawidłowej mikroflory sprzyjają hipotermia, przepracowanie, stałe napięcie nerwowe i psychiczne, stres, nieprzestrzeganie codziennej rutyny. Niedostateczne i nieodpowiednie odżywianie, brak witamin, mikroelementów, złe nawyki, niekorzystne warunki życia i pracy mają negatywny wpływ.
Gronkowiec złocisty w wymazie z gardła
Wymaz z gardła pobiera się podczas badań profilaktycznych pracowników sektora gastronomicznego i opieki nad dziećmi, a także w celu diagnostyki chorób zakaźnych (tylko jeśli jest to wskazane). Głównym wskazaniem jest obecność procesów zapalnych w nosogardzieli i gardle.
Rozwój zakażenia gronkowcowego, zatrucia pokarmowego rozpoczyna się od jamy ustnej i gardła. Często mikroorganizm utrzymuje się w gardle, nosogardzieli, a człowiek nawet tego nie podejrzewa, ponieważ we wczesnych stadiach proces patologiczny może przebiegać bezobjawowo. Jednak jego liczba wzrasta, co może następnie skutkować przewlekłą patologią, silnym zapaleniem, zapaleniem migdałków, powiększeniem węzłów chłonnych. Ponadto wraz ze wzrostem stężenia mikroorganizmu jest on uwalniany do środowiska. W rezultacie człowiek staje się nosicielem bakterii. Jednocześnie sam człowiek może nie być chory, ale zaraża innych.
Jeśli w wymazie z gardła wykryto gronkowca, ludziom nie wolno pracować w przedsiębiorstwach spożywczych, warsztatach kulinarnych, stołówkach, co pomaga uniknąć zatrucia pokarmowego. Nosicielom bakterii nie wolno również pracować z dziećmi, zwłaszcza dziećmi w wieku przedszkolnym i młodszym. Obowiązkowa dezynfekcja jest przeprowadzana
Określenie dokładnego stężenia gronkowca w rozmazie pozwala na dokładne ustalenie patogenu i diagnozę procesu chorobowego oraz dobór optymalnego leczenia.
Materiał do badania pobiera się jałowym wacikiem, przesuwając go po powierzchni migdałków. Materiał należy pobrać na czczo lub nie wcześniej niż 2-3 godziny po jedzeniu. Materiał należy pobrać przed terapią antybiotykową, w przeciwnym razie wyniki zostaną zafałszowane.
Następnie w warunkach laboratoryjnych badany materiał jest wysiewany na pożywki. Materiał musi zostać wysiany w ciągu 2 godzin od pobrania. Za optymalne podłoże do wysiewania gronkowców uważa się agar mleczno-solny, agar żółtkowy.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ]
Gronkowiec złocisty w wymazie z nosa
Wymaz z nosa pobiera się podczas badania niektórych kategorii pracowników (pracujących z dziećmi, w branży gastronomicznej). Próbkę pobiera się jałowym wacikiem ze śluzówki nosa. Do każdego nozdrza używa się osobnego wacika. Jamy nosowej nie należy niczym poddawać działaniu, a płukania nie należy wykonywać dzień wcześniej. Próbkę pobiera się przed terapią antybiotykową, w przeciwnym razie wynik będzie nieważny.
Analiza trwa średnio 5-7 dni. Po zebraniu materiału wysiewa się go bezpośrednio na powierzchnię pożywki. Do wysiewu używa się 0,1 ml płynu. Wygodnie jest używać pożywki Bairda-Parkera, na której kolonie gronkowców są bardzo łatwe do rozpoznania po ich opalizującym połysku i czarnych koloniach. Zasadniczo wybór pożywki ustala technik laboratoryjny, w zależności od wyposażenia laboratorium oraz indywidualnych celów badawczych, specjalizacji i poziomu kwalifikacji. Stosunek materiału nasiennego do pożywki wynosi 1:10. Następnie inkubować w termostacie.
Następnie w 2-3 dniu hodowlę przenosi się na skośny agar, izoluje się czystą kulturę. Przeprowadza się z nią dalsze badania (biochemiczne, immunologiczne), określa się główne właściwości, identyfikuje się kulturę, określa się stężenie, a w razie potrzeby wrażliwość na antybiotyki.
Mikroskopię wykonuje się osobno, co pozwala na dokonanie przybliżonej wstępnej oceny rozmazu, identyfikację gatunku drobnoustroju na podstawie charakterystycznych cech morfologicznych i anatomicznych. Można również wykryć inne oznaki patologii: objawy zapalenia, nowotwory.
Pacjentowi podaje się wyłącznie wynik końcowy, który określa rodzaj mikroorganizmu, stopień zanieczyszczenia, a czasem także wrażliwość na leki przeciwbakteryjne.
Gronkowiec złocisty w rozmazie pochwy
Wykrywa się je, ponieważ są stałymi mieszkańcami skóry i błon śluzowych. Choroby wywoływane przez gronkowce są autoinfekcjami, tzn. rozwijają się, gdy zmieniają się główne parametry cyklu biochemicznego człowieka, tło hormonalne, mikroflora, uszkodzenie błon śluzowych, ciąża. Rzadziej są konsekwencją egzogennej penetracji zakażenia (ze środowiska zewnętrznego).
Gronkowiec złocisty w rozmazie z kanału szyjki macicy
Można je wykryć na tle dysbakteriozy, która rozwija się w czasie ciąży, zmniejszonej mikroflory i zaburzeń cyklu hormonalnego. Ponieważ gronkowce charakteryzują się szerokim zakresem źródeł infekcji i poliorganizmem, mogą być łatwo transportowane z krwią i powodować stany zapalne poza głównym źródłem. Często rozwój zakażenia gronkowcowego jest konsekwencją antybiotykoterapii, fizjoterapii i interwencji chirurgicznych.
Czynniki ryzyka
Do grupy ryzyka zalicza się osoby z patologicznym źródłem zakażenia w organizmie. Na przykład, zakażenie gronkowcowe może rozwinąć się przy obecności próchnicy w jamie ustnej, zapaleniu migdałków, przewlekłych i nie do końca wyleczonych chorobach dróg oddechowych, narządów moczowo-płciowych, przy obecności ran ropno-septycznych, oparzeń, uszkodzeń skóry i błon śluzowych. Cewniki, implanty, przeszczepy, protezy stanowią duże zagrożenie, ponieważ mogą zostać skolonizowane przez zakażenie gronkowcowe.
Czynniki ryzyka obejmują obniżoną odporność, zaburzenia układu hormonalnego, dysbakteriozę i choroby przewodu pokarmowego. Osoby, które niedawno przeszły operację, po poważnych chorobach, po antybiotykoterapii i chemioterapii również są narażone.
Osobną grupę stanowią osoby z niedoborami odporności, AIDS, innymi chorobami zakaźnymi, patologiami autoimmunologicznymi. Noworodki (z powodu niedojrzałości mikroflory i układu odpornościowego), kobiety w ciąży (z powodu zmian hormonalnych) są zagrożone. Kobiety rodzące i te, które urodziły, ponieważ obecnie w szpitalach i domach położniczych szpitalne szczepy gronkowca, które żyją w środowisku zewnętrznym, nabyły wielooporność i zwiększoną patogeniczność, stanowią poważne zagrożenie. Są one dość łatwe do zakażenia.
Do grupy ryzyka zaliczają się osoby, które nie przestrzegają codziennej rutyny, nie odżywiają się wystarczająco, są narażone na stres nerwowy i fizyczny oraz nadmierny wysiłek fizyczny.
Szczególną grupę stanowią pracownicy służby zdrowia, biolodzy, naukowcy, którzy pracują z różnymi kulturami mikroorganizmów, w tym gronkowców, mają kontakt z płynami biologicznymi, próbkami tkanek, kałem i pozostają w stałym kontakcie z pacjentami zakaźnymi i niezakaźnymi.
Dotyczy to również techników laboratoryjnych, pielęgniarek, sanitariuszy, pracowników agencji inspekcji sanitarnej, farmaceutów, twórców szczepionek i anatoksyn oraz ich testerów. Pracownicy rolni, którzy mają do czynienia ze zwierzętami, produktami uboju bydła i drobiu, które są również źródłem zakażenia, również są narażeni na ryzyko.
Objawy Staphylococcus aureus w rozmazie.
Objawy zależą bezpośrednio od lokalizacji zakażenia. Tak więc, gdy rozwija się infekcja dróg oddechowych, najpierw następuje kolonizacja błony śluzowej jamy ustnej i nosogardła. Objawia się to stanem zapalnym, obrzękiem, przekrwieniem. Występuje ból przy przełykaniu, ból gardła, pieczenie w gardle, przekrwienie nosa, katar z wydzielaniem żółtozielonego śluzu, w zależności od nasilenia patologii.
W miarę postępu procesu zakaźnego rozwijają się objawy zatrucia, wzrasta temperatura, pojawia się osłabienie, zmniejsza się ogólna odporność organizmu, obniża się odporność, w rezultacie czego proces patologiczny tylko się pogłębia.
Mogą wystąpić objawy uszkodzenia narządów układowych. Zakażenie przemieszcza się w dół zstępującego układu oddechowego, powodując zapalenie oskrzeli, zapalenie płuc, zapalenie opłucnej z silnym kaszlem i obfitą produkcją plwociny.
Gdy infekcja rozwija się w drogach moczowo-płciowych i narządach rozrodczych, najpierw rozwija się podrażnienie błon śluzowych, pojawia się świąd, pieczenie, przekrwienie. Stopniowo postępuje proces patologiczny, pojawia się stan zapalny, ból, biała wydzielina o specyficznym zapachu. Pojawia się ból podczas oddawania moczu, pieczenie. Postęp choroby prowadzi do rozwoju intensywnego procesu zakaźnego, który rozprzestrzenia się na odbytnicę, krocze i narządy wewnętrzne.
Gdy proces zapalny jest zlokalizowany na skórze i powierzchni rany, rana ulega zakażeniu, pojawia się specyficzny zapach, może wzrosnąć miejscowa, a następnie miejscowa i ogólna temperatura ciała. Źródło zakażenia stale się rozprzestrzenia, rana „płacze”, nie goi się i stale rośnie.
Wraz z rozwojem zakażenia gronkowcowego w obrębie jelit pojawiają się objawy zatrucia pokarmowego: nudności, wymioty, biegunka, niestrawność, stolec, utrata apetytu. Pojawiają się bóle i stany zapalne w przewodzie pokarmowym: zapalenie żołądka, zapalenie jelit, zapalenie jelit, zapalenie odbytnicy. Wraz z uogólnieniem procesu zapalnego i nasileniem się objawów zatrucia wzrasta temperatura ciała, pojawiają się dreszcze i gorączka.
Pierwsze znaki
Istnieją wczesne objawy, które są prekursorami choroby. Rozwijają się one wraz ze wzrostem stężenia gronkowca we krwi i pojawiają się na długo przed pojawieniem się faktycznych objawów.
Tak więc rozwojowi zakażenia gronkowcowego towarzyszy przyspieszenie akcji serca i oddechu, drżenie ciała, dreszcze, gorączka. Podczas chodzenia można odczuć zwiększone obciążenie, obciążenie serca, płuc, pojawia się lekka duszność. Mogą wystąpić bóle głowy, migrena, zatkany nos, zatkane uszy, rzadziej - łzawienie, ból gardła i suchość gardła, suchość skóry i błon śluzowych.
Często występuje uczucie podwyższonej temperatury, ale po zmierzeniu pozostaje ona w normie. Człowiek szybko się męczy, gwałtownie spada wydajność pracy, pojawia się rozdrażnienie, płaczliwość, senność. Może zmniejszyć się koncentracja uwagi i zdolność koncentracji.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Staphylococcus aureus w rozmazie
Staphylococcus aureus, S. aureus, jest powszechnym czynnikiem wywołującym choroby zapalne i zakaźne narządów wewnętrznych u ludzi i zwierząt. Znanych jest ponad 100 postaci nozologicznych chorób wywołanych przez ten patogen. Patogeneza Staphylococcus aureus opiera się na całym kompleksie substancji toksycznych i agresywnych czynników, enzymów, które są wytwarzane przez mikroorganizmy. Ponadto ustalono, że patogeniczność mikroorganizmu wynika z czynników genetycznych i wpływów środowiskowych.
Warto podkreślić, że Staphylococcus aureus ma tropizm poliorganiczny, czyli może stać się czynnikiem sprawczym procesu patologicznego w dowolnym narządzie. Przejawia się to w zdolności do wywoływania procesów ropno-zapalnych w skórze, tkance podskórnej, węzłach chłonnych, drogach oddechowych, układzie moczowym, a nawet układzie mięśniowo-szkieletowym. Jest częstym czynnikiem sprawczym zakażeń toksycznymi pokarmami. Szczególne znaczenie tego drobnoustroju determinuje jego rola w etiologii zakażeń szpitalnych. Wśród Staphylococcus aureus często powstają szczepy oporne na metycylinę, które są wysoce oporne na działanie wszelkich antybiotyków i środków antyseptycznych.
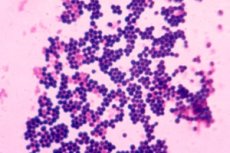
Łatwo je rozpoznać w rozmazie, ponieważ wyglądają jak ziarniaki Gram-dodatnie, których średnica waha się od 0,5 do 1,5 µm, ułożone parami, krótkimi łańcuszkami lub skupiskami w formie kiści winogron. Nieruchome, nie tworzą zarodników. Rosną w obecności 10% chlorku sodu. Struktury powierzchniowe są zdolne do syntezy szeregu toksyn i enzymów, które odgrywają ważną rolę w metabolizmie mikroorganizmów i decydują o ich roli w etiologii zakażeń gronkowcowych.
Łatwo je również rozpoznać w rozmazie po takich cechach morfologicznych, jak obecność ściany komórkowej, struktur błonowych, otoczki i czynnika flokulacyjnego. Ważną rolę w patogenezie odgrywa aglutynogen A - białko równomiernie rozmieszczone w całej grubości ściany komórkowej i kowalencyjnie związane z peptydoglikanem. Aktywność biologiczna tego białka jest różnorodna i jest niekorzystnym czynnikiem dla makroorganizmu. Jest ono zdolne do reagowania z immunoglobuliną śluzową, tworząc kompleksy, którym towarzyszy uszkodzenie płytek krwi i rozwój reakcji zakrzepowo-zatorowych. Stanowi również przeszkodę dla aktywnej fagocytozy, przyczynia się do rozwoju reakcji alergicznej.
Staphylococcus epidermidis w rozmazie
Przez długi czas uważano, że gronkowiec naskórkowy nie jest patogenny. Jednak ostatnie badania potwierdziły, że tak nie jest. Jest on przedstawicielem normalnej mikroflory skóry i może powodować choroby u niektórych osób. Dotyczy to zwłaszcza osób o obniżonej odporności, po oparzeniach, uszkodzeniu integralności skóry, z różnymi ranami. W wyniku rozwoju zakażenia gronkowcowego dość szybko rozwija się ropno-septyczny proces zapalny, pojawiają się strefy martwicy, nadżerki, owrzodzenia i ropienie.
W rozmazie jest dość łatwo rozpoznać po tworzeniu się pigmentowanych kolonii o średnicy do 5 mm. Tworzą ziarniaki, mogą być pojedyncze lub łączyć się w polizwiązki przypominające kiście winogron. Mogą rosnąć zarówno w warunkach tlenowych, jak i beztlenowych.
Gronkowiec hemolityczny w rozmazie
Właściwości hemolityczne gronkowca to jego zdolność do lizy krwi. Właściwość ta jest zapewniona przez syntezę plazmakoagulazy i leukocydyny - toksyn bakteryjnych, które rozkładają krew. To właśnie zdolność do rozkładania i koagulacji osocza jest wiodącym i stałym kryterium, według którego patogenne gronkowce są dość łatwo identyfikowane.
Zasada reakcji polega na tym, że koagulaza osoczowa reaguje z kofaktorem osoczowym, tworząc trombinę koagulazy, która przekształca trombinogen w trombinę, tworząc skrzep krwi.
Plasmacoagulaza to enzym, który jest łatwo niszczony przez enzymy proteolityczne, takie jak trypsyna, chymotrypsyna, a także po podgrzaniu do temperatury 100 stopni lub wyższej przez 60 minut. Wysokie stężenia koagulazy prowadzą do zmniejszenia zdolności krwi do krzepnięcia, zaburzona zostaje hemodynamika, a tkanka cierpi na niedotlenienie. Ponadto enzym ten wspomaga tworzenie barier fibrynowych wokół komórki drobnoustrojów, zmniejszając w ten sposób skuteczność fagocytozy.
Obecnie znanych jest 5 typów hemolizyn, z których każdy ma swój własny mechanizm działania. Alfa-toksyna nie działa na ludzkie erytrocyty, ale lizy erytrocyty owiec, królików, świń, agreguje trombocyty, ma działanie letalne i dermonekrotyczne.
Beta-toksyna powoduje lizę ludzkich erytrocytów i wykazuje działanie cytotoksyczne na ludzkie fibroblasty.
Toksyna gamma lizuje ludzkie erytrocyty. Znany jest również jej efekt lityczny na leukocyty. Nie ma ona toksycznego działania po podaniu śródskórnym. Po podaniu dożylnym powoduje śmierć.
Toksyna delta różni się od wszystkich innych toksyn swoją nietrwałością cieplną, szerokim spektrum działania cytotoksycznego, uszkadza erytrocyty, leukocyty, lizosomy i mitochondria.
Toksyna epsilon zapewnia najszerszy możliwy obszar działania, niszcząc wszystkie rodzaje komórek krwi.
Gronkowiec koagulazo-ujemny w rozmazie
Znaczenie gronkowców koagulazo-ujemnych w rozwoju patologii narządów wewnętrznych jest niewątpliwe. Według badaczy grupa ta odpowiada za rozwój patologii układu moczowo-płciowego w około 13-14% przypadków. Są one czynnikami wywołującymi zakażenia skóry i ran, zapalenie spojówek, procesy zapalne i posocznicę u noworodków. Najcięższą postacią zakażenia jest zapalenie wsierdzia. Liczba takich powikłań wzrosła szczególnie ze względu na wysoką częstość operacji serca w celu zainstalowania sztucznych zastawek i pomostowania naczyń krwionośnych.
Biorąc pod uwagę właściwości biologiczne, warto zauważyć, że mikroorganizmy są ziarniakami o średnicy nie większej niż 5 µm, nie tworzą pigmentów i mogą rosnąć zarówno w warunkach tlenowych, jak i beztlenowych. Rosną w obecności 10% chlorku sodu. Są zdolne do hemolizy, redukcji azotanów, mają ureazę i nie produkują DNAzy. W warunkach tlenowych są zdolne do produkcji laktozy, sacharozy i mannozy. Nie są zdolne do fermentacji mannitolu i trehalozy.
Największe znaczenie ma Staphylococcus epidermidis, który jest jednym z wiodących klinicznie istotnych patogenów. Wywołuje posocznicę, zapalenie spojówek, ropne zapalenie skóry, zakażenia dróg moczowych. Ponadto wśród szczepów koagulazo-ujemnych jest wielu przedstawicieli zakażeń szpitalnych.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Staphylococcus saprophyticus, saprofityczny w rozmazie
Odnosi się do szczepów koagulazo-ujemnych, które są zdolne do istnienia zarówno w warunkach tlenowych, jak i beztlenowych. Aktywnie rozmnażają się na powierzchniach ran, w uszkodzonych obszarach skóry, przy poważnych oparzeniach, z ciałem obcym w tkankach miękkich, w obecności przeszczepów, protez i podczas inwazyjnych procedur.
Często prowadzą do rozwoju wstrząsu toksycznego. Efekt ten jest spowodowany działaniem endotoksyn. Często rozwija się podczas stosowania tamponów chłonnych u kobiet w trakcie menstruacji, w okresie poporodowym, po aborcjach, poronieniach, operacjach ginekologicznych, po długotrwałym stosowaniu antykoncepcji barierowej.
Obraz kliniczny charakteryzuje się gwałtownym wzrostem temperatury, nudnościami, ostrym bólem mięśni i stawów. Później pojawiają się charakterystyczne plamiste wysypki, najczęściej uogólnione. Rozwija się niedociśnienie tętnicze, któremu towarzyszy utrata przytomności. Śmiertelność sięga 25%.
Gronkowiec kałowy w rozmazie
Jest to główny czynnik wywołujący zatrucia pokarmowe. Jest dobrze zachowany w środowisku. Główną drogą transmisji jest droga feko-oralna. Jest uwalniany do środowiska z kałem. Wnika do organizmu z niedogotowanym jedzeniem, brudnymi rękami, nieumytymi produktami.
Mechanizm działania realizują enterotoksyny gronkowcowe, które są termostabilnymi polipeptydami powstającymi podczas rozmnażania szczepów enterotoksycznych, gronkowców w produktach spożywczych, jelitach i sztucznych pożywkach. Wykazują one wysoką odporność na działanie enzymów spożywczych.
Enteropatogenność toksyn jest uwarunkowana ich połączeniem z komórkami nabłonkowymi żołądka i jelit, wpływem na układy enzymatyczne komórek nabłonkowych. To z kolei prowadzi do zwiększenia szybkości tworzenia prostaglandyn, histaminy i zwiększenia wydzielania płynów do światła żołądka i jelit. Ponadto toksyny uszkadzają błony komórek nabłonkowych, zwiększając przepuszczalność ściany jelitowej dla innych toksycznych produktów pochodzenia bakteryjnego.
Zjadliwość enteropatogennych gronkowców kałowych regulowana jest przez aparat genetyczny komórki bakteryjnej w odpowiedzi na czynniki środowiskowe, co pozwala mikroorganizmowi szybko przystosować się do warunków środowiskowych, co umożliwia mikroorganizmowi szybką adaptację do zmieniających się warunków podczas przemieszczania się z jednej mikrobiocenozy do drugiej.
Diagnostyka różnicowa
Przy określaniu roli i znaczenia różnych przedstawicieli rodzaju Staphylococcus w etiologii chorób ropno-zapalnych u ludzi, pomimo względnej prostoty ich wykrywania, wiążą się one z licznymi trudnościami. Wynika to z faktu, że gronkowiec jest przedstawicielem normalnej mikroflory, która zamieszkuje różne biotopy organizmu człowieka. Konieczne jest wyraźne rozróżnienie gronkowca endogennego, rozwijającego się wewnątrz organizmu, od endogennego, który przenika do organizmu ze środowiska. Ważne jest również zrozumienie, który z biotopów organizmu człowieka jest dla niego typowy, a gdzie jest przedstawicielem flory przejściowej (wprowadzonej przypadkowo).
Ważne jest również uwzględnienie dużej zmienności mikroorganizmu pod wpływem różnych czynników, w tym antybiotyków. Bierze się pod uwagę szeroką gamę objawów klinicznych i postaci nozologicznych. Dlatego nie ma uniwersalnego schematu diagnostycznego zakażenia gronkowcowego. Łatwiej jest badać te środowiska biologiczne, które są normalnie sterylne (krew, mocz, płyn mózgowo-rdzeniowy). W tym przypadku wykrycie jakiegokolwiek mikroorganizmu, kolonii jest patologią. Najtrudniejsze jest rozpoznanie chorób nosa, gardła, jelit i badanie nosicielstwa bakteryjnego.
W najogólniejszej formie schemat diagnostyczny można sprowadzić do prawidłowego pobrania materiału biologicznego, jego bakteriologicznego pierwotnego wysiewu na sztuczne podłoże odżywcze. Na tym etapie można przeprowadzić wstępną mikroskopię. Badając cechy morfologiczne, cytologiczne próbki, można uzyskać pewne informacje o mikroorganizmie, przeprowadzić przynajmniej jego identyfikację rodzajową.
Aby uzyskać bardziej szczegółowe informacje, konieczne jest wyizolowanie czystej kultury i przeprowadzenie z nią dalszych badań biochemicznych, serologicznych i immunologicznych. Pozwala to na określenie nie tylko rodzaju, ale i gatunku, a także na określenie przynależności biologicznej, w szczególności serotypu, biotypu, typu faga i innych właściwości.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Z kim się skontaktować?
Leczenie Staphylococcus aureus w rozmazie.
Zakażenie gronkowcowe wymaga terapii antybiotykowej. Terapia jest wyłącznie etiologiczna, czyli ma na celu wyeliminowanie przyczyny choroby (samej bakterii), a dokładniej, zmniejszenie stopnia jej skażenia do normalnego poziomu. Stosuje się różne antybiotyki.
Niektórzy lekarze wolą stosować leki o szerokim spektrum działania, podczas gdy inni przepisują swoim pacjentom antybiotyki, których celem jest wyłącznie wyeliminowanie zakażeń Gram-dodatnich, w tym gronkowców. Wybór jest determinowany przede wszystkim wynikami testu wrażliwości na antybiotyki, który określa najskuteczniejszy lek i dobiera jego optymalną dawkę.
W niektórych łagodnych przypadkach terapia antybiotykowa może nie być konieczna do skorygowania stanu. Może wymagać jedynie normalizacji mikroflory. Jest to obserwowane w przypadku dysbakteriozy. W takim przypadku przepisuje się probiotyki i prebiotyki, które normalizują stan mikroflory poprzez zmniejszenie ilości flory patogennej i zwiększenie stężenia przedstawicieli prawidłowej mikroflory.
Leczenie objawowe jest rzadko stosowane, ponieważ zwykle wystarcza ono do wyeliminowania infekcji, a towarzyszące objawy ustępują samoistnie. W niektórych przypadkach przepisuje się dodatkowe środki, na przykład: środki przeciwbólowe, przeciwzapalne, przeciwhistaminowe, leki przeciwalergiczne. W przypadku chorób skóry stosuje się środki zewnętrzne: maści, kremy. Mogą być przepisane fizjoterapia, środki ludowe i homeopatyczne.
Nie wykonuje się terapii witaminowej, ponieważ witaminy działają jako czynniki wzrostu dla mikroorganizmów. Wyjątkiem jest witamina C, którą należy przyjmować w dawce 1000 mg/dobę (podwójna dawka). Zwiększy to odporność, odporność i odporność organizmu na czynniki niekorzystne.
Leki
Leczenie chorób zakaźnych należy traktować poważnie. Nie należy leczyć się na własną rękę, ponieważ często ma to katastrofalne skutki. Przed rozpoczęciem leczenia należy wziąć pod uwagę wiele niuansów. Najlepiej może to zrobić tylko lekarz.
Ważne jest zachowanie środków ostrożności: nie należy leczyć zakażenia „w ciemno”, nawet przy wyraźnym obrazie klinicznym. Należy przeprowadzić badanie bakteriologiczne, wyizolować patogen, dobrać dla niego najbardziej optymalny antybiotyk, ustalić potrzebną dawkę, która całkowicie powstrzyma wzrost drobnoustroju.
Ważne jest również, aby ukończyć cały kurs, nawet jeśli objawy ustąpiły. Dzieje się tak, ponieważ jeśli przerwiesz leczenie, mikroorganizmy nie zostaną całkowicie zabite. Przeżyjące mikroorganizmy szybko rozwiną oporność na lek. Jeśli zostanie on ponownie użyty, będzie nieskuteczny. Ponadto rozwinie się oporność na całą grupę leków i na podobne leki (z powodu rozwoju reakcji krzyżowej).
Innym ważnym środkiem ostrożności jest to, że nie możesz samodzielnie obniżać ani zwiększać dawki. Obniżenie jej może nie być wystarczająco skuteczne: bakterie nie zostaną zabite. W związku z tym w krótkim czasie ulegną mutacji, nabiorą oporności i będą miały wyższy stopień patogeniczności.
Niektóre antybiotyki mogą również mieć skutki uboczne. Żołądek i jelita są szczególnie wrażliwe na antybiotyki. Mogą rozwinąć się zapalenie żołądka, zaburzenia dyspeptyczne, zaburzenia jelitowe i nudności. Niektóre mają negatywny wpływ na wątrobę, dlatego należy je przyjmować razem z hepatoprotektorami.
Poniżej znajdują się antybiotyki, które okazały się skuteczne w leczeniu zakażeń gronkowcowych i powodują minimalne skutki uboczne.
Amoxiclav jest skuteczny w leczeniu zakażeń gronkowcowych o dowolnej lokalizacji. Jest stosowany w leczeniu chorób układu oddechowego, układu moczowo-płciowego i jelit. Przyjmować 500 mg dziennie przez trzy dni. W razie potrzeby powtórzyć kurację.
Ampicylina jest przepisywana głównie na choroby górnych i dolnych dróg oddechowych. Optymalna dawka wynosi 50 mg/kg masy ciała.
Oksacylina jest skuteczna zarówno w miejscowych procesach zapalnych, jak i w uogólnionych zakażeniach. Jest to niezawodny środek zapobiegawczy przeciwko sepsie. Przepisana w dawce 2 gramy co 4 godziny. Podawana dożylnie.
W przypadku ropno-zapalnych chorób skóry maść lewomycetynową stosuje się zewnętrznie, nakładając cienką warstwę na uszkodzoną powierzchnię. Lewomycetynę przyjmuje się również wewnętrznie, 1 gram trzy razy dziennie. W przypadku silnego uogólnienia procesu zakaźnego lewomycetynę podaje się domięśniowo, 1 gram co 4-6 godzin.
Czopki na gronkowca złocistego
Stosuje się je głównie w chorobach ginekologicznych, zakażeniach układu moczowo-płciowego, rzadziej w dysbakteriozie jelitowej z zapaleniem odbytnicy. Tylko lekarz może przepisać czopki i dobrać optymalną dawkę, ponieważ przy nieprawidłowym stosowaniu istnieje duże ryzyko powikłań i dalszego rozprzestrzeniania się infekcji. Czopków nie przepisuje się bez wstępnych badań. Wskazaniem do ich stosowania jest wyłącznie gronkowiec w rozmazie.

