Ekspert medyczny artykułu
Nowe publikacje
Wysypka syfilityczna
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
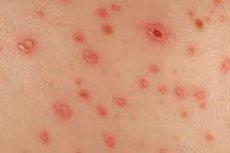
Drugim etapem kiły, niebezpiecznej choroby przenoszonej drogą płciową, jest wysypka kiłowa. Jest to typowa czerwono-różowa wysypka skórna, która zwykle nie rozprzestrzenia się na całe ciało, ale pojawia się miejscowo.
Wysypka kiłowa jest tymczasowa i zwykle znika po kilku miesiącach. Ogólnie rzecz biorąc, objaw ten jest dość podstępny, ponieważ często mylony jest ze zwykłą alergią i w związku z tym jest nieprawidłowo leczony. Dlatego w każdym przypadku należy skontaktować się z lekarzem - w celu ustalenia dokładnego rodzaju i pochodzenia wysypki. [ 1 ]
Epidemiologia
Częstość występowania kiły charakteryzuje się heterogenicznością strukturalną. Generalnie obserwuje się tendencję spadkową częstości występowania choroby, ale sytuacja epidemiologiczna jest nadal niekorzystna, zarówno wśród dorosłych pacjentów, jak i małoletnich dzieci.
Globalny wskaźnik zakażeń jest nadal uważany za dość wysoki. Według statystyk z roku 2000 około 250 milionów ludzi na świecie miało infekcje przenoszone drogą płciową. Jednocześnie około 2 miliony pacjentów jest diagnozowanych z kiłą każdego roku.
Do 2015 r. wskaźnik zapadalności na kiłę nieznacznie spadł do 2-3 na sto tysięcy osób. Jednakże nastąpiło wyraźne „odmłodzenie” kontyngentu chorych – na przykład kiłę rejestruje się około 4,5 razy częściej wśród ludzi młodych niż wśród osób w średnim wieku i starszych.
Pod koniec ubiegłego stulecia statystyki epidemiologiczne zachorowań na kiłę w krajach postsowieckich były utożsamiane ze statystykami negatywnymi. Przykładowo, według danych z 1997 r. jej poziom wynosił 277 przypadków na sto tysięcy mieszkańców. Podjęte działania pozwoliły na obniżenie tego wskaźnika i w 2011 r. wynosił on około 30 przypadków na sto tysięcy.
Kiła najczęściej występuje u młodych ludzi w wieku od 20 do 29 lat. Mężczyźni i kobiety zapadają na tę chorobę mniej więcej w tym samym stopniu.
Przyczyny wysypka syfilityczna
Wysypka kiłowa występuje pod wpływem odpowiedniego patogenu - bladego krętka, który otrzymał swoją „nazwę” ze względu na niewyraźny, blady kolor po potraktowaniu specjalnymi barwnikami. Patogenny mikroorganizm jest znany nauce od 1905 roku: jest w stanie rozwijać się tylko przy braku powietrza, a w środowisku zewnętrznym dość szybko ginie. Zimno pozwala krętkowi przetrwać nieco dłużej niż w ciepłym środowisku.
Medycyna dysponuje obecnie informacjami na temat trzech odmian patogenu kiłowego:
- Treponema pallidum – wywołuje klasyczną postać kiły;
- Treponema pallidum endemicum – wywołuje endemiczną postać kiły;
- Treponema pallidum pertenue - powoduje ziarniniak tropikalny.
Czynnik wywołujący chorobę wykrywa się i identyfikuje poprzez analizę laboratoryjną materiału pobranego od osoby chorej.
Specjaliści mówią o kilku możliwych sposobach transmisji. Jednak niektóre z nich są powszechne, podczas gdy inne są niezwykle rzadkie (ale nadal możliwe):
- W przypadku zakażenia drogą płciową, do zakażenia dochodzi podczas stosunku płciowego bez zabezpieczenia;
- W warunkach domowych zakażenie przedostaje się do organizmu poprzez powszechnie występujące przedmioty;
- Droga przezłożyskowa pozwala na zakażenie płodu poprzez układ krwionośny matki ciężarnej.
Większość pacjentów zaraża się drogą płciową, ale zakażenie domowe jest najrzadsze. Jest to najprawdopodobniej spowodowane tym, że infekcja ginie wystarczająco szybko poza ciałem.
Znane są przypadki zakażenia przezłożyskowego, które występuje, gdy kobieta w ciąży ma kiłę. Często takie zakażenie staje się czynnikiem rozwoju wrodzonej postaci choroby u dziecka lub płód umiera w pierwszym trymestrze ciąży. [ 2 ]
Czynniki ryzyka
Specjaliści zauważają, że identyfikacja możliwych czynników ryzyka pomaga opracować środki zapobiegawcze odpowiednie dla określonej grupy docelowej. Jedną z przyczyn leżących u podstaw tego zjawiska, zdaniem specjalistów z dziedziny zdrowia, jest niebezpieczne, ryzykowne zachowanie seksualne młodych ludzi. Istnieje jednak również szereg czynników, które są ściśle powiązane z tą przyczyną. Są to aspekty społeczne i ekonomiczne, które dotyczą dużej części populacji:
- Trudności finansowe;
- Niesprzyjające mikrospołeczeństwo, upadek wartości moralnych i etycznych;
- Wzrost zainteresowania alkoholem i narkotykami;
- Rozwiązłe życie seksualne z częstą zmianą partnerów, przypadkowe kontakty seksualne z nieznanymi osobami.
Wśród ludzi młodych za szczególnie istotne uznaje się następujące czynniki:
- Wczesna aktywność seksualna;
- Problemy rodzinne;
- Wczesne używanie alkoholu, narkotyków lub innych środków psychoaktywnych;
- Zaniedbanie metod antykoncepcji barierowej;
- Brak informacji na temat zapobiegania chorobom przenoszonym drogą płciową.
Osoby bez stałego miejsca zamieszkania, a także osoby używające narkotyków lub substancji psychoaktywnych mają zwiększone ryzyko zachorowalności. Te ostatnie powodują rozhamowanie, niezdolność do moralnej kontroli własnych działań.
Istnieją również pewne osobliwości czynników dotyczących grup społecznie przystosowanych. Pozornie zamożni ludzie często zaniedbują własne zdrowie: według statystyk co drugi pacjent uroginekologii nie spieszy się z szukaniem pomocy medycznej. Wizyta u lekarza następuje w ciągu około dwóch miesięcy od pierwszego objawu, więc leczenie staje się nieco dłuższe i bardziej problematyczne.
Patogeneza
Patogenetyczne momenty związane z pojawieniem się wysypki kiłowej są tłumaczone reakcją organizmu na wprowadzenie bladego treponema. W zakażonym organizmie zachodzą procesy polimorficzne ściśle związane ze stadium kiły.
Klasyczną postać choroby dzieli się na okresy: inkubacyjny, pierwotny, wtórny (charakteryzujący się wysypką kiłową) i trzeciorzędowy.
Inkubacja kiły trwa około 3 do 4 tygodni, ale okres ten można skrócić do 1,5 do 2 tygodni lub wydłużyć do 3 do 6 miesięcy. Krótki okres inkubacji jest czasami obserwowany w przypadku infekcji z wielu źródeł choroby. Dłuższy okres może wystąpić, jeśli pacjent otrzymywał antybiotykoterapię z powodu innej patologii (np. zapalenie zatok szczękowych lub zapalenie oskrzeli itp.).
Następnie pojawia się twardy wrzód, który oznacza początek kiły pierwotnej. Jak długo trwa pojawienie się wysypki kiłowej? Jej pojawienie się jest związane z początkiem kiły wtórnej, która najczęściej występuje sześć lub siedem tygodni po pojawieniu się wrzodu lub 2,5 miesiąca po zakażeniu. Pojawienie się charakterystycznych wysypek jest związane z krwiopochodnym rozprzestrzenianiem się wirusa i ogólnoustrojowym uszkodzeniem organizmu. Oprócz wysypki w tym okresie dotknięte są inne narządy i układy, w tym układ nerwowy i kostny, nerki, wątroba i inne.
Wysypka różowo-grudkowo-krostkowa w dużej mierze jest wynikiem odpowiedzi immunologicznej organizmu. Po pewnym czasie zanika, a patologia przyjmuje przebieg utajony - do następnego nawrotu lub do rozwinięcia się trzeciorzędowej postaci kiły.
Objawy wysypka syfilityczna
Obraz kliniczny kiły wtórnej jest reprezentowany głównie przez wysypki na skórze i błonach śluzowych. Wysypka kiłowa jest różnorodna w swoim objawie klinicznym: mogą to być plamy, grudki, pęcherzyki, krostki, które mogą wystąpić na niemal każdym obszarze skóry.
Jak wygląda wysypka kiłowa? Faktem jest, że wszystkie wtórne kiły charakteryzują się takimi charakterystycznymi objawami:
- Specyficzny kolor. Tylko w początkowej fazie rozwoju wysypka kiłowa charakteryzuje się jasnoróżowym kolorem. Z czasem staje się brązowawo-blada, czerwono-wiśniowa lub miedziana, czerwono-żółta, niebiesko-czerwona, jasnoróżowa, co w dużej mierze zależy od lokalizacji.
- Ograniczenie. Elementy wysypki kiłowej nie charakteryzują się szczególnie obwodowym wzrostem. Nie łączą się ze sobą i wydają się ograniczone.
- Różnorodność. Często różne warianty wysypki kiłowej można zaobserwować w tym samym czasie - na przykład plamy, grudki i krostki współistnieją ze sobą. Ponadto różnorodność wysypek uzupełnia obecność elementów, które przechodzą przez różne stadia rozwoju.
- Łagodność. W większości przypadków następuje ustąpienie elementów wtórnych bez późniejszych trwałych śladów lub blizn. Czy wysypka kiłowa swędzi? Nie. Obecność wysypki kiłowej nie jest skomplikowana przez ogólne objawy patologiczne i nie towarzyszy jej świąd ani uczucie pieczenia charakterystyczne dla innych dermatopatologii.
- Brak ostrego procesu zapalnego. Obszary dotknięte wysypką kiłową nie wykazują oznak zapalenia.
- Wysoka zakaźność. Obecność wysypki wskazuje na wysoki stopień zakaźności u ludzi, zwłaszcza gdy występują nadżerki i owrzodzenia.
Pierwsze objawy wysypki kiłowej nie zawsze są widoczne: u niektórych pacjentów choroba ma przebieg utajony lub subtelny. Nierzadko wysypka skórna jest niejasna, ale występuje powiększenie węzłów chłonnych i/lub gorączka.
Wysypka kiłowa na twarzy przypomina nieco trądzik, a na tułowiu można zaobserwować guzkowate „zaskórniki” lub plamy. Powierzchnie dłoni i podeszwy są zwykle pokryte plamami w kolorze czerwono-miedzianym.
Elementy wysypki pojawiają się pojedynczo, bez tendencji do łączenia się, bez łuszczenia się lub uczucia swędzenia. Znikają bez leków około kilku tygodni po pojawieniu się, ale potem pojawiają się ponownie z nowym wybuchem.
Wysypki kiłowe na ciele w miejscach regularnego tarcia i pocenia są szczególnie podatne na rozprzestrzenianie się i owrzodzenia. Obszary te obejmują narządy płciowe i krocze, pachy, okolice palców u stóp, szyję i obszar pod piersiami.
Gdy tkanki śluzowe są dotknięte, wysypka występuje na podniebieniu miękkim, migdałkach, narządach płciowych: tutaj elementy nie zawsze są izolowane i czasami łączą się w stałe wyspy. Wysypki w więzadłach i krtani często powodują zaburzenia głosu, chrypkę lub chrypkę. W ustach mogą pojawić się małe owrzodzenia, a trudno gojące się „rany” mogą pojawić się w kącikach ust.
Możliwe są niewielkie ogniskowe wypadanie włosów na skórze głowy, rzęsach i brwiach: objaw ten jest rejestrowany w co siódmym przypadku choroby. Dotknięte obszary mają wygląd „sierści, która zjadła ćmę”: nie ma oznak zapalenia, swędzenia i łuszczenia. Ponieważ rzęsy naprzemiennie wypadają i odrastają, bliższe przyjrzenie się ujawni ich różną długość.
Wysypka kiłowa u mężczyzn
Objawy wysypki kiłowej u mężczyzn nie różnią się zbytnio od objawów u kobiet. Wysypki są częściej blade, zlokalizowane symetrycznie. Inne charakterystyczne objawy to:
- Wysypka nie powoduje bólu, swędzenia i nie jest uciążliwa;
- Mają gęstą powierzchnię, wyraźne granice, bez wzajemnego łączenia się;
- Mają tendencję do samoistnego gojenia się (nie pozostawiają blizn).
Czasami obserwuje się także dodatkowe objawy:
- Ból głowy;
- limfadenopatia;
- Gorączka podgorączkowa;
- Bóle stawów, bóle mięśni;
- Wypadanie włosów (ogniskowe lub rozproszone);
- Zmiana głosu;
- Rozległe kłykciny kończyste w okolicy narządów płciowych i odbytu.
W okresie nawrotu wtórnego typowa kiłowa wysypka guzkowa występuje na główce prącia, w kroczu i odbycie oraz w dołach pachowych. Pojawiające się guzki powiększają się, zaczynają wilgotnieć, tworząc rany. Jeśli występuje tarcie, takie elementy łączą się i rosną jak kalafior. Nie występuje ból, ale przerosty mogą powodować znaczny dyskomfort fizyczny - na przykład utrudniać chodzenie. Z powodu gromadzenia się bakterii pojawia się nieprzyjemny zapach.
Wysypka kiłowa u kobiet
Charakterystyczną cechą wysypki kiłowej u kobiet jest pojawienie się obszarów „przebarwień” lub leukodermii na boku szyi. Objaw ten nazywany jest „koronką” lub „naszyjnikiem Wenus” i wskazuje na uszkodzenie układu nerwowego i nieprawidłowości w pigmentacji skóry. U niektórych pacjentów przebarwienia występują na plecach, dolnej części pleców, ramionach i nogach. Plamy nie łuszczą się, nie bolą, nie ma oznak stanu zapalnego.
Każda kobieta planująca ciążę lub będąca w ciąży, powinna bezwzględnie poddać się testom na kiłę. Blada Treponema jest w stanie przeniknąć do płodu, co doprowadzi do rozwoju wyjątkowo niekorzystnych następstw. Tak więc u chorych na kiłę w 25% przypadków dochodzi do martwego urodzenia, w 30% przypadków noworodek umiera bezpośrednio po porodzie. Czasami zakażone dzieci rodzą się bez objawów patologii. Niemniej jednak, jeśli nie zostanie przeprowadzone niezbędne leczenie, objawy mogą pojawić się w ciągu kilku tygodni. Jeśli nie zostaną leczone, dzieci albo umierają, albo są poważnie niedowagowe i słabo rozwinięte.
Gradacja
Pierwszy etap wysypki kiłowej rozpoczyna się około miesiąca po wniknięciu krętka do organizmu. Na tym etapie można już zauważyć pierwsze podejrzane objawy wysypki: różowe małe plamki, które po pewnym czasie przybierają wygląd wrzodów. Po dwóch tygodniach plamki znikają, aby pojawić się ponownie. Ta wysypka może pojawiać się i znikać okresowo przez kilka lat.
Drugi etap charakteryzuje się grudkowatymi wysypkami kiłowymi o różowawym kolorze, niebieskawo-bordowymi krostami. Ten etap może trwać 3-4 lata.
Trzeci etap charakteryzuje się wysypkami kiłowymi w postaci grudkowatych pieczęci podskórnych. Ogniska tworzą pierścieniowate elementy z owrzodzeniami wewnątrz. Obszary zagęszczenia mają średnicę do 20 mm i charakteryzują się brązowawym kolorem. Wrzód występuje również w centrum elementu.
Jeśli rozpatrujemy chorobę całościowo, wysypka kiłowa jest objawem kiły wtórnej.
Formularze
Wysypka kiłowa jest typowym objawem wtórnej postaci kiły, reprezentowanej przez różne rodzaje wysypek. Najczęstsze wysypki to plamy (zwane również roseolae) lub małe guzki (grudki).
Najczęściej u pacjentów występuje trądzik różowaty, czyli małe okrągłe, owalne plamy o ząbkowanych brzegach. Kolor waha się od różowawego do jasnoczerwonego (nawet w obrębie tego samego organizmu). Jeśli plama zostanie naciśnięta, na chwilę znika.
Plamy są zlokalizowane oddzielnie, nie są ze sobą połączone. Nie występuje złuszczanie, gęstość skóry i jej uwypuklenie nie ulegają zmianie. Średnica różyczki waha się od 2 do 15 mm. Dominująca lokalizacja: plecy, klatka piersiowa, brzuch, czasami czoło. Jeśli patologia nie jest leczona, plamy znikają po około trzech tygodniach.
Nawracające wysypki różowate w postaci czerwono-niebieskich plam mogą pojawić się w ciągu sześciu do trzech lat od zakażenia. U wielu pacjentów taka wysypka występuje w jamie ustnej, na migdałkach, czasami może przypominać zapalenie migdałków - jednak nie występuje ból gardła ani gorączka. Jeśli elementy wpływają na struny głosowe, może wystąpić chrypka w głosie.
Grudki powstają w wyniku reakcji zapalnej w górnych warstwach skóry. Mają wygląd gęstych pojedynczych guzków o wyraźnych konturach. Mogą mieć kształt półkuli lub stożka.
Grudki są również ograniczone od siebie, ale ich zrastanie się jest możliwe, na przykład, na tle stałego tarcia o elementy odzieży lub fałdy skóry. Jeśli tak się stanie, to centralna część „zrastania się” jakby się wchłonęła, więc elementy patologiczne wyglądają jaskrawo i różnorodnie. Z góry wysypka jest błyszcząca, różowawa lub czerwono-niebieska. Po ustąpieniu grudki pokrywają się łuskami, mogą owrzodzieć, tworząc rozległe kłykciny kończyste. Najczęstsza lokalizacja grudek: plecy, czoło, okolica okołowargowa, potylica. Nigdy nie występują na zewnętrznej stronie dłoni.
Z kolei wysypkę grudkową kiłową dzielimy na następujące odmiany:
- Wysypka soczewkowata może pojawić się zarówno na początku wtórnej postaci choroby, jak i w trakcie nawrotów. Elementy wysypki mają postać guzków o średnicy do pięciu milimetrów. Powierzchnia jest spłaszczona, gładka, ze stopniowym pojawianiem się złuszczania. W początkowym stadium choroby wysypki te często występują na czole.
- Wysypka prosówkowa jest zlokalizowana w ujściach mieszków włosowych i ma wygląd guzków o rozmiarach do dwóch milimetrów. Elementy są okrągłe, zwarte, kolor jest bladoróżowy. Może wystąpić w dowolnym miejscu, w którym występuje wzrost włosów.
- Grudki w kształcie monety występują podczas nawrotu kiły. Jest to półkuliste stwardnienie o średnicy około 25 milimetrów, o kolorze czerwono-niebieskim lub brązowawym. Grudki są zwykle nieliczne, mogą występować w grupach, w połączeniu z innymi elementami patologicznymi.
Wysypka kiłowa na dłoniach i stopach wygląda jak brązowawe, żółtawe plamy o wyraźnie określonych konturach. Czasami wysypki te przypominają odciski.
Komplikacje i konsekwencje
Okres choroby, w którym na różnych częściach ciała i na tkankach śluzowych zaczynają pojawiać się liczne wysypki kiłowe, nazywa się kiłą wtórną. Ten etap jest dość niebezpieczny i jeśli choroba nie zostanie zatrzymana, może rozwinąć się w skrajnie negatywne i nieodwracalne konsekwencje.
Od momentu pojawienia się wysypki rozpoczyna się stopniowa choroba wszystkich układów i narządów w ciele.
W przypadku braku leczenia wtórna postać kiły może trwać około 2-5 lat, a proces patologiczny może rozprzestrzenić się na mózg, wpływając na układ nerwowy. W ten sposób często rozwija się kiła układu nerwowego, kiła oczna. Objawy kiły układu nerwowego są zazwyczaj następujące:
- Silny ból głowy;
- Problemy z koordynacją mięśniową;
- Utrata zdolności poruszania kończynami (paraliż, parestezje);
- Zaburzenia psychiczne.
Gdy choroba dotknie oczu, osoba może całkowicie stracić wzrok.
Z kolei późna kiła układu nerwowego i kiła trzewna mogą przybierać postać powikłaną:
- Z uszkodzeniem mięśni szkieletowych;
- Obniżony poziom inteligencji, upośledzenie pamięci, demencja;
- Zapalenie opon mózgowych;
- Z błoniastym kłębuszkowym zapaleniem nerek;
- Brzydka zmiana wyglądu;
- Ciężkie uszkodzenie układu sercowo-naczyniowego.
Osoby, które zostały zarażone kiłą, nie są chronione przed możliwością ponownego zakażenia - nie rozwija się swoista odporność. Dlatego należy zachować ostrożność przy wyborze partnera seksualnego. Ponieważ bolesne elementy mogą mieć ukrytą lokalizację - na przykład wewnątrz pochwy, odbytu, ust, bez wyników badań laboratoryjnych nie można być w 100% pewnym braku zakażenia.
Diagnostyka wysypka syfilityczna
Aby postawić diagnozę i przeprowadzić dalszą diagnostykę różnicową, badania laboratoryjne są uważane za podstawowe. Ale najpierw lekarz wykona inne środki diagnostyczne, na przykład:
- Zbieranie danych anamnestycznych o pacjencie, badanie historii choroby pomaga ustalić najbardziej prawdopodobną przyczynę choroby;
- Dokładne badanie fizykalne obejmuje ogólną ocenę skóry i błon śluzowych.
Pacjent musi zostać przesłuchany. Lekarz musi wiedzieć, kiedy i w jakich okolicznościach pojawiły się pierwsze objawy wysypki kiłowej i czy były inne podejrzane objawy.
Jak rozpoznać wysypkę kiłową? Zewnętrznie można określić chorobę, ale nie zawsze. U większości pacjentów rozpoznanie kiły ustala się po pobraniu krwi. U niektórych pacjentów bada się wydzieliny pobrane z owrzodziałych formacji.
Badania potwierdzające lub wykluczające obecność zakażenia kiłą mogą obejmować:
- Testy niekrętkowe opierają się na wykrywaniu przeciwciał wytwarzanych przez organizm w reakcji na substancje lipidowe tworzące otoczkę krętkową. Przeciwciała najczęściej pojawiają się we krwi około półtora tygodnia po utworzeniu się wrzodu. Jest to test przesiewowy, który nie jest czasochłonny ani kosztowny, ale nie jest testem potwierdzającym: wskazuje jedynie na potrzebę dalszej diagnostyki. Może być również stosowany w celu potwierdzenia skuteczności środków leczniczych.
- Testy krętkowe są podobne do powyższych, ale antygenem w tym przypadku jest treponema. Metoda jest droższa, wymaga trochę czasu i może być stosowana w celu potwierdzenia diagnozy.
- ELISA to test immunoenzymatyczny oparty na tworzeniu kompleksu antygen-przeciwciało. Gdy przeciwciała są obecne w surowicy, tworzy się kompleks. Do analizy stosuje się specyficzne znakowanie w celu określenia populacji przeciwciał.
- Immunofluorescencja to technika oparta na zdolności mikroorganizmu do wydzielania się, jeśli we krwi obecne są przeciwciała.
- Immunoblotting to wysoce dokładna nowoczesna metoda diagnostyczna. Dzięki tej diagnostyce określa się zarówno obecność, jak i rodzaj przeciwciał, co pomaga wyjaśnić stadium choroby. Immunoblotting jest szczególnie zalecany w przypadku kiły bezobjawowej.
- Metoda reakcji serologicznej jest jednym z najczęstszych testów. Stosuje się ją w celach profilaktycznych, do diagnozy na każdym etapie wysypki kiłowej, do potwierdzenia wyzdrowienia, do monitorowania leczenia itp. Test opiera się na strukturze antygenowej patogenu. Test opiera się na strukturze antygenowej patogenu.
- Reakcja Wassermanna z wiązaniem dopełniacza jest standardowym testem serologicznym, który ma ponad sto lat. Wyniki zależą od stadium wysypki kiłowej: na etapie wysypki kiłowej wyniki są najbardziej prawdopodobne. Etapy początkowe i trzeciorzędowe często dają wątpliwe wyniki.
- Test adhezji immunologicznej – oparty na interakcji między czynnikiem wywołującym chorobę a surowicą ludzką. Jeśli pacjent ma kiłę, układ receptorów krętkowych adsorbuje się na powierzchni erytrocytów. Powstaje typowa, łatwa do zidentyfikowania zawiesina. Metoda jest złożona i nie zawsze wiarygodna.
- Reakcja hemaglutynacji – możliwa tylko wtedy, gdy wytworzyły się przeciwciała. Test jest bardzo dokładny i czuły, dlatego jest szeroko stosowany.
- PCR to technika reakcji łańcuchowej polimerazy oparta na wykrywaniu cząsteczek kwasu nukleinowego mikroorganizmu. Jest to jedna z odmian badań genetyki molekularnej.
Laboratoryjne określenie choroby jest dość skomplikowane. Interpretacji wyników dokonuje tylko lekarz prowadzący.
Diagnostyka instrumentalna ma na celu ocenę stanu narządów wewnętrznych i ośrodkowego układu nerwowego oraz wykrycie powikłań.
Zasadniczo nie jest trudno odróżnić wysypkę kiłową od innych patologii skóry: wysypki nie powodują żadnego dyskomfortu, ponieważ nie występuje pieczenie, swędzenie, łuszczenie i objawy zapalne. Główne elementy wysypki charakteryzują się okrągłością, równymi konturami, a ich struktura jest podatna na polimorfizm. Jeśli naciśniesz miejsce, staje się jaśniejsze, ale potem znów staje się czerwono-różowe. W ciągu dnia może powstać około tuzina nowych elementów. Nie wystają ponad powierzchnię skóry, nie mają różnic strukturalnych, ale nie mają tendencji do zlewania się.
Diagnostyka różnicowa
Diagnostykę różnicową przeprowadza się, gdy istnieją wątpliwości co do wstępnej diagnozy. Chorobę odróżnia się od podobnych patologii:
- Toksyczna postać zapalenia skóry (wysypka ma tendencję do zlewania się, występuje świąd);
- Różowy porost (symetryczne plamy pojawiające się po pierwotnej blaszce macierzystej);
- Reakcja alergiczna (tradycyjna wysypka alergiczna, świąd i łuszczenie się skóry);
- Ukąszenia pcheł, wszy itp.;
- Różyczka (wysypka obejmuje całe ciało, łącznie z twarzą i szyją, znika po trzech dniach);
- Odra (plamki mają tendencję do zlewania się, są nierównej średnicy, towarzyszą im objawy ze strony układu oddechowego i zatrucia);
- Dur plamisty (charakterystyczny objaw - po posmarowaniu wysypki roztworem jodu obserwuje się jej ciemnienie).
Leczenie wysypka syfilityczna
Leczenie wysypki kiłowej obejmuje ogólną terapię podstawowej patologii - kiły. Choroba ta jest uleczalna w niemal wszystkich stadiach - chociaż w ciężkich przypadkach mogą nadal występować negatywne konsekwencje choroby. Wybór leków jest zawsze indywidualny i zależy od stadium i ciężkości patologii, obecności powikłań. Głównymi lekami są antybiotyki:
- Makrolidy (erytromycyna, midekamycyna);
- Tetracykliny (Tetracyklina);
- Streptomycyna, Cyprofloksacyna;
- Fluorochinolony (Ofloksacyna);
- Azytromycyna.
W skomplikowanych przypadkach leczenie może trwać kilka lat, z powtarzającymi się cyklami terapii antybiotykowej i okresowym monitorowaniem dynamiki wyleczenia. Gdy dotknięty jest układ nerwowy, same antybiotyki nie wystarczają: przepisuje się leki zawierające bizmut lub arsen, takie jak Myarsenol, Biyoquinol, Novarsenol.
Jeśli u pacjentki w ciąży zostanie wykryta wysypka kiłowa, stosuje się dwa cykle leczenia – stacjonarny i ambulatoryjny. Zazwyczaj takie leczenie trwa 5-6 miesięcy i obejmuje domięśniowe podawanie antybiotyków penicylinowych – w szczególności oksacyliny, bicyliny, ampicyliny, doksacyliny. Schemat obejmuje również podawanie leków przeciwhistaminowych.
Oprócz terapii antybiotykowej pacjentom przepisuje się kompleksy multiwitaminowe, leki biostymulujące, leki immunomodulujące, zabiegi naświetlania promieniowaniem ultrafioletowym.
Pyrogenal, Prodigiosan są stosowane w celu stymulacji przepływu krwi i limfy. Jeśli wysypka kiłowa jest powikłana wrzodami, wykonuje się leczenie roztworem benzylopenicyliny z Dimexidem, maścią acetaminą. Do leczenia błon śluzowych stosuje się furacylinę, gramicydynę, kwas borowy. Mężczyźni leczą penisa takimi środkami jak Sulema, a cewkę moczową smaruje się preparatami Protargol, Gibitan. Kobiety robią spryski roztworami nadmanganianu potasu, zewnętrzne narządy płciowe leczy się Sulema.
Leki i schematy leczenia wysypki kiłowej
Terapia ambulatoryjna najczęściej wiąże się ze stosowaniem następujących schematów leczenia:
- Retarpene lub Extencillin 2,4 mln IU in/m raz w tygodniu. Czas trwania leczenia wynosi 4 tygodnie (cztery zastrzyki). Lub Bicillin-1 2,4 mln IU/m raz co pięć dni. Kurs będzie wymagał 5 zastrzyków.
- Bicillin-3 w dawce 2,4 miliona jednostek lub Bicillin-5 w dawce 1,5 miliona jednostek domięśniowo, dwa razy w tygodniu. Liczba zastrzyków wynosi 10-12.
- Penicylina nowokainowa sól 600 tys. j.m. dwa razy dziennie lub Penicylina prokainowa v/m raz dziennie 1,2 mln j.m., przez 20-28 dni, co zależy od czasu trwania choroby zakaźnej.
Leczenie stacjonarne może być realizowane za pomocą następujących schematów antybiotykoterapii:
- Sól sodowa benzylopenicyliny 1 mln j./m 4 razy dziennie w odstępie 6 godzin, przez 20-28 dni.
- Sól sodowa benzylopenicyliny 1 milion jednostek 4 razy dziennie domięśniowo przez 7-10 dni z dalszym stosowaniem terapii ambulatoryjnej Retarpen lub Extencillin 2,4 miliona jednostek (dwa zastrzyki w odstępie tygodniowym).
Pół godziny przed pierwszym zastrzykiem antybiotyku, pacjentowi podaje się lek przeciwhistaminowy - na przykład Diazolin, Dimedrol, Suprastin itp.
Leczenie nie jest prowadzone wszystkimi antybiotykami na raz: lekarz indywidualnie dobiera te leki, które są najbardziej odpowiednie dla pacjenta, biorąc pod uwagę ich tolerancję i skuteczność. Pacjenci z kiłą, z procesami alergicznymi, takimi jak astma oskrzelowa, katar sienny itp. wymagają specjalnego podejścia do leczenia.
Bicillin nie jest podawany osobom cierpiącym na nadciśnienie, choroby układu pokarmowego lub hormonalnego, narządów krwiotwórczych, a także gruźlicę i zawał mięśnia sercowego. Osłabionym pacjentom, osobom starszym od 55 roku życia i dzieciom nie podaje się pojedynczej dawki przekraczającej 1,2 miliona jednostek.
Cefalosporyna trzeciej generacji, Ceftriakson, jest często lekiem rezerwowym w leczeniu wysypki kiłowej. Jego mechanizm działania jest podobny do penicyliny: zakłóca syntezę ściany komórkowej patogennego mikroorganizmu.
W leczeniu kiły powszechnie stosuje się leki wstrzykiwane. Tabletki (antybiotyki) są rzadko przepisywane, głównie ze względu na ich niższą skuteczność. [ 6 ]
Zapobieganie
Zapobieganie wysypce kiłowej jest generalnie takie samo jak w przypadku kiły lub innych patologii wenerycznych. Polega na monitorowaniu stanu zdrowia pacjentów po wyleczeniu, rejestrowaniu wszystkich wykrytych przypadków choroby. Po zakończeniu terapii kiły pacjenci są umieszczani w rejestracji ambulatoryjnej w placówce polikliniki: każde stadium choroby implikuje inny termin rozliczeniowy, który jest jasno zdefiniowany i oznaczony w przepisach medycznych. Aby zapobiec dalszemu rozprzestrzenianiu się czynnika zakaźnego, brane są pod uwagę wszystkie stosunki seksualne pacjenta. Obowiązkowe jest przeprowadzenie leczenia profilaktycznego osób, które miały bliski kontakt z osobą chorą. W trakcie trwania terapii wszystkim pacjentom zabrania się aktywności seksualnej i oddawania krwi.
Gdy wykryty zostanie przypadek kiły, lekarz przepisuje leczenie zarówno pacjentowi, jak i jego partnerowi seksualnemu, niezależnie od obecności wysypki lub innych objawów kiły. Powodem tego jest to, że czynnik chorobotwórczy pozostaje w organizmie partnera, co może prowadzić do nawrotu zakażenia - nawet jeśli infekcja jest utajona.
Indywidualne metody zapobiegania obejmują stosowanie barierowych metod antykoncepcji podczas wszystkich stosunków seksualnych. Zaleca się stabilne życie seksualne z jednym stałym partnerem.
Jeśli u któregokolwiek z partnerów pojawią się jakiekolwiek podejrzane objawy, należy natychmiast udać się do lekarza w celu postawienia diagnozy, nie czekając na pojawienie się oczywistych objawów choroby - w szczególności wysypki kiłowej. Wczesna diagnoza i leczenie są kluczem do skutecznego i szybkiego wyleczenia, bez rozwoju niekorzystnych skutków zdrowotnych.
Prognoza
Rokowanie choroby zależy bezpośrednio od etapu, na którym rozpoczęto leczenie. Ważną rolę odgrywa to, kiedy pacjent zwrócił się o pomoc lekarską, jak dokładnie stosował się do zaleceń lekarza. Jeśli wysypka kiłowa zostanie zdiagnozowana natychmiast po jej wystąpieniu, gdy infekcja nie zdążyła jeszcze znacząco uszkodzić organizmu i nie spowodowała nieodwracalnych uszkodzeń – w szczególności w odniesieniu do ośrodkowego układu nerwowego – wówczas można spodziewać się korzystnego wyniku leczenia.
Kompleksowa terapia z zastosowaniem nowoczesnych leków i technik antybakteryjnych, u prawie wszystkich pacjentów kończy się całkowitym wyzdrowieniem, laboratoryjnym potwierdzeniem wyleczenia i zapobieganiem późnym nawrotom choroby.
Jeśli wysypka kiłowa została wykryta u kobiety w czasie ciąży, rokowanie może być skomplikowane w zależności od wieku ciążowego i stanu wewnątrzmacicznego przyszłego dziecka. Jeśli patologia została wykryta w pierwszym trymestrze, a leczenie było pilne i kompetentne, pacjentka ma wszelkie szanse na urodzenie i urodzenie zdrowego dziecka. Jeśli u niemowlęcia zostanie zdiagnozowana wrodzona postać choroby, to rokowanie pozytywne można powiedzieć tylko wtedy, gdy zostanie przepisana odpowiednia terapia przeciwkiłowa pod ścisłym nadzorem lekarza.
Późne stadia kiły są trudniejsze do leczenia, ponieważ często możliwe jest jedynie wstrzymanie procesu chorobowego, bez możliwości przywrócenia stanu i funkcji zajętych narządów.
Rokowanie w tej sytuacji jest porównywalne z każdą patologią stopniową: wczesne rozpoznanie choroby oznacza szybsze, łatwiejsze leczenie. Zaniedbane przypadki są trudne do wyleczenia, ze zwiększonym prawdopodobieństwem rozwoju niekorzystnych następstw. Kiła wtórna to stadium, w którym występuje wysypka kiłowa - na tym etapie zdecydowanej większości pacjentów udaje się całkowicie wyeliminować chorobę.

