Ekspert medyczny artykułu
Nowe publikacje
Zwężenie zastawki aortalnej
Last reviewed: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
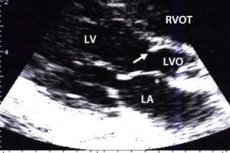
W przeroście i innych ubytkach mięśnia sercowego w okolicy przegrody międzykomorowej upośledzony jest transport krwi do aorty. Obszar ten poprzedza okolicę zastawki aortalnej, więc to zwężenie charakteryzuje się jako podaortalne zwężenie drogi odpływu. U pacjentów w momencie skurczu lewej komory występuje niedrożność, która uniemożliwia przepływ krwi, co objawia się zawrotami głowy, zaburzeniami świadomości i oddychania. Leczenie może być zachowawcze lub chirurgiczne, w zależności od postaci i obrazu klinicznego choroby.
Idiopatyczne przerostowe zwężenie podaortalne
Jeżeli nie można ustalić przyczyn zwężenia podaortalnego ani nie można znaleźć związku między rozwojem patologii a czynnikami uszkadzającymi i dziedzicznymi, wówczas taką chorobę nazywa się idiopatyczną.
Termin ten stosuje się do zwężenia wywołanego przez nieokreślone przyczyny lub zwężenia samoistnego.
Mówiąc o przerostowym zwężeniu podaortalnym, mamy na myśli nieprawidłowy rozrost miofibryli, który może objawiać się w następujących postaciach:
- Zwężenie przerostowe pierścieniowe (wygląda jak kołnierz pokrywający kanał);
- Zwężenie przerostowe półksiężycowate (ma kształt grzbietu na przegrodzie lub płatku zastawki mitralnej);
- Zwężenie kanału (dotknięta zostaje cała droga odpływu lewej komory).
Warianty anatomiczne
Istnieje spektrum wariantów podzastawkowego zwężenia aorty występujących w izolacji lub w połączeniu z innymi. Są to następujące:
- Cienka, dyskretna błona: najczęstsza zmiana
- Grzbiet mięśniowo-włóknisty.
- Rozlane włókniste, mięśniowe, tunelowate zwężenie drogi odpływu lewej komory (LVOT). [ 1 ], [ 2 ]
- Dodatkowa lub nieprawidłowa tkanka zastawki mitralnej
U większości pacjentów niedrożność jest spowodowana błoną przyczepioną do przegrody międzykomorowej lub obejmującą drogę odpływu lewej komory. [ 3 ], [ 4 ], [ 5 ] Jej położenie może być dowolne, od miejsca bezpośrednio pod zastawką aorty do lewej komory. Należy zauważyć, że podstawa płatów zastawki aorty jest zaangażowana w tę tkankę podaortalną, co ogranicza ruchomość i rozszerza drogę odpływu lewej komory.
Epidemiologia
Podzastawkowe zwężenie aorty jest rzadką chorobą występującą u niemowląt i noworodków, ale jest drugim najczęściej występującym typem zwężenia aorty. Jest odpowiedzialne za około 1% wszystkich wrodzonych wad serca (8 na 10 000 noworodków) i 15% do 20% wszystkich stałych zmian obturacyjnych drogi odpływu lewej komory.
U dzieci z wrodzonym zwężeniem aorty występuje od 10 do 14% przypadków zwężenia aorty podzastawkowego. Występuje częściej u chłopców i waha się od 65% do 75% przypadków, [ 6 ], [ 7 ], przy czym stosunek mężczyzn do kobiet wynosi 2:1. Częstość występowania zwężenia aorty podzastawkowego wynosi 6,5% wszystkich wrodzonych wad serca u dorosłych. [ 8 ]
Zwężenie aorty jednozastawkowej wiąże się z innymi wadami serca w 50–65% przypadków. [ 9 ] W raporcie obejmującym 35 pacjentów stwierdzono współistniejące zmiany.
- Ubytek przegrody międzykomorowej (VSD) (20%)
- Otwarty przewód tętniczy (34%)
- Zwężenie płuc (9%)
- Zwężenie aorty (23%)
- Różne inne zmiany (14%)
Spośród wszystkich niedrożności drogi odpływu z lewej komory, zwężenie podaortalne występuje w około 10-30% przypadków.
Zauważono, że problem ten częściej występuje u mężczyzn (półtora do dwóch razy częściej niż u kobiet).
W większości przypadków towarzyszącymi patologiami są:
- Zastawka aortalna dwupłatkowa;
- Zwężenie zastawki aortalnej;
- Zwężenie aorty;
- Otwarty przewód tętniczy;
- Ubytek przegrody międzykomorowej;
- Czwórka Fallota;
- Pełna komunikacja przedsionkowo-komorowa.
Około 20-80% pacjentów z wrodzonym zwężeniem podaortalnym ma współistniejącą wrodzoną wadę serca, a u 50% diagnozuje się narastającą niewydolność zastawki aortalnej, która jest związana z nieprawidłowościami hemodynamicznymi. Ponadto zwężenie podaortalne może być jednym z objawów zespołu Schona.
Wrodzone izolowane zwężenie zastawki aortalnej jest rzadką diagnozą u noworodków i dzieci w pierwszym roku życia. W starszym wieku patologia może istnieć w stanie utajonym przez wiele lat. Jednak po 30. roku życia wrodzone zwężenie podaortalne jest praktycznie rzadkie. [ 10 ]
Przyczyny zwężenie podaortalne
Do rozwoju stałej stenozy podzastawkowej aorty przyczynia się wiele mechanizmów, takich jak czynniki genetyczne, nieprawidłowości hemodynamiczne obserwowane w innych zmianach kardiologicznych lub podstawowa morfologia drogi odpływu lewej komory, która zwiększa turbulencje w drodze odpływu. [ 11 ] Różne wady (głównie wrodzone) mogą powodować rozwój stenozy podzastawkowej aorty. W szczególności takie wady mogą obejmować:
- Nieprawidłowe przyleganie przedniego płatka zastawki mitralnej do błony międzykomorowej, nieprawidłowości zastawki mitralnej lub struny głosowej;
- Pogrubienie, zgrubienie zastawki mitralnej z powstaniem przeszkody mechanicznej;
- Izolowane rozbieżności przedniego płatka zastawki mitralnej z strunami strunowymi;
- Krzywizna zastawki mitralnej w kształcie spadochronu;
- Przerost mięśniówki drogi odpływu lewej komory;
- Włókniste zgrubienie poniżej zastawki aorty, obejmujące krążenie krwi w obrębie drogi odpływu z lewej komory itd.
Zmiany patologiczne mogą dotyczyć zarówno struktur podzastawkowych zastawki aorty, jak i pobliskich elementów anatomicznych (np. zastawki mitralnej). [ 12 ]
Czynniki ryzyka
Głównym czynnikiem rozwoju podaortalnego zwężenia jest zaburzenie genetyczne. Dziedziczne formy choroby są związane z niedoborem w tworzeniu białek skurczu mięśnia sercowego. Idiopatyczne samoistne podaortalne zwężenie nie jest rzadkością.
W większości przypadków specjaliści wymieniają następujące czynniki prowokujące:
- Przerost przegrody międzykomorowej;
- Zaburzenia metaboliczne, w tym cukrzyca, tyreotoksykoza, otyłość i amyloidoza;
- Leczenie chemioterapią;
- Stosowanie środków anabolicznych, narkotyków;
- Choroby tkanki łącznej;
- Patologie zakaźne bakteryjne i wirusowe;
- Przewlekłe uzależnienie od alkoholu;
- Narażenie na promieniowanie, w tym leczenie radiacyjne;
- Zespół serca sportowego.
Zwężenie podaortalne spowodowane przerostem przegrody międzykomorowej prowadzi do trwałej niewydolności krążenia. W momencie aktywności skurczowej krew jest transportowana między płatkiem zastawki a przegrodą. Z powodu niewystarczającego ciśnienia dochodzi do większego nakładania się zastawki mitralnej na drogę odpływu lewej komory. W rezultacie do aorty nie dopływa wystarczająca ilość krwi, odpływ płucny jest utrudniony, rozwija się niedobór serca i mózgu oraz rozwija się arytmia.
Patogeneza
Wrodzone zwężenie podzastawkowe zastawki aortalnej wiąże się ze zmianami strukturalnymi w przestrzeni podzastawkowej zastawki aortalnej lub z wadami rozwojowymi pobliskich struktur, np. zastawki mitralnej.
Zwężenie błoniaste przepony może być spowodowane obecnością okrągłej włóknistej błony z otworami w lewej komorowej drodze odpływu lub włóknistej bruzdy, która zmniejsza ponad połowę lewej komory drogi odpływu. Otwór błoniasty może mieć wielkość 5-15 mm. W większości przypadków błona jest zlokalizowana bezpośrednio pod włóknistym pierścieniem zastawki aortalnej lub nieznacznie poniżej i jest przymocowana wzdłuż podstawy przedniego płatka zastawki mitralnej do przegrody międzykomorowej poniżej prawego płatka wieńcowego lub niewieńcowego.
Zwężenie podzastawkowe aorty objawia się włóknistym pogrubieniem typu zastawkowego, umiejscowionym 5-20 mm poniżej zastawki aorty.
Włóknisto-mięśniowe zwężenie podaortalne to osobliwe zgrubienie, podobne do „kołnierza”, zlokalizowane 10-30 mm poniżej zastawki aortalnej, w kontakcie z przednim płatkiem zastawki mitralnej, „obejmujące” drogę odpływu lewej komory jak półksiężycowaty wałek. Zwężenie może być dość długie, do 20-30 mm. Patologię często wykrywa się na tle hipoplazji włóknistego pierścienia zastawki i zmian w bocznej części płatów zastawki.
Najbardziej wyrazistym typem tej patologii jest tunelowate podzastawkowe zwężenie zastawki aortalnej, które charakteryzuje się intensywnymi zmianami przerostowymi w mięśniówce drogi odpływu lewej komory. W wyniku tego powstaje włóknisto-mięśniowy tunel o długości 10-30 mm. Jego światło jest zwężone, co wiąże się z gęstym uwarstwieniem włóknistym. Mięśniówka lewej komory jest przerośnięta, występuje niedokrwienie podwsierdziowe, włóknienie, niekiedy znaczny przerost przegrody międzykomorowej (w porównaniu do tylnej ściany lewej komory) i obserwuje się histologicznie zdezorientowane włókna mięśniowe. [ 13 ]
Objawy zwężenie podaortalne
Nasilenie i intensywność obrazu klinicznego zależą od stopnia zwężenia przewodu pokarmowego. Najczęściej odnotowuje się następujące pierwsze objawy:
- Okresowe epizody zaburzeń świadomości, półomdlenia i omdlenia;
- Duszność;
- Ból w klatce piersiowej (epizodyczny lub stały);
- Zaburzenia rytmu serca;
- Tachykardia, kołatanie serca;
- Zawrót głowy.
Symptomatologia wzrasta na tle wysiłku fizycznego, przejadania się, spożywania alkoholu, pobudzenia, strachu, nagłej zmiany pozycji ciała. Ból serca jest podobny do dławicy piersiowej, ale w zwężeniu podaortalnym przyjmowanie azotanów (nitrogliceryny) nie łagodzi, ale nasila ból.
Z czasem patologia się pogłębia. W trakcie badania lekarskiego stwierdza się lewostronne przemieszczenie drżenia wierzchołkowego, jego rozwidlenie lub wzmocnienie. W okolicy tętnic szyjnych tętno jest dwufalowe (dykrotyczne), podatne na szybki wzrost. Z powodu wzrostu ciśnienia żylnego naczynia szyjne ulegają rozszerzeniu, kończyny dolne puchną, dochodzi do gromadzenia się płynu w jamie brzusznej (wodobrzusze) i w jamie opłucnej (wodobrzusze).
Szmer serca osłuchuje się w chwili skurczu nad wierzchołkiem, jego głośność wzrasta w pozycji stojącej, przy wdechu i podczas wstrzymywania oddechu. [ 14 ]
Komplikacje i konsekwencje
Specjaliści wyróżniają kilka charakterystycznych wariantów przebiegu zwężenia podaortalnego:
- W przebiegu łagodnym chorzy czują się dobrze, a badania diagnostyczne nie wykazują oczywistych zaburzeń hemodynamicznych.
- Przy złożonym, postępującym przebiegu chorzy zauważają narastające osłabienie, narastający ból serca, pojawienie się duszności spoczynkowej, okresowe omdlenia.
- W stadium terminalnym rozwija się ciężka niewydolność krążenia.
Do najczęstszych powikłań należą:
- Napad kołatania serca (tachykardia);
- Skurcze dodatkowe;
- Migotanie przedsionków i zagrażający zator mózgowy;
- Nagły zawał serca.
Diagnostyka zwężenie podaortalne
Na wstępnym etapie diagnostycznym ocenia się symptomatologię, wykonuje się palpację i opukiwanie strefy serca i naczyń szyjnych. W zwężeniu podaortalnym można wykryć opukowe poszerzenie granic serca w lewo z powodu przerostu lewej komory, a także palpację - rozmycie drżenia wierzchołkowego. Palpacja może ujawnić drżenie skurczowe u podstawy serca z kontynuacją wzdłuż tętnic szyjnych.
Osłuchiwanie ujawnia:
- W drugiej przestrzeni międzyżebrowej po prawej stronie dominuje gruby szmer skurczowy, promieniujący do tętnic szyjnych;
- Szmer rozkurczowy zastawki aorty.
Zalecane są następujące badania: koagulogram, liczba płytek krwi w celu przewidzenia ryzyka krwawienia okołooperacyjnego i ilości utraconej krwi. Ponadto wykonuje się badanie hematologiczne w celu wykrycia anemii. [ 15 ]
Diagnostyka instrumentalna polega na wykorzystaniu takich technik jak:
- Zdjęcie rentgenowskie klatki piersiowej z określeniem wielkości serca (w zwężeniu podaortalnym serce jest powiększone, przyjmuje kształt kulisty);
- Elektrokardiografia (zwężeniu podzastawkowemu towarzyszą objawy przerostu mięśnia lewej komory, pojawienie się głębokich zębów Q, zmniejszenie odcinka ST, nieprawidłowość T w pierwszym standardowym odprowadzeniu, V5, V6; w drugim i trzecim odprowadzeniu stwierdza się poszerzenie odcinka P w wyniku powiększenia lewego przedsionka);
- Holter EKG (w celu wykrycia napadów tachykardii, migotania przedsionków, skurczów dodatkowych);
- USG (w przypadku zwężenia podaortalnego przegroda jest 1,25 razy grubsza od ściany lewej komory; występuje niewystarczająca pojemność lewej komory, zmniejszony przepływ krwi przez zastawkę aorty, zamknięcie tej ostatniej w połowie skurczu i poszerzenie jamy lewego przedsionka);
- Badanie serca (zmiany ciśnienia wdechowego w trakcie wstrzymania oddechu, wzrost ciśnienia rozkurczowego);
- Wentrykulografia, angiografia (ujawnia problem z przedostawaniem się krwi do aorty w czasie skurczu lewej komory).
Diagnostyka różnicowa
Diagnostykę różnicową w niektórych przypadkach przeprowadza się między wrodzonym zwężeniem podaortalnym a kardiomiopatią przerostową z upośledzonym odpływem z lewej komory. Uzyskane wyniki diagnostyczne odgrywają ważną rolę w wyborze kolejnych taktyk terapeutycznych.
Z kim się skontaktować?
Leczenie zwężenie podaortalne
Problem polega na tym, że interwencja chirurgiczna w przypadku zwężenia podaortalnego jest zawsze wysoce traumatyczna i wiąże się ze zwiększonym ryzykiem utraty życia, a leczenie zachowawcze nie zawsze przynosi oczekiwany efekt.
W celu zmniejszenia obciążenia serca i poprawy funkcji lewej komory można przepisać takie leki:
- β-blokery (anaprylina, ze stopniowym zwiększaniem dawki dobowej z 40 do 160 mg);
- Inhibitory kanału wapniowego (Isoptin);
- Leki przeciwarytmiczne (Cordarone).
W przypadku ryzyka wystąpienia powikłań zapalnych (np. zapalenia wsierdzia) może zostać zalecona antybiotykoterapia cefalosporynowa (Cefazolin) lub aminoglikozydowa (Amikacin). [ 16 ]
Poniższe powszechnie stosowane leki nie są zalecane w przypadku zwężenia podaortalnego:
- Leki moczopędne;
- Nitrogliceryna;
- Glikozydy nasercowe;
- Dopamina, Adrenalina;
- Leki rozszerzające naczynia krwionośne.
W przypadku poważnej, trwającej patologii i braku efektów leczenia zachowawczego, przy różnicach ciśnień w komorze i aorcie większych niż 50 mm Hg, lekarze mogą rozważać interwencję chirurgiczną, w szczególności:
- Proteza zastawki mitralnej w celu optymalizacji pracy komór;
- Mioektomia – wycięcie mięśnia sercowego w celu poprawy funkcji przegrody.
Spośród metod alternatywnych wiodącą rolę odgrywa wszczepienie rozrusznika serca lub kardiowertera.
Leczenie jest koniecznie uzupełniane zmianami w diecie pacjenta. Zalecane:
- Jedz często i małe posiłki, nie przejadając się;
- Wyeliminuj sól, tłuszcze zwierzęce, ostre przyprawy i zioła (aby poprawić układ naczyniowy);
- Ogranicz spożycie płynów do 800-1000 ml dziennie;
- Wyeliminuj napoje alkoholowe, napoje gazowane, kawę i mocną herbatę;
- W diecie należy preferować zupy wegetariańskie, kasze i duszone warzywa, gotowane ryby morskie, produkty mleczne, owoce, orzechy, zioła i jagody.
Kryteria i czas interwencji chirurgicznej w przypadku podzastawkowego zwężenia aorty są kontrowersyjne. Wczesna interwencja u tych pacjentów jest równoważona przez wysoką częstość nawrotów pooperacyjnych, późnych reoperacji i rozwoju niedomykalności aorty po udrożnieniu. [ 17 ], [ 18 ]
- U dzieci i młodzieży ze średnim gradientem Dopplera mniejszym niż 30 mm Hg i bez przerostu lewej komory leczenie podzastawkowego zwężenia aorty polega na nieinterwencji i monitorowaniu medycznym.
- U dzieci i młodzieży ze średnim gradientem dopplerowskim wynoszącym 50 mmHg lub więcej konieczne jest leczenie operacyjne.
- Dzieci i młodzież ze średnim gradientem Dopplera wynoszącym od 30 do 50 mm Hg mogą być brane pod uwagę przy interwencji chirurgicznej, jeśli mają objawową dusznicę bolesną, omdlenia lub duszność wysiłkową, jeśli są bezobjawowi, ale rozwijają się u nich zmiany w spoczynkowym lub wysiłkowym EKG, lub w starszym wieku. W momencie rozpoznania. [ 19 ]
- Samo zapobieganie niedomykalności aorty nie jest zazwyczaj kryterium interwencji chirurgicznej. Jednak postęp i pogorszenie niedomykalności w znacznym stopniu jest wskazaniem do interwencji chirurgicznej.
Zapobieganie
Dziedzicznym formom zwężenia podaortalnego nie można zapobiec, ale konieczne są działania profilaktyczne, aby zapobiec rozwojowi powikłań choroby. Przede wszystkim należy monitorować aktywność fizyczną, unikać przeciążeń, unikać treningu siłowego i innych ćwiczeń, które zwiększają ryzyko zmian przerostowych mięśnia sercowego.
Każde ćwiczenie zostanie anulowane w przypadku wykrycia następujących zmian:
- Wyraźna dysproporcja ciśnień w lewej komorze serca;
- Wyraźny przerost mięśnia sercowego;
- Arytmia komorowa lub nadkomorowa;
- Przypadki nagłej śmierci wśród bliskich krewnych (przyczyna zgonu może być nieustalona lub być wynikiem kardiomiopatii z przerostem).
W przypadku systematycznego osłabienia, zawrotów głowy, bólu przy wysiłku fizycznym, duszności, konieczna jest konsultacja lekarska. W przypadku predyspozycji dziedzicznych zaleca się coroczną diagnostykę profilaktyczną, w tym USG, elektrokardiografię i wentrykulografię. Pożądane jest przez całe życie przestrzeganie diety z ograniczeniem soli i tłuszczów zwierzęcych, a także diety frakcyjnej. Ważne jest stałe monitorowanie aktywności fizycznej, nie przeciążanie organizmu treningiem siłowym, ćwiczenia tylko pod nadzorem lekarza i trenera.
Działania profilaktyczne zapobiegające rozwojowi zwężenia podaortalnego są ściśle związane z zapobieganiem miażdżycy, reumatyzmowi i infekcyjnym zmianom zapalnym serca. Pacjenci z chorobami układu krążenia podlegają badaniom lekarskim, ponieważ wymagają regularnego monitorowania przez kardiologa i reumatologa.
Prognoza
Zwężenie podzastawkowe zastawki aortalnej jest czasami utajone, bez wyraźnych objawów, przez wiele lat. Gdy pojawiają się oczywiste objawy kliniczne, istnieje znaczny wzrost prawdopodobieństwa powikłań, w tym zgonu. Wśród głównych niekorzystnych objawów:
- Dusznica;
- Stan przedomdleniowy, omdlenie;
- Niewydolność lewej komory (w takich przypadkach pięcioletnie przeżycie wynosi zwykle od dwóch do pięciu lat).
Niemowlęta i dzieci należy regularnie monitorować (co 4–6 miesięcy), aby śledzić tempo postępu choroby, ponieważ podzastawkowe zwężenie aorty jest chorobą postępującą.
Przeżywalność pacjentów, którzy przeszli operację wycięcia błony podaortalnej, jest znakomita, jednak pacjenci ci muszą być monitorowani, ponieważ gradient drogi odpływu lewej komory powoli zwiększa się z czasem. Ważne jest długoterminowe monitorowanie pacjentów po operacji. Większość pacjentów będzie wymagała reoperacji w pewnym momencie swojego życia z powodu nawrotu. [ 20 ]
Niezależnymi czynnikami prognostycznymi zwiększonej częstości reoperacji są:
- Płeć żeńska
- Maksymalny natychmiastowy postęp gradientu LVOT w czasie
- Różnica między szczytowymi chwilowymi gradientami LVEF przed i po operacji
- Przedoperacyjny szczytowy chwilowy gradient lewej komory większy lub równy 80 mm Hg.
- Wiek powyżej 30 lat w momencie diagnozy
Wraz z rozwojem niewydolności lewej komory i szybką interwencją chirurgiczną, pięcioletnie przeżycie zgłaszane jest w ponad 80% przypadków, a dziesięcioletnie przeżycie w 70% przypadków. Skomplikowana stenoza podaortalna ma niekorzystne rokowanie.

