Ekspert medyczny artykułu
Nowe publikacje
Czerniak z przerzutami
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
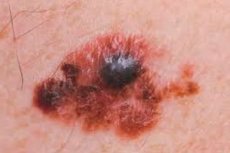
Ostatni (czwarty) etap jednej z najbardziej agresywnych form raka, kiedy głębokie warstwy skóry są już zaatakowane, a nowotwory wtórne rozprzestrzeniły się nie tylko do najbliższych węzłów chłonnych, ale także do węzłów dystalnych, diagnozuje się jako czerniaka przerzutowego. Jeśli zaatakowane są ważne narządy wewnętrzne, tylko cud może uratować pacjenta.
Co to jest?
Powierzchniowa warstwa skóry składa się z komórek zawierających melaninę, substancję pigmentacyjną nadającą nam piękną opaleniznę, wyjątkowy kolor włosów i oczu, a także niepowtarzalne znamiona i piegi na skórze.
Niekontrolowana, postępująca proliferacja melanocytów, występująca w określonym miejscu ciała, nie tylko na odsłoniętej skórze, ale także na błonach śluzowych, pod wpływem mutagennego działania promieni ultrafioletowych (których dawka jest indywidualna dla każdego) - to czerniak. Na początku procesu, kiedy najlepiej go leczyć, często wygląda jak nowy, zwykły płaski pieprzyk o nieregularnym kształcie i nie objawia się w żaden szczególny sposób. Dlatego czerniaka często wykrywa się w późniejszych stadiach, co prowadzi do rozczarowujących wyników.
Czy czerniak daje przerzuty? Tak, i to dość szybko. To właśnie zdolność do przerzutów jest cechą definiującą agresywność nowotworów złośliwych. W porównaniu do innych form raka skóry, które są uleczalne nawet w stosunkowo zaawansowanych stadiach, w przypadku czerniaka „opóźnienie jest jak śmierć”.
Epidemiologia
Spośród wszystkich nowotworów złośliwych czerniak stanowi jeden do czterech przypadków na sto. Mieszkańcy południowych krajów rasy kaukaskiej, którzy są stale narażeni na zwiększone naturalne nasłonecznienie, są bardziej narażeni na zachorowanie. Inne rodzaje raka skóry występują dziesięć razy częściej, ale czerniak przewyższa je agresywnością kilkakrotnie. Co roku na świecie umiera z powodu czerniaka około 50 tysięcy osób (według Światowej Organizacji Zdrowia).
Najwyższe wskaźniki zachorowań odnotowuje się wśród białych Australijczyków i Nowozelandczyków (23-29,8 przypadków na 100 000 mieszkańców). Wśród Europejczyków wskaźnik ten jest 2-3 razy niższy - około 10 wizyt podstawowych na 100 000 mieszkańców rocznie. Etniczni Afrykanie i Azjaci chorują na czerniaka 8-10 razy rzadziej niż przedstawiciele rasy białej, niezależnie od miejsca zamieszkania. Statystyki pokazują, że liczba zachorowań na złośliwe nowotwory skóry rośnie, w tym liczba pacjentów na planecie, u których zdiagnozowano czerniaka, która podwaja się co dekadę.
Czerniaka u dzieci diagnozuje się bardzo rzadko. Większość źródeł podaje, że najbardziej prawdopodobny wiek ujawnienia się czerniaka to 30-50 lat, statystyki medyczne Federacji Rosyjskiej wskazują, że większość ich pacjentów po raz pierwszy szukała pomocy w przypadku nowotworu po przekroczeniu półwiecza (w 2008 r. średni wiek osób, które po raz pierwszy szukały pomocy, wynosił 58,7 lat).
Ryzyko wystąpienia „czarnego raka skóry”, jak nazywany jest również czerniak, na skórze pozornie zdrowej i czystej jest w przybliżeniu równe prawdopodobieństwu złośliwości istniejących znamion.
Degeneracja melanocytów może wystąpić w dowolnym miejscu skóry, ale najczęstszą lokalizacją nowotworu jest skóra pleców u pacjentów płci męskiej, skóra piszczeli u pacjentów płci żeńskiej oraz twarz u pacjentów w podeszłym wieku. Pacjentki z czerniakiem skóry występują dwa razy częściej niż pacjenci płci męskiej.
Czerniak zawsze daje przerzuty do węzłów chłonnych, mówią statystyki, nie licząc początkowych stadiów, kiedy po prostu nie ma jeszcze przerzutów. To jest główny narząd docelowy. Następnie w około 60% przypadków przerzuty znajdują się w skórze.
Częstość występowania zmian przerzutowych do narządów wewnętrznych przedstawia się następująco: płuca (około 36%), wątroba (około jednej trzeciej przypadków, nazywana niekiedy pierwszym narządem docelowym), mózg - jedna piąta przypadków czerniaka wtórnego; tkanka kostna - do 17%; przewód pokarmowy - nie więcej niż 9%.
Przyczyny czerniak z przerzutami
Promienie ultrafioletowe stymulują produkcję melatoniny. Nadmierna ekspozycja na promieniowanie jest obwiniana za występowanie mutacji w melanocytach, uruchamiając proces ich niekontrolowanego wzrostu i reprodukcji.
Ważne może być również pochodzenie promieniowania ultrafioletowego. Naturalne światło słoneczne (zazwyczaj oparzenia) może wywołać rozwój czerniaka. W tym przypadku niebezpieczny jest czynnik ilościowy. Sztuczne promienie ultrafioletowe, zwłaszcza te uzyskane w każdym nowoczesnym i pozycjonowanym jako bezpieczne solarium, niezależnie od czasu ekspozycji, zwiększają ryzyko zachorowania na czerniaka o 74%. Do takiego wniosku doszli amerykańscy onkolodzy z Minnesoty na podstawie wyników trzyletniego badania. Stwierdzili, że czerniak rozwija się 2,5-3 razy częściej u miłośników solarium niż u osób, które nigdy ich nie odwiedzały.
Do grupy ryzyka zaliczają się osoby o jasnej karnacji – blondyni, albinosy, rudzi. Ostrożność powinny zachować osoby, u których w rodzinie występował czerniak lub wiele znamion na ciele. Zwiększone ryzyko zachorowania na ten nowotwór wiąże się z dziedzicznym zaburzeniem aktywności genu, który hamuje zmiany nowotworowe w komórkach.
Znamię barwnikowe już obecne na skórze jest niebezpieczne pod względem transformacji złośliwej: olbrzymie, złożone, graniczne, niebieskie. Również znamię Oty, melanoza Dubreuila, kserodermia barwnikowa stanowią niebezpieczeństwo melanogenne.
Czynniki ryzyka rozwoju złośliwego rozrostu melanocytów obejmują zamieszkiwanie na obszarach o wysokim poziomie radioaktywności lub nasłonecznienia, pracę w niebezpiecznych gałęziach przemysłu, okresowe lub nawet pojedyncze oparzenia słoneczne powodujące powstawanie pęcherzy, urazy znamion i zaburzenia metaboliczne.
Każda z wyżej wymienionych przyczyn, często w połączeniu, może wywołać patogenezę pojawienia się atypowych melanocytów i ich hiperproliferację. Większość pacjentów z czerniakiem, zwłaszcza w stadium przerzutowym, ma naruszenie normalnej sekwencji kaskady sygnałowej genu BRAF, ale nie wszyscy. Nie jest to jedyny cel molekularny w patogenezie czerniaka. Inne nie zostały jeszcze zidentyfikowane, ale w tym celu podejmowane są znaczne wysiłki.
Mechanizm złośliwości istniejących znamion obejmuje zarówno czynniki dziedziczne, jak i zewnętrzne – nadmierne nasłonecznienie, uraz itp.
W patogenezie czerniaka wyróżnia się dwie główne fazy – powierzchowną lub poziomą, gdy rozprzestrzenianie się następuje wzdłuż tej samej płaszczyzny co powierzchnia skóry, w nabłonku, oraz pionową, gdy guz zaczyna rosnąć do wewnątrz, w głębokie warstwy skóry i podskórną warstwę tłuszczu. Przerzuty pojawiają się, gdy proces przechodzi do fazy rozprzestrzeniania się pionowego i dociera do naczyń limfatycznych i krwionośnych. Komórki nowotworowe są przenoszone przez przepływ limfy do pobliskich, a później – do odległych węzłów chłonnych, a wraz z przepływem krwi docierają nawet do odległych narządów życiowych. Czerniak z wieloma przerzutami nie tylko do dystalnych węzłów chłonnych, ale także do narządów wewnętrznych ma najbardziej niekorzystne rokowanie. Główną przyczyną rozpoznania „czerniaka przerzutowego” jest późne rozpoznanie. Odzwierciedla ono głęboko zaniedbany proces.
Przerzuty po usunięciu czerniaka najczęściej wykrywane są w pierwszym roku. Zdarza się jednak, że przerzuty pojawiają się znacznie później. Proces przerzutowania nie został jeszcze w pełni zbadany, ale wiadomo, że nawet po przeniknięciu z łożyska naczyniowego do narządu docelowego zdegenerowane komórki i ich konglomeraty mogą przez długi czas pozostawać w stanie klinicznie niewykrywalnym i niespodziewanie ujawnić swoją obecność, wiele lat później.
Im więcej czasu minęło od radykalnego leczenia, tym niższe jest szacowane ryzyko przerzutów. Po siedmiu latach osiąga ono minimum. Istnieją jednak przypadki późnych przerzutów (po dziesięcioletnim okresie bez nawrotów). Znany jest wyjątkowy przypadek guza wtórnego pojawiającego się 24 lata po usunięciu guza pierwotnego.
Na jakim etapie czerniak daje przerzuty?
Lekarze wyróżniają pięć głównych stadiów czerniaka (0-IV), dodatkowo wyróżniają stadia pośrednie, które biorą pod uwagę grubość, szybkość podziału komórek w zmianie, obecność owrzodzeń i różne rodzaje przerzutów.
W trzecim stadium czerniaka wtórne formacje są już wykrywane w węzłach chłonnych, naczyniach i/lub obszarach skóry (satelitach) najbliżej niego. W stadiach IIIA i IIIB obecność zmienionych komórek można określić jedynie za pomocą mikroskopii rozmazu i nakłutej chłonki, w stadiach IIIC i IIID powiększenie regionalnych węzłów chłonnych określa się palpacyjnie, a zmiany skórne określa się za pomocą badania wzrokowego.
Stopień IV odpowiada pojawieniu się wyczuwalnych guzów wtórnych przynajmniej w węzłach chłonnych zlokalizowanych w pewnej odległości od ogniska pierwotnego. Na tym etapie mogą być dotknięte wszelkie odległe obszary skóry i tkanki mięśniowej, a także narządy wewnętrzne. Najbardziej typowymi miejscami są płuca, wątroba, mózg, kości. Rozpoznanie czerniaka przerzutowego stawia się, gdy zostaną wykryte przerzuty.
W początkowym (in situ), pierwszym i drugim stadium czerniaka jego rozprzestrzeniania się na najbliższą skórę i węzły chłonne nie można wykryć nawet za pomocą mikroskopii. Jednak współczesna koncepcja onkologiczna sugeruje, że wraz z pojawieniem się złośliwego guza istnieje niemal natychmiastowe prawdopodobieństwo przerzutu. Zmodyfikowane komórki stale odrywają się od pierwotnej formacji i są wysyłane w nowe miejsca drogą limfogenną (krwiopochodną), zatrzymują się i rosną, tworząc przerzuty. Proces ten jest dość złożony, komórki w łożysku naczyniowym oddziałują ze sobą, innymi czynnikami, a większość z nich obumiera, nie przekształcając się w przerzut. Na początku przerzuty występują powoli i niezauważalnie, ale w przypadku czerniaka, który rozprzestrzenił się na głębokość większą niż 1 mm, a to odpowiada tylko drugiemu stadium, istnieje już ryzyko wykrycia wtórnych guzów jakiś czas po jego usunięciu.
Nowotwór ten najczęściej klasyfikuje się według klasyfikacji TNM opracowanej przez Amerykańskie Towarzystwo Walki z Rakiem, która dzieli się na trzy kategorie:
- T (tumor translation: tumor) – odzwierciedla głębokość rozprzestrzeniania się procesu, obecność (brak) uszkodzeń powierzchni, szybkość podziału jąder komórek zmodyfikowanych (czerniak przerzutowy kodowany jest jako T3-T4 z dodanymi literami);
- N (Node Lymph – węzeł chłonny) – odzwierciedla obecność zmian w węzłach chłonnych, indeks cyfrowy wskazuje ich liczbę, indeks literowy, w szczególności b, wskazuje, że limfadenopatia jest wyczuwalna lub nawet widoczna gołym okiem;
- M (przerzuty) – przerzuty odległe (obecne przerzuty M1, M0 – nie wykryto przerzutów).
Melanoma atakuje przede wszystkim węzły chłonne położone blisko siebie, tzw. węzły wartownicze. Na etapie wczesnych przerzutów są one usuwane; ten etap choroby jest prognostycznie stosunkowo korzystny.
Przerzut do skóry zlokalizowany w odległości nie większej niż 2 cm od guza macierzystego nazywa się satelitą. Zazwyczaj jest ich kilka, są skupiskami komórek nowotworowych (określanymi pod mikroskopem) lub wyglądają jak małe lub duże guzki. Wtórne nowotwory na skórze zlokalizowane poza strefą dwucentymetrową nazywane są przerzutami przejściowymi. Przerzuty do skóry, zwłaszcza przerzutowe, uważane są za niekorzystny objaw, podobnie jak do narządów wewnętrznych.
 [ 9 ]
[ 9 ]
Objawy czerniak z przerzutami
Aby uniknąć diagnozy „czerniaka przerzutowego”, należy okresowo badać znamiona na ciele i jeśli którekolwiek z nich budzi wątpliwości co do jego łagodności, należy udać się do dermatologa-onkologa.
Pierwszymi objawami, które powinny Cię zaniepokoić, są zauważalne zwiększenie rozmiaru znamienia w płaszczyźnie skóry (ponad 5 mm) i/lub pionowo nad nim; asymetryczny kształt, nierówne, faliste brzegi; zauważalne zmiany kształtu i koloru - asymetryczne obszary odbarwione, kropki i obszary o różnych kolorach. Zwykle występuje więcej niż jeden niepokojący objaw; szybki wzrost oznacza, że znamię dodaje około milimetra miesięcznie w dowolnym kierunku.
Późniejsze objawy obejmują swędzenie w okolicy znamienia, zapalenie skóry wokół niego, depigmentację, wypadanie włosów, które wcześniej tam rosły, łuszczenie się powierzchni znamienia i pojawianie się na nim guzków.
Mokra, owrzodziała lub krwawiąca powierzchnia, taka jak ta, bez urazu, to niekorzystne objawy. Powierzchnia lakierowana bez wzoru skóry jest również niekorzystna, podobnie jak palpacyjne odczucie zmiany gęstości formacji.
Pojawienie się satelitów na powierzchni skóry otaczającej podejrzane znamię – pigmentowanych (w kolorze cielistym) guzków lub plamek, czyli przerzutów do pobliskiej skóry, wskazuje na to, że czerniak ma co najmniej IIIC stadium.
Melanoma może rozwijać się w kilku formach. Wyróżnia się następujące:
- najczęstszy (ponad 2/3 przypadków) - rozprzestrzeniający się powierzchownie, wyglądający jak brązowa, prawie płaska plama o nieregularnym kształcie i nierównomiernym zabarwieniu (ciemniejsze, cieliste różowoszare obszary), zlokalizowany częściej na tułowiu i kończynach; z czasem powierzchnia ciemnieje, staje się błyszcząca, łatwo ulega uszkodzeniom, krwawi, owrzodza; faza pozioma może trwać od kilku miesięcy do siedmiu-ośmiu lat (ma korzystniejsze rokowanie); po rozpoczęciu fazy pionowej guz zaczyna rosnąć ku górze i do wewnątrz, następuje szybkie przerzutowanie;
- czerniak guzkowy (guzkowy) rośnie od razu pionowo (nie ma fazy wzrostu poziomego) - wyrasta ponad powierzchnię skóry w kształcie kopuły, ma zróżnicowaną, często nierównomierną pigmentację (czasem odbarwioną), wyraźne granice i kształt koła lub owalu, gładką, błyszczącą, łatwo ulegającą uszkodzeniom powierzchnię; niekiedy wygląda jak polip na łodydze; rozwija się szybko - od sześciu miesięcy do półtora roku;
- czerniak soczewicowaty (melanoza złośliwa) – plamy bez określonego kształtu i wyraźnych granic, przypominające duże piegi, wzrost poziomy jest bardzo powolny od dziesięciu do dwudziestu lat, częściej występują u osób starszych na odsłoniętych częściach ciała i twarzy, faza pionowa objawia się tym, że granice stają się zygzakowate lub faliste, plama zaczyna unosić się ponad skórę, na jej powierzchni pojawiają się guzki, owrzodzenia, strupy, pęknięcia – faza ta jest obarczona pojawieniem się przerzutów;
- Czerniak plamisty (akralno-soczewkowaty) jest rzadkim typem czerniaka, atakuje głównie ciemną skórę, rozwija się na palcach, dłoniach, stopach, pod paznokciem (tworzy się ciemna pręga).
Istnieje duże prawdopodobieństwo przerzutów czerniaków rozwijających się na błonach śluzowych. Zazwyczaj są one wykrywane przypadkowo podczas badań u stomatologa, laryngologa, proktologa i ginekologa. Pigmentacja takich formacji jest zazwyczaj zauważalna i nierównomierna.
Amelanoma bez pigmentu jest niezwykle rzadka. Często diagnozuje się ją w późnych stadiach. Może być dowolnego typu – powierzchowna, guzkowa, soczewicowata.
Ogólne objawy czerniaka przerzutowego, podobnie jak wszystkich nowotworów w późnych stadiach, objawiają się ciągłym złym samopoczuciem, anemią, szczupłością, bladością, obniżoną odpornością, a w konsekwencji przewlekłymi, przewlekłymi infekcjami wirusowymi dróg oddechowych i zaostrzeniami istniejących przewlekłych patologii.
Jak wyglądają przerzuty czerniaka?
Wtórne nowotwory na skórze są widoczne gołym okiem. Satelity wyglądają jak małe, liczne ciemne plamy lub guzki zlokalizowane w pobliżu guza macierzystego lub miejsca jego usunięcia. Ta forma jest typowa dla lokalizacji pierwotnej formacji na skórze tułowia lub kończyn. Przerzuty satelitarne w czerniaku rozprzestrzeniają się przez naczynia limfatyczne, pojawiają się w około 36% przypadków. Mogą być łączone z przerzutami węzłowymi, które występują u ponad połowy pacjentów z czerniakiem przerzutowym.
Guzkowe (podskórne przerzuty czerniaka), rozprzestrzeniające się wraz z przepływem limfy, wyglądają zazwyczaj jak guzy podskórne lub śródskórne, często o owrzodzonej, krwawiącej powierzchni. Zazwyczaj regionalne. Wtórne ogniska guzkowe, pojawiające się w wyniku rozprzestrzeniania się drogą krwi, wyglądają jak liczne okrągłe lub owalne węzły rozsiane po dowolnej części ciała, ale ich ulubionymi miejscami są klatka piersiowa, plecy i brzuch. Skóra nad nimi jest nienaruszona, koloru cielistego lub niebieskawego, gdy nagromadzona melanina prześwituje pod jej cienką warstwą. Rozmiar najczęściej waha się od 50 mm do 4 cm, przy większych rozmiarach guzy mogą się zlewać, skóra staje się cieńsza, staje się błyszcząca, integralność powłoki jest uszkodzona (pęknięcia, owrzodzenia). Na pierwszy rzut oka wtórne guzy skóry mogą przypominać tłuszczaki, torbiele naskórkowe, blizny, dermatozy. Przerzuty czerniaka do podskórnej tkanki tłuszczowej mogą nie być zauważalne podczas badania zewnętrznego, ale można je określić palpacyjnie.
Przerzuty skórne przypominające różę w czerniaku są rzadkie, stanowią mniej niż 1,5% przypadków. W tym przypadku powierzchnia skóry jest zasiedlana wadliwymi melanocytami drogą limfatyczną. Są one typowe dla lokalizacji guza macierzystego na skroniowych obszarach skóry głowy, nadgarstków, nóg i klatki piersiowej. Wyglądem przypominają różę - skóra wokół pierwotnej zmiany boli, ma niebieskawy odcień i jest opuchnięta. Mogą być łączone z satelitami.
Rzadko, ale nieco częściej niż w przypadku róży (do 4% przypadków, głównie z czerniakiem zlokalizowanym na podudziu), występują przerzuty zakrzepowe do skóry. Bolesne pieczęcie są przekrwione, z poszerzonymi żyłami powierzchownymi. Lokalizacja jest regionalna, droga rozprzestrzeniania się komórek nowotworowych jest limfogenna.
Kiedy komórki czerniaka odrywają się i przedostają się do przepływu limfy, najpierw atakują węzły chłonne wartownicze. Są one pierwszą barierą dla rozprzestrzeniania się komórek nowotworowych i jako pierwsze cierpią. Na początku przerzuty czerniaka do węzłów chłonnych wykrywa się za pomocą mikroskopii ich zawartości uzyskanej przez nakłucie. W późniejszych stadiach węzły najbliższe guzowi macierzystemu są już powiększone i łatwo wyczuwalne, a później nawet widoczne. Jednak chociaż 2-3 węzły chłonne wartownicze są dotknięte i nie dochodzi do dalszego rozprzestrzeniania się, nadal można je usunąć. Jeśli przerzuty zostaną wykryte w odległych węzłach układu chłonnego, sytuację pacjenta interpretuje się jako znacznie gorszą, chociaż wiele zależy od ich liczby i lokalizacji.
Najpoważniejszy stopień uszkodzeń odpowiada sytuacji, gdy wędrujące komórki nowotworowe osiedliły się w narządach wewnętrznych. Są one przenoszone krwiopochodnie po całym ciele i atakują ważne narządy, których, a nawet ich części, na ogół nie da się usunąć. W odniesieniu do przerzutów do narządów wewnętrznych wyrażenie „wyglądać” nie jest poprawne. Manifestują się one objawowo i są uwidaczniane za pomocą różnych metod instrumentalnych – USG, MRI, radiografii, a także są wykrywane za pomocą badań laboratoryjnych.
Przerzuty czerniaka do mózgu to skupiska ciągle dzielących się melanocytów w różnych częściach mózgu, więc będą się manifestować różne objawy. Przerzutowe guzy mózgu charakteryzują się ogólnym złym samopoczuciem, utratą apetytu i masy ciała, gorączką. Ogólne objawy mózgowe mogą objawiać się bólami głowy, nudnościami, wymiotami, zaburzeniami snu, chodem, koordynacją ruchów, pamięcią, mową, zmianami osobowości. Przerzuty czerniaka do mózgu mogą powodować krwotok wewnątrzczaszkowy, drgawki, niedowład i paraliż, inne zaburzenia neurologiczne w zależności od zmiany. Na przykład przerzuty czerniaka do przysadki mózgowej objawiają się bólem głowy, oftalmoplegią (porażeniem nerwu okoruchowego) i innymi zaburzeniami wzroku, silnym pragnieniem i wielomoczem (neurogenna moczówka prosta). W celach diagnostycznych zaleca się obrazowanie mózgu metodą rezonansu magnetycznego, ale nie zawsze może ono dać dokładną odpowiedź na temat pochodzenia i jakości nowotworu.
Przerzuty czerniaka do wątroby, oprócz ogólnych objawów złego samopoczucia, objawiają się ciągłymi nudnościami i wymiotami, zwłaszcza po spożyciu produktów niedietetycznych, dyskomfortem w okolicy wątroby, żółtaczką. Badanie palpacyjne ujawnia również powiększenie i zagęszczenie narządu, ponadto obserwuje się splenomegalię. Badanie USG wykazuje, że powierzchnia wątroby jest pokryta gęstymi guzkami.
Skład biochemiczny krwi jest zaburzony. Niekontrolowane wymioty trwające dłużej niż dzień, zwłaszcza z krwią, czarny stolec, wizualne powiększenie brzucha to objawy, które wymagają pilnej pomocy.
Czerniak często daje przerzuty do płuc, w niektórych źródłach ten narząd nazywany jest głównym celem, w innych - wątrobą lub mózgiem. Taka lokalizacja wtórnego guza objawia się, oprócz ogólnych objawów, dusznością, świszczącym oddechem, nierównym oddechem, ciągłym suchym kaszlem z słabo odkrztuszaną plwociną, czasami z domieszką krwi, bólem w klatce piersiowej, a także może występować wysoka temperatura.
Nowotwór jest zazwyczaj uwidoczniony metodami radioterapii. Przerzuty mogą być ogniskowe, okrągłe. Przy niewielkim rozprzestrzenieniu są najkorzystniejsze. Mają pochodzenie krwiopochodne. Częściej w przypadku czerniaka obserwuje się przerzuty naciekające pochodzenia limfogennego, które na obrazie wyglądają jak miejscowe zaciemnienie lub siateczka oplatająca płuca. W praktyce obserwuje się głównie formy mieszane.
Przerzuty czerniaka do kości objawiają się miejscowym, nieuleczalnym bólem i częstymi złamaniami. Pojawienie się złośliwych komórek w kościach i wzrost guza zaburza stan równowagi procesów metabolicznych między osteoblastami, syntetyzującymi młode komórki macierzy kostnej, a osteoklastami, niszczącymi tkankę kostną. W większości przypadków osteoklasty i procesy resorpcji kości są aktywowane pod wpływem komórek rakowych, jednak czasami przeważa aktywność osteoblastów, co przyczynia się do nieprawidłowego zagęszczania kości, chociaż najczęściej występują formy mieszane.
Czerniak rzadziej daje przerzuty do kości niż do wątroby, płuc i mózgu. W pierwszej kolejności przerzuty czerniaka pojawiają się w kręgosłupie, następnie w żebrach, czaszce, kościach biodrowych i mostku. Następnie komórki nowotworowe zasiedlają kości miednicy (typowe dla lokalizacji guza macierzystego w pachwinie) i na końcu kości łopatki. Wtórne guzy są zlokalizowane w częściach rdzeniowych, które służą do gromadzenia wapnia i preferują kości gąbczaste, które są dobrze ukrwione. Kości cewkowe są niezwykle rzadko zaangażowane w proces patologiczny, gdy wszystkie „ulubione” miejsca są już zajęte.
Procesy osteolityczne prowadzą do hiperkalcemii, która negatywnie wpływa na przebieg różnych procesów w organizmie - cierpią nerki, ośrodkowy układ nerwowy i sercowo-naczyniowy, a także przewód pokarmowy.
Przerzuty czerniaka do serca pojawiają się w zaawansowanym stadium choroby. W czerniaku taka lokalizacja jest częstsza niż w innych ogniskach pierwotnych. Komórki nowotworowe często migrują do serca z płuc, dostając się tam zarówno przez układ limfatyczny, jak i przez krwiobieg. Najczęściej przerzuty znajdują się w osierdziu, następnie w dowolnej komorze serca. Zastawki i wsierdzie są rzadko zaatakowane. Guzy przerzutowe do serca objawiają się jako zaburzenie czynności serca, są wykrywane późno, nie wpływają na mechanizm śmierci i przeżycia.
Jeśli przerzuty rozprzestrzeniają się do przewodu pokarmowego, pojawiają się objawy dyspeptyczne. Na tle ogólnych objawów zatrucia nowotworowego - odczuwalne są wyczerpanie, osłabienie, bóle brzucha, wzdęcia, nudności, wymioty. Przy lokalizacji w przełyku obserwuje się przede wszystkim zaburzenie zdolności połykania. Ból jest zlokalizowany za mostkiem i w górnej części brzucha, może wystąpić perforacja ścian i krwawienie. Guz w żołądku charakteryzuje się bólem w nadbrzuszu, nudnościami, wymiotami, czarnymi smolistymi stolcami. Wtórny guz trzustki objawia się objawami przewlekłego zapalenia trzustki. Przerzuty czerniaka do jelita są niezwykle rzadkie, jednak są najbardziej złośliwe. Objawiają się objawami dysfunkcji jelit, mogą prowadzić do perforacji jego ścian lub niedrożności jelit.
Czerniak jako nowotwór pierwotny niezwykle rzadko rozwija się na błonie śluzowej przewodu pokarmowego, znacznie częściej występują tam nowotwory wtórne.
Achromatyczny, czyli bezbarwny czerniak jest często wykrywany w późnych stadiach, gdy pojawiły się już przerzuty. Charakteryzuje się tymi samymi objawami klinicznymi, tylko nie ma specyficznego ciemnego koloru, który przede wszystkim przyciąga uwagę. Czerniak achromatyczny (niepigmentowany) pojawia się na czystej powierzchni skóry, jego formy odpowiadają zwykłym, kolor jest cielisty z czerwonawym, różowawym, szarawym odcieniem. Podobnie jak pigmentowany, rośnie szybko i zmienia kształt, jest asymetryczny, o nierównych brzegach lub guzkowaty, może krwawić, swędzieć, pokrywać się strupami i owrzodzeniami.
Przerzuty czerniaka niebarwnikowego rozprzestrzeniają się tymi samymi drogami i do tych samych narządów. Wielu uważa tę formę czerniaka za bardziej złośliwą; uważa się, że przerzuty pojawiają się i rozprzestrzeniają w całym ciele znacznie wcześniej niż w przypadku zwykłego „czarnego” raka. Być może opinia ta wynika z faktu, że pacjenci z achromatycznym guzem często trafiają do lekarzy z już wyraźnymi przerzutami, nie mając pojęcia, że mają czerniaka.
Ból często występuje w przypadku czerniaka z przerzutami, czasami wymagają one stałego łagodzenia bólu. Najbardziej bolesne są przerzuty do mózgu i tkanki kostnej.
Komplikacje i konsekwencje
Przerzuty czerniaka są prawie zawsze liczne, co bardzo utrudnia walkę z nimi. Ponadto stadium przerzutów występuje, gdy organizm nie ma już siły, aby się im przeciwstawić. Guzy wtórne zakłócają funkcjonowanie wszystkich ważnych organów i prowadzą do śmierci pacjentów.
Po usunięciu czerniaka, nawet w korzystnym początkowym stadium przy braku wykrywalnych przerzutów, nie ma gwarancji, że guz nie nawróci. Do 90% takich zdarzeń występuje w ciągu pierwszych dwóch lat po leczeniu, ale zaleca się okresowe badania u dermatoonkologa, ponieważ zdarzają się przypadki, gdy choroba daje o sobie znać po długim okresie bez nawrotów.
Przerzutowy czerniak skóry jest już sam w sobie skomplikowaną postacią. Ponadto możliwe są typowe powikłania pooperacyjne - ropienie, zakażenie, nieuleczalny ból zlokalizowany w miejscach nacięć.
Ogromne znaczenie w prognozie ma taki wskaźnik jak indeks mitotyczny, odzwierciedlający zdolność komórek do podziału. Wysoki indeks mitotyczny wskazuje na intensywny podział komórek, a biorąc pod uwagę, że mówimy o komórkach nowotworowych, czerniak soczewicowaty o wysokim indeksie przerzutowym (najwyraźniej mitotycznym) ma duże prawdopodobieństwo przerzutów.
Diagnostyka czerniak z przerzutami
Najwcześniejszym środkiem diagnostycznym jest zewnętrzne badanie pacjenta, palpacja węzłów chłonnych i dermatoskopia, zwłaszcza w specjalnym medium immersyjnym, które pozwala na dobry widok warstwy rogowej naskórka i dość dokładne określenie, czy podejrzany znamię jest niebezpieczne. W tym celu analizuje się jego parametry (kształt, wielkość, granice, nierównomierny kolor, obecność biało-niebieskich struktur) za pomocą reguły ABCDE. Istnieje również program komputerowy, który umożliwia porównanie zdjęć podejrzanego znamienia z tymi w bazie danych, ale taka diagnostyka nie stała się jeszcze powszechna. W przypadku obecności podejrzanego znamienia, oprócz dokładnego zbadania skóry i widocznych błon śluzowych, pacjentowi wykonuje się prześwietlenie klatki piersiowej w dwóch projekcjach (bezpośredniej i bocznej), a także badanie ultrasonograficzne węzłów chłonnych, narządów jamy brzusznej i miednicy.
Nie dopuszcza się inwazyjnych metod badania (biopsji) samego pierwotnego wykwitu w czerniaku. Można wykonać analizę cytologiczną rozmazu z powierzchni wykwitu.
Ostateczny wniosek na temat stadium i morfologii nowotworu można wysnuć po przeprowadzeniu badania histologicznego usuniętego znamienia, ustaleniu dokładnej głębokości jego kiełkowania oraz indeksu mitotycznego.
Natomiast w celu wykrycia mikroprzerzutów w węzłach chłonnych wartowniczych, które jeszcze się nie powiększyły, coraz częściej stosuje się metodę aspiracyjnej biopsji cienkoigłowej pod kontrolą USG, co pozwala na odstąpienie od profilaktycznego usuwania węzłów chłonnych w celach urazowych.
Biopsję wykonuje się w przypadku niektórych miejsc przerzutów, na przykład w płucach.
Przed operacją pacjent przechodzi standardowe badania kliniczne mające na celu ocenę jego stanu zdrowia.
Jeżeli objawy kliniczne wskazują na obecność przerzutów do wątroby, wykonuje się próby wątrobowe i ocenia poziom dehydrogenazy mleczanowej (LDH).
Przerzuty czerniaka są zwykle liczne. Do ich wykrycia stosuje się nowoczesną diagnostykę instrumentalną – radioterapię (radiografia, tomografia komputerowa), obrazowanie metodą rezonansu magnetycznego, USG, fibrogastroskopię, scyntygrafię.
Diagnostyka różnicowa
Diagnostyka różnicowa jest przeprowadzana w przypadku znamion czerniakowych i łagodnych, w zależności od stopnia zaawansowania choroby, obecności pojedynczych lub mnogich przerzutów. Ma to ogromne znaczenie dla wyboru taktyki udzielania najskuteczniejszej pomocy.
W początkowych stadiach, jak również w przypadku nowotworów pojedynczych i przerzutowych, leczenie chirurgiczne ma podstawowe znaczenie, nawet w przypadku obecności mikroprzerzutów – w skojarzeniu z farmakoterapią.
Wyróżnia się rozsianego czerniaka skóry, w przypadku którego leczenie chirurgiczne nie ma już znaczenia, lecz stosuje się paliatywne leczenie farmakologiczne.
Guzy wtórne są różnicowane od innych nowotworów, często łagodnych, takich jak tłuszczak lub przerzut czerniaka do tłuszczu podskórnego, czerniak nerwu wzrokowego zwoju Gassera mózgu lub przerzutowy czerniak podstawy środkowego dołu czaszki. Przerzuty do serca są odróżniane od klinicznych konsekwencji chemioterapii i narażenia na promieniowanie.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Z kim się skontaktować?
Więcej informacji o leczeniu
Zapobieganie
Każdej chorobie łatwiej zapobiegać niż leczyć. Czerniak jest na ogół nieuleczalny w późniejszych stadiach, więc wczesna i prawidłowa diagnostyka jest głównym zapobieganiem postępowi choroby i pojawianiu się przerzutów, gdy prognozy przeżycia są mniej optymistyczne.
Eksperci zalecają usuwanie każdego, nawet najbardziej niegroźnego znamienia, nie w salonach kosmetycznych, lecz w wyspecjalizowanych placówkach medycznych, stosując metody usuwania, które umożliwiają przeprowadzenie późniejszego badania histologicznego usuniętej tkanki.
Zapobieganie powstawaniu czerniaka to właściwe zachowanie na słońcu - unikanie oparzeń słonecznych, oparzeń do zaczerwienienia. Opalanie powinno odbywać się wcześnie rano lub po godzinie 16, kiedy promienie słoneczne nie są tak agresywne. Czas spędzony na słońcu powinien być również ograniczony.
Jeśli masz na ciele znamiona, staraj się chronić je przed promieniami słonecznymi, noś w słoneczne dni kapelusz z szerokim rondem, lekkie, naturalne, ale szczelne ubrania, używaj dobrej jakości okularów przeciwsłonecznych i kremów z filtrem co najmniej SPF15.
W świetle nowych badań lepiej w ogóle unikać korzystania z solarium, ponieważ sztuczne światło ultrafioletowe, nawet pochodzące z najnowocześniejszych i najbezpieczniejszych źródeł, nie jest zupełnie nieszkodliwe dla skóry, jeśli przestrzega się zalecanych odstępów czasu.
Osoby zagrożone powinny zachować podwójną ostrożność.
Odżywianie powinno być kompletne, wiele produktów ma właściwości przeciwnowotworowe - świeże marchewki, pietruszka, pomidory, dynia. Miłośnicy kawy są mniej narażeni na raka skóry, stwierdzili bostońscy naukowcy. Przydatne jest spożywanie produktów zawierających selen (mięso i podroby, grzyby, cebula, czosnek, czarny chleb, orzechy brazylijskie) i witaminę E (oleje roślinne, nasiona słonecznika i większość orzechów, groch, fasola, kapusta, jaja).
Osobom po wczesnym etapie usunięcia czerniaka zaleca się poddanie się kuracji preparatami ziołowymi, które mają działanie cytostatyczne i zapobiegają rozprzestrzenianiu się form przerzutowych. Są to: brzozowy grzyb chaga, weselka, zioła - złoty korzeń, glistnik, ostropest plamisty, biała jemioła, syberyjska liana (pokaz) i inne. Leczenie homeopatyczne po zabiegu chirurgicznym może również przynieść wymierne korzyści i zapobiec nawrotom.
Prognoza
Jeśli mówimy o czerniaku przerzutowym z przerzutami odległymi, to pacjenci z taką diagnozą mają wysokie ryzyko zgonu w ciągu pierwszych pięciu lat od diagnozy. Szacuje się je na ponad 80%. Jednak nadal nie jest to 100%!
Jak długo żyją osoby z czerniakiem w stadium IV? Dane są rozczarowujące: pomimo wszelkich starań lekarzy, nawet pacjenci z grup badawczych średnio nie przeżywają nawet roku. Choć znane są różne przypadki, możliwe jest nawet całkowite wyleczenie, więc nie należy się poddawać.
Pięcioletnie przeżycie jest nieznacznie wyższe w grupie chorych z łagodniejszym stadium czerniaka. W III stadium choroby z przerzutami guzów do regionalnych węzłów chłonnych, a także u chorych z pionowym rozsiewem czerniaka na głębokość ponad 4 mm (stadium II b i c) po radykalnym leczeniu prawdopodobieństwo nawrotu szacuje się na 50-80%.

