Ekspert medyczny artykułu
Nowe publikacje
Leczenie choroby zwyrodnieniowej stawów: stosowanie glikokortykosteroidów
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
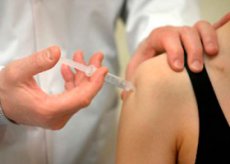
W przypadku choroby zwyrodnieniowej stawów nie zaleca się stosowania kortykosteroidów ogólnoustrojowo, natomiast dostawowe i okołostawowe wstrzyknięcia kortykosteroidów w postaci przedłużonego działania (depot) zapewniają istotny, choć tymczasowy, efekt objawowy.
Różnorodność NLPZ na współczesnym rynku farmaceutycznym i obfitość często sprzecznych informacji na temat ich farmakodynamiki, skuteczności i bezpieczeństwa utrudniają wybór leku. Nie zawsze jest możliwe ekstrapolowanie wyników wieloośrodkowego kontrolowanego badania skuteczności na konkretnego pacjenta. Jak wspomniano powyżej, główną cechą, którą NLPZ różnią się od siebie, jest ich tolerancja.
Nie ma dowodów na wyższość niektórych NLPZ nad innymi pod względem właściwości przeciwbólowych i przeciwzapalnych. Ponadto, w świetle ostatnich odkryć bardziej złożonych mechanizmów udziału COX-1 i COX-2 w procesach patologicznych i fizjologicznych, staje się oczywiste, że selektywne, a nawet swoiste (koksyby) inhibitory COX-2 nie są „idealnymi” NLPZ. Aby zapewnić skuteczne i bezpieczne leczenie, przede wszystkim konieczne jest dokładne badanie pacjenta w celu wykluczenia czynników ryzyka rozwoju działań niepożądanych. W przypadku stwierdzenia ryzyka gastropatii racjonalne jest przepisanie selektywnych lub swoistych inhibitorów COX-2. Jeśli nieselektywny NLPZ wykazuje znaczną skuteczność u konkretnego pacjenta, można go przepisać w połączeniu z misoprostolem, inhibitorami pompy protonowej lub antagonistami receptora H2.
W przypadku objawów niewydolności nerek nie jest wskazane przepisywanie NLPZ, jednak jeśli przepisanie NLPZ jest konieczne, należy dać pierwszeństwo konkretnym inhibitorom COX-2, a leczenie należy prowadzić pod ścisłym monitorowaniem poziomu kreatyniny w surowicy krwi. Pacjenci z ryzykiem zakrzepicy podczas leczenia inhibitorami COX-2 powinni kontynuować przyjmowanie kwasu acetylosalicylowego w małych dawkach i uważnie monitorować stan przewodu pokarmowego.
Wybierając NLPZ z grupy nieselektywnych dla pacjenta w podeszłym wieku, należy preferować pochodne kwasu propionowego, które są niesteroidowymi lekami przeciwzapalnymi o krótkim okresie działania (szybko wchłanianymi i eliminowanymi), które nie kumulują się, gdy zaburzone są procesy metaboliczne. Jeśli pacjent nie należy do grupy ryzyka wystąpienia działań niepożądanych, leczenie można rozpocząć od nieselektywnego lub selektywnego lub swoistego inhibitora COX-2. Jeśli lek jest nieskuteczny lub niewystarczająco skuteczny, należy go zmienić.
Główne leki w postaci depot kortykosteroidów
Przygotowanie |
Zawartość substancji czynnej w 1 ml zawiesiny |
40-kanałowa |
40 mg acentonidu triamcynolonu |
Diprospan |
2 mg fosforanu disodowego betametazonu i 5 mg dipropionianu betametazonu |
Depo-medrol |
40 mg octanu metyloprednizolonu |
Cechą preparatów kortykosteroidowych stosowanych do podawania dostawowego jest przedłużone działanie przeciwzapalne i przeciwbólowe. Biorąc pod uwagę czas trwania działania, kortykosteroidy depot można uporządkować w następującej kolejności:
- octan hydrokortyzonu – dostępny jest w postaci mikrokrystalicznej zawiesiny w fiolkach 5 ml (125 mg leku); podany dostawowo praktycznie nie wchłania się z jamy, działanie utrzymuje się od 3 do 7 dni; ze względu na stosunkowo słabe i krótkie działanie ostatnio stosowany niezwykle rzadko;
- acetonid triamcynolonu – dostępny jest w postaci wodnej zawiesiny krystalicznej, w ampułkach 1 i 5 ml (40 mg/ml); działanie przeciwzapalne i przeciwbólowe występuje po 1-2 dniach od wstrzyknięcia i utrzymuje się 2-3 (rzadziej 4) tygodnie; główną wadą jest częste występowanie zaników skóry i tkanki tłuszczowej podskórnej, martwicy ścięgien, więzadeł lub mięśni w miejscu wstrzyknięcia;
- octan metyloprednizolonu – dostępny jest w postaci zawiesiny wodnej, w ampułkach 1, 2 i 5 ml (40 mg/ml); pod względem czasu trwania i nasilenia działania nie różni się prawie niczym od leku acetonid triamcynolonu; przy stosowaniu w zalecanych dawkach ryzyko wystąpienia zaniku i martwicy tkanek miękkich w miejscu wstrzyknięcia jest minimalne; praktycznie nie wykazuje aktywności mineralokortykosteroidowej;
- preparat złożony (nazwy handlowe zarejestrowane na Ukrainie - Diprospan, Flosteron), zawierający 2 mg fosforanu disodowego betametazonu (wysoko rozpuszczalny, szybko wchłaniany ester, zapewnia szybki efekt) i 5 mg dipropionianu betametazonu (słabo rozpuszczalna, wolno wchłaniana frakcja depot, ma przedłużone działanie), dostępny w ampułkach 1 ml, skład preparatu determinuje szybkie (już 2-3 godziny po podaniu dostawowym) i przedłużone (3-4 tygodnie) działanie; mikronizowana struktura kryształów zawiesiny zapewnia bezbolesne iniekcje.
Miejscowe dostawowe wstrzyknięcie heksacetonidu triampinolonu spowodowało krótkotrwałą redukcję bólu w stawach kolanowych dotkniętych chorobą zwyrodnieniową stawów; wyniki leczenia były lepsze w przypadkach wstępnej aspiracji wysięku z jamy stawowej przed wstrzyknięciem. RA Dieppe i in. (1980) wykazali, że miejscowe dostawowe wstrzyknięcie kortykosteroidów prowadzi do wyraźniejszej redukcji bólu niż placebo.
Głównymi wskazaniami do stosowania kortykosteroidów w chorobie zwyrodnieniowej stawów są uporczywe zapalenie błony maziowej pomimo leczenia zachowawczego, a także uporczywe zapalenie tkanek okołostawowych (zapalenie ścięgien i pochwy, zapalenie kaletki maziowej itp.). Planując dostawowe podawanie przedłużonych glikokortykosteroidów, należy pamiętać, że leki z tej grupy są przeciwwskazane w zapaleniu stawów infekcyjnym o różnej etiologii, zakażeniu skóry i podskórnej tkanki tłuszczowej lub mięśni w miejscu wstrzyknięcia, posocznicy, wylewach krwi do stawów (hemofilia, uraz itp.), złamaniach dostawowych. W przypadku uporczywego zespołu bólowego i braku zapalenia błony maziowej, które nie ustępuje pod wpływem leczenia zachowawczego, glikokortykosteroidów nie należy wstrzykiwać do stawu, ale należy je podawać okołostawowo. W stadiach III-IV według Kellgrena i Lawrence'a dostawowe wstrzyknięcia glikokortykosteroidów należy stosować ze szczególną ostrożnością, tylko wtedy, gdy środki zachowawcze są nieskuteczne.
Ważnym wymogiem przy wykonywaniu iniekcji dostawowych jest przestrzeganie zasad aseptyki:
- ręce lekarza muszą być czyste, najlepiej w rękawiczkach chirurgicznych,
- Stosowane są wyłącznie strzykawki jednorazowego użytku,
- po pobraniu leku do strzykawki, bezpośrednio przed podaniem, igłę wymienia się na jałową,
- ewakuacja płynu dostawowego i podanie leku muszą być wykonywane różnymi strzykawkami,
- miejsce wstrzyknięcia traktuje się 5% roztworem jodu, a następnie 70% roztworem alkoholu,
- Po podaniu leku miejsce wstrzyknięcia należy docisnąć wacikiem nasączonym 70% alkoholem i unieruchomić plastrem lub bandażem na co najmniej 2 godziny,
- Podczas zabiegu personel i pacjent nie powinni rozmawiać.
Po wprowadzeniu igły do jamy stawowej konieczne jest odessanie maksymalnej ilości płynu stawowego, co już przyczynia się do pewnego efektu przeciwbólowego (obniża się ciśnienie wewnątrzstawowe, wraz z płynem stawowym z jamy stawowej usuwane są mechaniczne i biochemiczne czynniki wywołujące stan zapalny), a także zwalnia się miejsce na późniejsze podanie leku.
Według HJ Kreder i in. (1994) negatywny efekt dostawowych iniekcji glikokortykosteroidów u królików był potęgowany przez ich aktywność motoryczną. Po dostawowym podaniu depotowych form glikokortykosteroidów zaleca się nieobciążać stawu przez jakiś czas, ponieważ przestrzeganie okresu odpoczynku po iniekcji przyczynia się do bardziej wyraźnego i przedłużonego efektu.
Ponieważ badania na zwierzętach wykazały zdolność glikokortykosteroidów do uszkadzania chrząstki stawowej, a częste dostawowe wstrzyknięcia depotowych form glikokortykosteroidów są związane z niszczeniem tkanek dostawowych, nie zaleca się podawania wstrzyknięć częściej niż 3-4 razy w roku. Jednakże HW Balch i in. (1977), którzy retrospektywnie ocenili zdjęcia rentgenowskie stawów po wielokrotnych wstrzyknięciach w okresie 4-15 lat, argumentowali, że racjonalne stosowanie wielokrotnych wstrzyknięć tych leków nie prowadzi do przyspieszenia postępu choroby zgodnie z danymi radiograficznymi.
Powikłania miejscowej terapii glikokortykosteroidami można podzielić na dostawowe i zewnątrzstawowe:
Dostawowe:
- Nieskuteczność śródstawowej terapii GCS z powodu oporności tkanek stawowych na glikokortykosteroidy obserwuje się u 1-10% pacjentów. Uważa się, że mechanizm tego procesu opiera się na niedoborze receptorów GK w zapalonej tkance maziowej,
- u 2-3% chorych obserwuje się nasilenie bólu i obrzęku stawu, co jest związane z rozwojem fagocytozy kryształów hydrokortyzonu przez leukocyty płynu stawowego;
- osteoporoza i destrukcja osteochondralna. JL Hollander, analizując wyniki długotrwałego leczenia 200 pacjentów, obok dobrego efektu klinicznego, zaobserwował szybki postęp osteoporozy u 16% pacjentów, erozję chrząstki stawowej u 4% i wzrost destrukcji kości powierzchni stawowych u 3% pacjentów,
- krwawienie do stawów; GP Matveenkov i współautorzy (1989) zaobserwowali dwa przypadki krwawienia do stawów podczas 19 000 nakłuć stawów;
- zakażenie jamy stawowej z późniejszym rozwojem ropnego zapalenia stawów; najczęściej zakażenie występuje w stawie kolanowym, z reguły objawy stanu zapalnego pojawiają się 3 dni po wstrzyknięciu.
Pozastawowe:
- zanik skóry w miejscu wstrzyknięcia występuje, gdy lek przedostaje się do tkanek pozastawowych i jest obserwowany głównie po wstrzyknięciach glikokortykosteroidów do małych stawów: żuchwy, międzypaliczkowych, śródręczno-paliczkowych; zanik skóry opisywano po wstrzyknięciach do stawu kolanowego;
- liniowa hipopigmentacja rozciągająca się proksymalnie od stawu;
- zwapnienie okołostawowe – może towarzyszyć zanik skóry nad stawami,
- reakcje ziarniniakowe tkanek,
- zerwania więzadeł i ścięgien, patologiczne złamania kości.

