Ekspert medyczny artykułu
Nowe publikacje
Leiszmanioza
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
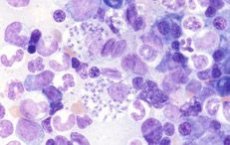
Leiszmania jest czynnikiem wywołującym zakażenie pierwotniakowe, które powoduje uszkodzenia zewnętrznej skóry lub narządów wewnętrznych (choroba - leiszmanioza ).
Leishmania to rodzina trypanosomidów (z rzędu protomonadidów), klasa wiciowców, rodzaj pierwotniaków. Jest to wewnątrzkomórkowy mikroorganizm pasożytniczy, który rozwija się w ciele niektórych owadów i za ich pośrednictwem jest przenoszony na ludzi lub zwierzęta.
Leiszmanioza jest uznawana za czynnik wywołujący leiszmaniozę wewnętrzną i skórną – ciężką chorobę zakaźną, która objawia się wrzodziejącym uszkodzeniem skóry i/lub narządów wewnętrznych.
Struktura Leishmania
Leishmania może występować w dwóch formach – wewnątrzkomórkowej amastigocie i promastigocie (formie wiciowcowej).
Amastigota ma zaokrąglony zarys, od 2,5 do 5 µm średnicy i znajduje się w środku pasożytniczej wakuoli makrofaga. Obserwuje się wyraźnie zdefiniowane jądro i kinetonukleus, a wyróżnia się wakuolizacją cytoplazmy i obecnością lizosomów. Zewnętrzna błona zawiera składnik polisacharydowy, ale bez warstwy glikokaliksu.
Promastigota to obecność wyraźnie zdefiniowanej wici. Zewnętrzna błona zawiera cząsteczki wiążące, takie jak glikoproteiny i specjalne komórki układu odpornościowego - receptory mannozy. Wszystko to odgrywa główną rolę w penetracji makrofagów. Proces ten jest ułatwiony przez wiązanie przeciwciał osocza z promastigotem.
Leishmania znajduje się w protoplazmie komórkowej narządów wewnętrznych - może to być wątroba, nerki, płuca, śledziona, a także skóra i błony śluzowe, naczynia włosowate itp. Dotknięta chorobą komórka może zawierać od jednej do dwustu leishmania.
Cykl życia Leishmania
Leishmania są przedstawicielami trypanosomatidów, co oznacza, że należą do pasożytów obligatoryjnych. Cykl życiowy Leishmania jest determinowany przez obecność dwóch kolejnych żywicieli: owada i kręgowca.
Owady zarażają się leiszmanią, gdy ssą krew zwierzęcia żywiciela. Pasożyty dostają się do narządu trawiennego owada wraz z krwią: w jelicie środkowym, wokół obwodu połkniętej krwi, tworzy się tzw. macierz perytroficzna.
Forma promastigotyczna pasożyta rozmnaża się w narządzie trawiennym samic owadów. Po około 7 dniach infekcja dociera do górnej części układu pokarmowego. W tym przypadku leishmania całkowicie blokuje narząd trawienny samicy. Kiedy owad ugryzie ssaka, jego ślina wraz z gromadami pasożytów wnika w miejsce ukąszenia do skóry nowego żywiciela.
Z reguły neutrofile, komórki odpornościowe, pędzą do miejsca uszkodzenia i wychwytują pasożyty. Pasożyty istnieją wewnątrz komórek, aż nadejdzie czas naturalnej śmierci neutrofili. Następnie leishmania są uwalniane i swobodnie przedostają się do krwi ssaka.
Cykl życia Leishmania
Gdy leishmania osiedli się w ciele człowieka lub w ciele innych ssaków, może być zlokalizowana w krwiobiegu i w zewnętrznych powłokach. Komary lub meszki, które wysysają cząsteczki krwi z chorego zwierzęcia lub osoby, są dotknięte leishmania.
Już pierwszego dnia połknięty pasożyt wiciowiec przekształca się w mobilną formę wiciowca. Wchodzi w fazę rozrodczą i po około tygodniu, w formie skupisk, trafia do górnych odcinków przewodu pokarmowego owada.
W wyniku ukąszenia zarażonego owada aktywna leiszmania wnika w mikroskopijną ranę, a stamtąd do struktur komórkowych skóry lub poprzez krwiobieg do narządów wewnętrznych: zależy to od rodzaju leiszmanii (leiszmania skórna lub trzewna).
Leiszmania skórna - w miejscu ukąszenia owada leiszmania zaczyna się rozmnażać i tworzą się guzki (leiszmanioma), które są naciekami zawierającymi makrofagi, komórki śródbłonka i tkankę limfatyczną, a także fibroblasty. Następnie węzły obumierają, a na ich miejscu tworzy się proces wrzodziejący z objawami obrzęku i keratynizacji: po wygojeniu owrzodzenie zostaje zastąpione tkanką bliznowatą.
Leiszmanioza trzewna - w miejscu ukąszenia owada tworzy się węzeł, z którego pasożyty są rozprowadzane przez krwioobieg do wszystkich narządów wewnętrznych (śledziony, węzłów chłonnych, wątroby itp.). Tam tworzą się wtórne ogniska rozprzestrzeniania się zakażenia, co prowadzi do zmian proliferacyjnych w tkankach narządów, hiperplazji z dalszym rozwojem procesu dystroficznego i martwiczego.
Objawy Leishmania
Objawy leiszmaniozy mogą się różnić w różnych obszarach geograficznych, ale niektóre objawy kliniczne są charakterystyczne dla wszystkich regionów. Wśród lokalnej populacji najbardziej narażone są dzieci poniżej 5 roku życia. Odwiedzający mogą zachorować niezależnie od kategorii wiekowej.
Choroba zaczyna się stopniowo lub ostro. Najbardziej charakterystycznym objawem jest przedłużająca się okresowa gorączka, której towarzyszą dreszcze, gorączka, częste wzrosty i spadki temperatury. Śledziona i wątroba powiększają się i twardnieją. Uszkodzenie jelita grubego objawia się biegunką, zespołem złego wchłaniania. Obserwuje się niedokrwistość i trombocytopenię, wskazujące na uszkodzenie szpiku kostnego. Na skórze może pojawić się charakterystyczna wysypka - leiszmanoidy. W przyszłości może rozwinąć się zakażenie ropne, sepsa, zespół zwiększonego krwawienia lub tworzenie się zakrzepów, a także mogą pojawić się owrzodzenia w jamie ustnej.
Leiszmania trzewna zwykle ujawnia się 3-10 miesięcy po zakażeniu. Choroba zaczyna się osłabieniem, zmęczeniem, bólami głowy i mięśni. Następnie występuje wzmożone pocenie (w nocy), zaburzenia dyspeptyczne, objawy anemii. W dzieciństwie choroba jest cięższa i może doprowadzić do śmierci po kilku miesiącach. U pacjentów dorosłych choroba może trwać kilka lat.
Leiszmanioza skórna może rozwinąć się 1-6 miesięcy po zakażeniu. Na skórze pojawia się najpierw postępujący guzek (1-1,5 cm), który następnie przekształca się w proces wrzodziejący. Guzki mogą się rozprzestrzeniać i stopniowo przekształcać się w wrzód. Wrzody goją się niezwykle powoli (do kilku miesięcy), po wygojeniu pozostaje tkanka bliznowata. Oprócz guzków mogą tworzyć się grudki podobne do trądziku.
Rodzaje Leishmania
Zidentyfikowano trzy gatunki Leishmania, które mają tendencję do pasożytowania w organizmie człowieka:
- Leishmania tropica – powoduje rozwój leiszmaniozy skórnej. Ten rodzaj pasożyta został zidentyfikowany w XIX wieku przez lekarza i naukowca P. Borovsky’ego;
- Leishmania brasiliensis – została po raz pierwszy odkryta w regionach Ameryki Południowej i powoduje rozwój choroby śluzówkowo-skórnej (leiszmaniozy amerykańskiej);
- Leishmania donovani - atakuje narządy wewnętrzne, powodując rozwój trzewnej postaci choroby. Z kolei Leishmania donovani można podzielić na śródziemnomorską i indyjską kala-azar, w zależności od położenia geograficznego miejsca zakażenia.
Środki zapobiegawcze przeciwko leiszmaniozie
W regionach o wysokim ryzyku choroby podejmowane są środki zapobiegające leiszmanii. Środki zapobiegawcze obejmują:
- wczesne wykrywanie, izolacja i terapia pacjentów z podejrzeniem leiszmani;
- izolacja i uśmiercanie (lub leczenie) chorych psów, kontrola szakali, lisów i myszoskoczków w strefie półtora kilometra od budynków mieszkalnych;
- zwalczanie komarów (dezynfekcja);
- stosowanie metod ochrony przed atakami komarów (moskitiery, czapki, odzież);
- Wykonywanie szczepień (szczepionki z żywymi kulturami Leishmania), zwłaszcza dla osób przyjezdnych.
Leiszmania stanowi palący problem dla mieszkańców krajów Azji, Afryki, Morza Śródziemnego i Ameryki Południowej, zwłaszcza na obszarach wiejskich tych stref geograficznych.


 [
[