Ekspert medyczny artykułu
Nowe publikacje
Limfadenektomia
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
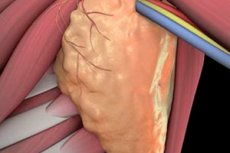
Wycięcie węzłów chłonnych, czyli limfadenektomia, to zabieg chirurgiczny polegający na usunięciu węzłów chłonnych, a następnie zbadaniu ich pod kątem obecności atypowych komórek. Wycięcie węzłów chłonnych może być ograniczone lub całkowite, w zależności od skali operacji. Prawdopodobieństwo wystąpienia powikłań po takim zabiegu jest dość wysokie. Jednak interwencja często pomaga zatrzymać dalsze rozprzestrzenianie się struktur nowotworowych, ratując tym samym życie pacjenta.
Wskazania do zabiegu
Głównym zadaniem układu limfatycznego jest transport płynów z tkanek do układu krwionośnego oraz zapewnienie odporności, co obejmuje ochronę przed bakteriami, wirusami i komórkami atypowymi.
Układ limfatyczny składa się z węzłów, naczyń i małych naczyń włosowatych. Limfa przepływa przez naczynia, a węzły są formacjami w kształcie fasoli, rozmieszczonymi wzdłuż całego układu i działającymi jak filtry, które zatrzymują wszelkie ciała obce.
Największe skupiska węzłów chłonnych występują w okolicy szyi, pach, miednicy i pachwin.
Układ limfatyczny jako pierwszy przyjmuje rozprzestrzenianie się komórek nowotworowych z ogniska do innych punktów w ciele: czasami takie komórki są zatrzymywane w węzłach chłonnych i nadal tam rosną. Proces ten nazywa się przerzutem. Poprzez usunięcie kilku węzłów chłonnych lekarz może ustalić, czy pacjent ma przerzut.
Limfocytozę węzłów chłonnych wykonuje się nie tylko w celu postawienia diagnozy, ale również w celu zahamowania dalszego rozprzestrzeniania się zmian nowotworowych w organizmie.
Wskazaniami są również silne bóle węzłów chłonnych oraz nieskuteczność leczenia zachowawczego.
Wycięcie węzłów chłonnych w raku jest integralną częścią kwalifikowanego i kompleksowego podejścia do leczenia onkopatologii. Jeszcze przed operacją chirurg wyjaśnia prawdopodobieństwo uszkodzenia węzłów chłonnych „wartowniczych” i ich grup, które bezpośrednio uczestniczą w odpływie chłonki z obszaru objętego procesem nowotworowym. Podejrzenie obecności przerzutów w określonym kolektorze limfatycznym jest bezpośrednim wskazaniem do wycięcia węzłów chłonnych. Z reguły usuwa się naczynia włosowate limfatyczne, naczynia wychodzące, kierunki przepływu chłonki, w tym regionalne i odległe węzły chłonne, a także otaczające tkanki. Taka operacja może znacznie poprawić jakość życia pacjentów pooperacyjnych i przyspieszyć ich rekonwalescencję.
Przygotowanie
Etap przygotowawczy jest prosty, ale obowiązkowy. Obejmuje on następujące sekwencyjne działania:
- Konsultacja z onkologiem, który wykona zabieg limfadenektomii oraz z anestezjologiem.
- Uzgodnienie głównych punktów i daty interwencji.
- Diagnostyka przedoperacyjna obejmująca ogólną analizę moczu, ogólną i biochemiczną analizę krwi, badanie ultrasonograficzne, a czasem biopsję cienkoigłową węzłów chłonnych.
- Badanie przeprowadzone przez terapeutę, mające na celu ocenę prawdopodobieństwa wystąpienia przeciwwskazań do zabiegu.
- Odstawienie leków mogących mieć negatywny wpływ na przebieg operacji i okres pooperacyjny (np. niesteroidowe leki przeciwzapalne, barbiturany, heparyna itp.).
- Dzień przed limfadenektomią pacjent powinien ograniczyć swoją dietę, unikać przejadania się, a także unikać ciężkich, tłustych i słodkich potraw. W dniu operacji nie powinien pić ani jeść.
Technika limfadenektomie
Najczęściej w przypadku onkologii chirurdzy uciekają się do takich rodzajów limfadenektomii chirurgicznej, jak: wycięcie węzłów chłonnych pachowych (w przypadku raka piersi), wycięcie szyjki macicy (w przypadku raka tarczycy lub raka narządów szyi i głowy), limfadenektomia D2 z usunięciem węzłów zlokalizowanych w okolicy żołądka, wątroby i śledziony (w przypadku raka żołądka). [ 1 ]
Wykwalifikowany chirurg może w większości przypadków przewidzieć, do których węzłów chłonnych przemieszczą się atypowe komórki podczas rozprzestrzeniania się przerzutów. Węzły, które zostaną dotknięte jako pierwsze, nazywane są węzłami wartowniczymi. Dlatego lekarz najpierw usuwa właśnie te węzły, które są natychmiast wysyłane do badania - biopsji węzłów wartowniczych.
Aby określić węzły priorytetowe do limfadenektomii, wykonuje się procedurę mapowania: do zmienionego chorobowo obszaru wprowadza się substancję radioizotopową (wskaźnik), która wskazuje kierunek przepływu limfy.
Średni czas trwania operacji limfadenektomii wynosi jedną godzinę. Jednak czas trwania może się różnić w zależności od specyfiki interwencji chirurgicznej.
- Limfadenektomia miednicy może być wykonana z dostępu laparoskopowego i laparotomicznego. Podczas laparoskopii utrzymuje się warunki pneumoperitoneum (10 do 15 mm Hg), stosuje się laparoskopy i trokary. Otrzewna ścienna jest rozcinana powyżej strefy naczyń biodrowych, równolegle do naczyń biodrowych zewnętrznych. Należy koniecznie zbadać moczowody. Za pomocą zacisków chwyta się tkankę okołoprzydankową z węzłami chłonnymi i naczyniami zlokalizowanymi w proksymalnej części nacięcia. Przy zamkniętym zacisku tkanka jest odrywana od przedniej części naczyń biodrowych zewnętrznych. Następnie izoluje się nerw zasłonowy i usuwa się całą tkankę zlokalizowaną wokół naczyń biodrowych wewnętrznych, wraz z węzłami chłonnymi. Węzły chłonne zlokalizowane w pobliżu żyły biodrowej zewnętrznej są usuwane szczególnie ostrożnie. Preferowane jest wycięcie całego łańcucha. Na koniec z przestrzeni między tętnicami biodrowymi zewnętrznymi i żylnymi usuwa się tkankę tłuszczową wraz z zlokalizowanymi w niej węzłami. Biomateriał wysyła się do analizy histologicznej, uszkodzone naczynia koaguluje się, aby zapobiec krwawieniu – w tym celu stosuje się elektrochirurgię. [ 2 ]
- Limfadenektomia pachwinowa w wersji klasycznej wykonywana jest według opisu francuskiego onkologa Duquesne. Istotą operacji jest wycięcie węzłów chłonnych strefy udowo-pachwinowej wraz z tkanką, powięzią i elementem żyły odpiszczelowej wielkiej. Najpierw chirurg wykonuje pionowe nacięcie powyżej środka więzadła pachwinowego i poniżej, tnąc do warstwy tłuszczu podskórnego. Tkanka skórna jest oddzielana na poziomie powierzchownej powięzi podskórnej. Tłuszcz podskórny jest wycinany, uzyskując odsłonięcie części biodrowej ściany brzucha i całego trójkąta udowego. Następnie nacięcie jest rozszerzane do mięśni podskórnych, po czym żyła odpiszczelowa jest izolowana, podwiązywana i skrzyżowana na szczycie trójkąta udowego. Tkanka z węzłami chłonnymi jest przesuwana do wewnątrz, mięsień krawiecki jest wyjmowany na zewnątrz za pomocą haczyków: pomaga to zbadać łożysko naczyniowe kości udowej. Obszar tkanki, który ma zostać usunięty, oraz zewnętrzna ściana osłonki naczyniowej są oddzielane od naczyń udowych i unoszone w górę do obszaru, w którym żyła odpiszczelowa łączy się bezpośrednio z żyłą udową. Biomateriał jest usuwany i wysyłany do dalszego badania. [ 3 ]
- Limfadenektomia pachowa rzadko trwa dłużej niż 60 minut. Zazwyczaj chirurg wykonuje nacięcie w okolicy pachy o długości około 50-60 mm. Zabieg wykonuje się w znieczuleniu ogólnym, czasami w połączeniu z radykalną mastektomią. Podczas lumpektomii węzły można usunąć później lub w trakcie operacji. W klasycznej wersji usuwa się głównie węzły chłonne pierwszego rzędu i dolną część drugiego rzędu, po czym wysyła się je do badania histologicznego. Zazwyczaj wycina się około dziesięciu węzłów (pełna limfadenektomia obejmuje wycięcie około dwóch tuzinów węzłów). W wersji pełnej wycina się węzły chłonne należące do wszystkich rzędów łańcucha pachowego, ale takie operacje nie są obecnie wykonywane zbyt często. Zabieg oszczędzający polega na wycięciu tkanek o pięć i siedem centymetrów w dole pachowym. Usunięte tkanki wysyła się do badania, którego wyniki można uzyskać w ciągu kilku dni. Taka diagnostyka jest konieczna do zaplanowania dalszego leczenia pooperacyjnego, które może obejmować chemioterapię, radioterapię itp. [ 4 ]
- Limfadenektomia szyjna jest spowodowana tym, że przerzuty ognisk nowotworowych z obszaru szyi i głowy dość często trafiają do regionalnych węzłów chłonnych szyjnych. W tym przypadku klasyczną opcją jest interwencja według Craila, nazwana na cześć amerykańskiego chirurga. Operacja obejmuje kompleksowe usunięcie węzłów nadgnykowych, szyjnych i nadobojczykowych po jednej stronie, jednocześnie z ślinianką podżuchwową, żyłą szyjną wewnętrzną, mięśniami łopatkowo-gnykowymi i mostkowo-obojczykowo-sutkowymi. Limfadenektomia szyjna jest wskazana w przypadku zmian nowotworowych okolicy krtaniowo-gardłowej, tarczycy, ślinianek, języka, jamy ustnej lub nosogardła. Najczęściej wykonywanymi opcjami chirurgicznymi są radykalne usunięcie wszystkich węzłów chłonnych szyjnych (poziomy 1-5), wycięcie zmodyfikowane lub selektywne lub rozszerzona metoda radykalna. Inną powszechną metodą jest interwencja oszczędzająca, która polega na usunięciu węzłów chłonnych i tkanki. Tę metodę nazywa się czynnościową dyssekcją szyi: podczas operacji oszczędza się mięsień mostkowo-obojczykowo-sutkowy, żyłę szyjną wewnętrzną i nerw dodatkowy. [ 5 ]
- Limfadenektomia pachwinowo-udowa jest stosowana w celu usunięcia przerzutów nowotworowych do węzłów chłonnych pachwinowych i udowych. Chirurg wykonuje dwa półowalne nacięcia w kierunku równoległym do fałdu pachwinowego. Po rozcięciu skóry i warstwy tłuszczu podskórnego, płaty tkanki są rozdzielane w górę do rozcięgna mięśnia skośnego zewnętrznego brzucha i w dół do środka trójkąta udowego. Więzadło pachwinowe jest dzielone, usuwając powięź mięśnia skośnego zewnętrznego. Tkanka przedłonowa jest odsuwana do tyłu, odsłaniając podstawę trójkąta udowego. Następnie tkanka jest przecinana, zaczynając od punktu przedniego górnego kolca biodrowego do środka trójkąta udowego, a także od guzka łonowego do wierzchołka. Blok tkanki i węzłów chłonnych jest usuwany, po czym przechodzi się do limfadenektomii biodrowej. Ta technika chirurgiczna pomaga skrócić czas utrzymywania się blizn, zmniejszyć prawdopodobieństwo infekcji rany i zoptymalizować wygląd estetyczny obszaru pooperacyjnego. [ 6 ]
- Limfadenektomia zaotrzewnowa obejmuje usunięcie węzłów chłonnych zaotrzewnowych. Operacja jamy brzusznej obejmuje radykalne wycięcie tkanki tłuszczowej i węzłów chłonnych w przestrzeni zaotrzewnowej. Możliwe powikłania pooperacyjne mogą obejmować niepłodność i wsteczny wytrysk do pęcherza moczowego. Wynika to z faktu, że podczas zabiegu krzyżują się włókna współczulne odprowadzające zwojowe odpowiedzialne za wytrysk, zlokalizowane paraaortalnie pod poziomem tętnicy krezkowej dolnej. Minimalne ogniska przerzutowe to takie, których wielkość nie przekracza 20 mm: po usunięciu takich przerzutów prawdopodobieństwo wystąpienia powikłań pooperacyjnych jest zredukowane do minimum. [ 7 ]
- Limfadenektomia biodrowa jest wykonywana jako część operacji biodrowo-lędźwiowo-pachwinowo-udowej w przypadku potwierdzonych przerzutów do węzłów chłonnych pachwinowych. Obustronna limfadenektomia jest odpowiednia w przypadku raka prącia lub sromu. Stosowana jest klasyczna technika Duquesne, opisana w ubiegłym wieku. Długie podłużne nacięcie wykonuje się przez środek więzadła pachwinowego (z jego przecięciem). Górny punkt nacięcia jest zlokalizowany w obszarze 7 cm nad więzadłem pachwinowym, a dolny punkt pokrywa się z wierzchołkiem trójkąta udowego. Płaty tkankowe są rozdzielane na poziomie powierzchownej powięzi podskórnej, warstwa tłuszczu podskórnego jest wycinana, odsłaniając biodrową część ściany brzucha z trójkątem udowym. Następnie duże podskórne naczynie żylne jest izolowane, podwiązywane i skrzyżowane w dolnym rogu rany, blok węzłów chłonnych z tkanką jest cofany do wewnątrz, a mięśnie krawieckie są cofane na zewnątrz. Tkanki, które mają zostać usunięte, są stopniowo oddzielane od naczyń udowych, unosząc je do ujścia wielkiego naczynia żylnego uda i żyły udowej. Mięśnie nerwowe i skośne zewnętrzne są rozcinane, otrzewna jest przesuwana przyśrodkowo, a tkanka komórkowa i węzły chłonne są oddzielane wzdłuż naczyń biodrowych. Tkanka komórkowa biodrowa jest usuwana razem z tkanką komórkową udowo-pachwinową. Tkanki są zszywane warstwa po warstwie. W razie potrzeby wykonuje się operację plastyczną okolicy pachwinowej. Limfadenektomia biodrowo-pachwinowo-udowa zwykle obejmuje usunięcie średnio ośmiu do jedenastu węzłów. [ 8 ]
- Limfadenektomia paraaortalna obejmuje radykalne wycięcie węzłów chłonnych okołoaortalnych. Zabieg wykonuje się w znieczuleniu ogólnym, stosując metody endowideochirurgiczne. Zakres takiej operacji obejmuje usunięcie tkanki zawierającej węzły chłonne powyżej i poniżej poziomu tętnicy krezkowej dolnej, do linii górnej w okolicy górnej krawędzi lewej żyły nerkowej. Limfadenektomia paraaortalna jest z powodzeniem stosowana w leczeniu raka endometrium. Laparotomię linii środkowej wykonuje się powyżej otworu pępkowego i kończy pod spojeniem łonowym. Można zastosować dostęp pozaotrzewnowy. Krzyżuje się więzadło obłe macicy, unikając uszkodzenia dolnych naczyń nadbrzusza. Rozcina się otrzewną ścienną, uwidacznia się obszar moczowodu. Krzyżuje się więzadło lejkowo-miednicze i podwiązuje. Otrzewna jest rozcinana w dół do więzadła obłego macicy wzdłuż tętnicy biodrowej zewnętrznej. Więzadło jest zaciskane, przecinane i podwiązywane. Węzły chłonne są rozcinane w pobliżu gałęzi tętnicy biodrowej wewnętrznej. Oddzielony blok tkanki położony bocznie do sieci naczyniowej jest zaciskany i przecinany, a koniec proksymalny jest podwiązywany w celu zablokowania przepływu limfy. Następnie tkanka okołonaczyniowa i węzły chłonne są usuwane wzdłuż bocznych ścian naczyń do poziomu nerwu zasłonowego. Węzły położone przyśrodkowo do tętnicy biodrowej zewnętrznej i przy wejściu do kanału udowego są również poddawane wycięciu. Oddzielana jest również warstwa tłuszczowa z węzłami chłonnymi wzdłuż żyły biodrowej zewnętrznej do dołu zasłonowego. Po wykryciu nerwu zasłonowego uwidacznia się dół zasłonowy, a tkanka między nerwem zasłonowym a górnym naczyniem tętniczym pęcherza jest odciągana. Tkanka jest zaciskana, przecinana i podwiązywana. Manipulacje są wykonywane bardzo ostrożnie, unikając uszkodzenia żył. Następnie tętnicę maciczną przecina się i podwiązuje, a węzły chłonne wzdłuż naczyń biodrowych wewnętrznych usuwa się. Usunięte węzły wysyła się do badania histologicznego. [ 9 ], [ 10 ]
- Wycięcie węzłów chłonnych w przypadku raka piersi wykonuje się w odniesieniu do węzłów zlokalizowanych w okolicy pachy po stronie dotkniętej chorobą. Wycięcie może również obejmować węzły szyjne, nadobojczykowe i podobojczykowe. Operację wykonuje się w połączeniu z usunięciem gruczołu piersiowego, całkowicie lub częściowo. Chirurg wykonuje nacięcie w okolicy pachy o długości do 6 cm. Samo wycięcie węzłów chłonnych wykonuje się na kilku poziomach względnego położenia węzłów do mięśnia piersiowego mniejszego. Pierwszy poziom obejmuje węzły chłonne zlokalizowane poniżej tego mięśnia, drugi poziom obejmuje te zlokalizowane bezpośrednio pod mięśniem, a trzeci poziom obejmuje te zlokalizowane powyżej mięśnia piersiowego mniejszego. W odcinku lumpektomii usuwa się węzły pierwszego i drugiego poziomu. Jeśli wykonuje się mastektomię - radykalną resekcję gruczołu piersiowego z regionalnym wycięciem węzłów chłonnych, wówczas wycina się węzły należące do pierwszego, drugiego i trzeciego poziomu, z późniejszą plastyczną rekonstrukcją piersi. Taka operacja trwa średnio około półtorej godziny. [ 11 ]
Do tej pory eksperci nie doszli do konsensusu co do celowości usuwania wszystkich regionalnych węzłów chłonnych w jakichkolwiek procesach onkologicznych w gruczołach piersiowych. Większość chirurgów i mammologów uważa, że tak radykalna interwencja jest wymagana tylko w skrajnych przypadkach, gdy istnieje wyraźne ryzyko przerzutów. Obecność takiego wskazania weryfikuje się poprzez wykonanie biopsji wartowniczej, czyli biopsji węzła wartowniczego. Węzły wartownicze to te, które znajdują się najbliżej ogniska guza - to w nich najpierw dostają się komórki atypowe i tworzą się przerzuty. Dlatego interwencja polegająca na usunięciu węzła wartowniczego jest zawsze pewnym sposobem na określenie prawdopodobieństwa przerzutów guza. Jeśli biopsja wykaże wynik ujemny (nie wykryto komórek atypowych), nie ma potrzeby przeprowadzania operacji limfadenektomii na dużą skalę z usunięciem wszystkich poziomów węzłów chłonnych. [ 12 ], [ 13 ]
- Tyroidektomia z limfadenektomią jest standardowym rodzajem operacji w przypadku raka tarczycy. Najczęściej rak ten daje przerzuty do szóstej (centralnej) grupy węzłów chłonnych szyjnych. Specjaliści zalecają i praktykują tyreoidektomię z jednoetapowym centralnym usunięciem węzłów chłonnych w przypadku formacji onkologicznych o wymiarach przekraczających 10 mm. Takie podejście zmniejsza prawdopodobieństwo nawrotu i eliminuje potrzebę ponownej interwencji chirurgicznej w tym obszarze. Centralna limfadenektomia w tym przypadku obejmuje wycięcie węzłów przedkrtaniowych, około- i przedtchawicznych, a także tych zlokalizowanych wzdłuż wewnętrznej powierzchni tętnicy szyjnej i żyły szyjnej wewnętrznej. [ 14 ]
- Resekcja odbytnicy z rozszerzoną limfadenektomią może być wykonywana różnymi technikami, które zależą głównie od odcinka jelita, w którym rozwija się guz. Jeśli dotknięta jest górna trzecia część odbytnicy, wykonuje się operację zwaną resekcją przednią. Jeśli dotknięta jest środkowa trzecia część, wykonuje się operację dolną przednią. Zarówno pierwsza, jak i druga interwencja są wykonywane przez jamę brzuszną. Lekarz wykonuje nacięcie w ścianie brzucha na lewo od pępka. Po wykryciu i usunięciu guza łączy pozostałe odcinki jelita, usuwa pobliskie węzły chłonne, dokładnie bada wszystkie tkanki i zszywa. W razie potrzeby zakłada się drenaż (przez kilka dni). Najtrudniejsze i najbardziej traumatyczne dla pacjenta jest chirurgiczne usunięcie dolnej trzeciej części odbytnicy. Zabieg ten nazywa się resekcją krocza brzusznego lub operacją Milesa: polega na usunięciu guza wraz z odbytem. Aby zapewnić pacjentowi możliwość wydalania kału, chirurg tworzy stałą kolostomię. Zabieg zazwyczaj przebiega następująco: lekarz wykonuje nacięcie w dolnej części jamy brzusznej i kroczu, usuwa okrężnicę esowatą i odbytnicę, a także odbyt i pobliskie węzły chłonne. W większości przypadków pacjent musi dodatkowo poddać się chemioterapii. Tego typu zabieg może trwać kilka godzin (średnio 2,5 godziny). [ 15 ],
- Limfadenektomia trzustkowo-dwunastnicza jest powszechnym rodzajem operacji gruczolakoraka głowy trzustki, który ma dwa rzędy regionalnych węzłów chłonnych. Węzły te otaczają narząd lub są zlokalizowane wokół dużych pobliskich naczyń (aorty brzusznej z odgałęzieniami, w tym pnia trzewnego, tętnicy nerkowej górnej i krezkowej). Aby wyjaśnić stadium onkologiczne raka trzustki, zaleca się usunięcie i poddanie diagnostyce histologicznej co najmniej dziesięciu węzłów chłonnych. Po skrzyżowaniu więzadła żołądkowo-okrężniczego chirurg wykonuje adhezjoviscerolizę w kaletki omentalnej, mobilizuje dolny brzeg gruczołu z odsłonięciem żyły krezkowej górnej. Następnie krzyżuje prawe naczynia żołądkowo-sieciowe. Dwunastnicę mobilizuje się metodą Kochera i krzyżuje w odcinku proksymalnym. Następnie mobilizuje się części więzadła wątrobowo-dwunastniczego, przecina się tętnicę żołądkowo-dwunastniczą i jelito cienkie. Po mobilizacji wyrostka haczykowatego wykonuje się limfadenektomię wzdłuż górnego naczynia tętniczego krezkowego. [ 16 ]
- Wycięcie węzłów chłonnych w raku żołądka można wykonać w trzech wariantach. Pierwszym wariantem jest klasyczna gastrektomia, podczas której wykonuje się wycięcie węzłów chłonnych D1, w tym usunięcie węzłów chłonnych przyżołądkowych - 1-6 rzędów węzłów regionalnych według klasyfikacji japońskiej. Drugim wariantem jest radykalna gastrektomia z wycięciem węzłów chłonnych D2, w tym zbiorników chłonnych zlokalizowanych w kierunku odgałęzień pnia trzewnego - 7-11 rzędów węzłów chłonnych. Trzecim wariantem jest rozszerzona radykalna gastrektomia z usunięciem węzłów chłonnych zaotrzewnowych (12-16 rzędów). Wybór jednego lub drugiego rodzaju operacji z wycięciem węzłów chłonnych jest bezpośrednio związany ze stopniem zaawansowania raka żołądka. Przykładowo w pierwszym stadium „A” radykalna interwencja chirurgiczna może obejmować endoskopową resekcję błony śluzowej żołądka lub zastosowanie innych technik aż do klasycznej gastrektomii. [ 17 ]
Wycięcie węzłów chłonnych podczas resekcji jelita grubego
Operację jelita grubego można wykonać kilkoma technikami, w zależności od tego, w której części jelita znajduje się guz. Zazwyczaj usuwa się dotknięty chorobą odcinek jelita, a także węzły chłonne, do których chłonka spływa z guza. Wynika to z faktu, że limfadenektomia może zmniejszyć ryzyko nawrotu nowotworu. Ponadto specjaliści będą mogli dokładnie zbadać usunięte struktury, co będzie miało bezpośredni wpływ na charakter późniejszego leczenia. [ 18 ]
Chirurgiczne usunięcie elementu jelitowego nazywa się kolektomią. Jeśli zmiana nowotworowa jest usuwana i znajduje się w prawej połowie okrężnicy, mówimy o hemikolektomii prawostronnej, a jeśli w lewej połowie, to o hemikolektomii lewostronnej. Standardowa resekcja obejmuje usunięcie do 40 cm okrężnicy, chociaż liczba ta w dużej mierze zależy od wagi i wzrostu pacjenta.
Resekcja dystalna ma miejsce, gdy usuwa się dystalne dwie trzecie okrężnicy esowatej i górną trzecią część odbytnicy, a górne naczynia odbytnicze i esowate są podwiązywane. W celu przywrócenia funkcji odbytnicy stosuje się zespolenie.
Lewa hemilektomia z rozszerzoną limfadenektomią obejmuje usunięcie lewej okrężnicy, która obejmuje esowatą, zstępującą i dystalną połowę okrężnicy poprzecznej. Dolne naczynia krezkowe są podwiązywane i przecinane, a następnie formowane jest poprzeczne zespolenie odbytnicze.
Prawostronna hemilektomia z rozszerzoną limfadenektomią obejmuje resekcję kątnicy i dystalnego elementu jelita krętego – około 100-150 mm. Usuwa się również okrężnicę wstępującą i proksymalną trzecią część okrężnicy poprzecznej, podwiązuje się i przecina naczynia krętniczo-okrężnicze, prawą tętnicę okrężniczą i prawą gałąź tętnicy okrężniczej środkowej. Dodatkowo wykonuje się zespolenie krętniczo-poprzeczne.
Istnieje również inna odmiana operacji: subtotalne usunięcie z resekcją całego jelita grubego bez dystalnego elementu okrężnicy esowatej. W tym przypadku wszystkie podstawowe naczynia, które zaopatrują jelito grube w składniki odżywcze, zostają oddzielone.
Klasyfikacja limfadenektomii
Różne odmiany raka wymagają różnych ilości limfadenektomii. Bardziej kompletna resekcja jest określana jako rozszerzona limfadenektomia, która z kolei jest dalej dzielona na szereg podtypów, w zależności od lokalizacji usuwanych węzłów chłonnych, takich jak:
- limfadenektomia aortalno-biodrowa;
- trzustkowo-dwunastniczy;
- biodrowo-miedniczny itp.
W przeciwieństwie do rozszerzonej limfadenektomii, limfadenektomia regionalna polega na usunięciu jedynie niektórych węzłów chłonnych, znajdujących się w bezpośrednim sąsiedztwie guza.
Terminem pomocniczym jest radykalna limfadenektomia, która polega na usunięciu wszystkich lub przeważającej liczby węzłów chłonnych zlokalizowanych w pobliżu nowotworu (wzdłuż drogi przepływu chłonki).
W zależności od metody zabiegu, usunięcie węzłów chłonnych może odbywać się metodą otwartą lub laparoskopową.
Limfadenektomia laparoskopowa wykonywana jest przez dostęp przez nakłucia skóry, przez które chirurg wprowadza specjalne urządzenie laparoskopowe i instrumenty. Ta metoda jest mniej traumatyczna i rzadziej powoduje powikłania. Limfadenektomie jamiste wykonuje się dziś rzadziej: mówimy o klasycznej metodzie, gdy tkanki są rozcinane przez nacięcie, a dostęp jest bezpośredni. Po operacji laparoskopowej gojenie następuje znacznie szybciej, ryzyko krwawienia i zakażenia rany jest zmniejszone.
Wycięcie węzłów chłonnych i limfadenektomia
Klasyczne radykalne interwencje w leczeniu chorób onkologicznych polegały na monoblokowym usuwaniu regionalnych węzłów chłonnych. Jeśli chodzi o profilaktyczne rozszerzone usunięcie węzłów chłonnych, termin ten jest używany do opisu operacji chirurgicznych polegających na usunięciu dotkniętego narządu i obszarów z przerzutami regionalnymi. Okazuje się, że nazwa usunięcie węzłów chłonnych oznacza bardziej rozległą interwencję, w przeciwieństwie do terminu limfadenektomia, ponieważ obejmuje wycięcie nie tylko węzłów chłonnych, ale także całego odcinka przepływu limfy, wraz z otaczającą go podskórną warstwą tłuszczu w obrębie pochewek powięziowych. Tak więc o limfadenektomii należy mówić, jeśli wykonuje się regionalne usunięcie węzłów chłonnych, a o usunięciu węzłów chłonnych - jeśli usuwa się węzły chłonne, naczynia i tkankę tłuszczową.
Przeciwwskazania do zabiegu
Wycięcie węzłów chłonnych nie jest zalecane, jeśli nie ma możliwości całkowitego usunięcia guza pierwotnego. Dzieje się tak, jeśli proces nowotworowy zostanie wykryty na późnym etapie rozwoju. W tym przypadku mówimy nie tyle o przeciwwskazaniach, co o niewłaściwości wycięcia węzłów chłonnych, ponieważ ognisko guza zdążyło już rozprzestrzenić swoje komórki nie tylko do najbliższych węzłów chłonnych, ale także do odległych tkanek i narządów. Nawet po wycięciu węzłów chłonnych w organizmie pozostaną nietypowe struktury, prowokując rozwój nowych ognisk nowotworowych (wtórnych).
Rozwarstwienia węzłów chłonnych nie wykonuje się, jeśli pacjent jest w poważnym stanie, na przykład jeśli cierpi na poważne choroby układu krążenia, wątroby lub nerek, lub jeśli rozwinie się u niego ostry udar mózgu. Takie patologie mogą uniemożliwić zarówno całą operację, jak i znieczulenie.
Konsekwencje po procedurze
Najczęstszym działaniem niepożądanym po limfadenektomii jest obrzęk limfatyczny, powikłanie, które objawia się trudnościami w odpływie limfy z obszaru, w którym przeprowadzana jest operacja. Zaburzenie to rozwija się u około co dziesiątego pacjenta. Głównym objawem jest silny obrzęk tkanek. Choroba ma kilka stadiów rozwoju:
- Obrzęk występuje przez cały dzień, ale znika, gdy uszkodzony obszar jest w pozycji pionowej. Jeśli naciśniesz palcem, tworzy się rodzaj „dołka”, który powoli znika.
- Obrzęk występuje niezależnie od lokalizacji uszkodzonego obszaru. Skóra staje się gęstsza, a po naciśnięciu nie pojawia się „dołek”.
- Obrzęk jest wyraźny, jak przy słoniowaciźnie.
Gdy zostanie wykryty pierwszy etap obrzęku limfatycznego, należy pilnie udać się do lekarza. Zatrzyma to dalszy rozwój patologii, a w niektórych przypadkach – zmniejszy jej objawy.
Oprócz obrzęku, krwawienie wykryte we wczesnym okresie pooperacyjnym może okazać się niebezpiecznym stanem.
Powikłania po zabiegu
Ogólnie rzecz biorąc, lekarze czasami spotykają się z następującymi możliwymi powikłaniami związanymi z limfadenektomią:
- Utrata lub pogorszenie czucia w obszarze operacji, które jest spowodowane uszkodzeniem (przecięciem) włókien nerwowych. U większości pacjentów czucie powraca po pewnym czasie.
- Uczucie osłabienia, drętwienia, „pełzania”, przykurcze, które wymagają przepisania specjalnych ćwiczeń terapeutycznych w celu zmniejszenia uczucia dyskomfortu.
- Obrzęk limfatyczny to obrzęk naczyń limfatycznych.
- Zapalenie żył w okolicy zabiegu, z możliwym przejściem w zakrzepowe zapalenie żył. Przy terminowym podaniu leków rozrzedzających krew i przeciwzapalnych, takie zjawiska szybko ustępują.
- Dodanie infekcji, której towarzyszy ból, zaczerwienienie i obrzęk w miejscu interwencji. Ten stan wymaga terapii antybiotykowej.
Najczęściej powikłania związane z limfadenektomią występują u pacjentów w podeszłym wieku oraz u osób cierpiących na cukrzycę i otyłość.
Opieka po zabiegu
Bezpośrednio po limfadenektomii pacjent zostaje przeniesiony na oddział pooperacyjny: tam jest obserwowany aż do ustąpienia znieczulenia. Jeśli wszystko jest w porządku, pacjent zostaje przewieziony na oddział regularny.
W razie potrzeby unosi się dotknięty obszar. Na przykład po limfadenektomii pachowej unosi się ramię po stronie interwencji, a po usunięciu węzłów chłonnych pachwinowych unosi się nogi pacjenta.
Czasami, w pierwszym dniu po zabiegu, pacjentowi zakłada się cewnik w celu zbierania moczu, a w niektórych przypadkach zakłada się tymczasowy lub stały worek kolostomijny (w zależności od tego, gdzie dokładnie wykonano limfadenektomię i w jakim zakresie).
Jeżeli w trakcie operacji został założony drenaż, zostaje on usunięty w miarę poprawy stanu pacjenta (zwykle po kilku dniach).
Jeśli pacjent nie może jeść samodzielnie, to podaje mu się składniki odżywcze dożylnie. Jeśli interwencja chirurgiczna dotyczyła układu trawiennego, to pacjentowi zostaną przedstawione zmiany w diecie.
Czas trwania hospitalizacji ustalany jest indywidualnie.
Po wypisaniu ze szpitala pacjentowi zaleca się, aby nie podnosił i nie nosił ciężkich przedmiotów, a także unikał noszenia obcisłych lub ograniczających ruchy ubrań i akcesoriów.
Środki rehabilitacyjne są wskazane dla wszystkich pacjentów, którzy przeszli limfadenektomię. Takie środki pozwalają na:
- zapobiegać powstawaniu problemów natury psychologicznej;
- wyeliminować ból;
- zapobiegać rozwojowi powikłań;
- szybciej powrócić do normalnego trybu życia.
Standardowe metody rehabilitacji obejmują terapię ruchową (specjalny zestaw ćwiczeń), fizjoterapię, terapię witaminową i dodatkowe leczenie zachowawcze. Główne procedury mają na celu przywrócenie odżywienia tkanek i przepływu limfy, przyspieszenie krążenia krwi i gojenia.
Jeżeli po limfadenektomii u pacjenta wzrośnie temperatura ciała lub nagle pojawią się podejrzane objawy w postaci dreszczy, nudności, napadowych wymiotów, trudności w oddawaniu moczu i stolca, krwawienia lub silnego bólu, należy natychmiast powiadomić chirurga, który wykonał zabieg.
Masaż limfatyczny po zabiegu limfadenektomii pachowej
Drenaż limfatyczny to zabieg fizjoterapeutyczny, którego głównym celem jest przyspieszenie przepływu limfy. Osoba wykonująca masaż limfatyczny powinna mieć pojęcie o położeniu układu limfatycznego i kierunku przepływu limfy. Zabieg nie powinien powodować bólu, dlatego jako podstawowe efekty zaleca się głaskanie i lekki ucisk. Najlepiej przeprowadzać sesje 1-2 razy w tygodniu. [ 19 ]
Pod wpływem takiego masażu pobudzany jest przepływ limfy, co przyczynia się do:
- zmniejszenie obrzęku tkanek;
- zwiększenie napięcia skóry;
- optymalizacja procesów metabolicznych;
- poprawa odporności lokalnej;
- aktywacja krążenia krwi.
Przeciwwskazania do masażu limfatycznego po limfadenektomii mogą obejmować:
- ostre zapalenie żył zakrzepowych;
- choroby skóry;
- choroby układu krążenia;
- patologie zakaźne.
Po sesji pacjent powinien leżeć spokojnie przez dziesięć minut. Można wypić szklankę ciepłej wody. Efekt staje się zauważalny, z reguły, po pierwszym lub drugim zabiegu.
Recenzje
Wycięcie węzłów chłonnych jest często obowiązkową procedurą, która decyduje o skuteczności leczenia. Zabieg polega na usunięciu chorych lub podejrzanych węzłów chłonnych i wysłaniu ich do laboratorium w celu badania histologicznego. Opinie na temat operacji są przeważnie pozytywne, ponieważ pomaga ona zapobiec dalszemu rozprzestrzenianiu się patologii, zmniejszyć lub całkowicie wyeliminować objawy choroby. Powikłania po zabiegu są rzadkie, jeśli zastosujesz się do ścisłych zaleceń lekarza:
- ograniczyć aktywność i nie wywierać nacisku na operowaną część ciała;
- nie ściskaj i nie napinaj chorej strony odzieżą ani akcesoriami;
- Unikaj zakładania nogi na nogę (w przypadku pacjentów, którzy przeszli limfadenektomię pachwinową).
Częstotliwość występowania powikłań zależy również od obszaru dotkniętego limfadenektomią. Przykładowo usunięcie węzłów chłonnych pachowych w około 10% przypadków prowadzi do rozwoju obrzęku limfatycznego i dyskomfortu skóry. Usunięcie węzłów chłonnych miednicy jest powikłane obrzękiem limfatycznym tylko w 6% przypadków, a węzłów chłonnych pachwinowych – w 15% przypadków. Jednak wiele zależy również od ogólnego stanu zdrowia pacjenta i kwalifikacji lekarza wykonującego operację.

