Ekspert medyczny artykułu
Nowe publikacje
Erytrocytoza makrocytoza
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
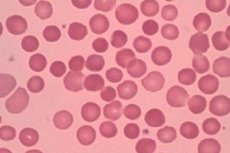
Makrocytoza to termin medyczny opisujący stan, w którym poziom czerwonych krwinek, znanych jako czerwone krwinki, jest wyższy niż normalnie i mają one zwiększony rozmiar. Można to określić za pomocą średniej objętości czerwonych krwinek (MCV), która jest mierzona w femtolitrach (fL).
Przyczyny makrocytoza
Oto kilka najczęstszych przyczyn makrocytozy:
- Niedobór witaminy B12 (kobalaminy) lub kwasu foliowego: Te witaminy są niezbędne do prawidłowego tworzenia DNA wewnątrz czerwonych krwinek. Niedobór witaminy B12 lub kwasu foliowego może prowadzić do nieprawidłowego rozwoju czerwonych krwinek i w konsekwencji makrocytozy.
- Nadmierne spożycie alkoholu: Nadmierne spożycie alkoholu może mieć wpływ na powstawanie czerwonych krwinek i powodować makrocytozę.
- Przewlekła choroba wątroby: Choroby wątroby, takie jak marskość wątroby czy alkoholowe zapalenie wątroby, mogą mieć wpływ na powstawanie i funkcjonowanie czerwonych krwinek.
- Niedokrwistość hemolityczna: Jest to grupa niedokrwistości, w której czerwone krwinki są niszczone szybciej niż powstają. Może to powodować makrocytozę.
- Niedoczynność tarczycy (niska czynność tarczycy): Niedobór hormonów tarczycy może mieć wpływ na powstawanie czerwonych krwinek i powodować makrocytozę.
- Zespoły mielodysplastyczne: Jest to grupa rzadkich chorób hematopoetycznych, które mogą prowadzić do makrocytozy.
- Leki: Niektóre leki, np. cytostatyki i leki przeciwdrgawkowe, mogą powodować makrocytozę jako skutek uboczny.
- Czynniki genetyczne: Rzadkie choroby dziedziczne mogą prowadzić do makrocytozy.
Ważne jest, aby pamiętać, że makrocytoza może być oznaką innych schorzeń medycznych, więc gdy zostanie wykryta, ważne jest, aby udać się do lekarza w celu wykonania dodatkowych badań i ustalenia przyczyny. Leczenie makrocytozy będzie zależeć od przyczyny leżącej u jej podłoża.
Objawy makrocytoza
Sama makrocytoza nie zawsze może dawać objawy, zwłaszcza jeśli jest łagodna i nie towarzyszą jej inne zaburzenia krwi. Jednak w zaawansowanych przypadkach makrocytozy lub gdy jest połączona z innymi schorzeniami, mogą wystąpić następujące objawy i symptomy:
- Osłabienie i zmęczenie: Powiększone czerwone krwinki mogą być mniej wydajne w transporcie tlenu, co może powodować uczucie osłabienia i zmęczenia.
- Bladość skóry i błon śluzowych: Makrocytozie może towarzyszyć niedokrwistość, która może prowadzić do bladości skóry i błon śluzowych.
- Duszność: Brak tlenu w organizmie spowodowany powiększonymi, ale mniej funkcjonalnymi czerwonymi krwinkami może powodować duszność.
- Zawroty głowy i bóle głowy: Brak tlenu może również powodować zawroty głowy i bóle głowy.
- Objawy choroby podstawowej: Jeśli makrocytoza jest spowodowana inną chorobą, mogą wystąpić objawy tej choroby. Na przykład, jeśli makrocytoza jest związana z niedoborem witaminy B12, mogą wystąpić objawy związane z tym niedoborem, takie jak drętwienie i problemy z koordynacją ruchową.
- Objawy choroby wątroby: Jeśli makrocytoza jest związana z chorobą wątroby, mogą występować objawy związane z tym schorzeniem, takie jak żółtaczka i ból brzucha.
- Inne objawy: W zależności od przyczyny makrocytozy i obecności innych chorób współistniejących, mogą pojawić się inne objawy.
Diagnostyka makrocytoza
Diagnozowanie makrocytozy rozpoczyna się od badania fizykalnego i badań laboratoryjnych w celu określenia poziomu i wielkości czerwonych krwinek (erytrocytów) we krwi. Oto niektóre podstawowe kroki, które mogą być uwzględnione w procesie diagnostycznym:
- Badanie kliniczne: Lekarz przeprowadza ogólne badanie fizykalne i rozmawia z pacjentem na temat jego historii medycznej i rodzinnej, a także obecności objawów związanych z makrocytozą.
- Badanie krwi: Główną metodą diagnostyczną jest badanie krwi. Test ten może być stosowany do określania poziomu hemoglobiny, hematokrytu i innych parametrów krwi, w tym średniej objętości krwinek czerwonych (MCV). Jeśli MCV jest wyższe niż normalnie (zwykle ponad 100 fL), może to wskazywać na makrocytozę.
- Dodatkowe badania: Dodatkowe badania laboratoryjne mogą być potrzebne do ustalenia przyczyny makrocytozy. Na przykład pomiar poziomu witaminy B12 i kwasu foliowego może pomóc ustalić, czy makrocytoza jest związana z niedoborem tych witamin. Inne badania, takie jak badania krwi obwodowej, mogą być również wykonywane w celu oceny kształtu i struktury czerwonych krwinek.
- Dodatkowa diagnoza: W zależności od wyników i objawów klinicznych, w celu wykluczenia lub potwierdzenia obecności choroby podstawowej konieczne może okazać się przeprowadzenie innych badań diagnostycznych, takich jak tomografia komputerowa (TK) lub badanie USG.
- Ocena choroby podstawowej: Jeśli makrocytoza jest spowodowana inną chorobą, ważne jest, aby tę chorobę poddać dalszej ocenie i leczeniu.
Diagnoza obejmuje zarówno badania laboratoryjne, jak i ocenę kliniczną w celu ustalenia przyczyny i określenia odpowiedniego leczenia. Po postawieniu diagnozy lekarz opracowuje plan leczenia, który może obejmować korektę niedoborów witamin, leczenie choroby podstawowej lub inne środki medyczne w zależności od konkretnych okoliczności.
Z kim się skontaktować?
Leczenie makrocytoza
Leczenie makrocytozy zależy bezpośrednio od jej przyczyny. Ponieważ makrocytoza jest objawem, a nie chorobą samą w sobie, skuteczne leczenie obejmuje identyfikację i skorygowanie podstawowego schorzenia lub czynnika powodującego zwiększenie rozmiaru czerwonych krwinek (erytrocytów). Oto niektóre z możliwych podejść do leczenia makrocytozy:
- Zastępowanie witamin: Jeśli makrocytoza jest spowodowana niedoborem witaminy B12 lub kwasu foliowego, leczenie może obejmować zastępowanie tych witamin. Można to osiągnąć poprzez przyjmowanie specjalnych leków lub zmianę diety.
- Leczenie choroby podstawowej: Jeśli makrocytoza jest konsekwencją innej choroby, takiej jak przewlekła choroba wątroby, niedoczynność tarczycy lub niedokrwistość hemolityczna, leczenie powinno być ukierunkowane na skorygowanie tej choroby podstawowej.
- Zmiany w przyjmowaniu leków: Jeśli makrocytoza jest związana z przyjmowaniem niektórych leków, lekarz może rozważyć zmianę terapii lekowej lub dawkowania.
- Transfuzje krwi: W niektórych przypadkach, zwłaszcza w ciężkich postaciach makrocytozy, okresowe transfuzje krwi mogą okazać się konieczne w celu poprawy poziomu hemoglobiny i złagodzenia objawów.
- Środki dodatkowe: W celu złagodzenia objawów makrocytozy, takich jak duszność lub zawroty głowy, można zastosować leczenie objawowe, takie jak tlenoterapia.
Należy pamiętać, że skuteczność leczenia zależy od ustalenia przyczyny leżącej u podłoża problemu oraz indywidualnych cech pacjenta.
Prognoza
Rokowanie w przypadku makrocytozy zależy od jej przyczyny i tego, jak skutecznie można ją kontrolować lub leczyć. W większości przypadków makrocytozę można skutecznie kontrolować lub leczyć, zwłaszcza jeśli jej przyczyna jest związana z niedoborem witaminy B12 lub kwasu foliowego, który można skorygować dietą i/lub lekami.
Ważne jest jednak, aby pamiętać, że makrocytoza może być oznaką innych poważniejszych schorzeń medycznych, takich jak niedokrwistość hemolityczna, choroba wątroby, niedoczynność tarczycy lub zespoły mielodysplastyczne. W takich przypadkach rokowanie będzie zależeć od cech i ciężkości choroby podstawowej.
Jeśli makrocytoza jest spowodowana innymi schorzeniami, skuteczne leczenie tych schorzeń może pomóc poprawić rokowanie i zapobiec dalszym powikłaniom. Ważne jest, aby skonsultować się z lekarzem i stosować się do jego zaleceń dotyczących leczenia i opieki.
Rokowanie może również zależeć od indywidualnych czynników pacjenta, takich jak wiek, ogólny stan zdrowia i obecność innych chorób współistniejących. Dlatego też, aby uzyskać dokładniejszą prognozę, konieczne jest kompleksowe badanie i konsultacja z lekarzem.

