Ekspert medyczny artykułu
Nowe publikacje
Neuropatia kończyny górnej
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Unerwienie ręki odbywa się za pomocą całego układu obwodowych, czyli znajdujących się poza mózgiem i rdzeniem kręgowym, nerwów. Ich choroby o genezie niezapalnej (spowodowane różnymi procesami zwyrodnieniowymi i dystroficznymi) nazywane są neuropatią. Nie jest to odrębna choroba, ale jest częścią zespołu objawów różnych stanów patologicznych, dlatego do określenia taktyki leczenia nie wystarczy stwierdzenie faktu obecności patologii, ale konieczne jest również ustalenie przyczyny jej rozwoju. Neuropatia kończyn górnych nie jest tak powszechna jak kończyn dolnych, ponieważ nogi są unerwione przez najdłuższe, a zatem najbardziej wrażliwe włókna nerwowe. Zmiany zwyrodnieniowo-dystroficzne nerwów obwodowych często zaczynają się od kończyn dolnych, później zaangażowane są nerwy ramion, tułowia, twarzy, chociaż czasami od razu dotknięte są nerwy określonej części ciała, w naszym przypadku - ramion.
Epidemiologia
Statystyki pokazują, że neuropatie kończyn górnych nie są aż tak rzadkie. Najczęstszym typem jest zespół cieśni nadgarstka, który dotyka ludzi, którzy ze względu na swoją pracę są często zmuszeni do wykonywania ruchów zgięciowych ręką. Ze wszystkich zespołów cieśni nadgarstka 2/3 skarg dotyczy tej lokalizacji. Wiele zawodów prowadziło kiedyś do rozwoju tej patologii, a teraz są one uzupełniane przez powszechne korzystanie z komputerów - zarówno w działalności zawodowej, jak i w domu. W rezultacie od 1 do 3,8% dorosłych na świecie skarży się na jej objawy każdego roku. Na jednego mężczyznę przypada od trzech do dziesięciu kobiet. Szczyt objawów przypada na wiek 40-60 lat.

Inny wrażliwy obszar nerwu pośrodkowego znajduje się w górnej trzeciej części przedramienia, zmiany zwyrodnieniowo-dystroficzne w tej części nazywane są zespołem okrągłego nawrotnika. Oprócz powyższych przyczyn, rozwój tego zespołu może być spowodowany obecnością rzadkiej anomalii - wyrostka ramiennego (więzadła Struthera).
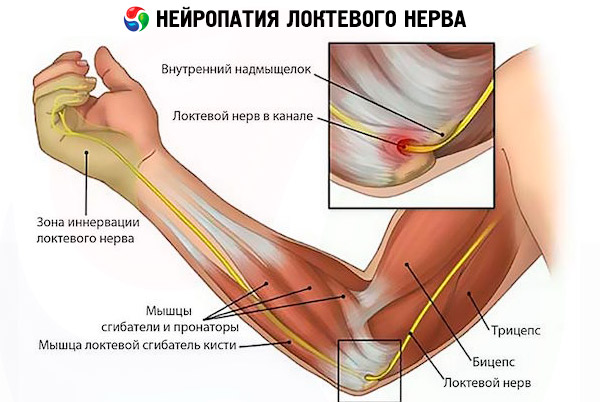
Dość często dochodzi do upośledzenia funkcji nerwu łokciowego. Sprzyjają temu również urazy uciskowe w życiu codziennym, sporcie i pracy.
Zespoły tunelowe rozwijają się u ponad 45% osób wykonujących pracę fizyczną. W tym przypadku zdecydowana większość zmian jest po prawej stronie (około 83%).
Przyczyny neuropatie kończyn górnych
Przytłaczająca większość izolowanych zmian zwyrodnieniowych i dystroficznych włókien nerwowych ręki powstaje w wyniku banalnego ucisku jednego (mononeuropatia) lub kilku nerwów (polineuropatia) unerwiających kończynę górną. Jest pięć takich nerwów: mięśniowo-skórny i pachowy, regulujący pracę barku i części przedramienia, jego górnej i dolnej części, odpowiednio; pośrodkowy, łokciowy i promieniowy, kontrolujący pracę ręki od barku do palców.
Różne obszary nerwów, zlokalizowane zarówno płytko pod skórą, jak i w środku dłoni, mogą zostać ściśnięte. Powodów takiego zdarzenia może być wiele – około dwustu.
Być może najczęściej neuropatie jednego z powyższych nerwów lub wielu powstają z powodu niewygodnej pozycji, w której pracująca ręka przez długi czas wykonuje monotonne ruchy jedną lub obiema rękami. A jeśli wcześniej cierpiała pracująca ręka osoby wykonującej monotonną i ciężką pracę fizyczną, to wraz z nadejściem ery komputerowej do grupy ryzyka dołączyli pracownicy biurowi. Uciskowy charakter neuropatii w połowie przypadków jej występowania wiąże się z aktywnością zawodową. Jedną z najczęstszych patologii jest zespół cieśni nadgarstka (związany z uciskiem nerwu pośrodkowego w miejscu jego przejścia do ręki), który dotyka osoby spędzające codziennie dużo czasu przy komputerze, krawców, muzyków, dentystów i innych specjalistów lub sportowców wykonujących wielokrotne monotonne ruchy zgięciowe ręki.
Ponadto neuropatia nerwu pośrodkowego jest często spowodowana nietypowo dużym obciążeniem nadgarstka, zwichnięciami stawu nadgarstkowego i urazami przedramienia.
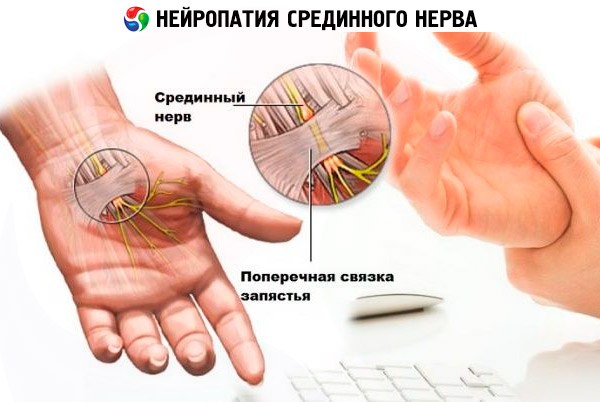
Często spotykany jest zespół cieśni łokciowej, związany z monotonnymi ruchami zgięcia łokcia i uciskiem nerwu łokciowego. Przyczyną tego jest nawyk ciągłego opierania łokcia na twardej powierzchni, także w życiu codziennym, na przykład podczas rozmowy telefonicznej, lub zginania go podczas wiszenia, na przykład wystawiania łokcia za okno podczas prowadzenia samochodu lub wieszania go za krawędzią stołu, co znowu dotyczy pracowników biurowych.
Neuropatia nerwu łokciowego objawia się zespołem kanału Guyona - niebezpieczne są w tym przypadku zawody związane z wibracjami, jazda na rowerze, wyścigi motocyklowe, stałe korzystanie z laski (uszkodzone zostaje unerwienie mięśni dłoniowych).
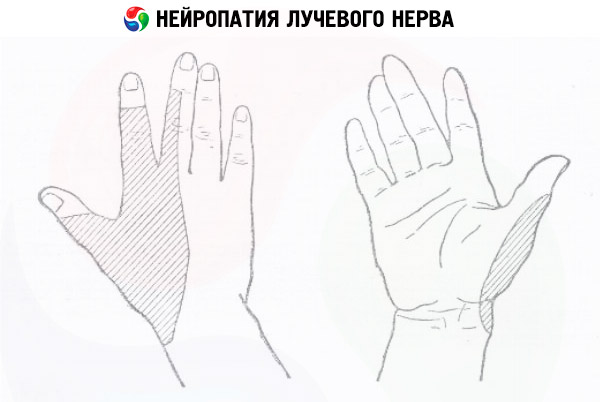
Neuropatia nerwu promieniowego może wystąpić wskutek nieprawidłowego ułożenia ręki podczas długotrwałego snu („paraliż senny”), u dyrygentów, biegaczy, osób wykonujących czynności wymagające częstych, monotonnych ruchów w zgięciu łokcia, w przypadku złamań obojczyka i stawu barkowego oraz przy nawyku noszenia ciężkiej torby na zgięciu łokcia.
Długotrwałe poruszanie się przy pomocy kul itp. powoduje uszkodzenie nerwu pachowego lub promieniowego.
Ponadto neuropatie kończyn górnych mogą być spowodowane urazami ręki - złamaniami, zwichnięciami, prowadzącymi do bezpośredniego uszkodzenia włókien nerwowych, przyległych tkanek mięśniowych lub kostnych, naczyń krwionośnych (niedożywienie z powodu zaburzeń krążenia, ucisk między obrzękniętymi tkankami, urazy ostrymi krawędziami złamanych kości).
Zabiegi chirurgiczne obejmujące nerw, w przebiegu których powstaje tkanka bliznowata, niedokrwienie, obrzęk; długotrwałe wlewy dożylne; choroby zapalne - zapalenie stawów, zapalenie kaletki maziowej, zapalenie węzłów chłonnych itp.; osteochondroza szyjna; guzy zarówno samej tkanki nerwowej, na przykład nerwiak międzypalcowy, jak i zlokalizowane w pobliżu nerwu, często powodują neuropatię uciskową lub niedokrwienną.
 [ 8 ]
[ 8 ]
Czynniki ryzyka
Czynnikami ryzyka rozwoju tej choroby są m.in.: częste wychłodzenie organizmu, nadmierny wysiłek fizyczny, kontakt z substancjami toksycznymi, powikłania zapalne chorób zakaźnych, patologie układowe - endokrynologiczne, autoimmunologiczne, choroby wątroby, niewydolność nerek, niedobór witamin z grupy B spowodowany przyczynami pokarmowymi lub chorobami przewodu pokarmowego, szczepienia, dziedziczność, alkoholizm, wahania poziomu hormonów.
 [ 9 ]
[ 9 ]
Patogeneza
Patogeneza uszkodzeń nerwów obwodowych jest zróżnicowana, zawsze opiera się na procesie zwyrodnieniowo-dystroficznym wywołanym uciskiem, zaburzeniami metabolicznymi, niedokrwiennymi lub zapoczątkowanym w wyniku bezpośredniego urazu (stłuczenia, pęknięcia, przecięcia, nakłucia) włókien nerwowych. Budowa nerwów obwodowych przypomina przewód elektryczny - komórki nerwowe (aksony, neuryty) są zamknięte w osłonce mielinowej, przypominającej izolator. Pod względem patogenezy neuropatie dzieli się na aksonalną, gdy niszczone są same aksony (komórki nerwowe), i demielinizacyjną, gdy zniszczeniu ulega osłonka.
W przypadku uszczypnięcia, rozciągnięcia, ściśniętia i pęknięć akson jest zazwyczaj uszkodzony. Przy niewielkim ucisku struktura anatomiczna nerwu zostaje zachowana i jest ona przywracana dość szybko i całkowicie. W przypadku poważnych urazów całkowita regeneracja nerwu może być niemożliwa, nawet jeśli osłonka mielinowa jest nienaruszona.
W drugim przypadku uszkodzeniu ulega osłonka mielinowa, która pełni funkcję izolatora i przewodnika. W patogenezie neuropatii demielinizacyjnej bierze się pod uwagę predyspozycje genetyczne, reumatoidalne zapalenie stawów, różne postacie cukrzycy, dysfunkcję wątroby i nerek oraz niedoczynność tarczycy. Izolowane uszkodzenia nerwów kończyn górnych w takich patologiach zdarzają się rzadko, jednak nie można tego całkowicie wykluczyć. Do uszkodzenia pojedynczego nerwu może dojść w wyniku gruźlicy, zapalenia wielostawowego, zatrucia substancjami toksycznymi, w tym alkoholem i lekami.
Objawy neuropatie kończyn górnych
Włókna nerwów obwodowych dzielą się na ruchowe, czuciowe i wegetatywne. W zależności od tego, które z nich są w przeważającej mierze dotknięte zmianami patologicznymi, takie objawy będą dominować w obrazie klinicznym, chociaż izolowane uszkodzenie jednego typu włókien prawie nigdy nie występuje, więc możliwe są różne warianty zespołu objawów.
Neuropatia ruchowa objawia się osłabieniem mięśni, letargiem, drżeniem nawet przy niewielkim wysiłku fizycznym, drgawkami, z czasem następuje zmniejszenie masy mięśniowej, kończyna staje się wizualnie cieńsza. Chory często ma trudności z podnoszeniem rąk do góry, zwłaszcza na boki, zaburzona jest jego koordynacja ruchów, nie można trzymać przedmiotów palcami.
Pierwszymi objawami zaburzeń sensorycznych są mrowienie w opuszkach palców, rozprzestrzeniające się ku górze drętwienie; wrażenie, że na dłoni noszona jest gruba rękawiczka; zespół bólowy od łagodnego dyskomfortu do ostrego i piekącego bólu (kauzalgia); utrata czucia w kierunku od obwodu do centrum (najpierw palce, potem dłoń i wyżej).
Objawy wegetatywne – blada skóra, przebarwienia, marmurkowatość skóry; zimne koniuszki palców nawet w upalne dni; nadmierna lub zmniejszona potliwość; wypadanie włosów na skórze, ścieńczenie skóry w miejscach o zaburzonym unerwieniu; pogrubienie i rozwarstwienie paznokci; owrzodzenie skóry.
Objawy nasilają się w zależności od stadium choroby. Dlatego jeśli pojawi się jakikolwiek ból, drętwienie, utrata czucia i ograniczenie funkcji motorycznych, nawet jeśli nie było urazów, należy udać się do lekarza.
Uszkodzenie jednego nerwu nazywa się mononeuropatią. Rodzaje uszkodzeń nerwów kończyny górnej objawiają się następującymi objawami:
- nerw mięśniowo-skórny steruje pracą przedniej części ramienia powyżej łokcia; w razie jego uszkodzenia upośledzona zostaje funkcja stawu ramiennego i łokciowego;
- uszkodzenie nerwu pachowego wpływa na unerwienie powierzchni grzbietowej kończyny, upośledzone jest odwodzenie barku i prostowanie stawu ramiennego;
- przy uszkodzeniu nerwu pośrodkowego upośledzeniu ulegają zdolności motoryczne i czuciowe na całej długości ramienia, ale najczęściej – dłoni, kciuka, palca wskazującego i środkowego;
- neuropatia nerwu łokciowego objawia się zaburzeniami ruchomości dłoni, palca serdecznego i środkowego;
- Neuropatia nerwu promieniowego objawia się utratą czucia na grzbiecie dłoni, upośledzeniem sprawności ruchowej palców oraz zginaniem stawów łokciowych i nadgarstkowych.
Pierwszymi objawami najczęstszej mononeuropatii nerwu pośrodkowego - zespołu cieśni nadgarstka są drętwienie i mrowienie w czubkach kciuka, palca wskazującego i środkowego ręki roboczej rano, które mija po kilku godzinach i nie daje o sobie znać w ciągu dnia. Nawet przy takich objawach należy udać się do lekarza, ponieważ później ręce zaczną drętwieć w nocy, a następnie w ciągu dnia stanie się problematyczne trzymanie przedmiotów bolącą ręką, będzie ona coraz bardziej tracić funkcje.
Początkowo odczuwa się mrowienie lub pieczenie, pojawiające się podczas nocnego odpoczynku lub rano. Pacjent musi się obudzić i opuścić obolałe ramię (wtedy ból ustępuje). Na początku boli jeden lub dwa palce, stopniowo cała dłoń, a nawet ramię aż do łokcia.
Zaburzona zostaje sprawność motoryczna ręki, palce, a z czasem cała ręka, stają się słabsze, a trzymanie przedmiotów, zwłaszcza małych i cienkich, staje się trudne.
W zaawansowanych stadiach choroby zmniejsza się wrażliwość, dotknięta kończyna jest stale zdrętwiała, później przestaje odczuwać dotyk, a nawet ukłucia ostrym przedmiotem. W mięśniach i skórze zachodzą procesy zanikowe.
Objawy neuropatii łokciowej również zaczynają się od drętwienia i mrowienia, zlokalizowanych w dole łokciowym, wzdłuż tylnej części przedramienia i dłoni, obejmując palec serdeczny i mały. Doznania bólowe w tej samej lokalizacji i zaburzenia motoryczne nasilają się, następnie następuje utrata czucia i hipotrofia mięśniowa - w takiej kolejności rozwija się zespół cieśni nadgarstka.
W przypadku zespołu kanału Guyona odczucia są zlokalizowane i nasilone w obrębie powierzchni dłoniowej.
W łagodnym stopniu neuropatii nie stwierdza się jeszcze poważnych zaburzeń motorycznych ani sensorycznych, więc prawdopodobieństwo powrotu do zdrowia zależy od szybkiego zwrócenia się o pomoc.
Komplikacje i konsekwencje
Jak już wspomniano, w początkowych stadiach odczucia neuropatii są dość znośne i jeśli nie zwraca się na nie uwagi, stan zaczyna się pogarszać. Mięśnie się przerastają, ręka pracuje coraz gorzej.
Bez leczenia proces ten może zakończyć się nieodwracalnym zanikiem tkanki mięśniowej. Wizualnie kończyna zmniejsza swoją objętość, ręka ulega deformacji i staje się podobna do dłoni naczelnego – płaska, z kciukiem dociśniętym do niej.
Czasami przy częściowym uszkodzeniu nerwu pośrodkowego, a jeszcze rzadziej nerwu łokciowego, rozwija się zespół kauzalgii. Tak właśnie powikłaniają się urazy, gdy w momencie bliznowacenia rany dochodzi do podrażnienia receptorów aferentnych komórek nerwowych, co prowadzi do intensywnego, wręcz nie do zniesienia bólu. Oczywiście w takim stanie nie sposób nie szukać pomocy. Kauzalgia pojawia się mniej więcej piątego dnia po urazie, a czasami nieco później, na przykład po dwóch tygodniach.
Neuropatia aksonalna charakteryzuje się powolnym rozwojem i długim przebiegiem. Bez leczenia proces kończy się całkowitym zanikiem mięśni pozbawionych unerwienia i utratą ruchomości kończyny (ręka „więdnie”).
Neuropatia demielinizacyjna charakteryzuje się dość szybkim rozwojem choroby, upośledzeniem czucia i utratą funkcji motorycznych.
Dlatego im wcześniej rozpocznie się leczenie, tym większe są szanse na pełne przywrócenie funkcji. W zaawansowanych przypadkach jedynym leczeniem jest często leczenie chirurgiczne, a całkowite wyleczenie nie zawsze następuje.
Diagnostyka neuropatie kończyn górnych
W przypadku wystąpienia pierwszych objawów dyskomfortu – mrowienia, drętwienia, pieczenia, bólu, ograniczenia sprawności ruchowej, osłabienia mięśni – należy zgłosić się do placówki medycznej.
Podczas wywiadu z pacjentem brane są pod uwagę nie tylko objawy, które go niepokoją, ale także ryzyko zawodowe, obecność złych nawyków, wcześniejsze urazy i możliwość zatrucia. Pod uwagę brane są również choroby przewlekłe, przebyte infekcje i predyspozycje genetyczne.
Zalecane są kliniczne badania krwi i moczu, a także badania krwi na poziom glukozy, hormonów tarczycy, poziom białka i witamin z grupy B. Mogą być zalecane badania krwi i moczu na obecność substancji toksycznych.
Bezpośrednio palpuje się pnie nerwowe, wykonuje się biopsję włókien nerwowych i określa głębokość ich uszkodzenia. Może być zalecane badanie płynu mózgowo-rdzeniowego, badanie odruchów i reakcji nerwowych.
Wykonuje się diagnostykę instrumentalną: elektroneurografię, zdjęcia rentgenowskie, badanie ultrasonograficzne stanu narządów wewnętrznych.
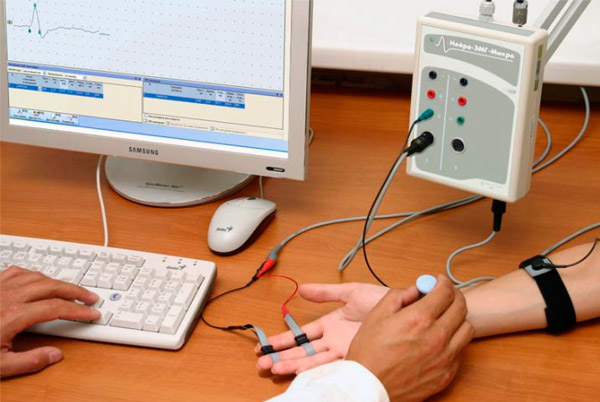
Mogą zostać zalecone konsultacje u lekarzy innych specjalności, dodatkowe badania i testy.
Diagnostyka różnicowa
Diagnostykę różnicową przeprowadza się w oparciu o wyniki badania przedmiotowego, laboratoryjnego i instrumentalnego.
Często przy długotrwałym przebiegu choroby neuropatię można stwierdzić nawet wzrokowo, po naruszeniu symetrii i sprawności ruchowej kończyn górnych. Diagnostyka laboratoryjna pomaga zrozumieć przyczynę uszkodzenia nerwów, ustalić obecność zaburzeń metabolicznych, procesów autoimmunologicznych, stanów zapalnych i infekcji. Specyficzne badania pozwalają na identyfikację charakterystycznych przeciwciał i antygenów, zawartości witamin i białek w osoczu krwi.
Badania instrumentalne wykazują spadek prędkości przewodzenia impulsów nerwowych lub jej zanik (atrofię), spadek aktywności włókien mięśniowych.
Specjalne testy diagnostyczne mogą ujawnić, który nerw został uszkodzony. Na przykład w przypadku neuropatii ruchowej nerwu łokciowego pacjent nie może zacisnąć pięści dotkniętej chorobą ręki, ponieważ palec serdeczny i mały nie zginają się. Nie może również rozłożyć palców, a następnie połączyć ich, docisnąć dłoni do powierzchni stołu i podrapać ją małym palcem. Odruchy czuciowe częściowo lub całkowicie zanikają na palcu serdecznym i małym, na przedramieniu i dłoni po stronie łokciowej.
Zewnętrzne objawy neuropatii nerwu promieniowego to zwisający nadgarstek, problemy z wyprostem w stawie nadgarstkowym i łokciowym, kciuk nie odsuwa się od nadgarstka, a ruchomość palca wskazującego i środkowego jest upośledzona. Wykonanie tych i innych zadań pozwala określić lokalizację zaburzenia.
Drętwienie palców ręki w przebiegu neuropatii uciskowej należy różnicować z podobnymi objawami przy ucisku korzeni rdzenia kręgowego na odpowiednim poziomie, w którym dochodzi do zmniejszenia wypełnienia tętnicy promieniowej.
Neuropatię nerwu promieniowego różnicuje się z chorobą de Crevena, zapaleniem pleksiglasu i innymi patologiami o podobnych objawach. Zazwyczaj radiografia, tomografia komputerowa i obrazowanie metodą rezonansu magnetycznego jądra pomagają ustalić diagnozę.
Z kim się skontaktować?
Leczenie neuropatie kończyn górnych
W zależności od pochodzenia patologicznych zmian we włóknach nerwowych, leczenie jest ukierunkowane przede wszystkim na wyeliminowanie czynnika etiologicznego - zmniejszenie ucisku nerwu, skorygowanie poziomu glukozy lub hormonów tarczycy, wsparcie terapii metabolicznej, przywrócenie trofizmu i funkcji dotkniętych mięśni. W przypadku neuropatii uciskowej stosuje się specjalne ortezy, bandaże i szyny, aby ograniczyć nacisk na dotknięty nerw podczas ruchu i w spoczynku. Jeśli przyczyną jest aktywność zawodowa, nawyki, noszenie laski lub kul, wówczas czynniki urazowe muszą zostać wykluczone na czas trwania leczenia.
Więcej informacji na temat metod leczenia neuropatii kończyn górnych można znaleźć w tym artykule.
Zapobieganie
Neuropatie kończyny górnej w większości przypadków mają charakter uciskowy i są spowodowane długimi, monotonnymi pozycjami rąk lub powtarzaniem tego samego ruchu. Można zapobiec rozwojowi procesu patologicznego związanego z uwięźnięciem nerwu, zachowując pewną ostrożność, okresowo zmieniając pozycję rąk, wykonując dla nich rozgrzewki.
Ważne jest, aby pozbyć się złych nawyków, uprawiać jakiś sport, dbać o zdrową dietę, a także monitorować swój stan zdrowia i niezwłocznie zgłosić się do lekarza, gdy pojawią się niepokojące objawy, aby wykryć rozwijającą się chorobę na czas i zapobiec jej przekształceniu się w przewlekłą.
Prognoza
Łagodną do umiarkowanej neuropatię kończyn górnych można leczyć metodami zachowawczymi.
Znacznie trudniej jest przewidzieć wynik zaawansowanej choroby; przewlekła forma da o sobie znać poprzez okresowe zaostrzenia. Nawet leczenie chirurgiczne nie zawsze prowadzi do całkowitego przywrócenia funkcji sensoryczno-motorycznych ręki.

