Ekspert medyczny artykułu
Nowe publikacje
Neuropatia niedokrwienna nerwów: rodzaje
Last reviewed: 08.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
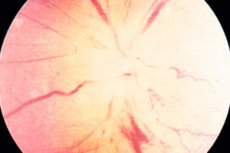
Jeśli chodzi o neuropatię niedokrwienną, każdy od razu kojarzy patologię nerwu wzrokowego, spowodowaną zaburzeniem krążenia krwi w jednym z odcinków oka. Dokładniej, nawet w odcinkach samego nerwu, który przylega do gałki ocznej. Odcinki wewnątrz- i pozagałkowe są najbardziej podatne na zmiany niedokrwienne.
Niedokrwienna neuropatia nerwu wzrokowego
Niedokrwienna neuropatia nerwu wzrokowego obejmuje 2 rodzaje patologii, które różnią się lokalizacją uszkodzenia nerwu wzrokowego. Przednia niedokrwienna neuropatia nerwu wzrokowego to uszkodzenie włókien nerwowych w obszarze wewnątrzoczodołowym, który jest ograniczony twardówką i znajduje się w gałce ocznej. Jest to najkrótszy odcinek nerwu wzrokowego (zaledwie 0,5 mm), w którym znajduje się jego tarcza.
Zaburzenia niedokrwienne tarczy nerwu wzrokowego (w przedniej postaci patologii uszkodzona jest warstwa siatkówki, naczyniówki lub twardówki) można zauważyć już we wczesnym stadium, nawet za pomocą konwencjonalnej oftalmoskopii.
Tylna niedokrwienna neuropatia nerwu wzrokowego to zmiany w odcinku retrobulbarnym (znanym również jako wewnątrzoczodołowy). Długość tego odcinka wynosi od 2,5 do 3,5 cm, znajduje się on między twardówką a oczodołem kanału wzrokowego. Niestety, zaburzenie dopływu krwi do nerwów w tym odcinku na początku patologii nie jest zauważalne podczas oftalmoskopii ani retinografii. Informacyjne będą jedynie metody badania elektrofizjologicznego i dopplerografia naczyń (tętnicy szyjnej, ocznej i nadbloczkowej).
Podobnie jak w pierwszym przypadku, choroba dotyka głównie osoby starsze. Jednocześnie częstość wykrywania tej patologii u mężczyzn jest znacznie wyższa niż u kobiet.
Za główny specyficzny objaw obu patologii uważa się gwałtowny spadek jakości widzenia spowodowany skurczem naczyń, zablokowaniem skrzepu lub zmianami sklerotycznymi. Nie wyklucza się wpływu chorób układowych i ostrej utraty krwi.
Ale procesy niedokrwienne mogą zachodzić nie tylko w obszarze nerwu wzrokowego, ale także w innych strukturach układu nerwowego. Przyczyną neuropatii w każdym przypadku będzie zaburzenie przepływu krwi w naczyniach, które zaopatrują określony nerw.
Neuropatia niedokrwienna nerwu twarzowego
Jest to uszkodzenie jednego z najmłodszych nerwów w okolicy czaszki. Ta łatwo uszkadzająca się formacja pełni ważną funkcję regulowania mimiki twarzy. Innymi słowy, odpowiada za unerwienie mięśni twarzy. Oczywiste jest, że spadek jej funkcji prowadzi do pojawienia się dziwnego grymasu na twarzy, którego człowiek nie jest w stanie kontrolować. A pogorszenie włókien nerwowych może nastąpić z powodu zaburzenia krążenia w jednym z naczyń przechodzących w pobliżu pewnej gałęzi nerwu twarzowego.
Nerw twarzowy jest dość skomplikowaną rozgałęzioną strukturą, której włókna są przeplatane z włóknami innych struktur odpowiedzialnych za wrażliwość języka, ślinienie i łzawienie. W bezpośrednim sąsiedztwie jądra nerwu twarzowego w głębi pnia mózgu znajdują się również jądra innych nerwów (słuchowy, odwodzący, trójdzielny). Możliwe jest również uszkodzenie tych struktur nerwowych, wówczas objawy uszkodzenia nerwu twarzowego (przymknięte oczy i usta, zniekształcone rysy twarzy, obwisłe policzki itp.) mogą nakładać się na takie objawy, jak zmiany w percepcji smaku, zez, utrata słuchu, ślinienie, nadmierne łzawienie itp.
Według statystyk częstość występowania tego typu patologii wynosi około 0,025%. Leczenie choroby jest dość długie - 21-30 dni, a okres rekonwalescencji może trwać od 3 tygodni w łagodnych przypadkach do sześciu miesięcy w zaawansowanych przypadkach. Rokowanie zależy od stopnia uszkodzenia nerwów. Całkowity paraliż mięśni daje półprognozę. Całkowite przywrócenie ruchomości mięśni obserwuje się u połowy pacjentów. Przy częściowym paraliżu wskaźnik ten wzrasta do 85%. U 1 na 10 pacjentów choroba może nawrócić.
W zależności od stopnia uszkodzenia nerwu twarzowego, zaburzenie ekspresji twarzy zostaje zastąpione dziwną maską. Przy całkowitej atonii mięśni obserwuje się dziwny obraz. Zazwyczaj proces jest jednostronny, więc jedna połowa twarzy ma ten sam zwykły wyraz, a druga zamienia się w grymas: wszystkie zmarszczki na czole, wokół oka, w trójkącie nosowo-wargowym są nieobecne, powieka i kąciki ust opadają, szpara oka staje się niezwykle szeroka, a osoba nie może całkowicie zamknąć oka. Z powodu lekko otwartych ust występują trudności z jedzeniem, zwłaszcza płynnego jedzenia, które się wylewa.
No cóż, przejdźmy dalej, od głowy do ciała. W okolicy barku widzimy splot nerwowy składający się z nerwów rdzeniowych piersiowych i szyjnych. Poniżej niego (wzdłuż ramienia) rozchodzi się kilka krótkich i długich gałęzi, a każda z nich może zostać narażona na uszkodzenie niedokrwienne, jeśli przepływ krwi przez naczynie zasilające nerw zostanie zakłócony.
Jedną z długich gałęzi splotu ramiennego jest nerw pośrodkowy, który przebiega obok tętnicy ramiennej przez obszar pachowy, a następnie rozciąga się wzdłuż przyśrodkowej krawędzi kości ramiennej. Na dole barku nurkuje pod więzadłem Struthera, a następnie przechodzi w grubość mięśnia obłego, zwanego nawrotnym, i wychodzi na przedramieniu. W tym momencie nerw praktycznie nie ma żadnych gałęzi. Pojawiają się w obszarze przedramienia i dłoni.
W przedramieniu nerw przechodzi pod mięśniami odpowiedzialnymi za ruchy zginania palców. Tutaj cała przednia grupa mięśni jest pod jego kontrolą.
Nerw pośrodkowy wchodzi do obszaru dłoni przez kanał nadgarstka, który jest również nazywany kanałem nadgarstka. Tutaj nerw odpowiada za unerwienie mięśni odpowiedzialnych za ruch kciuka i wrażliwość skóry na wewnętrznej stronie 3,5 palców, w tym kciuka, mięśni glistowatych i stawu nadgarstka.
Ze względu na szczególną budowę anatomiczną nerwu pośrodkowego, jego najbardziej narażone miejsca to tunele, w których nerw przechodzi między mięśniami, więzadłami, stawami, gdzie może zostać ściśnięty wraz z pobliską tętnicą, która zaopatruje nerw w składniki odżywcze. Zespoły cieśni obejmują: zespół cieśni nadgarstka, zespół nawrotnika okrągłego, zespół pasma Struthera itp.
Neuropatia niedokrwienna nerwu pośrodkowego
Staje się jasne, że w tym przypadku nie mówimy o neuropatii niedokrwiennej, ale o neuropatii uciskowo-niedokrwiennej nerwów pośrodkowych, gdzie niedokrwienie występuje z powodu ucisku nerwu i naczyń. Przyczyną takiego ucisku mogą być urazy, guzy, procesy zapalne i zwyrodnieniowe w mięśniach i stawach. Czasami zespół cieśni jest związany z aktywnością zawodową i regularnym wykonywaniem zadań, w których nerwy i naczynia są uciskane.
Za najbardziej charakterystyczne objawy patologii uważa się: silny ból, który może dotyczyć obszarów przyśrodkowej powierzchni przedramienia, dłoni i pierwszych 3 palców, obrzęk dotkniętego obszaru, pojawienie się ciepła w tym obszarze (przy niedokrwieniu często obserwuje się reakcję odwrotną z sinicą i hipotermią), czasami obserwuje się drętwienie i mrowienie w dłoni i dłoni. Człowiek nie może zacisnąć palców w pięść, zgiąć lub zgiąć kciuka, drugi palec zwykle również nie zgina się, a przy zgięciu trzeciego pewne trudności znikają.
Neuropatia niedokrwienna nerwu łokciowego
Nerw łokciowy jest kolejną długą gałęzią splotu ramiennego, która może być ściskana wraz z naczyniami, które ją zaopatrują, co powoduje neuropatię uciskowo-niedokrwienną nerwu łokciowego. Ten nerw również daje gałęzie, zaczynając tylko od przedramienia, ale odpowiada za unerwienie mięśnia zginacza łokciowego, dłoni, części głębokiego zginacza palców, mięśnia odpowiedzialnego za przywodzenie kciuka, mięśni międzykostnych i glistowatych, mięśni ostatniego palca, skóry dłoni i palców.
Razem z tętnicą łokciową nerw przechodzi przez kanał łokciowy (inaczej zwany kanałem łokciowym) i kanał Guyona w okolicy nadgarstka, gdzie najczęściej obserwuje się ich ucisk, któremu towarzyszy osłabienie ręki, przez co człowiek nie może wykonywać ruchów nawykowych (brać czegoś w rękę, pisać na tekście, grać na klawiaturze itp.). Drętwienie jest również charakterystycznym zespołem patologii, odczuwa się je w okolicy małego palca i części palca serdecznego, a także na zewnętrznej stronie dłoni.
Osoba może odczuwać dyskomfort i ból w łokciu, który często promieniuje do nadgarstka i dłoni. Środkowe i zewnętrzne paliczki palców są stale zgięte, co sprawia wrażenie łapy drapieżnika z pazurami.
Przyczyny patologii są identyczne jak w poprzednim typie neuropatii. Są to urazy, stany zapalne, zmiany reumatyczne, a także wykonywanie pewnych prac i złe nawyki, które prowadzą do ucisku nerwu w okolicy łokcia lub nadgarstka.
Inna długa gałąź, która wychodzi ze splotu ramiennego, nazywa się nerwem promieniowym. Przebiega wzdłuż tylnej części pachy i spoczywa na skrzyżowaniu mięśnia najszerszego grzbietu i ścięgna mięśnia trójgłowego ramienia. To tutaj nerw promieniowy może zostać ściśnięty.
Nerw przechodzi następnie wzdłuż bruzdy ramiennej, spiralnie oplatając samą kość, gdzie może być również poddawany uciskowi. Ucisk tego nerwu jest możliwy również w okolicy łokcia, gdzie przechodzi on wzdłuż wewnętrznej części zgięcia łokciowego, a następnie schodzi do ręki w postaci dwóch gałęzi: powierzchownej i głębokiej.
Neuropatia promieniowa niedokrwienna
Nerw promieniowy odpowiada za unerwienie mięśni prostujących przedramię i dłoń, odwodzących kciuk, prostujących bliższe paliczki palców i obracających wnętrze dłoni ku górze, zapewnia czucie w łokciu, tylnej części barku, tylnej części przedramienia, niektórych częściach dłoni i pierwszych 3 palcach z wyjątkiem paliczków dalszych.
Neuropatia niedokrwienna nerwu promieniowego może być spowodowana jego uciskiem na skutek urazu, guzów, przedwczesnego zdjęcia opaski uciskowej, częstego regularnego zginania ramienia w łokciu lub nadgarstku, ucisku podczas snu. Ucisk w okolicy pachy występuje na skutek korzystania z kul lub podczas siedzenia z podparciem się nogą zgiętą w kolanie. Ucisk nerwu promieniowego w okolicy nadgarstka jest możliwy podczas noszenia kajdanek.
Przyczyną neuropatii niedokrwiennej mogą być zmiany zapalne i zwyrodnieniowe tkanek w okolicy nerwu promieniowego i naczyń, które go odżywiają. Niedokrwienie może być również następstwem zakaźnych chorób układowych i ciężkich zatruć.
Jeśli mówimy o uszkodzeniu nerwu w dole pachowym, objawami będą trudności w prostowaniu ramienia w okolicy przedramienia, dłoni i paliczków palców najbliższych dłoni. Występuje silne osłabienie dłoni. Nawet jeśli ramiona są uniesione, dłoń nadal pozostaje wisząca. Osoba nie może poruszyć kciukiem na bok, odczuwa drętwienie i mrowienie na grzbiecie pierwszych 3 palców, chociaż wrażliwość paliczków dystalnych pozostaje.
Jeżeli nerw jest uszkodzony w kanale spiralnym, odruch łokciowy i prostowanie ramienia w łokciu nie ulegają upośledzeniu, podobnie jak czuciowa strona tylnej części barku.
Gdy nerw w pobliżu stawu łokciowego jest dotknięty, osoba odczuwa ból i drętwienie na grzbiecie dłoni za każdym razem, gdy ramię jest zgięte w łokciu. W takim przypadku wrażliwość przedramienia może pozostać normalna lub nieznacznie zmniejszona.
Uszkodzenie nerwów w okolicy nadgarstka charakteryzuje się dwoma zespołami: Turnera (ze złamaniami) i zespołem kanału promieniowego (z uciskiem gałęzi powierzchownej). W obu przypadkach tył dłoni i palce stają się drętwiałe, a na grzbiecie kciuka odczuwa się pieczenie i ból, który może rozprzestrzenić się na całe ramię.
W obrębie kończyn górnych znajduje się jeszcze kilka krótkich nerwów (długie nerwy piersiowe, podobojczykowe, pachowe, nadłopatkowe i podłopatkowe itd.), a także długie gałęzie: nerw mięśniowo-skórny i nerw przyśrodkowy przedramienia. Wszystkie one mogą również ulegać niedokrwieniu, jednak zdarza się to znacznie rzadziej niż w przypadku nerwów opisanych powyżej.
Neuropatie niedokrwienne kończyn górnych nie są już patologiami wieku podeszłego. Są bardziej typowe dla ludzi młodych i osób w średnim wieku, czyli populacji w wieku produkcyjnym.
A co powiedzą nam nerwy kończyn dolnych, dla których neuropatia niedokrwienna również nie jest czymś niewyobrażalnym, zwłaszcza biorąc pod uwagę częste przypadki żylaków i urazów nóg?
Pracą mięśni naszych nóg sterują dwa rodzaje splotów nerwowych. Jeden z nich nazywa się lędźwiowym, drugi - krzyżowym. Ze splotu lędźwiowego odchodzi kilka gałęzi, przechodząc w okolicy biodrowo-mostkowej i pachwinowej, w okolicy narządów płciowych, uda. Splot lędźwiowy obejmuje również nerwy boczne i zasłonowe.
Wszystkie te gałęzie biorą udział w unerwieniu mięśni i skóry miednicy oraz uda i mogą być narażone na niedokrwienie w większym lub mniejszym stopniu, jednak nie tak często jak nerwy splotu krzyżowego.
Splot krzyżowy ma 3 odcinki: guziczny, płciowy i kulszowy. Ale ze wszystkich włókien nerwowych splotu krzyżowego największy z nerwów, zwany kulszowym, ponieważ przebiega w pośladkach, a jego gałęzie - nerwy strzałkowy i piszczelowy, są najczęściej uszkadzane. Nerw kulszowy rozgałęzia się na dwie nierówne gałęzie w drugiej połowie długości uda w pobliżu dołu podkolanowego.
Nerw kulszowy przechodzi wewnątrz miednicy i przez specjalny otwór wychodzi na jej tylnej powierzchni, nurkuje pod mięśniem gruszkowatym, biegnie wzdłuż uda wzdłuż jego tylnej części i dzieli się niedaleko dołu podkolanowego. Dzięki temu nerwowi możemy zgiąć nogę w kolanie.
Uszkodzenie nerwu kulszowego jest możliwe na całej jego długości w wyniku urazu, procesów nowotworowych, krwiaków, tętniaków i długotrwałego ucisku. Najczęściej jednak uciska go mięsień gruszkowaty, zmieniony w wyniku różnych patologii kręgosłupa lub nieprawidłowo podanego zastrzyku domięśniowego.
Do uszkodzenia nerwu kulszowego, jak i innych struktur nerwowych, może dojść również w wyniku ogólnoustrojowych patologii o charakterze zakaźnym i zapalnym oraz toksycznego wpływu na organizm.
Objawy uszkodzenia nerwu kulszowego obejmują przeszywający ból wzdłuż nerwu, ograniczenie ruchomości kończyny, drętwienie i mrowienie w tylnej części nogi i stopy oraz trudności ze zginaniem nogi w kolanie.
Neuropatia nerwu kulszowego ustępuje pod względem częstości występowania jedynie patologii jednej z jego gałęzi – nerwu strzałkowego. Nerw ten, przechodząc pod kolanem, rozgałęzia się na początku kości strzałkowej. W ten sposób gałęzie głębokie i powierzchowne stają się przedłużeniem nerwu. Pierwsza biegnie wzdłuż zewnętrznej powierzchni goleni i górnej strony stopy, druga – wzdłuż przednio-bocznej części goleni z przejściem do części przyśrodkowej, gdzie nerw wnika pod skórę i rozgałęzia się na dwie części. Części te nazywane są nerwami skórnymi pośrednimi i przyśrodkowymi.
Głęboka część nerwu strzałkowego odpowiada za unerwienie mięśni, które prostują stopę i palce, a także podnoszą zewnętrzną krawędź stopy. Powierzchowna gałąź kontroluje mięśnie, które zapewniają rotację i zgięcie podeszwowe stopy, jej wrażliwość, unerwia skórę między palcami i na dolnej części piszczeli.
Najczęściej nerw strzałkowy jest dotknięty w okolicy głowy kości strzałkowej i w miejscu wyjścia nerwu ze stopy. Ucisk nerwu i pobliskich naczyń w tych okolicach nazywa się zespołem cieśni górnej i dolnej. Oprócz ucisku, w tym noszenia ciasnego obuwia i długotrwałego unieruchomienia kończyny, urazów, zakażeń ogólnoustrojowych i zatruć, przyczyną choroby mogą być zmiany w tkance mięśniowej i stawowej spowodowane chorobami kręgosłupa. Rzadziej chorobę powodują guzy, patologie tkanki łącznej, zaburzenia metaboliczne.
Neuropatia nerwu strzałkowego
Jednakże zaburzenia naczyniowe (na przykład żylaki lub zakrzepica naczyniowa) oraz ucisk są uważane za najczęstsze przyczyny rozwoju neuropatii niedokrwiennej lub uciskowo-niedokrwiennej nerwu strzałkowego.
Przy niedokrwiennym i uciskowym charakterze patologii objawy choroby pojawiają się stopniowo, ich intensywność wzrasta z czasem. Porażka nerwu strzałkowego do miejsca rozgałęzienia pod kolanem charakteryzuje się problemami z wyprostem stopy i palców. Stopa pozostaje wygięta w dół, co stwarza pewne trudności podczas chodzenia. Osoba musi mocno unosić nogi, aby nie dotykać palcami podłogi (chód koguci lub koński). Pacjent może również odczuwać ból w zewnętrznej części piszczeli lub stopy.
Jeśli głęboka gałąź nerwu strzałkowego jest dotknięta uszkodzeniem niedokrwiennym, opadanie stopy nie jest tak wyraźne, ale trudności w jej wyprostowaniu i poruszaniu palcami pozostają. Zauważa się zmniejszenie wrażliwości grzbietu stopy i przestrzeni między dwoma pierwszymi palcami. Jeśli choroba trwa długo, można zauważyć zapadnięcie się przestrzeni międzykostnych na grzbiecie stopy.
W neuropatii gałęzi powierzchownej nerwu strzałkowego występuje zmniejszenie wrażliwości powierzchni bocznych podudzia i przyśrodkowej części grzbietu stopy. Pacjent może odczuwać ból w tych samych miejscach. Zginanie palców nie jest upośledzone, ale rotacja stopy jest nieco osłabiona.
Neuropatia niedokrwienna nerwu piszczelowego
Nerw piszczelowy przebiega przez środek dołu podkolanowego, między przyśrodkową i boczną głową mięśnia brzuchatego łydki, następnie między zginaczami palców i zanurza się w świetle widełek stawu skokowego. Stamtąd nerw wchodzi do kanału stępowego, gdzie jest pewnie mocowany razem z jedną z tętnic piszczelowych za pomocą uchwytu zginacza. To właśnie w tym kanale najczęściej dochodzi do ucisku nerwu.
Nerw piszczelowy kontroluje ruch i wrażliwość skóry oraz mięśni odpowiedzialnych za zginanie stopy i podudzia, zginanie stopy do wewnątrz, różne ruchy palców u stóp oraz prostowanie dalszych paliczków.
Oprócz ucisku w okolicy stępu, niedokrwienna neuropatia nerwu piszczelowego może być spowodowana urazami (często takich urazów doznają sportowcy), deformacjami stóp, długotrwałym przebywaniem w niewygodnej pozycji, chorobami stawu kolanowego i skokowego, procesami nowotworowymi, zaburzeniami metabolicznymi, patologiami naczyniowymi (np. zapaleniem naczyń, w którym dochodzi do stanu zapalnego i zniszczenia ścian naczyń).
Jeśli nerw piszczelowy jest dotknięty w okolicy poniżej kolana, obraz kliniczny patologii sugeruje naruszenie zgięcia stopy w dół (przy patologii strzałkowej sytuacja jest odwrotna, chociaż w obu przypadkach występuje niemożność stania na palcach). Podczas ruchu człowiek kładzie nacisk na piętę, starając się nie opierać na palcach. Tylna grupa mięśni podudzia i stopy stopniowo zanika, a stopa zaczyna przypominać pazurzastą łapę zwierzęcia (identyczną sytuację obserwuje się przy neuropatii nerwu łokciowego).
Zaburzenia czucia są obserwowane na tylnej części piszczeli i na dolnej trzeciej jej przedniej części, w okolicy podeszwy. Czułość jest zmniejszona na całej powierzchni pierwszych 3 palców i na tylnej części piątego palca. Czwarty palec jest częściowo dotknięty, ponieważ jest unerwiony przez różne nerwy.
Jeśli neuropatia ma charakter urazowy, wówczas wrażliwość może być nadmiernie wysoka, a skóra może być obrzęknięta.
Ucisk nerwu i naczyń, które go zaopatrują w kanale stępu, objawia się palącym i przeszywającym bólem w okolicy podeszwy, który promieniuje do mięśnia łydki. Ból nasila się podczas biegania i chodzenia, a także, gdy pacjent stoi przez długi czas. Patologicznie zwiększona wrażliwość jest obserwowana na obu krawędziach stopy. Z czasem stopa staje się bardziej płaska, a palce lekko zginają się do wewnątrz. Jeśli uderzysz młotkiem w okolicę ścięgna Achillesa, pacjent będzie skarżył się na ból w tym miejscu.
Uszkodzenie nerwu przyśrodkowego na podeszwie objawia się bólem na wewnętrznej krawędzi stopy i w okolicy grzbietowej pierwszych 3 palców. Jeśli opukiwać (stukać) w okolicy kości łódkowatej, to w palcu u nogi odczuwa się ostre, przeszywające bóle.
Ucisk nerwu w kanale stępu i uszkodzenie gałęzi przyśrodkowej nerwu piszczelowego są typowe dla osób o dużej aktywności fizycznej, sportowców, turystów. Najczęściej są one prowokowane przez długotrwałe chodzenie lub bieganie.
Porażka gałęzi nerwu piszczelowego w okolicy palców jest typowa dla osób z nadwagą, które kochają obcasy. Tak więc ta patologia jest bardziej typowa dla kobiet. Charakteryzuje się zespołem bólowym, który zaczyna się od łuku stopy. Ból odczuwany jest u podstawy stopy, a także przenika przez pierwsze 2-4 palce, nasilając się podczas stania lub chodzenia.
Uszkodzenie gałęzi nerwu piszczelowego w okolicy pięty, spowodowane długotrwałym chodzeniem bez butów lub na cienkich podeszwach, a także lądowaniem na pięcie podczas skoku z wysokości, objawia się bólem i silnym spadkiem czucia w tej okolicy. Ale czasami pacjenci skarżą się na nieprzyjemne odczucia w pięcie (mrowienie, łaskotanie itp.) lub zwiększoną wrażliwość na dotyk (dotykanie tkanek jest bolesne). Z powodu strachu przed takimi objawami człowiek próbuje chodzić, nie stając na pięcie.
Należy powiedzieć, że nasze ciało jest owinięte ogromną siecią krzyżujących się nerwów i naczyń. Zakłócenie przepływu krwi w dowolnej części ciała może łatwo doprowadzić do uszkodzenia nerwów, czyli do rozwoju neuropatii niedokrwiennej. I chociaż przyczyny takich zaburzeń mogą być zupełnie różne, to konsekwencje uszkodzenia nerwów zawsze wpływają na jakość życia pacjenta, ograniczają ruch, zdolność do pracy, a czasem komunikację, wpływając na stan psycho-emocjonalny człowieka.

