Ekspert medyczny artykułu
Nowe publikacje
Pęknięty tętniak aorty piersiowej i brzusznej: szanse na przeżycie, leczenie
Last reviewed: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
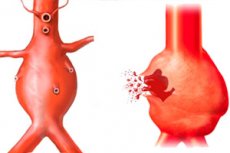
Układ sercowo-naczyniowy, w którym krąży szkarłatna ciecz (krew), podtrzymująca żywotność całego ludzkiego ciała, składa się z serca i wielu naczyń o różnych rozmiarach. Największym z nich jest aorta. To w aorcie notuje się maksymalne ciśnienie krwi, a jeśli ściany naczynia krwionośnego osłabną, staną się mniej elastyczne, powoduje to ich nieodwracalne rozciągnięcie z utworzeniem tętniaka. Sam tętniak może nie dać o sobie znać przez długi czas i nie przeszkadzać człowiekowi w normalnym życiu, ale trzeba wiedzieć, że w niektórych przypadkach może dojść do rozwarstwienia lub pęknięcia tętniaka aorty, a jest to stan skrajnie zagrażający życiu, który wymaga natychmiastowej profesjonalnej pomocy chirurga naczyniowego.
Przydatne informacje z anatomii
W związku z powyższym wyrażenie „pęknięcie aorty lub powstanie na niej tętniaka” brzmi przerażająco. Dlatego nie dziwi, jeśli czytelnika interesuje pytanie, gdzie znajduje się aorta, czym jest, a także czym jest tętniak i jakie czynniki mogą wywołać jego pęknięcie.
Ludzki układ krążenia zaczyna się od rytmicznie kurczącego się pustego mięśniowego narządu, który działa jak pompa. Narząd ten został nazwany sercem i jego celem jest zapewnienie ciągłego krążenia krwi, która dostarcza tlen i składniki odżywcze do wszystkich ludzkich organów.
Duże naczynia krwionośne, które komunikują się z sercem, dzielą się na tętnice i żyły. Te pierwsze odprowadzają krew z serca, te drugie odpowiadają za dostarczanie krwi do centralnego narządu układu krążenia. Największą tętnicą człowieka jest aorta, która jest częścią krążenia systemowego, dostarczającego krew do całego ciała, podczas gdy mała odpowiada tylko za dostarczanie krwi do układu płucnego.
Aortę, która wychodzi z lewej komory serca i jest jej pewnego rodzaju przedłużeniem, można porównać do węża pompy. Ta duża tętnica jest bardzo długa i rozciąga się wzdłuż całego ludzkiego ciała.
Przyjmuje się, że aortę dzieli się na 3 główne odcinki:
- wstępujący (ma swój początek w lewej komorze serca i rozpoczyna się w rozszerzonej części zwanej opuszką),
- łuk aorty (rozpoczyna się gdzieś na siódmym centymetrze naczynia, ma kształt zakrzywiony),
- opadający (w okolicy 4 kręgu piersiowego łuk staje się linią prostą).
Aorta wstępująca jest ukryta za pniem płucnym, tętnicą rozpoczynającą krążenie mniejsze (płucne) i jest przykryta osierdziem. Średnica tętnicy w tej części wynosi około 2,5-3 cm.
W miejscu połączenia drugiej chrząstki żebrowej z mostkiem (główną kością klatki piersiowej) aorta zwęża się do 2 cm i przyjmuje kształt łuku, skręcając lekko w lewo i do tyłu. Docierając do czwartego kręgu piersiowego, tworzy mały przesmyk, po czym jego położenie staje się prawie pionowe.
Aorta zstępująca dzieli się z kolei na dwie części:
- rejon klatki piersiowej, który znajduje się w jamie klatki piersiowej w tylnym śródpiersiu,
- część brzuszna, która jest uważana za kontynuację części piersiowej i zaczyna się na poziomie 12. kręgu piersiowego.
Początkowy odcinek aorty piersiowej znajduje się w przednio-lewej pozycji od przełyku. Następnie, w okolicy 8. kręgu, zagina się wokół przełyku po lewej stronie i pędzi w dół wzdłuż tylnej ściany przełyku.
Początek odcinka brzusznego uważa się za otwór aorty przepony. Wchodząc do tego otworu, aorta rozciąga się do 4. kręgu lędźwiowego.
Wzdłuż aorty odchodzą od niej różnej wielkości gałęzie – tętnice. W odcinku wstępującym są to tętnice wieńcowe prawa i lewa. W okolicy łuku aorty biorą swój początek:
- pień ramienno-głowowy, który z kolei dzieli się na prawą tętnicę szyjną i tętnicę podobojczykową,
- tętnica szyjna wspólna lewa i tętnica podobojczykowa.
Część zstępująca dzieli się na część piersiową, gdzie zaczynają się tętnice międzyżebrowe, tchawicze i wiele innych typów tętnic, oraz część brzuszną. Z części brzusznej wyłaniają się następujące:
- pień trzewny, który po kilku centymetrach dzieli się na lewą tętnicę żołądkową, wspólną tętnicę wątrobową i tętnicę śledzionową,
- naczynia krwionośne krezkowe, które odpowiadają za dopływ krwi do jelit i trzustki,
- tętnica przeponowa dolna, która zaopatruje przeponę i nadnercza,
- tętnica nadnerczowa,
- tętnice lędźwiowe,
- tętnica nerkowa.
Na odcinku 4-5 kręgów lędźwiowych część brzuszna aorty dzieli się na 2 części (następuje jej rozwidlenie): tętnicę biodrową wspólną prawą i lewą, których przedłużeniem są tętnice udowe.
Osłabienie ścian dużych naczyń krwionośnych, które doświadczają maksymalnego ciśnienia krwi, może wystąpić w dowolnej części aorty lub tętnic odchodzących od niej. Nadmierne rozciągnięcie ścian aorty prowadzi do ich osłabienia i podatności na pęknięcie w tym obszarze. Pęknięcie tętniaka aorty lub tętnic odchodzących od niej jest niebezpieczne w każdym przypadku. Ale rokowanie w tym przypadku zależy od wielu czynników: lokalizacji tętniaka, jego kształtu i wielkości, stopnia uszkodzenia ścian tętnic.
Tętniak i jego konsekwencje
Tętniak aorty i innych dużych tętnic jest zwykle nazywany odcinkiem, w którym naczynie ulega patologicznej zmianie kształtu i rozmiaru. W tym odcinku tworzy się niezwykłe rozszerzenie ze zwiększeniem światła naczynia tętniczego. Rozpoznanie tętniaka stawia się w przypadku zwiększenia światła naczynia o 2 lub więcej razy.
Rozróżnia się tętniaki wrzecionowate i workowate. Postać wrzecionowatą obserwuje się, gdy występuje rozproszone uwypuklenie ścian tętnicy na całej jej średnicy. Postać workowata tętniaka charakteryzuje się pojawieniem się takiego uwypuklenia w ograniczonym obszarze naczynia, a jego kształt przypomina worek wystający z boku tętnicy.
Aorta, jak wszystkie naczynia krwionośne, ma trójwarstwową ścianę. Pod wpływem ciśnienia krwi, przy obecności czynników ryzyka uszkodzenia aorty, mogą pęknąć zarówno poszczególne warstwy naczynia, jak i wszystkie 3 warstwy. W pierwszym przypadku mówi się o rozwarstwieniu aorty. Zazwyczaj taką sytuację obserwuje się w miejscu tętniaka, a tętniak nazywa się rozwarstwiającym.
Tętniak to patologiczne uwypuklenie ścian aorty, które może być nabyte lub wrodzone. Przyczynami nabytych tętniaków są:
- patologie zapalne ściany naczyniowej wywołane czynnikiem zakaźnym (zapalenie aorty, rozwijające się na tle kiły, gruźlicy, zakażeń pooperacyjnych),
- zmiany zwyrodnieniowe tkanek aorty (miażdżyca naczyń krwionośnych, wady budowy ściany aorty powstające po zabiegach chirurgicznych na naczyniach krwionośnych),
- martwica aorty środkowej (patologia, której przyczyny są nieznane, objawiająca się tworzeniem się torbielowatych jam (ognisk martwiczych) w wewnętrznej warstwie ściany aorty),
- uszkodzenie mechaniczne i uraz największego naczynia krwionośnego
Tętniaki wrodzone mogą występować w takich dziedzicznych patologiach jak zespół Marfana, zespół Ehlersa-Danlosa, wrodzony niedobór elastyny i inne patologie tkanki łącznej, z której zbudowane są naczynia krwionośne.
Należy powiedzieć, że ryzyko wystąpienia tętniaka jest wyższe u osób z wysokim ciśnieniem krwi (nadciśnieniem tętniczym) i predyspozycjami dziedzicznymi. Narażeni są palacze i miłośnicy napojów alkoholowych. Jeśli chodzi o preferencje seksualne, ta patologia jest częstsza u mężczyzn. I najczęściej występuje u osób starszych (60 lat i więcej).
Mały tętniak sam w sobie może nie powodować żadnych objawów, dopóki nie urośnie i nie zacznie uciskać pobliskich narządów. Wtedy osoba zaczyna odczuwać ból o różnym nasileniu, a dodatkowo pojawiają się objawy wskazujące na problemy z uciskanymi narządami. Jeśli tętniak znajduje się w okolicy klatki piersiowej, pojawia się kaszel i trudności w oddychaniu, głos staje się chrypliwy, a ból jest zlokalizowany w mostku, plecach i szyi. Jeśli tętniak znajduje się w jamie brzusznej, osoba odczuwa ból w okolicy nadbrzusza, a także silne wzdęcia i nudności. Może cierpieć z powodu odbijania, problemów z oddawaniem moczu i zaparć.
To nieprzyjemny, ale nie najgroźniejszy stan. Największym niebezpieczeństwem jest pęknięcie tętniaka aorty. Jednak w tym miejscu ściany naczyń są najmniej trwałe, więc integralność aorty zwykle ulega w takich miejscach uszkodzeniu. To powikłanie tętniaka jest uważane za zagrażające życiu i leczone jest ściśle chirurgicznie.
Uważa się, że pęknięcie aorty w obszarze klatki piersiowej jest poprzedzone rozwarstwieniem ścian naczyń, gdy pęknięciu ulegają tylko wewnętrzne warstwy. Natomiast w części brzusznej aorty pęknięcia w większości przypadków następują niespodziewanie, a wszystkie 3 warstwy ściany aorty zostają uszkodzone. W takim przypadku dochodzi do poważnego krwawienia, a pacjenci w zdecydowanej większości przypadków umierają. Można powiedzieć, że tętniak aorty brzusznej jest potencjalnie bardzo niebezpiecznym stanem, który wymaga leczenia nawet we wczesnych stadiach rozwoju.
Epidemiologia
Według statystyk najczęściej tworzą się tętniaki wrzecionowate. Co więcej, w 37 proc. przypadków takie wypukłości występują w części brzusznej naczynia krwionośnego. Nieco rzadziej tętniaki diagnozuje się na wstępującej części aorty (około 23 proc.). Patologiczne obszary na łuku i zstępującej gałęzi największej tętnicy wykrywa się w mniej niż 20% przypadków. Znacznie rzadziej tętniaki diagnozuje się w okolicy tętnic pachwinowych i udowych.
Pęknięcie tętniaka rozwarstwiającego aorty diagnozuje się znacznie częściej niż uszkodzenie tętniaka, którego ściany są nienaruszone. Oczywiste jest, że ściana trójwarstwowa może wytrzymać większe obciążenia niż taka, w której uszkodzona jest warstwa wewnętrzna lub obie warstwy, wewnętrzna i środkowa. Tętniak rozwarstwiający, który jest niepełnym pęknięciem ściany aorty, ma najwyższe ryzyko pęknięcia i najgorsze rokowanie.
Za najgroźniejsze uważa się pęknięcie aorty w odcinku brzusznym, które ma cięższy przebieg i pewne trudności diagnostyczne.
Czynniki ryzyka
Czynniki ryzyka pęknięcia tętniaka dowolnego dużego naczynia obejmują:
- miażdżyca naczyń krwionośnych, gdyż tworzenie się blaszek cholesterolowych na ścianach tętnic powoduje, że stają się one mniej elastyczne,
- wysokie ciśnienie krwi, które powoduje powstanie tętniaka i w konsekwencji jeszcze większy wzrost napięcia w tym obszarze,
- zmiany fizjologiczne związane z wiekiem, tj. zużycie i rozdarcie różnych tkanek ciała,
- wrodzone choroby tkanki łącznej, w wyniku których obserwuje się jej niedorozwój, co oznacza, że nie może ona sprawnie pełnić przypisanych jej funkcji,
- patologie zapalne naczyń, które dodatkowo osłabiają wewnętrzne tkanki ściany naczyniowej (postępująca kiła może np. wywołać rozwój przewlekłego procesu zapalnego w tętnicach, a to zwiększa ryzyko uszkodzenia ścian przy najmniejszym obciążeniu),
- zwiększone tworzenie się zakrzepów, ponieważ twardszy zakrzep będzie wywierał większe ciśnienie na ścianę tętniaka niż płynna krew (a zakrzepy są dosłownie wciągane do jamy tętniaka, gdzie następnie się gromadzą, zmniejszając światło i zwiększając ciśnienie na słabe ściany)
- alkoholizm i palenie tytoniu (te złe nawyki powodują duże obciążenie serca, podwyższają ciśnienie krwi i w związku z tym mogą stać się czynnikiem ryzyka pęknięcia ścian serca i naczyń krwionośnych)
- choroby autoimmunologiczne i endokrynologiczne prowadzące do szybkiego niszczenia naczyń krwionośnych (najczęściej pęknięcia aorty występują u chorych na cukrzycę, zwłaszcza jeśli patologia ta łączy się z miażdżycą naczyń, która jest typowa dla cukrzycy).
Należy powiedzieć, że każde zwiększone obciążenie serca może wywołać pęknięcie ścian aorty. Taki negatywny wpływ na serce może być spowodowany przez:
- silne emocje i stres,
- nadmierna aktywność fizyczna (w przypadku tętniaka nawet umiarkowane, nieznacznie zwiększone napięcie naczyń często wystarcza, aby doszło do ich pęknięcia w miejscu osłabienia),
- ciąża i poród (w tym przypadku nie tylko serce, ale i inne organy kobiety doświadczają zwiększonego stresu, dlatego kobiety w ciąży z patologiami układu sercowo-naczyniowego rejestrowane są osobno, przy czym tętniak może powstać zarówno przed poczęciem, jak i w ostatnich miesiącach i dniach ciąży, a pęknąć w momencie porodu),
- nadwaga, otyłość, brak aktywności fizycznej, które negatywnie wpływają na serce i naczynia krwionośne, stopniowo je osłabiając.
- urazy klatki piersiowej i otrzewnej (np. tętniak aorty pęka dość często w wypadkach drogowych w wyniku silnego uderzenia w kolumnę kierownicy lub podczas bójki, gdy uderzenie pada w okolicę, gdzie przechodzą różne odcinki aorty). Jeśli uderzenie jest silne, może pęknąć nawet nieuszkodzony odcinek naczynia. W takim przypadku zwykle ulegają uszkodzeniu wszystkie 3 warstwy aorty, co prowadzi do śmierci ofiary.
Dlaczego powstają ogniska patologiczne, które następnie stają się czynnikiem ryzyka pęknięcia ściany aorty? Patogeneza tego procesu opiera się na wieloczynnikowości. Procesy zapalne i zwyrodnieniowe w tkankach, tworzenie się blaszek cholesterolowych na ścianach i urazy pourazowe powodują zmiany patologiczne w strukturze ściany naczyniowej.
Zmiany strukturalne i geometryczne włókien kolagenowych i elastynowych, które tworzą błonę naczyniową, prowadzą do niezauważalnego zniszczenia ścian tętnic, więc nie dziwi fakt, że po rozciągnięciu nie mogą one powrócić do swojego normalnego położenia. Jednocześnie, raz uszkodzony kształt ściany nie może być naturalnie skorygowany, ale może postępować, tzn. wielkość tętniaka może stopniowo wzrastać, a im większy obszar uszkodzenia naczynia, tym większe ryzyko jego pęknięcia i tym trudniej jest uratować życie pacjenta.
Średnica tętniaka jest wprost proporcjonalna do ciśnienia na ściany naczynia i siły pęknięcia. Przy średnicy tętniaka mniejszej niż 5 cm ryzyko pęknięcia ściany zbliża się do 1%, podczas gdy tętniak siedmiocentymetrowy zwiększa ryzyko pęknięcia tkanki do 30 procent lub więcej.
Patogeneza
Uważa się, że pojawienie się ogniska patologicznego rozciągnięcia ściany naczynia krwionośnego jest samo w sobie jednym z głównych czynników ryzyka pęknięcia aorty, ponieważ w tym miejscu tkanka staje się cieńsza i mniej elastyczna, więc może pęknąć przy każdym wzroście ciśnienia na nią. Oczywiste jest, że przyczyny pęknięcia aorty będą ściśle związane z czynnikami powodującymi pojawienie się samego tętniaka, najczęściej występującego w obszarze zwiększonego napięcia ścian naczynia.
Objawy pękniętego tętniaka aorty
Należy powiedzieć, że człowiek może przez długi czas nie podejrzewać takiej patologii jak tętniak aorty, ponieważ wyraźne objawy choroby pojawiają się zwykle wtedy, gdy obszar patologiczny osiąga duże rozmiary i zaczyna negatywnie wpływać na pracę innych narządów. Ale pęknięcie tętniaka nie może przebiegać bezobjawowo.
Pierwszymi objawami pęknięcia tętniaka są ból o dużej intensywności. Jednak lokalizacja bólu może się różnić w zależności od lokalizacji tętniaka. Pęknięty tętniak aorty piersiowej rozpoczyna się atakami bólu w okolicy mostka, podczas gdy objaw może promieniować do pleców, ramion lub szyi, znacznie rzadziej do brzucha, kończyn górnych i dolnych.
Podobną sytuację obserwuje się w przypadku pęknięcia tętniaka aorty wstępującej, jej łuku lub odcinka zstępującego.
Najczęściej w tym przypadku nie mówimy o całkowitym pęknięciu aorty, lecz o tętniaku rozwarstwiającym, którego objawami są:
- ból wędrujący (zespół bólowy o trudnej do określenia lokalizacji, spowodowany krwotokiem do światła między błonami aorty), obserwowany jest wzdłuż przebiegu powstawania krwiaka),
- tachykardia (szybkie tętno, inne w kończynach górnych i dolnych),
- wahania ciśnienia krwi, najpierw wzrastające, a następnie spadające,
- objawy neurologiczne wywołane niedokrwieniem mózgu i rdzenia kręgowego (osłabienie mięśni połowy ciała, zmniejszenie czucia lub porażenie kończyn), zaburzenia świadomości, zawroty głowy, uszkodzenie nerwów obwodowych,
- pojawienie się duszności,
- chrypliwy głos,
- silne osłabienie i pocenie się,
- blada lub niebieskawa barwa skóry,
- powstawanie obrzęków itp.
W ciężkich przypadkach wycieku krwi poza aortę może dojść do wystąpienia krwiaka osierdzia, niedokrwienia mięśnia sercowego, niewydolności serca i tamponady serca.
Jeżeli rozwarstwienie tętniaka wystąpi w aorcie piersiowej zstępującej lub brzusznej, mogą wystąpić objawy ostrej niewydolności nerek, niedokrwienia narządów trawiennych lub kończyn dolnych.
Pęknięcie tętniaka aorty brzusznej charakteryzuje się bólem brzucha. Obraz kliniczny tej patologii charakteryzuje się objawami ostrego brzucha: silnym bólem w tej okolicy i napięciem ściany brzucha. Najczęściej mówimy o całkowitym pęknięciu błon aorty z charakterystycznymi objawami:
- pojawienie się ostrego, nie do zniesienia bólu w nadbrzuszu (jeśli pęknięcie nastąpiło w odcinku piersiowym aorty, lokalizacja bólu będzie inna),
- silne zawroty głowy aż do utraty przytomności i śpiączki,
- nudności z napadami wymiotów,
- suchość błony śluzowej jamy ustnej,
- niebieskawy kolor skóry,
- tętno jest słabe, nitkowate,
- zimny pot,
- ciężki, przerywany oddech,
- przyspieszone tętno,
- obserwuje się gwałtowny spadek ciśnienia krwi, może nastąpić omdlenie.
Na intensywność i lokalizację objawów pęknięcia tętniaka aorty wpływa lokalizacja naruszenia integralności tkanek i wielkość powstałego krwiaka. Zaotrzewnowe pęknięcie aorty charakteryzuje się silnym, uporczywym bólem brzucha i dolnej części pleców. Im większy krwiak, tym bardziej naciska na pnie nerwowe. Powoduje to zespół bólu, którego nie można złagodzić środkami przeciwbólowymi.
Jeśli pęknięcie tkanki naczyniowej nastąpiło w górnej części okolicy brzusznej lub w zstępującej części aorty piersiowej, ból może promieniować do serca, przypominając obraz kliniczny pękniętego tętniaka serca. Rozprzestrzenianie się krwiaka do okolicy miednicy będzie powodować ból nie tylko w okolicy lędźwiowej, ale także w okolicy pachwiny, krocza. Możliwe jest napromieniowanie uda.
Na przykład pęknięcie tętniaka tętnicy śledzionowej wychodzącego z aorty brzusznej, z pęknięciem zaotrzewnowym, objawia się bólem w lewej połowie brzucha i dolnej części pleców. Powstanie krwiaka w pewnym stopniu zatrzymuje krwawienie, ale towarzyszy mu pojawienie się siniaków na boku, brzuchu, udach i okolicy pachwiny (w zależności od wielkości i rozległości krwiaka). U pacjentów występuje spadek ciśnienia krwi i objawy niedokrwistości. Objawy ze strony brzucha w tym przypadku nie są tak intensywne, co wiąże się z niewielką ilością krwi wypływającej z aorty (nie więcej niż 1 szklanka).
Wyciek krwi do jamy brzusznej wiąże się z rozwojem omdlenia, utraty przytomności, zimnych potów, bladej skóry, słabego tętna i innych niebezpiecznych objawów, podczas gdy ból odczuwany jest w całym jamie brzusznej. Przenikaniu krwi z tętnicy do przewodu pokarmowego towarzyszy ból żołądka, jelit lub trzustki. W tym ostatnim przypadku ból będzie miał charakter pasowy.
Objawy pęknięcia tętniaka wewnątrzotrzewnowego są bardziej nasilone, towarzyszy im rozwój wstrząsu krwotocznego i objawy krwawienia wewnętrznego. Występuje silne wzdęcie i ból brzucha, tętno staje się częste, ale bardzo słabe, skóra jest blada, pokryta zimnym potem. Obraz kliniczny może przypominać ostre zapalenie wyrostka robaczkowego lub zapalenie otrzewnej. Ponadto patologię charakteryzuje objaw Szczetkina-Blumberga, gdy ból nasila się przy uciskaniu i odsuwaniu ręki od brzucha.
Objawy pęknięcia otrzewnej rozwijają się szybko, dlatego zwykle nie ma już czasu na podjęcie działań diagnostycznych.
Jeśli tętniak aorty pęknie do żyły głównej, obserwuje się stopniowy postęp objawów: osłabienie, duszność, szybkie bicie serca, ból w jamie brzusznej i okolicy lędźwiowej, obrzęk rozprzestrzeniający się na dolną część ciała i nogi. W otrzewnej łatwo wyczuć pulsujący obszar; nasłuchując, można zauważyć pojawienie się nad nim szmeru skurczowo-rozkurczowego.
Pęknięcie tętniaka aorty lub odchodzących od niego dużych tętnic może również wystąpić w dwunastnicy lub innych narządach przewodu pokarmowego. W tym przypadku widoczne są objawy krwawienia z przewodu pokarmowego: czarny stolec utworzony z mieszanki krwi i treści żołądkowej, wymioty krwią, szybko występująca zapaść (gwałtowny spadek ciśnienia krwi). Zespół bólowy zlokalizowany w okolicy nadbrzusza nie jest tutaj decydujący, chociaż bólów tych nie można nazwać słabymi.
Ważne jest, aby zrozumieć, że tętniak, który najczęściej jest zlokalizowany w obszarze dużych naczyń z wysokim ciśnieniem krwi, może również tworzyć się w mniejszych tętnicach, które odchodzą od aorty. Tak więc tętnice biodrowe odchodzą od części brzusznej aorty, które płynnie przechodzą do obszaru udowego. W tym obszarze tętniak nie występuje tak często, a pęknięcie tętniaka tętnicy udowej można uznać za rzadką patologię. Jest to jednak możliwe, o czym świadczą następujące objawy: ból nóg, drętwienie kończyn dolnych, skurcze, uczucie zimna w stopach i biała skóra na stopach, pojawienie się krwawiących owrzodzeń i siniaków w okolicy przedniej ściany brzucha, pachwiny, osłabienie, spadek ciśnienia, tachykardia.
Mimo że tętnica udowa nie jest tak dużym naczyniem krwionośnym jak aorta, krwawienie w przypadku jej pęknięcia może być dość silne, a w miejscu krwiaka mogą pojawić się ogniska martwicy i gangreny.
Formularze
Zauważyliśmy już, że pęknięcie tętniaka aorty może nastąpić w dowolnym miejscu tego dużego naczynia krwionośnego, a lokalizacja pęknięcia decyduje o rokowaniu nie tylko zdrowia, ale i życia. Dość często lekarze stosują uproszczoną klasyfikację, dzieląc aortę na 2 duże sekcje:
- pęknięcie/rozwarstwienie górnej (proksymalnej) lub piersiowej aorty,
- pęknięcie/rozwarstwienie dolnej (dystalnej) lub brzusznej aorty.
Jak widać, lekarze uważają, że istnieją dwa rodzaje uszkodzeń ściany aorty zagrażające życiu:
- całkowite pęknięcie, gdy naruszona zostaje integralność wszystkich warstw ściany naczynia i krew wypływa poza tętnicę,
- niepełne pęknięcie lub rozwarstwienie z uszkodzeniem 1-2 wewnętrznych warstw i wnikaniem krwi do przestrzeni między warstwami naczynia krwionośnego.
Według klasyfikacji amerykańskiego kardiochirurga Michaela DeBakeya, niepełne uszkodzenie ścian aorty można rozpatrywać z następującej perspektywy:
- rozwarstwienie ścian aorty jednocześnie w odcinku wstępującym i zstępującym (postać uogólniona lub typ 1)
- pęknięcie błon wewnętrznych naczynia, zlokalizowane głównie w części wstępującej i łuku aorty (typ 2),
- rozwarstwienie zlokalizowane w aorcie zstępującej (typ 3).
Klasyfikacja Stanforda bierze pod uwagę tylko dwa rodzaje pakietów:
- rozwarstwienie aorty wstępującej (typ A),
- pęknięcie błon wewnętrznych naczynia w okolicy łuku i części zstępującej (typ B).
Ponieważ ściana aorty składa się z trójwarstwowej tkanki łącznej, jej pęknięcie jest uważane za sekwencyjne naruszenie integralności warstw, zaczynając od wewnętrznej, a kończąc na zewnętrznej, która pęka jako ostatnia. Naruszenie warstwy wewnętrznej prowadzi do tego, że krew zaczyna przeciekać do przestrzeni między nią a warstwą środkową. Poszczególne składniki krwi i zwiększone ciśnienie zaczynają niszczyć warstwę środkową, która również może zostać uszkodzona, uwalniając krew dalej do przestrzeni między podśródbłonkiem a powłoką zewnętrzną. Rozwarstwienie nasila się i ostatecznie warstwa zewnętrzna nie jest w stanie jej wytrzymać, która, podobnie jak pozostałe, pęka, a krew wydostaje się poza aortę.
Wszystkie te etapy następują jeden po drugim, ale odstęp między nimi może być różny. Osoba z rozwarstwiającą się aortą może umrzeć w pierwszych minutach po pęknięciu lub żyć z tą patologią przez kilka lat.
Istnieje klasyfikacja stadiów, a dokładniej form pęknięcia aorty:
- Ostra postać, gdy w ciągu pierwszych 2 dni następuje kolejna zmiana stadiów pęknięcia. Praktycznie nie ma nadziei na przeżycie z tą postacią pęknięcia, ponieważ 9 na 10 pacjentów nie ma nawet czasu, aby zostać przewiezionym do szpitala (śmierć następuje w domu lub w drodze do placówki medycznej).
- Postać podostra. Czas trwania zmiany stadiów rozwarstwienia aorty w tym przypadku może sięgać 2-4 tygodni, co daje osobie czas na rozpoznanie choroby i zwrócenie się o pomoc.
- Postać przewlekła. W tym przypadku pęknięcia są niewielkie, a między stadiami rozwarstwienia występuje duża przerwa. Proces ten może trwać od kilku miesięcy do kilku lat, co pozwala uratować życie człowieka za pomocą operacji, która jest konieczna niezależnie od postaci choroby.
Można powiedzieć, że im szybciej zmieniają się stadia, tym mniejsze szanse na przeżycie ma osoba. Przy silnym uderzeniu w serce lub brzuch, na przykład podczas wypadku samochodowego lub walki, aorta pęka tak szybko, że ofiara może umrzeć w ciągu kilku minut z powodu silnego krwawienia.
Komplikacje i konsekwencje
Jeśli uderzysz mocno w nogę lub rękę, powstanie na nich duży krwiak, który bardzo boli przy ucisku i puchnie z powodu krwawienia w tym miejscu. Jeśli siniak jest mały, nie stanowi szczególnego zagrożenia, ale duży, stopniowo powiększający się krwiak może stanowić poważny problem, który jest obarczony martwicą tkanek, rozwojem procesów ropnych pod skórą i ograniczeniem ruchomości kończyny.
Gdy integralność tkanki jest naruszona, krew zaczyna sączyć się, a im dłużej to trwa, tym gorzej będzie się czuł pacjent. Nawet przy niewielkim krwawieniu najpierw próbujemy je zatrzymać.
Identyczną sytuację obserwuje się w przypadku pęknięcia tętniaka aorty, ale ważne jest, aby zrozumieć, że aorta nie jest naczyniem obwodowym, którego średnica jest nieznaczna, a ciśnienie krwi w niej jest znacznie wyższe. Mianowicie nie mówimy o małym krwotoku, ale o poważnym krwawieniu, gdy w jamach wewnętrznych gromadzi się około 200 ml lub więcej krwi.
Samo rozwarstwienie aorty nie zawsze prowadzi do poważnego krwawienia, ale istnieją zaburzenia krążenia, które mogą ostatecznie doprowadzić do niedokrwiennego zawału mięśnia sercowego lub udaru. Faktem jest, że tętniak stwarza warunki do tworzenia się skrzepów krwi, które z kolei mogą zatykać naczynia krwionośne, uniemożliwiając przepływ krwi przenoszącej tlen do tkanek ciała. A mózg i serce jako pierwsze cierpią z powodu niedotlenienia. Zaburzenia niedokrwienne sprawiają, że tkanki narządów stają się słabe i niezdolne do wykonywania swoich funkcji.
Często dochodzi do zablokowania mniejszych naczyń, zwykle odpowiedzialnych za odżywianie i oddychanie tkanek kończyn dolnych. Nogi zaczynają częściej zamarzać, wzrasta ryzyko odmrożeń i rozwoju procesów owrzodzeń.
Przenikanie krwi pomiędzy warstwy ściany aorty powoduje także procesy martwicze w tkankach, które osłabiają je i prowadzą do pęknięcia, które jest uważane za dość częste i najniebezpieczniejsze powikłanie.
Wniknięcie krwi do klatki piersiowej lub jamy brzusznej ma swoje nieprzyjemne konsekwencje. W pierwszym przypadku dochodzi do ucisku tkanki płucnej i przemieszczenia narządów śródpiersia, wzrasta niewydolność oddechowa, a także zwiększa się ryzyko wstrząsu krwotocznego spowodowanego krwawieniem wewnętrznym. Skrzep krwi powoduje rozwój procesów ropnych w opłucnej. Krwiak opłucnej jest uważany za stan nagły, który może doprowadzić do zgonu pacjenta.
Przenikanie różnych substancji i płynów, w tym krwi, do jamy brzusznej staje się czynnikiem ryzyka rozwoju tam procesów ropno-zapalnych. Zapalenie otrzewnej jest jednym z najbardziej zagrażających życiu stanów dla człowieka, który może szybko zakończyć się śmiercią. Zwłaszcza jeśli występuje poważna utrata krwi ze spadkiem ciśnienia i ostrymi objawami niedokrwistości. Dlatego pęknięcie tętniaka wewnątrzbrzusznego jest uważane za najniebezpieczniejszy stan, który w zdecydowanej większości przypadków kończy się śmiercią pacjenta.
Okazuje się, że jakkolwiek na to nie patrzeć, pęknięty tętniak aorty nie przechodzi bez śladu, a śmierć człowieka jest kwestią czasu, jeśli nie zostanie mu udzielona terminowa pomoc. I lepiej, jeśli pomoc ta zostanie udzielona na etapie powstawania tętniaka, a nie wtedy, gdy zostanie zdiagnozowane pęknięcie jego błon.
Diagnostyka pękniętego tętniaka aorty
Sam tętniak jest potencjalnie niebezpiecznym stanem, który wielokrotnie zwiększa ryzyko pęknięcia tkanek największego naczynia krwionośnego. Dlatego im szybciej zostanie wykryty taki patologicznie rozciągnięty odcinek ściany naczynia, tym większe są szanse na zapobiegnięcie jego pęknięciu.
Tętniak aorty to stan, który można wykryć zarówno podczas rutynowego badania (np. w przebiegu bezobjawowym), jak i wtedy, gdy pacjent zgłasza się po pomoc medyczną z powodu bólu w sercu lub nadbrzuszu podczas prześwietlenia klatki piersiowej i jamy brzusznej. Tętniak w aorcie wstępującej można wykryć podczas echokardiografii przezklatkowej lub przezprzełykowej, a w aorcie zstępującej – za pomocą ultrasonografii dopplerowskiej naczyń klatki piersiowej lub jamy brzusznej.
Tomografia komputerowa rezonansu magnetycznego i aortografia pomagają wyjaśnić różne parametry tętniaka. Ta ostatnia, choć uważana za metodę inwazyjną, pozwala wykryć lokalizację początkowego odcinka pęknięcia, ocenić długość rozwarstwionego odcinka, różne zaburzenia w budowie naczynia prowadzące do rozwarstwienia tkanek ściany aorty, wielkość światła i inne diagnostycznie ważne parametry. Natomiast tomografia pozwala określić kierunek rozwarstwienia, zaangażowanie gałęzi aorty w proces, stan zastawki aortalnej.
Jednakże, w większości przypadków, pacjenci przychodzą pieszo, aby zdiagnozować tętniaka aorty, który jest prawidłowy i rozwarstwiający, to gdy pęknie, osobę tę zazwyczaj przywozi karetka pogotowia, a procedury diagnostyczne przeprowadza się bezpośrednio na stole operacyjnym.
Zadaniem lekarza w tym przypadku jest jak najszybsza ocena miejsca pęknięcia i wielkości krwiaka, aby podjąć decyzję o dalszym planie leczenia. W tym przypadku z pomocą przychodzą obrazowanie komputerowe i rezonans magnetyczny, badanie USG, laparoskopia, aortografia i inne dostępne metody. Faktem jest, że gdy aorta pęka, liczy się każda minuta, więc często nie ma już czasu na transport pacjentów do ośrodków wyposażonych w sprzęt MRI i CT.
Oczywiste jest, że skargi pacjenta i blada skóra nie wystarczą, aby postawić wstępną diagnozę. Podczas badania palpacyjnego lekarz może wykryć pulsujące zagęszczenie w otrzewnej, co wskazuje na obecność tętniaka w aorcie brzusznej (chociaż pulsowanie nie zawsze jest wyczuwalne). Osłuchanie dźwięków serca pokaże obecność szmerów skurczowych w projekcji rozszerzonego odcinka aorty. Badania krwi wskażą oznaki anemii.
Diagnostyka instrumentalna pozwala lekarzowi na zwizualizowanie swoich podejrzeń i ocenę stopnia ich zagrożenia. Tak więc angiografia ultradźwiękowa pozwala na wizualną ocenę wielkości tętniaka, miejsca pęknięcia i wielkości krwiaka w pobliżu aorty. Za pomocą spiralnej tomografii komputerowej można ocenić nie tylko lokalizację i wielkość pęknięcia, ale także jego związek z różnymi tętnicami odchodzącymi od największego naczynia krwionośnego, jakim jest aorta, i odróżnić starego krwiaka od nowego. Obecność pęknięcia będzie również wskazywać przemieszczenie pobliskich narządów względem aorty.
Badanie komputerowe lub metodą rezonansu magnetycznego pomaga nie tylko ustalić metodę leczenia pęknięcia, ale także, jeśli konieczne okaże się wszczepienie stentu do aorty, pozwala określić jego rozmiar.
Ważne jest, aby zrozumieć, że nie wszystkie kliniki są wyposażone w sprzęt do wykonywania CT lub MRI, więc zazwyczaj sprowadza się to do zdjęć rentgenowskich i USG. Jeśli te badania nie są możliwe, a górny wskaźnik ciśnienia (ciśnienie skurczowe) nie jest mniejszy niż 90 mm Hg, z pomocą przychodzą techniki endoskopowe (laparoskopia), które są skuteczne w przypadku pęknięcia aorty brzusznej. W tym przypadku pęknięcie naczynia będzie sygnalizowane wykryciem krwiaka w okolicy aorty w pobliżu jelita cienkiego, a także obecnością krwi, która zabarwia surowiczy płyn na szkarłat.
Laparoskopia może być również przydatna w okresie pooperacyjnym w celu oceny jakości operacji i procesu rekonwalescencji.
Aortografia (radiografia kontrastowa) jest metodą diagnostyczną stosowaną w sytuacjach, gdy postawienie diagnozy jest trudne lub lekarz potrzebuje więcej informacji na temat:
- związek tętniaka z odgałęzieniami aorty,
- rozprzestrzenienie się ogniska patologicznego do miejsca rozwidlenia dalszej części naczynia i jego przejście do tętnic biodrowych,
- aby wyjaśnić charakter uszkodzeń gałęzi wychodzących z aorty,
- w celu wykrycia tak rzadkiej patologii jak przetoka aortalno-kawalna.
Należy powiedzieć, że pęknięcie tętniaka aorty jest diagnostycznie dość skomplikowaną sytuacją. Z jednej strony trzeba działać szybko, ponieważ czas poświęcony na diagnostykę może kosztować człowieka życie, ale z drugiej strony objawy patologii mogą przypominać wiele innych chorób, a obraz kliniczny może się znacznie zmieniać w zależności od lokalizacji pęknięcia, jego rozmiaru i charakteru.
 [ 35 ]
[ 35 ]
Diagnostyka różnicowa
Największą trudnością jest diagnostyka różnicowa pęknięcia tętniaka aorty brzusznej. Objawy ostrego brzucha charakterystyczne dla niego można zaobserwować w martwicy trzustki, ostrym zapaleniu pęcherzyka żółciowego, zapaleniu wyrostka robaczkowego, zapaleniu otrzewnej wywołanym perforacją wrzodu żołądka lub pęknięciem kątnicy itp. Bóle dolnej części pleców, charakterystyczne dla pęknięcia aorty w jej odcinku brzusznym, są również objawami ostrych chorób nerek i układu moczowo-płciowego, zapalenie korzeni nerwów, bóle obręczy są charakterystyczne dla zaostrzeń zapalenia trzustki. Objawy krwawienia wewnętrznego wymagają różnicowania krwawienia aorty od krwawienia z przewodu pokarmowego.
Domniemaną diagnozą w tym przypadku może być „ostra niedrożność rozwidlenia aorty i jej odgałęzień zasilających kończyny dolne”. Zasadniczo zakrzepica naczyń powodująca niedrożność jest całkiem możliwa, ale jeśli zwrócisz uwagę tylko na ten punkt, powodując niedokrwienie kończyn dolnych, możesz nie zauważyć w porę znacznie większego niebezpieczeństwa, jakim jest pęknięcie aorty.
Jeśli mówimy o rozwarstwieniu aorty lub pęknięciu w odcinku piersiowym, to jego objawy, takie jak kaszel i trudności w oddychaniu, mogą wprowadzić lekarza w błąd, przypominając objawy chorób zapalnych dróg oddechowych. W ten sposób pacjent może zostać zbadany przez terapeutę lub pulmonologa, podczas gdy ma ewidentny problem kardiologiczny.
Takie błędy i opóźnienia w postawieniu ostatecznej diagnozy często kończą się tragicznymi konsekwencjami. Jednak wina lekarzy nie jest tak wielka, jak się wydaje. Niebezpieczna patologia o tak kontrowersyjnych objawach sprawia niekiedy trudności w diagnozie nawet doświadczonym klinicystom z wieloletnim doświadczeniem, nie wspominając o ratownikach medycznych i terapeutach, którzy nie mają takiej wiedzy.
Z kim się skontaktować?
Leczenie pękniętego tętniaka aorty
Jeśli nawet doświadczony lekarz nie zawsze potrafi trafnie zdiagnozować i ocenić stopień zagrożenia danej patologii na oko, to co można powiedzieć o ludziach, którzy nie są wtajemniczeni w kwestie medyczne? Niemniej jednak pacjenci z pęknięciami aorty, w pobliżu których może znajdować się taka niewtajemniczona osoba, mogą liczyć tylko na niego, a życie pacjenta zależeć będzie od prawidłowości działań w zakresie udzielenia pierwszej pomocy poszkodowanemu.
Pierwsza pomoc w przypadku pęknięcia aorty
Podobnie należy postąpić, jeśli pojawią się objawy, które są częścią obrazu klinicznego pękniętego tętniaka aorty i stanowią zagrożenie dla życia? Przede wszystkim nie należy wpadać w panikę ani próbować porównywać tych objawów z objawami innych chorób w nadziei na najlepsze, zakładając, że jest to zaostrzenie chorób przewodu pokarmowego lub układu oddechowego. Blada skóra, gwałtowny spadek ciśnienia krwi, tętno nitkowate, problemy z oddychaniem i nagły silny ból o różnej lokalizacji nie są wcale bezpiecznymi objawami, których interpretacja jest zadaniem specjalisty. Dlatego w każdym przypadku, gdy się pojawią, należy:
- Należy natychmiast wezwać pogotowie ratunkowe, pamiętając o poinformowaniu pacjenta o bardzo ciężkim stanie zdrowia i podejrzeniu ostrej patologii układu sercowo-naczyniowego (w takim przypadku reanimacja powinna przybyć w krótkim czasie).
- Jeżeli u pacjenta zdiagnozowano już tętniaka, należy koniecznie poinformować o tym fakcie operatora karetki pogotowia, a następnie ratownika medycznego.
- Należy również zapewnić lekarzowi swobodny dostęp do wejścia i mieszkania (domu), aby pomoc mogła dotrzeć jak najszybciej.
- Pacjenta należy natychmiast położyć na płaskiej, poziomej powierzchni, lekko unosząc głowę w stosunku do stóp.
- Ubranie ofiary nie powinno uciskać klatki piersiowej i jamy brzusznej: należy rozpiąć kołnierzyk i górne guziki koszuli (w razie konieczności rozpiąć ubranie całkowicie lub zdjąć je), poluzować gorset lub pasek.
- U pacjenta może wystąpić pobudzenie psychiczne i ruchowe, dlatego należy starać się powstrzymać go od niepotrzebnych ruchów i zapewnić mu nieruchomą pozycję, co wpłynie na intensywność krwawienia, gdyż to właśnie silne krwawienie jest często przyczyną zgonu pacjenta.
- Problemy z krążeniem spowodowane pęknięciem aorty skutkują tym, że tkanki nie otrzymują wystarczającej ilości tlenu. Aby złagodzić objawy niedotlenienia, należy zwiększyć zawartość tlenu we krwi, wpuszczając do pomieszczenia, w którym znajduje się pacjent, świeże powietrze (ułatwi to również poszkodowanemu oddychanie).
- Pierwszą myślą wielu osób, gdy pojawiają się problemy zdrowotne, jest chęć złagodzenia stanu pacjenta za pomocą tabletek, ale ponieważ diagnoza choroby jest nieznana, trudno jest poruszać się z lekami pierwszej pomocy. Nie zaleca się podawania leków na ciśnienie krwi, środków przeciwbólowych, środków przeczyszczających i innych leków. Najlepszą opcją na pomoc w zmniejszeniu bólu w ostrych patologiach sercowo-naczyniowych jest tabletka nitrogliceryny pod język.
- Do czasu przyjazdu karetki pogotowia pacjentowi nie należy podawać żadnego jedzenia ani napojów.
- Wystąpienie silnego bólu, zwłaszcza w sercu i podbrzuszu, jest często powodem paniki u samego pacjenta. W takim przypadku należy starać się uspokoić osobę, ponieważ obawy mogą jedynie zwiększyć ciśnienie w sercu i naczyniach krwionośnych, co zwiększy siłę krwawienia.
Ponieważ nie wiemy dokładnie, z czym mamy do czynienia, lepiej nie podejmować żadnych innych prób pomocy pacjentowi. Jedyne, co możemy zrobić, to zapewnić mu odpoczynek w łóżku i spokój, a leczeniem poszkodowanego i utrzymaniem jego funkcji życiowych powinni zająć się specjaliści, tym bardziej że leczenie pęknięcia tętniaka jest chirurgiczne, gdyż z tak dużego naczynia wychodzącego bezpośrednio z serca może wypłynąć pod ciśnieniem duża ilość krwi i nie da się tego procesu zatrzymać lekami.
Pęknięcie tętniaka aorty to stan, który wymaga natychmiastowej opieki medycznej i będzie wielkim sukcesem, jeśli osoba zostanie dostarczona do szpitala żywa. Jednak lekarze zawsze mają nadzieję na najlepsze. Walka o życie pacjenta zaczyna się w karetce i na oddziale ratunkowym, gdzie określa się czynnik Rh i grupę krwi, wskaźniki hemostazy, zakłada się cewniki do żyły centralnej i pęcherza moczowego.
Po przybyciu do placówki medycznej pacjent często jest niemal natychmiast kierowany na oddział intensywnej terapii, gdzie w krótkim czasie przeprowadzane są czynności diagnostyczne, pozwalające na opracowanie skutecznego planu leczenia poszkodowanego, oceniane są funkcje narządów życiowych: serca, nerek, płuc. Wraz z diagnostyką mierzone są różne parametry: ciśnienie krwi, tętno, temperatura ciała, częstość i częstotliwość oddechów itp. W razie potrzeby natychmiast podłączane są urządzenia podtrzymujące życie.
Lekarze mają ograniczony wybór metod leczenia pęknięcia tętniaka aorty. Jest to albo operacja wewnątrzjamowa, albo endoproteza (stentowanie) aorty, która w każdym przypadku jest operacją. Niestety, tradycyjne leczenie farmakologiczne i fizjoterapeutyczne pozostaje w tym przypadku bezsilne.
Operacja wewnątrzjamowa obejmuje otwarcie mostka lub jamy brzusznej (w zależności od miejsca pęknięcia), usunięcie części aorty, w której naruszona została integralność ściany naczynia (resekcja tętniaka) i zainstalowanie syntetycznej protezy w tym obszarze. Jest to dość powszechna operacja, której cechy są dobrze znane kardiochirurgom (ważne jest, aby zrozumieć, że operacje dużych naczyń mogą być wykonywane wyłącznie przez specjalistę, tj. chirurga naczyniowego lub kardiochirurga).
Ale takie operacje mają wiele wad: niski wskaźnik przeżywalności z powodu dużego urazu interwencji i wysokie ryzyko rozwoju wszelkiego rodzaju powikłań. Faktem jest, że większość pacjentów z pęknięciem aorty ma inne problemy z układem sercowo-naczyniowym. Są to niedokrwienie mięśnia sercowego, udary mózgowo-naczyniowe, arytmia, nadciśnienie tętnicze, miażdżyca tętnic szyjnych itp., które mogą stać się czynnikiem ryzyka rozwoju wszelkiego rodzaju powikłań, a nawet być przeciwwskazaniem do operacji. Lekarz musi ocenić ryzyko wykonania takiej operacji, a często jest ono niezwykle wysokie, co prowadzi do zgonu.
W przeciwieństwie do chirurgii jamy brzusznej, endoprotezoplastyka jest uważana za mało traumatyczną metodę wykonywania zabiegów chirurgicznych, co umożliwia jej wykonywanie u pacjentów z chorobami serca i naczyń. W tym przypadku stosuje się przeznaczyniowe wprowadzanie protez (stentów), wzmacniających ściany naczyń i zastępujących tkanki uszkodzonego obszaru. Zazwyczaj stent jest wprowadzany do tętnicy udowej w znieczuleniu miejscowym, które jest znacznie lepiej tolerowane niż znieczulenie ogólne wymagane do operacji wewnątrzjamowej. Stent-graf jest wprowadzany w stanie złożonym za pomocą układu przewodzącego, który jest usuwany po otwarciu stentu w miejscu pęknięcia. Endoprotezoplastyka jest wykonywana pod kontrolą rentgenowską.
Pierwszym i głównym celem operacji aorty jest zatrzymanie krwawienia wewnętrznego, co można zrobić na różne sposoby:
- poprzez założenie specjalnych zacisków na tętnice,
- poprzez wprowadzenie specjalnego cewnika balonowego do łożyska tętniczego,
- ucisk aorty itp.
Jeżeli nie ma możliwości wykonania pilnej operacji, a zwłoka jest równoznaczna ze śmiercią, stosuje się pneumatyczny ucisk ciała, który pozwala zyskać od 2 do 5 godzin czasu.
Ale nie wystarczy zatrzymać krwawienia chirurgicznie. Konieczne jest również przywrócenie integralności aorty i prawidłowego przepływu krwi w niej, w czym pomagają syntetyczne protezy. Ponadto konieczne jest usunięcie objawów choroby: złagodzenie bólu, normalizacja ciśnienia krwi, przeprowadzenie działań profilaktycznych w celu zapobiegania niewydolności nerek i kilka innych działań, które poprawią stan pacjenta i przyspieszą rekonwalescencję po operacji.
Konsekwencje po operacji
Mimo ogromnego doświadczenia chirurgów naczyniowych i powszechnie stosowanych metod leczenia pęknięć tętniaków aorty o niskim urazie, takie operacje nie zawsze kończą się sukcesem. Zdarza się, że pacjent umiera po prostu na stole operacyjnym lub po operacji. Statystyki są szczególnie niekorzystne dla osób starszych i tych z chorobami układu krążenia.
Rekonwalescencja i rehabilitacja po pęknięciu tętniaka aorty mogą przebiegać w różny sposób. W zależności od rodzaju zabiegu pacjent musi pozostać w szpitalu przez określony czas. Po interwencji wewnątrznaczyniowej obowiązkowy jest pobyt w szpitalu przez 2 tygodnie, a po stentowaniu naczyniowym pacjent może wrócić do domu po 2-3 dniach. Po tradycyjnej interwencji okres pooperacyjny wydłuża się do 14 dni, po czym pacjent może zostać wypisany do domu, ale tylko wtedy, gdy proteza po zdjęciu szwów będzie w zadowalającym stanie. Natomiast endoprotetyka przewiduje skrócenie całego okresu rehabilitacji do 14 dni.
Nieprzyjemne skutki po zabiegu operacyjnym, które zmuszają pacjenta do pozostania w szpitalu pod nadzorem lekarza, to:
- krwawienie w miejscu założenia szwów,
- zablokowanie naczyń krwionośnych przez skrzepy krwi,
- zapalenie tkanek w okolicy szwów chirurgicznych,
- obrzęk płuc,
- migracja dystalna (przemieszczenie) stentu,
- niedrożność protezy,
- zamknięcie tętnic nerkowych za pomocą namiotu,
- dysfunkcja układu moczowego (zły objaw prognostyczny wskazujący na postępującą niewydolność nerek, która może być przyczyną śmierci pacjenta).
Powikłania podczas endoprotezoplastyki zdarzają się znacznie rzadziej niż podczas operacji jamy brzusznej (nie więcej niż 20% przypadków). Aby pacjent mógł zostać wypisany ze szpitala do domu, dane rentgenowskie i laboratoryjne muszą być prawidłowe.
Po wypisaniu ze szpitala pacjent musi co miesiąc przechodzić badania u kardiologa i w razie potrzeby udać się do lekarza w przypadku jakichkolwiek nietypowych objawów. Jest to warunek konieczny, który należy przestrzegać przez pierwszy rok.
Aby uniknąć możliwych powikłań, osoba będzie musiała stale monitorować poziom ciśnienia krwi i, jeśli wzrośnie, przyjmować leki przeciwnadciśnieniowe, unikać dużego wysiłku fizycznego i sytuacji stresowych oraz prawidłowo się odżywiać. Lekarze nie ograniczają pacjentów w ruchu, ale przepracowanie w tym przypadku jest niedopuszczalne, a pacjenci bardzo szybko się męczą nawet przy zwykłych, prostych pracach domowych.
Jeśli pacjent, u którego doszło do pęknięcia tętniaka aorty, zostanie następnie skierowany na operację innych narządów, w tym na zabieg stomatologiczny, konieczne będzie zastosowanie antybiotykoterapii w celu zapobiegania różnym powikłaniom, a także leków przeciwnadciśnieniowych i przeciwzakrzepowych, które zapobiegną tworzeniu się skrzepów krwi.
Zapobieganie
Zapobieganie pęknięciu tętniaka aorty przed operacją może obejmować terminowe leczenie pojawiających się chorób układu sercowo-naczyniowego, zaniechanie złych nawyków i profilaktyczne badania lekarskie.
Ponieważ w 90% przypadków tętniaka aorty przyczyną jest miażdżyca naczyń, tak niebezpiecznej patologii można zapobiec, stosując profilaktykę miażdżycy: przestrzegając diety zawierającej minimalną ilość tłuszczów i szkodliwego cholesterolu, umiarkowaną, ale regularną aktywność fizyczną, rzucając palenie i pijąc alkohol, stosując ludowe przepisy na oczyszczenie naczyń z blaszek cholesterolowych.
Jeśli wykryto tętniaka, osoba powinna regularnie odwiedzać kardiologa, który będzie monitorował stan pacjenta, zlecając niezbędne badania (np. Dopplerografię lub skanowanie duplex naczyń krwionośnych). Teraz konieczne będzie stałe monitorowanie poziomu ciśnienia tętniczego i cholesterolu we krwi.
Jeśli osoba dowiaduje się o tętniaku dopiero, gdy pęknie lub po prostu ignoruje wymagania dotyczące zapobiegania pęknięciu tętniaka aorty, nie będzie już możliwe uniknięcie operacji. Ale nawet po operacji pacjent będzie musiał przestrzegać pewnych wymagań, które zapobiegną nawrotowi choroby, ponieważ przyczyna tętniaka nie jest usuwana chirurgicznie:
- całkowite odrzucenie złych nawyków (palenie, picie alkoholu),
- łagodne postępowanie przez co najmniej 1 miesiąc po zabiegu (ograniczenie aktywności fizycznej, unikanie przeżyć emocjonalnych i napięcia nerwowego),
- utrzymanie wagi w normie wiekowej,
- regularne mierzenie ciśnienia tętniczego (2 lub więcej razy dziennie) i jego obniżanie, jeżeli odczyty przekraczają 130/85 mm Hg,
- prawidłowe odżywianie (posiłki frakcyjne, żywność powinna być dostatecznie rozdrobniona, ścisły dobór produktów i potraw).
Jeśli chodzi o dietę pacjentów po operacji aorty. Zabrania się im spożywania pikantnych, smażonych potraw, produktów zawierających tłuszcze zwierzęce, tłustego mięsa i ryb, bogatych bulionów, podrobów, mocnej herbaty i kawy, kakao i czekolady w dużych ilościach. Zabronione są również produkty powodujące wzmożone tworzenie się gazów (fasola i rośliny strączkowe, świeża i kiszona kapusta, biały chleb itp.), a także napoje gazowane.
Ilość soli w potrawach powinna być ograniczona do 4-5 g dziennie, ilość wypijanej wody - do 1 litra dziennie. Ale produkty, które mają działanie przeczyszczające, przyniosą korzyści takim osobom. Za szczególnie przydatne uważa się suszone morele i śliwki, które dobrze komponują się z siemieniem lnianym.
Przez sześć miesięcy po operacji aktywność fizyczna powinna być niska, ale należy również unikać hipodynamii. Jeśli lekarz pozwoli, 4-5 miesięcy po zabiegu można ćwiczyć zdrowy spacer, pływanie i powolny bieg. Lepiej jest zacząć ćwiczyć pod okiem specjalistów w ramach programów rehabilitacyjnych.
Warto również ograniczyć podnoszenie ciężkich przedmiotów. Maksymalna waga podnoszonych przedmiotów to 5 kg, w przeciwnym razie nie można uniknąć zwiększonego nacisku lub uszkodzenia szwów.
Teraz człowiek będzie musiał zachować szczególną ostrożność, ponieważ może po prostu nie przeżyć ponownego powstania i pęknięcia tętniaka aorty. Śmiertelność nawet pierwszych operacji jest bardzo wysoka, a co można powiedzieć o podobnych ingerencjach w pracę organizmu osłabionego chorobą i jej leczeniem.
Prognoza
Pęknięcie tętniaka aorty to patologia, która nie pozostawia pacjentom szans na przeżycie bez profesjonalnego leczenia. Żadne tabletki, środki ludowe ani fizjoterapia nie pomogą w takiej sytuacji. Tylko terminowe zatrzymanie krwawienia i operacja protezy naczyniowej dają człowiekowi nadzieję, chociaż jest ona bardzo słaba. Około 90 procent pacjentów, którzy przeszli operację jamy brzusznej, umiera w niedalekiej przyszłości. Rokowanie po stentowaniu naczyniowym jest korzystniejsze, chociaż później mogą być wymagane dodatkowe operacje (stent ma ograniczony okres, w którym może dobrze spełniać swoje funkcje).
Należy powiedzieć, że operacja aorty pozwala 50% pacjentów przeżyć kolejne 5 lat lub więcej, co również jest ważne. Ale nawet w przypadku braku powikłań bezpośrednio po operacji, mogą wystąpić długoterminowe konsekwencje, takie jak:
- tworzenie się skrzepów i blokowanie naczyń krwionośnych przez skrzepy,
- powstawanie przetok w jelitach (jest to możliwe po operacji aorty brzusznej),
- ropienie tkanek w okolicy protezy,
- pogorszenie funkcji seksualnych i układu moczowego.

