Ekspert medyczny artykułu
Nowe publikacje
Szlam żółciowy pęcherzyka żółciowego
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Osad żółciowy (lub osad żółciowy) to stan, w którym żółć w pęcherzyku żółciowym lub przewodach żółciowych staje się gęstsza i mniej płynna. Może to nastąpić z powodu różnych czynników i może być prekursorem tworzenia się kamieni żółciowych. W przeciwieństwie do kamieni żółciowych, osad żółciowy niekoniecznie składa się z formacji stałych i może być bardziej płynny.
Przyczyny osad z pęcherzyka żółciowego
Osad żółciowy powstaje zazwyczaj w wyniku zmian w składzie żółci i jej składnikach chemicznych. Następujące czynniki mogą przyczyniać się do powstawania osadu żółciowego:
- Podwyższony poziom cholesterolu: Jednym z głównych czynników przyczyniających się do powstawania osadu żółciowego jest podwyższony poziom cholesterolu w żółci. Może to mieć miejsce z różnych przyczyn, w tym nieregularnych nawyków żywieniowych, nieprawidłowości w metabolizmie cholesterolu lub czynników dziedzicznych.
- Zredukowane sole żółciowe: Sole żółciowe odgrywają rolę w utrzymaniu płynu żółciowego. Zredukowane sole żółciowe mogą przyczyniać się do tworzenia osadu żółciowego.
- Zmniejszona motoryka pęcherzyka żółciowego: Spowolniona motoryka pęcherzyka żółciowego może powodować zastój żółci, co przyczynia się do tworzenia się osadu.
- Ciąża: U kobiet w ciąży mogą wystąpić zmiany w poziomie hormonów, które mogą wpływać na skład żółci i przyczyniać się do tworzenia się osadu żółciowego.
- Długotrwały post i zła dieta: Długie przerwy między posiłkami i zła dieta, w tym niedobór błonnika, mogą przyczynić się do tworzenia się osadu żółciowego.
- Leki: Niektóre leki mogą zmieniać skład żółci i przyczyniać się do powstawania osadu żółciowego.
- Stany chorobowe: Niektóre schorzenia, takie jak cukrzyca i marskość wątroby, mogą zwiększać ryzyko powstawania osadu żółciowego.
- Nagła utrata masy ciała: Nagła utrata masy ciała, w tym szybka utrata masy ciała, może przyczynić się do tworzenia się osadu żółciowego.
Patogeneza
Patogeneza osadu żółciowego wiąże się ze zmianami w składzie i właściwościach żółci, co może prowadzić do powstawania złogów i osadu w pęcherzyku żółciowym lub przewodach żółciowych. Przyczyny i mechanizmy powstawania osadu żółciowego mogą obejmować następujące czynniki:
- Czynniki dziedziczne i genetyczne: Niektórzy ludzie mogą mieć predyspozycje genetyczne do osadu żółciowego. Na przykład zmiany w genach związanych z cholesterolem lub metabolizmem kwasów żółciowych mogą zwiększać ryzyko wystąpienia osadu żółciowego.
- Nierównowaga żółci: Żółć zawiera różne składniki, w tym cholesterol, kwasy żółciowe, fosfolipidy i bilirubinę. Jeśli występuje nierównowaga między tymi składnikami, cholesterol i inne substancje mogą zacząć się gromadzić i tworzyć złogi.
- Zwiększone stężenie cholesterolu: Podwyższone stężenie cholesterolu w żółci może być czynnikiem ryzyka tworzenia się osadu żółciowego. Wysokie stężenie cholesterolu może przyczyniać się do tworzenia kryształów cholesterolu.
- Zmniejszone stężenie kwasów żółciowych: Niedobór kwasów żółciowych lub zmiany w kwasach żółciowych mogą wpływać na rozpuszczalność cholesterolu i sprzyjać jego odkładaniu się.
- Zwiększona lepkość żółci: Jeśli żółć staje się bardziej lepka, może to sprzyjać tworzeniu się osadu, ponieważ jest mniej ruchliwa i może łatwiej tworzyć osady.
- Dieta i styl życia: Dieta bogata w tłuszcze nasycone i uboga w błonnik, a także otyłość i brak aktywności fizycznej mogą przyczyniać się do powstawania osadu żółciowego.
Osad żółciowy może być bezobjawowy i wykryty przypadkowo podczas badań lekarskich, ale może być również prekursorem rozwoju kamieni żółciowych i powikłań, takich jak zapalenie pęcherzyka żółciowego lub kamica żółciowa. Ważne jest, aby zgłosić się do lekarza w odpowiednim czasie, jeśli masz objawy lub ryzyko związane z osadem żółciowym, aby uzyskać niezbędną diagnozę i leczenie.
Objawy osad z pęcherzyka żółciowego
Objawy obecności osadu żółciowego mogą być różnorodne i obejmować:
- Ból i dyskomfort w jamie brzusznej: Pacjenci mogą uskarżać się na ból lub dyskomfort, zwykle w prawym górnym kwadrancie brzucha, gdzie znajduje się pęcherzyk żółciowy.
- Niestrawność: Mogą również wystąpić objawy związane z rozstrojem żołądka, takie jak zgaga, odbijanie, nudności i wymioty.
- Długotrwałe objawy żołądkowo-jelitowe: Pacjenci mogą odczuwać długotrwałe wzdęcia, gazy i uczucie pełności w żołądku.
- Zmiany apetytu: Zmniejszony apetyt i utrata masy ciała mogą być konsekwencją osadu żółciowego.
- Żółtaczka (zażółcenie skóry i twardówek): W niektórych przypadkach osad żółciowy może prowadzić do zaburzeń metabolizmu pigmentów żółciowych, co może wywołać żółtaczkę skóry i twardówek (oczu).
- Niestrawienie tłuszczu: Osad żółciowy może zaburzać normalne trawienie tłuszczu, co może objawiać się tłustymi stolcami (steatorrhea) i utratą tłuszczu w kale.
- Miękka lub płynna struktura złogów żółciowych: Głównym objawem złogów żółciowych jest obecność miękkich lub płynnych złogów w pęcherzyku żółciowym, które można wykryć za pomocą badania ultrasonograficznego lub innych metod badawczych.
Należy pamiętać, że u niektórych osób osad żółciowy może przebiegać bezobjawowo i zostać wykryty przypadkowo w trakcie badań lekarskich.
Osad żółciowy u dzieci
Osad żółciowy może występować również u dzieci. Jego przyczyny u dzieci mogą być podobne do tych u dorosłych, ale mogą również obejmować specyficzne czynniki związane z organizmem dziecka i jego dietą. Oto kilka możliwych przyczyn osadu żółciowego u dzieci:
- Czynniki genetyczne: Niektóre dzieci mogą być predysponowane do tworzenia się osadu żółciowego ze względu na zaburzenia genetyczne lub czynniki dziedziczne wpływające na metabolizm żółci.
- Odżywianie: U dzieci odżywianie może odgrywać kluczową rolę. Brak błonnika pokarmowego i nieregularne posiłki mogą przyczyniać się do tworzenia osadu żółciowego.
- Ciąża matki: Jeżeli u matki wystąpiły powikłania w ciąży lub zmiany hormonalne, może to mieć wpływ na wytwarzanie żółci u płodu i przyczynić się do tworzenia się osadu żółciowego u noworodka.
- Choroby wieku dziecięcego: Niektóre choroby, na przykład celiakia (choroba związana z nietolerancją glutenu), mogą wpływać na skład żółci i przyczyniać się do tworzenia się osadu żółciowego.
- Leki: U dzieci mogą występować schorzenia wymagające stosowania leków, które mogą wpływać na skład żółci.
- Procedury medyczne: Niektóre procedury medyczne, takie jak długotrwałe stosowanie leków żółciopędnych lub zaburzona funkcja pęcherzyka żółciowego spowodowana zabiegiem chirurgicznym, mogą zwiększać ryzyko wystąpienia osadu żółciowego u dzieci.
Jeśli u Twojego dziecka zdiagnozowano osad żółciowy lub występują objawy, które mogą wskazywać na tę chorobę (takie jak ból brzucha), ważne jest, aby udać się do pediatry lub gastroenterologa dziecięcego. Lekarz wykona niezbędne badania i opracuje plan leczenia lub postępowania odpowiedni do wieku i stanu Twojego dziecka.
Gradacja
Osad żółciowy może mieć różne stopnie nasilenia, które są określane w zależności od stężenia osadu w żółci i innych cech. Istnieje ogólnie przyjęty system klasyfikacji stopni osadu żółciowego na podstawie poziomu cholesterolu w żółci. Stopnie te obejmują:
- Stopień łagodny (stopień 1): W tym przypadku stężenie cholesterolu w żółci jest niskie, a osad jest rzadką masą, która może zawierać kryształy cholesterolu. Stopień łagodny zwykle nie powoduje żadnych objawów i może być przypadkowym znaleziskiem podczas badania USG lub innych metod badania.
- Stopień średni (stopień 2): W tym stopniu stężenie cholesterolu w żółci jest wyższe, a osad jest gęstszy. Osad może składać się z większych kamieni cholesterolowych lub skrzepów. Stopień średni może być również bezobjawowy, ale istnieje ryzyko tworzenia się kamieni.
- Stopień ciężki (stopień 3): W tym stopniu osadu żółciowego stężenie cholesterolu w żółci jest wysokie, a osad jest gęsty. Osad może zawierać duże kamienie i być bardziej podatny na tworzenie się zatorów w przewodach żółciowych i pęcherzyku żółciowym. Stopień ciężki może być łączony z objawami, takimi jak ból w górnej części brzucha, nudności i wymioty.
Rozmiar osadu żółciowego można określić za pomocą ultrasonografii lub innych metod badania wykonywanych przez lekarza.
Formularze
Osad żółciowy może mieć różne rodzaje w zależności od jego składu i cech. Główne rodzaje obejmują:
- Cholesterol: Ten typ zawiera duże ilości cholesterolu i kryształów cholesterolu. Zwykle powstaje, gdy stężenie cholesterolu w żółci jest zbyt wysokie i żółć jest nasycona cholesterolem.
- Pigmentary: Pigmentaryczne osady żółciowe powstają, gdy w żółci obecne są duże ilości pigmentów, takich jak bilirubina. Ten typ może być spowodowany przez wiele czynników, w tym zaburzenia krzepnięcia, nieprawidłowości w metabolizmie bilirubiny lub inne choroby.
- Połączone: Ten typ obejmuje zarówno cholesterol, jak i składniki pigmentu. Może być bardziej złożony pod względem składu i cech.
Każdy z tych typów osadu żółciowego może mieć różny wpływ na drogi żółciowe i pęcherzyk żółciowy. Na przykład osad żółciowy cholesterolu jest częściej kojarzony z zaburzeniami metabolizmu cholesterolu, podczas gdy osad pigmentowy może być kojarzony z krwawieniem lub innymi schorzeniami.
Komplikacje i konsekwencje
Osad żółciowy, choć nie tak poważny jak kamica żółciowa, nadal może stanowić pewne zagrożenie i potencjalnie powodować powikłania. Oto kilka sposobów, w jakie osad żółciowy może być niebezpieczny:
- Tworzenie się kamieni żółciowych: Skrzepy zagęszczonej żółci w osadzie żółciowym mogą być źródłem tworzenia się kamieni żółciowych. Kamienie te mogą powodować ból, blokować przewody żółciowe i powodować ostre zapalenie pęcherzyka żółciowego.
- Ostre zapalenie pęcherzyka żółciowego: Osad żółciowy może przyczyniać się do ostrego zapalenia pęcherzyka żółciowego, czyli stanu zapalnego pęcherzyka żółciowego. Stan ten może powodować ostry ból w prawym górnym kwadrancie brzucha, nudności, wymioty i inne nieprzyjemne objawy.
- Zapalenie trzustki: W niektórych przypadkach osad żółciowy może wywołać zapalenie trzustki, które jest poważną chorobą i może wymagać hospitalizacji i leczenia.
- Niedrożność dróg żółciowych: Skrzepy żółci lub kamienie z osadu żółciowego mogą blokować przewody żółciowe, powodując żółtaczkę, swędzenie, zmianę zabarwienia moczu i stolca.
- Zakażenia: W drogach żółciowych trawy słodkiej mogą gromadzić się bakterie, zwiększając ryzyko rozwoju zakażeń dróg moczowych, takich jak zapalenie dróg żółciowych.
- Przewlekły dyskomfort i zaburzenia trawienia: Nawet jeśli nie występują żadne ostre powikłania, osad żółciowy może powodować przewlekły dyskomfort, nudności, wzdęcia i inne zaburzenia trawienia.
Ważne jest, aby zauważyć, że większość osób z osadem żółciowym nie rozwija powikłań i może skutecznie radzić sobie z chorobą dzięki odpowiedniemu odżywianiu, stylowi życia i, jeśli to konieczne, nadzorowi medycznemu. Jednak w przypadku objawów lub powikłań ważne jest, aby udać się do lekarza w celu postawienia diagnozy i leczenia.
Diagnostyka osad z pęcherzyka żółciowego
Diagnozowanie osadu żółciowego zwykle obejmuje kilka procedur medycznych i testów, które pomagają określić obecność i zakres tego schorzenia. Oto niektóre podstawowe metody diagnozowania osadu żółciowego:
- Diagnostyka ultrasonograficzna (USG): Ta metoda jest jedną z najczęstszych i najtańszych metod diagnozowania osadu żółciowego. Ultrasonografia może uwidocznić pęcherzyk żółciowy i drogi żółciowe oraz wykryć obecność osadu lub kamieni cholesterolowych. Może pomóc lekarzowi określić zakres osadu żółciowego i jego wpływ na drogi żółciowe.
- Tomografia komputerowa (TK): Tomografię komputerową można stosować w celu dokładniejszej wizualizacji dróg żółciowych i potwierdzenia rozpoznania osadu żółciowego.
- Cholangiopankreatografia rezonansu magnetycznego (MRCPG): Jest to bardziej zaawansowana i dokładna procedura, która umożliwia szczegółową wizualizację dróg żółciowych i określenie rozmiaru osadu żółciowego.
- Kolonoskopia: W niektórych przypadkach, gdy podejrzewa się obecność osadu żółciowego, a inne metody diagnostyczne nie dają odpowiedzi, można wykonać kolonoskopię w celu dokładniejszego zbadania dróg żółciowych.
- Badania kliniczne krwi: W celu oceny czynności wątroby i potwierdzenia obecności stanu zapalnego lub zakażenia dróg żółciowych można wykonać ogólną morfologię krwi i badania biochemiczne.
- Inne techniki: Czasami, w zależności od sytuacji klinicznej, można stosować inne techniki, takie jak cholangiografia lub ultrasonografia endoskopowa (EUSD).
Diagnozę osadu żółciowego (osadu w pęcherzyku żółciowym) często stawia się na podstawie wyników różnych badań, w tym obrazowania metodą rezonansu magnetycznego (MRI) jamy brzusznej. MRI może być użyteczną metodą wizualizacji pęcherzyka żółciowego i wykrywania obecności osadu. Należy jednak pamiętać, że do diagnozy można również stosować dokładniejsze metody, takie jak cholangiografia lub ultrasonografia pęcherzyka żółciowego (cholecystografia ultradźwiękowa).
Wykonując badanie MRI w celu wykrycia osadu żółciowego, lekarze mogą zwrócić uwagę na następujące objawy i zmiany:
- Gęste złogi: MRI może wykazać gęste złogi w pęcherzyku żółciowym, co może być oznaką obecności osadu.
- Zmiany w strukturze żółci: Żółć w pęcherzyku żółciowym z osadem żółciowym może mieć niejednorodną strukturę, widoczną w badaniu MRI.
- Powiększenie pęcherzyka żółciowego: W odpowiedzi na obecność osadu i próby skurczenia się pęcherzyka żółciowego, może dojść do zwiększenia jego rozmiaru.
- Objawy i towarzyszące oznaki: Podczas stawiania diagnozy lekarz może również ocenić występujące u pacjenta objawy i oznaki kliniczne, takie jak ból lub dyskomfort w okolicy brzucha.
Po wykonaniu MRI i innych niezbędnych badań, lekarz może zdiagnozować obecność osadu żółciowego i zalecić dalsze leczenie oraz plan monitorowania.
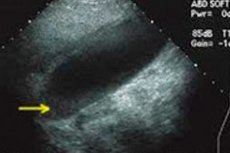
Osad żółciowy (lub osad żółciowy) w badaniu USG (sonogramie) może wyglądać następująco:
- Wygląd: W badaniu USG osad żółciowy zwykle pojawia się jako obszar żółci, który jest gęsty i mniej przejrzysty niż otaczający płyn. Może być widoczny w pęcherzyku żółciowym lub przewodach żółciowych.
- Osady: W tym obszarze gęstej żółci mogą znajdować się osady, które mogą wyglądać jak ciemne plamy lub inkluzje na obrazie USG. Osady te mogą być cholesterolowe, wapniowe lub mieszane.
- Rozmiar i lokalizacja: Osad żółciowy może różnić się rozmiarem i lokalizacją w pęcherzyku żółciowym lub przewodach żółciowych. Badanie USG pozwala lekarzowi określić rozmiar, kształt i lokalizację tego obszaru.
- Objawy: Ważne jest, aby pamiętać, że obecność osadu żółciowego w badaniu USG nie zawsze wiąże się z objawami. U niektórych pacjentów osad żółciowy może być przypadkowym znaleziskiem w badaniu USG i może nie powodować bólu ani innych objawów.
Diagnostyka różnicowa
Diagnostyka różnicowa osadu żółciowego obejmuje identyfikację tego schorzenia i wykluczenie innych możliwych przyczyn objawów i zmian związanych z drogami żółciowymi i pęcherzykiem żółciowym. Objawy osadu żółciowego mogą być podobne do objawów innych chorób dróg żółciowych, takich jak kamica żółciowa, zapalenie pęcherzyka żółciowego, zapalenie trzustki i inne. Oto kilka metod, które mogą pomóc w diagnostyce różnicowej osadu żółciowego:
- Diagnostyka ultrasonograficzna (USG): USG może być używane do wykrywania osadów lub kamieni w pęcherzyku żółciowym i przewodach żółciowych. Ta metoda może ocenić wielkość i liczbę kamieni oraz określić, czy towarzyszą im objawy.
- Tomografia komputerowa (TK): Tomografię komputerową można wykonać w celu dokładniejszego przyjrzenia się drogom żółciowym i zidentyfikowania ewentualnych przeszkód, nieprawidłowych zmian lub innych problemów.
- Cholangiografia rezonansu magnetycznego (MRCPG): Jest to bardziej zaawansowana procedura umożliwiająca szczegółowe badanie dróg żółciowych i wykrywanie zmian związanych z osadem żółciowym lub innymi chorobami.
- Endoskopowa wsteczna cholangiopankreatografia (ERCPG): Ta inwazyjna technika zabiegowa może być stosowana w celu szczegółowego zbadania dróg żółciowych i, w razie potrzeby, pobrania wycinków biopsyjnych.
- Badania kliniczne: Można wykonać biochemiczne badania krwi w celu oceny poziomu enzymów i bilirubiny, co może okazać się przydatne w diagnostyce różnicowej.
- Inne metody: W niektórych przypadkach w celu doprecyzowania diagnozy można zastosować inne metody, takie jak cholangiografia, ultrasonografia endoskopowa (EUSD) itp.
Ważne jest, aby diagnozę osadu żółciowego postawił doświadczony lekarz, który weźmie pod uwagę wszystkie objawy kliniczne, symptomy i wyniki badań, aby ustalić rzeczywistą przyczynę choroby.
Z kim się skontaktować?
Leczenie osad z pęcherzyka żółciowego
Leczenie osadu żółciowego zależy od tego, czy stan ten powoduje objawy i powikłania oraz jaki rodzaj osadu żółciowego ma pacjent. W większości przypadków, jeśli osad żółciowy nie powoduje objawów ani powikłań, konieczna może być jedynie obserwacja i modyfikacja stylu życia. Jednak w przypadku objawów lub powikłań konieczne mogą być różne metody leczenia. Oto niektóre z nich:
- Zmiany w diecie: Lekarz może zalecić zmiany w diecie, aby zmniejszyć ryzyko wystąpienia osadu żółciowego i złagodzić objawy. Zalecenia mogą obejmować zwiększenie spożycia pokarmów bogatych w bilirubinę i zmniejszenie spożycia tłuszczu. Zaleca się również unikanie długich przerw między posiłkami i picie wystarczającej ilości wody.
- Terapia lekowa: W niektórych przypadkach lekarz może przepisać leki, które pomogą poprawić funkcję pęcherzyka żółciowego i zmniejszyć lepkość żółci. Przykładami takich leków są kwas ursodeoksycholowy (Urso, Ursodiol) lub cholecystokinina (Questran).
- Procedury usuwania osadu żółciowego: Jeśli występują objawy lub powikłania związane z osadem żółciowym, mogą być konieczne zabiegi w celu jego usunięcia. Przykłady takich zabiegów obejmują endoskopową wsteczną cholangiopankreatografię (ERCPG) lub litotrypsję falą uderzeniową.
- Leczenie schorzenia podstawowego: Jeśli osad żółciowy jest związany z chorobą podstawową, np. cukrzycą lub marskością wątroby, ważne jest leczenie i kontrolowanie tej choroby podstawowej.
Leczenie osadu żółciowego powinno być nadzorowane przez lekarza, który weźmie pod uwagę szczególne okoliczności i stan pacjenta. Pacjentom zaleca się stosowanie się do zaleceń lekarza, ścisłe monitorowanie swojego stanu zdrowia i niezwłoczne zgłaszanie wszelkich zmian lub pogorszenia objawów.
Wytyczne kliniczne
Zalecenia kliniczne dotyczące postępowania z osadem żółciowym mogą się różnić w zależności od konkretnych cech i objawów pacjenta. Zasadniczo, jeśli osad żółciowy nie powoduje objawów ani powikłań, interwencja medyczna może nie być konieczna i pacjentowi mogą zostać zalecone następujące środki:
- Monitorowanie medyczne: Jeśli osad żółciowy zostanie wykryty przypadkowo i nie powoduje objawów, pacjent może być monitorowany przez lekarza za pomocą regularnych badań w celu monitorowania żółci i pęcherzyka żółciowego. Do monitorowania można użyć ultrasonografii.
- Zmiany w diecie i stylu życia: Lekarz może zalecić pacjentowi zmiany w diecie i stylu życia, aby zmniejszyć ryzyko powstawania kamieni żółciowych i poprawić przepływ żółci. Może to obejmować zwiększenie spożycia błonnika pokarmowego, regularne spożywanie posiłków i kontrolowanie masy ciała.
- Leczenie objawów: Jeśli osad żółciowy powoduje dyskomfort lub objawy, takie jak ból brzucha lub rozstrój żołądka, lekarz może zalecić leczenie w celu złagodzenia objawów. Może to obejmować środki przeciwbólowe, antybiotyki lub inne leki.
- Zapobieganie powikłaniom: Lekarz będzie monitorował stan pacjenta i zapobiegał możliwym powikłaniom, takim jak kamica żółciowa czy zapalenie pęcherzyka żółciowego.
- Leczenie chirurgiczne: W przypadkach, gdy osad żółciowy prowadzi do poważnych powikłań, takich jak niedrożność dróg żółciowych lub kamienie żółciowe, konieczne może być leczenie chirurgiczne, takie jak usunięcie pęcherzyka żółciowego (cholecystektomia).
Ważne jest, aby omówić swój przypadek z lekarzem, który zdiagnozuje go i zaproponuje indywidualne zalecenia i plan leczenia, biorąc pod uwagę historię medyczną i obecny stan. Nie zaleca się podejmowania prób leczenia osadu żółciowego na własną rękę bez konsultacji z lekarzem, ponieważ może to wiązać się z ryzykiem i powikłaniami.
Leczenie farmakologiczne
Leczenie osadu żółciowego może obejmować leczenie objawowe i środki zapobiegające powikłaniom. Główne leczenie ma na celu wyeliminowanie przyczyny osadu żółciowego, jeśli zostanie znaleziona. Leki można stosować w różnych przypadkach, a konkretny wybór zależy od diagnozy i oceny lekarza. Oto niektóre leki, które można stosować w przypadku osadu żółciowego:
- Leki obniżające poziom żółci: Lekarz może przepisać leki, które pomagają rozrzedzić żółć i zapobiegają tworzeniu się złogów. Mogą to być leki żółciopędne, takie jak kwas ursodeoksycholowy (Urso, Ursodiol) lub leki przeciwbólowe.
- Leki przeciwzapalne: Jeżeli zapaleniu pęcherzyka żółciowego towarzyszy gromadzenie się osadu w drogach żółciowych, lekarz może przepisać leki przeciwzapalne lub antybiotyki.
- Kontrola objawów: W celu złagodzenia objawów, takich jak ból brzucha lub dyskomfort, lekarz może przepisać leki przeciwbólowe lub rozkurczowe.
- Leki na ciśnienie krwi: Jeśli u pacjenta rozwinie się nadciśnienie (wysokie ciśnienie krwi), może być konieczne przepisanie leków przeciwnadciśnieniowych.
- Inne leki: W zależności od konkretnych objawów i okoliczności, w celu opanowania schorzenia mogą zostać przepisane inne leki.
- Leczenie powikłań: Jeśli osad żółciowy spowodował powstanie kamieni żółciowych lub powikłań, takich jak zakażenia dróg moczowych, konieczne może być podjęcie odpowiednich działań medycznych i chirurgicznych.
Ważne jest, aby pamiętać, że leczenie osadu żółciowego powinno odbywać się pod nadzorem lekarza. Diagnoza i przepisanie leków powinny opierać się na wynikach oceny medycznej i badania pacjenta. Jeśli podejrzewasz osad żółciowy lub odczuwasz objawy, omów sytuację ze swoim lekarzem w celu uzyskania indywidualnych zaleceń i leczenia.
Kwas ursodeoksycholowy (Ursosan) i Chophytol to leki, które można stosować w leczeniu osadu żółciowego, zwłaszcza jeśli jest on związany z wysokim poziomem cholesterolu w żółci. Oba leki mogą pomóc poprawić przepływ żółci i zapobiegać tworzeniu się złogów w pęcherzyku żółciowym i przewodach żółciowych.
Allochol to lek złożony zawierający kwasy żółciowe, wyciągi żółciowe i składniki ziołowe. Może być stosowany w celu poprawy trawienia i stymulacji produkcji żółci. Jednak w przeciwieństwie do Ursosanu i Hofitolu, Allochol nie ma na celu upłynnienia żółci i może być mniej skuteczny w leczeniu osadu żółciowego.
Wybór między Ursosanem, Hofitolem i Allocholem powinien zależeć od indywidualnych cech pacjenta i zaleceń lekarza. Lekarz oceni Twój stan i ustali, które leczenie będzie najbardziej odpowiednie w Twoim przypadku. Ważne jest, aby postępować zgodnie z receptą i instrukcjami lekarza dotyczącymi dawkowania i czasu trwania leczenia.
Dieta i odżywianie w osadzie żółciowym
Jeśli masz osad żółciowy, zaleca się stosowanie diety, która pomaga zmniejszyć ryzyko kamieni żółciowych i poprawić funkcjonowanie pęcherzyka żółciowego. Oto kilka ogólnych wytycznych dietetycznych i menu dla osób z osadem żółciowym:
Umiarkowane spożycie tłuszczu:
- Ogranicz spożycie tłuszczów nasyconych, takich jak masło, tłuste sosy i tłuste mięso.
- Unikaj tłustych i smażonych potraw.
- Wybieraj chude źródła białka, takie jak kurczak bez skóry, ryby i tofu.
Błonnik pokarmowy:
- Zwiększ spożycie błonnika pokarmowego, który pomaga obniżyć poziom cholesterolu i utrzymać prawidłową funkcję pęcherzyka żółciowego. Włącz do diety warzywa, owoce, produkty pełnoziarniste, rośliny strączkowe i orzechy.
Rozdzielenie posiłków:
- Jedz małe posiłki w regularnych odstępach czasu, aby zapobiec przeciążeniu pęcherzyka żółciowego.
Umiarkowane spożycie cholesterolu:
- Ogranicz spożycie produktów bogatych w cholesterol, takich jak żółtka jaj, wątróbka i tłuste produkty mleczne.
Unikanie przejadania się:
- Staraj się kontrolować wielkość porcji i nie przejadaj się.
Uwodnienie:
- Pij wystarczającą ilość wody, aby utrzymać prawidłowy poziom nawodnienia organizmu.
Unikanie alkoholu i palenia:
- Alkohol i palenie mogą nasilać objawy złogów żółciowych i zwiększać ryzyko tworzenia się kamieni żółciowych.
Przykłady posiłków i przepisów odpowiednich dla diety słodzącej drogi żółciowe:
- Ryba pieczona z cytryną i ziołami.
- Sałatka z kurczakiem, warzywami i lekkim dressingiem z oliwy z oliwek i soku z cytryny.
- Kasza garbuzowa z dodatkiem orzechów i miodu.
- Omlet proteinowy z warzywami.
- Zupa warzywna na bulionie o niskiej zawartości tłuszczu.
- Komosa ryżowa z duszonymi warzywami i zieleniną.
- Pieczone jabłka z cynamonem i miodem.
Ważne jest, aby pamiętać, że dieta powinna być indywidualna, a zalecenia mogą się różnić w zależności od konkretnych objawów i potrzeb każdej osoby. Zawsze zaleca się konsultację z lekarzem lub dietetykiem przed wprowadzeniem zmian w diecie.
Zapobieganie
Zapobieganie osadom żółciowym (osadom pęcherzyka żółciowego) ma na celu zmniejszenie ryzyka powstawania złogów w pęcherzyku żółciowym i utrzymanie zdrowego układu żółciowego. Oto kilka zaleceń dotyczących:
- Zdrowe odżywianie:
- Umiarkowane spożycie tłuszczów: Należy unikać nadmiernego spożycia tłuszczów, zwłaszcza tłuszczów nasyconych i tłuszczów trans, które mogą przyczyniać się do tworzenia kamieni i osadu.
- Rozłóż posiłki: Rozłóż posiłki równomiernie w ciągu dnia, aby uniknąć przedłużających się okresów postu, które mogą powodować tworzenie się złogów żółci.
- Zwiększ spożycie błonnika: Produkty bogate w błonnik (np. warzywa, owoce, zboża) mogą wspomagać prawidłową perystaltykę jelit i produkcję żółci.
- Utrzymanie zdrowej masy ciała: Utrzymuj zdrową masę ciała lub popracuj nad utratą nadmiarowych kilogramów, ponieważ otyłość może zwiększać ryzyko wystąpienia problemów z drogami żółciowymi.
- Aktywność fizyczna: Regularna aktywność fizyczna pomaga utrzymać prawidłową perystaltykę jelit i zapobiega zastojom żółci. Staraj się prowadzić aktywny tryb życia.
- Sposób picia: Staraj się pić tyle wody, ile potrzeba, aby utrzymać prawidłowy rytm oddawania moczu i rozrzedzić żółć.
- Umiarkowane spożycie alkoholu: Jeśli pijesz alkohol, rób to z umiarem, ponieważ nadmierne spożycie alkoholu może negatywnie wpływać na układ żółciowy.
- Unikanie szybkiej utraty wagi: Unikaj drastycznych diet i drastycznego ograniczania kalorii, które mogą prowadzić do szybkiej utraty wagi, gdyż mogą one powodować tworzenie się kamieni i osadu.
- Prawidłowe leczenie schorzeń: Jeśli cierpisz na inne schorzenia, takie jak cukrzyca lub zespół metaboliczny, monitoruj ich stan i stosuj się do zaleceń lekarza.
- Regularne badania lekarskie: Regularnie przeprowadzaj badania lekarskie i konsultuj się z lekarzem, aby na czas wykryć wszelkie zmiany w stanie dróg żółciowych.
Profilaktyka obejmuje zdrowy tryb życia i właściwe odżywianie. Jeśli masz czynniki ryzyka lub predyspozycje do złogów żółciowych, porozmawiaj ze swoim lekarzem o dodatkowych środkach ostrożności i zaleceniach opartych na Twojej historii medycznej.
Prognoza
Rokowanie w przypadku osadu żółciowego zależy od kilku czynników, w tym jego cech, obecności objawów, terminowości leczenia i indywidualnych cech pacjenta. W większości przypadków sam osad żółciowy nie jest poważnym schorzeniem i można go skutecznie leczyć. Ważne jest, aby postępować zgodnie z zaleceniami lekarza i przestrzegać wytycznych dotyczących leczenia i stylu życia.
Oto kilka możliwych scenariuszy:
- Brak objawów: Jeśli osad żółciowy nie powoduje objawów ani powikłań, rokowanie jest zazwyczaj dobre. Pacjent może nadal prowadzić normalne życie i nie wymaga specjalnego leczenia.
- Objawy bez powikłań: Jeśli osad żółciowy powoduje łagodne objawy, takie jak sporadyczny ból brzucha lub dyskomfort po jedzeniu, można go skutecznie leczyć za pomocą zmian w diecie i ewentualnie terapii farmakologicznej. Rokowanie jest zazwyczaj dobre, a objawy mogą się poprawić przy odpowiedniej opiece.
- Powikłania: W niektórych przypadkach osad żółciowy może powodować powikłania, takie jak zapalenie pęcherzyka żółciowego (cholecystitis) lub zapalenie trzustki (pancreatitis). W takich przypadkach wymagane jest bardziej aktywne leczenie i nadzór medyczny. Rokowanie może być dobre przy odpowiednim i terminowym leczeniu.
- Powstawanie kamieni żółciowych: Osad żółciowy może być warunkiem wstępnym powstawania kamieni żółciowych (kamicy żółciowej). W tym przypadku rokowanie zależy od tego, jakie problemy powodują kamienie żółciowe i czy należy je usunąć.
Ważne jest podkreślenie, że osad żółciowy i jego powikłania można leczyć za pomocą opieki medycznej i przestrzegania zaleceń lekarza. Pacjenci powinni regularnie konsultować się z lekarzem, stosować się do zaleceń dotyczących leczenia i prowadzić zdrowy tryb życia, aby utrzymać dobre rokowanie.
Osad żółciowy i wojsko
Zasady i kryteria poboru do wojska mogą się różnić w zależności od kraju i armii, a także od konkretnych cech medycznych każdej osoby. Jeśli chodzi o służbę wojskową w obecności osadu żółciowego, ważne jest, aby wziąć pod uwagę następujące czynniki:
- Ocena medyczna: Przed zaciągnięciem się do wojska każdy rekrut przechodzi ocenę medyczną w celu określenia jego stanu zdrowia i sprawności fizycznej do służby wojskowej. Lekarz zbada i oceni, w jaki sposób osad żółciowy wpływa na stan zdrowia i sprawność do służby wojskowej.
- Objawy i powikłania: Jeśli osad żółciowy powoduje poważne objawy lub powikłania, które mogą utrudniać wypełnianie obowiązków wojskowych, może to mieć wpływ na decyzję o zaciągu.
- Zalecenie medyczne: Lekarze przeprowadzający oceny medyczne mogą wydawać zalecenia dotyczące zdolności do służby wojskowej. Jeśli lekarz uzna, że osad żółciowy poważnie wpływa na zdrowie i zdolność do służby, może to mieć wpływ na decyzję o zaciągnięciu się lub przydzieleniu ograniczonej służby.
- Okoliczności indywidualne: Decyzja o zaciągu może zależeć również od innych okoliczności indywidualnych, takich jak wiek, wykształcenie, doświadczenie i inne czynniki.
Ważne jest, aby pamiętać, że decyzje dotyczące poboru i zdolności do służby wojskowej są podejmowane przez lekarzy i władze wojskowe na podstawie konkretnych cech medycznych każdego rekruta. Jeśli masz osad żółciowy i interesuje Cię kwestia poboru do wojska, zaleca się omówienie tej kwestii ze specjalistami medycznymi i służbami wojskowymi Twojego kraju w celu uzyskania szczegółowych informacji i porad.

