Ekspert medyczny artykułu
Nowe publikacje
Choroba zwyrodnieniowa stawów
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
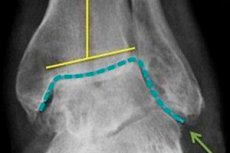
Połączony termin „artroza-artroza” dosłownie oznacza, że u osoby na tle artrozy stawowej rozwija się dodatkowa patologia – proces zapalny w postaci zapalenia stawów tego samego stawu. Choroba jest złożona, ponieważ obejmuje jednocześnie destrukcyjny i zapalny mechanizm patogenetyczny. Leczenie takiej patologii powinno być możliwie kompleksowe, wykorzystując między innymi fizjoterapię.
Często rozpoznanie choroby zwyrodnieniowej stawów ustala się u pacjentów w ostrej fazie (zaostrzeniu) choroby zwyrodnieniowej stawów.
Epidemiologia
Choroba zwyrodnieniowa stawów jest dość powszechną chorobą, którą diagnozuje się u około 5-10 osób na sto, co nie jest liczbą nieistotną. Ponadto w ciągu ostatniej dekady nastąpił coroczny wzrost zapadalności na tę chorobę. Chociaż wielu ekspertów uważa, że liczby te nie odzwierciedlają rzeczywistego obrazu statystycznego, ponieważ nie wszyscy pacjenci z zapaleniem stawów szukają pomocy medycznej.
W wieku 20-40 lat patologię częściej wykrywa się u mężczyzn, a w wieku 40-60 lat – u kobiet. Po 60. roku życia wskaźnik zapadalności jest mniej więcej taki sam, niezależnie od płci.
Najczęściej zaatakowane są duże stawy: kolanowe, biodrowe, barkowe. Małe stawy zaatakowane są głównie u osób, które ze względu na swój zawód zmuszone są do wykonywania monotonnych ruchów kończyny górnej, ręki i palców. W tej sytuacji zaatakowane są głównie stawy śródręczno-paliczkowe.
Przyczyny zapalenie stawów
Podstawą rozwoju osteoartrozy jest wpływ obciążenia patologicznego na staw i jego niezdolność (z jednego lub drugiego powodu) do przeciwstawienia się mu. Inaczej mówiąc, staw może cierpieć pod wpływem zmian związanych z wiekiem, intensywnego obciążenia, niedożywienia, co prowadzi do uszkodzeń, ścieńczenia chrząstki, przemieszczenia i zniszczenia elementów kostnych. Dalej do już ukształtowanej osteoartrozy dołącza się reakcja zapalna - zapalenie stawów.
Do wystąpienia stanu zapalnego często wystarcza błaha hipotermia, nagła zmiana warunków atmosferycznych, uraz, zmiany zakaźne, stres, itp.
Choroby zakaźne występują częściej z powodu ostrych infekcji dróg oddechowych lub ostrych infekcji wirusowych dróg oddechowych, zapalenia płuc, infekcji układu moczowego. Jeśli dana osoba ma słabą odporność, patogen łatwo osadza się w zwyrodnionych tkankach.
Czasami jest to konkretny rodzaj patogenu - na przykład prątek gruźlicy, krętek blady, bruceloza itp.
Zapalenie stawów pourazowe - zapalenie stawów jest wywoływane przez ostry uraz (złamanie, otwarte uszkodzenie stawu itp.) lub przewlekły (przeciążenie sportowe, nawykowe obciążenie zawodowe), a także przez interwencje rekonstrukcyjne (w szczególności chirurgiczne, stomatologiczne).
Czynniki ryzyka
Czynnikami leżącymi u podłoża rozwoju połączonej choroby zwyrodnieniowej stawów i zapalenia stawów mogą być:
- Starszy wiek. Uważa się, że wraz z wiekiem ryzyko problemów ze stawami znacznie wzrasta. U kobiet choroba ta częściej rozwija się po 50-55 roku życia.
- Szkodliwe nawyki. Palenie, nadużywanie alkoholu, zażywanie narkotyków przyczyniają się do problemu.
- Skutki toksyczne (zawodowe, zatrucie alkoholowe).
- Błędy w odżywianiu (niepełnowartościowa, monotonna dieta, spożywanie niezdrowej żywności).
- Otyłość.
- Hipodynamia, brak aktywności fizycznej.
- Obecność patologii wywołanych alergiami i procesami autoimmunologicznymi (twardzina skóry, astma oskrzelowa, toczeń rumieniowaty układowy, pyłkowica, kłębuszkowe zapalenie nerek itp.).
- Urazy stawów.
- Nadmierne obciążenie stawów, przeciążenie sportowe i zawodowe.
- Zakażenia przewlekłe.
- Neuropatologia, zaburzenia metaboliczne, zaburzenia endokrynologiczne (cukrzyca, choroby tarczycy).
- Wrodzone wady stawów.
- Choroby układu mięśniowo-szkieletowego i sercowo-naczyniowego (w tym żylaki, zakrzepowe zapalenie żył).
- Przeszli zabiegi chirurgiczne stawów.
Patogeneza
Pod wpływem powyższych czynników etiologicznych następuje stosunkowo wczesne lub przyspieszone zużycie elementów stawowych, takich jak: chrząstka, odcinki kostno-ścięgnowo-uzupełniające, torebka stawowa, ścięgna i więzadła.
Procesy metaboliczne są zaburzone, pogarszają się właściwości i ilość włókien kolagenowych i elastycznych, chondrocytów i płynu stawowego. Chrząstka traci swoją elastyczność: najpierw pojawia się szorstkość w środku, obszary rozpadu, mikrouszkodzenia, następnie odsłania się tkanka kostna. Następnie warstwa chrząstki stopniowo zanika całkowicie.
Znaczne pogorszenie zdolności amortyzacyjnych stawu jest ściśle związane z powstawaniem podchrzęstnej osteosklerozy. Tworzą się strefy niedokrwienia i zmiany sklerotyczne. Jednocześnie dochodzi do kompensacyjnego przerostu chrząstki na granicach powierzchni stawowych nasady kości, tworzą się osteofity - skostniałe obszary wzdłuż krawędzi. Torebka stawowa ulega włóknistym zmianom.
Jeżeli w organizmie pacjenta zachodzą procesy autoimmunologiczne, aktywują one zaburzenia kataboliczne, w wyniku których dochodzi do uszkodzenia tkanki chrzęstnej stawu.
Te patologiczne zmiany prowadzą do zwiększonej podatności dotkniętych stawów. Każdy proces zakaźny lub urazowy może powodować rozwój zapalenia stawów, powikłania zapalnego już rozwiniętej choroby zwyrodnieniowej stawów.
Objawy zapalenie stawów
Pierwsze objawy artrozy są zazwyczaj następujące: okresowo narastający, a następnie ustępujący ból, uczucie krótkotrwałej sztywności rano, upośledzona funkcjonalność dotkniętego stawu. Ból narasta stopniowo, występuje trzeszczenie i sztywność. W miarę pogłębiania się procesu patologicznego dochodzi do zaniku otaczających mięśni, a sam staw nieznacznie się powiększa i zmienia kształt, co jest szczególnie widoczne w stawach podporowych.
Ból ma charakter mechaniczny - tzn. ma tendencję do nasilania się wraz z aktywnością fizyczną i ustępowania w stanie spokoju. Rozwój reakcji zapalnej jest sygnalizowany nieoczekiwanym wzrostem zespołu bólowego, pojawieniem się bólu „nocnego”, obrzękiem, opuchlizną, zaczerwienieniem, miejscowym i ogólnym wzrostem temperatury.
Zwiększenie objętości stawu spowodowane jest zarówno zmianami proliferacyjnymi, jak i rozwojem stanu zapalnego i obrzęku struktur okołostawowych.
Pacjenci często skarżą się na trzeszczenie wewnątrzstawowe (chrupanie, trzaskanie, skrzypienie) podczas ruchów.
Przebieg choroby zwyrodnieniowej stawów jest najczęściej wolno postępujący, z okresowymi nawrotami i nasileniem obrazu klinicznego i radiologicznego, zaostrzeniem zaburzeń czynnościowych.
- Choroba zwyrodnieniowa stawu kolanowego często objawia się tzw. bólem „startowym”, który zaczyna dokuczać podczas chodzenia (i jest szczególnie widoczny podczas schodzenia po schodach). Ból występuje w przednio-wewnętrznej części kolana, czasami promieniuje do stawu udowego lub skokowego i nasila się podczas próby zgięcia kolana. U wielu pacjentów występuje osłabienie i zanik mięśnia czworogłowego, ból przy badaniu okolicy szpary stawowej lub okolic okołostawowych. Praktycznie co drugi pacjent ma skrzywienie stawu kolanowego z „odwróceniem” go na zewnątrz na tle niestabilności stawu.
- Artroza-zapalenie stawu skokowego ma objawy podobne do patologii kolana. Kostka zwiększa objętość, ruchomość jest częściowo ograniczona, pacjent zaczyna utykać podczas chodzenia. Długotrwała pozycja stojąca jest również niewygodna.
- Artroza-zapalenie stawu barkowego charakteryzuje się początkowym zapaleniem tkanek miękkich: więzadeł, ścięgien, mięśni, łożyska naczyniowego. Z powodu narastających zaburzeń troficznych następuje przyspieszenie zużycia warstwy chrząstki, proces patologiczny rozprzestrzenia się na tkankę kostną, dochodzi do deformacji stawu.
- Choroba zwyrodnieniowa stawu biodrowego w początkowym stadium rozwoju może objawiać się bólem nie w stawie dotkniętym chorobą, ale w kolanie, zewnętrznej części uda, pośladkach, odcinku lędźwiowym. To znacznie komplikuje diagnozę. Jednocześnie stwierdza się ograniczenie ruchowe, ból przy próbie rotacji do wewnątrz, przy badaniu okolicy pachwiny bocznie od miejsca tętnienia tętnicy udowej. Przy długotrwałym zapaleniu stawów można zaobserwować zanik mięśni udowych i pośladkowych, wymuszoną pozycję dotkniętej chorobą kończyny. Jednocześnie może wystąpić kompensacyjne skrzywienie kręgosłupa lędźwiowego, boczne pochylenie miednicy i skolioza, które razem prowokują pojawienie się bólu kręgosłupa. Zmienia się chód pacjenta i powstaje kulawizna.
- Choroba zwyrodnieniowa stawów palców stóp częściej dotyka kobiety, zwłaszcza te, które przeszły menopauzę. W wielu przypadkach choroba ta nie ma żadnej oczywistej przyczyny - to znaczy, że jest uważana za idiopatyczną. Głównymi objawami są ból i pieczenie podczas chodzenia, „niewygodne” buty, które kiedyś były wygodne.
- Zapalenie stawów śródstopno-paliczkowych stopy zwykle atakuje kilka stawów jednocześnie, najczęściej w okolicy pierwszego i trzeciego palca. Tworzą się guzkowate plomby, bolesne przy palpacji. Podczas stania lub chodzenia pacjenci odczuwają nieprzyjemne mrowienie, drętwienie, pieczenie. W okresach remisji dyskomfort prawie całkowicie zanika, ale ostatecznie powraca.
- Zapalenie stawu skroniowo-żuchwowego to uszkodzenie żuchwy, które charakteryzuje się silnym bólem przy próbie jej poruszenia. Patologia najczęściej rozwija się w wyniku zakażenia lub urazu mechanizmu zębowo-zębodołowego. Oprócz bólu pacjenci wskazują na trudności z żuciem i otwieraniem ust, podwyższoną temperaturę ciała w okresach zaostrzenia choroby, promieniowanie bólu do okolicy ucha.
- Choroba zwyrodnieniowa stawu nadgarstkowego jest zwykle spowodowana ścieńczeniem warstwy chrząstki w okolicy stawu. Głównymi skargami pacjentów są regularnie nasilający się ból i ograniczenie ruchomości związane z zespołem bólowym. Możliwy jest obrzęk tkanek.
- Choroba zwyrodnieniowa stawu łokciowego w fazie zaostrzenia przebiega z bólem, sztywnością ruchową i gorączką. Wśród innych objawów: obrzęk chorego stawu, ogólne pogorszenie stanu zdrowia, osłabienie, miejscowe zaczerwienienie skóry.
- Zapalenie stawów rąk w okresie nawrotu objawia się ostrym bólem, obrzękiem i zaczerwienieniem, gorączką. W okresie ustępowania objawów utrzymują się zjawiska resztkowe w postaci bólu na tle hipotermii rąk, porannej sztywności palców, chrupania małych stawów. Możliwe jest tworzenie się elementów guzkowych w okolicy zmiany chorobowej. W miarę postępu choroby chrząstka stawowa ulega zniszczeniu, kości zrastają się i deformują.
- Zapalenie stawów barkowo-obojczykowych początkowo objawia się lekkim dyskomfortem i sporadycznym bólem w dotkniętym barku. W dalszych stadiach choroby człowiek prawie całkowicie traci ruchomość w tym obszarze. Ponadto w nawrotach wykrywa się wszystkie objawy procesu zapalnego - zapalenia stawów.
Choroba zwyrodnieniowa kręgosłupa objawia się uczuciem ciężkości w dotkniętym obszarze pleców podczas aktywnego obciążenia lub na tle długotrwałego unieruchomienia. Z czasem zaczyna dokuczać zespół bólowy, który ma tendencję do nasilenia się przy ruchach. Występuje chrupanie, sztywność ruchowa.
Gradacja
W aspekcie radiologicznym wyróżnia się następujące stadia rozwoju patologii:
- Występują wątpliwe objawy radiologiczne - w szczególności, szpara stawowa nie jest zwężona lub zwężenie jest nieznaczne, ale widoczne są drobne elementy osteofityczne na krawędziach powierzchni stawowych.
- Objawy są obecne, ale w minimalnym stopniu: szpara stawowa jest nieznacznie zwężona, widoczne są pojedyncze elementy osteofityczne na krawędziach powierzchni stawowych.
- Objawy są umiarkowane: szczelina jest zwężona, osteofity są bardziej widoczne, obecne są objawy podchrzęstnej osteosklerozy, a powierzchnie stawowe są lekko zakrzywione.
- Objawy są wyraźne, przerwa zwężona, osteofity liczne i duże, nasad kości zdeformowane.
Stopnie
- Choroba zwyrodnieniowa stawów I stopnia charakteryzuje się narastającym bólem podczas aktywności fizycznej i jego zanikiem w spoczynku. Gdy zajęte są stawy kończyn dolnych, ból pojawia się nawet podczas długiego stania lub chodzenia. Gdy zajęty jest staw barkowy, może wystąpić chrupanie, a ból pojawia się na tle cofania ramienia do skrajnej pozycji. Ograniczenia motorycznego nie obserwuje się.
- Choroba zwyrodnieniowa stawów II stopnia charakteryzuje się umiarkowanym bólem, możliwą kulawizną (jeśli dotknięte są stawy kończyn dolnych), hipotrofią mięśni. Gdy dotknięte jest ramię, ból pojawia się, gdy unosisz ramię powyżej obręczy barkowej lub po dłuższej aktywności ruchowej. Zdolność motoryczna jest umiarkowanie ograniczona.
- Choroba zwyrodnieniowa stawów III stopnia wiąże się ze zwiększonym ryzykiem złamań z powodu zaburzeń strukturalnych kości. Ból jest ostry, częściej stały (nawet w spoczynku), występuje kulawizna i niestabilność stawów, zanik mięśni, ograniczone ruchy bierne.
Formularze
Arthrozo-arthritis jest klasyfikowana według szeregu objawów. Oddzielnie rozróżnia się stopnie patologii. Ponadto choroba jest związana z wiekiem (spowodowana zmianami związanymi z wiekiem), a także pourazowa i patologiczna (spowodowana urazami lub chorobami stawów).
Choroba zwyrodnieniowa stawów może mieć przebieg przewlekły, powolny lub postępujący, co oznacza, że dotknięty chorobą staw ulega zniszczeniu w ciągu zaledwie 2–3 lat.
Również patologię dzielimy ze względu na lokalizację:
- Zapalenie stawu kolanowego jest chorobą zwyrodnieniową stawu kolanowego;
- Zapalenie stawu biodrowego jest chorobą zwyrodnieniową stawu biodrowego;
- Zapalenie stawów kręgosłupa szyjnego jest chorobą zwyrodnieniową stawów.
- Zapalenie stawów kręgosłupa jest chorobą zwyrodnieniową kręgosłupa;
- Zapalenie rzepkowo-udowe – dotyczy rzepki i części kości udowej.
Komplikacje i konsekwencje
Choroba zwyrodnieniowa stawów charakteryzuje się powolnym postępem. Leczenie pozwala na spowolnienie procesu i trwałe zachowanie zdolności motorycznych pacjenta. Jeśli zalecenia lekarza zostaną zignorowane, mogą wystąpić powikłania i niekorzystne konsekwencje:
- Znaczne skrzywienie stawu objętego chorobą;
- Pogorszenie funkcji motorycznych aż do całkowitej utraty zdolności poruszania się;
- Skrócenie chorej kończyny (dzieje się tak szczególnie często przy zapaleniu stawów biodrowych i kolanowych);
- Krzywizny kości, deformacje kręgosłupa, palców i kończyn.
Ostatecznie pacjent traci zdolność do pracy, a w przypadkach złożonych - staje się niezdolny do samodzielnego poruszania się, a nawet do samoopieki. Ciężkie zaniedbane formy patologii mogą stać się wskazaniem do powołania pierwszej lub drugiej grupy niepełnosprawności.
Diagnostyka zapalenie stawów
Rozpoznanie choroby zwyrodnieniowej stawów stawia ortopeda na podstawie obrazu klinicznego i dostępnych wyników badań radiologicznych. Na zdjęciu rentgenowskim widoczne są zmiany dystroficzne w chrząstce i sąsiadujących strukturach kostnych.
Występuje zwężenie szpary stawowej, skrzywienie poduszki kostnej (często spłaszczenie), obecność elementów torbielowatych, objawy osteosklerozy podchrzęstnej i narośli kostnych (osteofity). Możliwa jest niestabilność stawu. Jeśli badanie rentgenowskie nie ujawnia zmian patologicznych lub nie pozwala na ich identyfikację, zalecana jest dodatkowa diagnostyka instrumentalna w postaci tomografii komputerowej i rezonansu magnetycznego. Wskazana jest konsultacja wyspecjalizowanych specjalistów, takich jak endokrynolog, chirurg, reumatolog, specjalista chorób zakaźnych, w celu ustalenia przyczyn rozwoju zapalenia stawów-artretyzmu.
Badania polegają na badaniu krwi żylnej:
- Ogólna analiza krwi z oceną formuły leukocytarnej i COE;
- Oznaczanie fibrynogenu, antystreptolizyny O, kwasu moczowego w surowicy;
- Oznaczanie białka C-reaktywnego;
- Czynnik reumatoidalny, czynnik przeciwjądrowy na komórkach HEp-2;
- Przeciwciała przeciwko ekstrahowalnemu antygenowi jądrowemu (ENA-screen).
Stosowane metody badawcze obejmują cytofluorymetrię przepływową, fotometrię kapilarną, metodę krzepnięcia, immunoturbidymetrię, enzymatyczną metodę kolorymetryczną, pośrednią reakcję immunofluorescencji oraz immunoanalizę enzymatyczną.
Diagnostyka różnicowa
W większości przypadków rozpoznanie choroby zwyrodnieniowej stawów nie sprawia trudności. Trudności pojawiają się, gdy zaostrzenie patologii jest nietypowe lub nie występują charakterystyczne objawy radiologiczne (we wczesnych stadiach choroby).
Diagnostykę różnicową przeprowadza się przede wszystkim w przypadku takich chorób i zmian jak:
- Dna;
- Reumatoidalne, reaktywne zapalenie stawów;
- Zapalenie wielostawowe paciorkowcowe (reumatyczne);
- Zapalenie kości i stawów;
- Artropatia metaboliczna;
- Chondrokalcynoza, ostre wapniejące zapalenie okołostawowe;
- Łuszczycowa artropatia.
Pierwsze wystąpienie zapalenia stawów należy różnicować z dną moczanową i rzekomobłoniastym zapaleniem stawów, artropatią, septycznym zapaleniem stawów i obrzękiem.
Ostre reumatyzmy stawów są najczęściej wykrywane w dzieciństwie i okresie dojrzewania. Patologia rozpoczyna się około 14 dni po bólu gardła, a objawom zapalenia stawów towarzyszą zaburzenia serca. Badania krwi wykazują zwiększone miano przeciwciał przeciwpaciorkowcowych. Terapia salicylanami ma pozytywny efekt terapeutyczny.
U pacjentów z dną moczanową nie występuje zapalenie serca, ale kryształy kwasu moczowego znajdują się wszędzie.
W reumatoidalnym zapaleniu stawów obserwuje się powolny postęp choroby, dotknięte są stawy międzypaliczkowe bliższe i śródręczno-paliczkowe rąk. Występuje symetria zajęcia stawów, wzrasta zanik mięśni. Wykrywa się czynnik reumatoidalny.
W łuszczycowym zapaleniu stawów zauważalna jest również symetria zmian, charakterystyczne są także łuszczycowe wysypki skórne.
Reaktywne zapalenie stawów rozwija się na tle choroby zakaźnej lub bezpośrednio po niej. Badania krwi wykazują zwiększone miano przeciwciał przeciwko czynnikowi zakaźnemu.
Między innymi rozróżnia się zapalenie stawów rzeżączkowe, pourazowe i okresowe zapalenie stawów.
Z kim się skontaktować?
Leczenie zapalenie stawów
Wybór schematu terapeutycznego zawsze pozostawia się lekarzowi prowadzącemu i jest on ustalany na podstawie przyczyn, stadium i obrazu klinicznego choroby. W grę wchodzą leki (zewnętrzne, doustne, dożylne), fizjoterapia, a w razie potrzeby zabieg chirurgiczny. Ponadto pacjentowi zaleca się dostosowanie odżywiania i aktywności fizycznej w celu zminimalizowania zmian patologicznych w strukturach stawowych.
Farmakoterapia ma na celu złagodzenie zespołu bólowego, a także odbudowę uszkodzonych tkanek i zahamowanie dalszych patologicznych procesów wewnątrzstawowych.
Można stosować takie leki jak:
- Niesteroidowe leki przeciwzapalne (diklofenak, indometacyna, ketorol, zarówno do stosowania wewnętrznego, jak i dożylnego oraz zewnętrznie);
- Leki hormonalne (kortykosteroidy) – najczęściej w formie iniekcji dostawowych;
- Leki rozkurczowe i przeciwbólowe (szczególnie Midocalm).
Specjalne leki o działaniu chondroprotekcyjnym działają regenerująco na staw. Nasycają tkankę chrzęstną substancjami odżywczymi, hamują proces niszczenia, aktywują regenerację na poziomie komórkowym. Najczęstszymi przedstawicielami chondroprotektorów są chondroityna i glukozamina: leczenie takimi lekami jest długotrwałe, a efekt zależy zarówno od czasu przyjmowania, jak i terminowości ich podania.
Wyboru konkretnego leku, dawki oraz czasu trwania kuracji dokonuje lekarz prowadzący.
Wśród innych metod leczenia konserwatywnego:
- Dostawowe wstrzyknięcia kortykosteroidów (głównie w okresach zaostrzenia zapalenia stawów);
- Dostawowe wstrzyknięcia kwasu hialuronowego (w celu poprawy ślizgu i swobody ruchu w chorym stawie);
- Terapia PRP i cytokinami (wykorzystanie preparatów krwiopochodnych pacjenta, wzbogaconych płytkami krwi, w celu pobudzenia krążenia śródstawowego i produkcji płynu stawowego, w celu poprawy procesów troficznych).
W przypadku poważnych uszkodzeń stawu, gdy leczenie farmakologiczne nie przynosi już rezultatu, zaleca się interwencję chirurgiczną.
Leczenie farmakologiczne
Diklofenak |
W chorobie zwyrodnieniowej stawów zazwyczaj podaje się domięśniowo 75 mg (1 ampułka) leku na dobę. W przypadku ciężkich objawów dawkę można zwiększyć do 2 ampułek na dobę (z przerwą kilku godzin) lub łączyć z innymi postaciami dawkowania diklofenaku (maści, tabletki). Długotrwałe leczenie lekiem nie jest zalecane. |
Indometacyna |
Przyjmować 25-50 mg do czterech razy dziennie (w przypadkach skomplikowanych - do sześciu tabletek dziennie). W przypadku przedłużonego cyklu leczenia dawka dzienna nie powinna przekraczać 75 mg. |
Ketorol (Ketorolak) |
W przypadku bólu należy przyjmować dawkę do 90 mg na dobę, nie dłużej niż przez 3–5 kolejnych dni (najlepiej w trakcie lub bezpośrednio po posiłku). |
Środkowy spokój |
Lek tolperyzonu chlorowodorek i lidokaina ma działanie miorelaksacyjne i przeciwbólowe, co jest istotne w przypadku eliminacji skurczów mięśni w artrozie. W ostrym okresie choroby wstrzykuje się go domięśniowo 100 mg dwa razy dziennie. |
Chondroityna z glukozaminą |
Zalecana dawka to 1 tabletka do 3 razy dziennie (około 1000 mg siarczanu chondroityny i 1500 mg glukozaminy dziennie). Średni czas przyjmowania wynosi 6 miesięcy. |
Niesteroidowe leki przeciwzapalne mogą powodować niekorzystne skutki uboczne ze strony nerek - w szczególności mówimy o rozwoju ostrej niewydolności nerek, zespołu nerczycowego, hiponatremii. Jednak najczęściej objawy niepożądane są związane ze zmianami erozyjnymi i wrzodziejącymi przewodu pokarmowego, które występują głównie w części przedodźwiernikowej żołądka i antrum. U wielu pacjentów występują czynnościowe zaburzenia trawienia, zapalenie przełyku, zwężenia przełyku, zapalenie żołądka, owrzodzenia i perforacje, krwawienia z przewodu pokarmowego, a także enteropatie wywołane przez NLPZ.
Leczenie fizjoterapeutyczne
Fizjoterapia jest częścią dodatkowego leczenia bez stosowania leków i może obejmować następujące techniki:
- Terapia falą uderzeniową - pomaga w eliminacji przerostu kości i pobudza krążenie krwi, poprzez wpływ fal ultradźwiękowych.
- Elektromiostymulacja – polega na działaniu impulsów elektronowych, które stymulują skurcze mięśni.
- Ultrafonoforeza – polega na działaniu ultradźwięków w połączeniu z aplikacją leków.
- Ozonoterapia – polega na zastosowaniu ozonu, który działa przeciwzapalnie, antyseptycznie, przeciwbólowo i immunomodulująco.
Jeśli jest to wskazane, lekarz może zalecić takie zabiegi jak laseroterapia, fonoforeza, elektroforeza, UHT, magnetoterapia. Opracowuje się zestaw ćwiczeń mających na celu poprawę miejscowego metabolizmu i pobudzenie krążenia krwi, wzmocnienie okołostawowego gorsetu mięśniowego.
Ponadto stosuje się ćwiczenia lecznicze, mechanoterapię (fizykoterapię z wykorzystaniem maszyn do ćwiczeń), a także masaże i, jeśli to wskazane, trakcję stawów w celu zminimalizowania obciążenia.
Leczenie ziołowe
Zastosowanie roślin leczniczych sprawdziło się również w terapii artretyzmu-zapalenia stawów. Dzięki ziołom często można złagodzić ból, zlikwidować sztywność i zapobiec deformacji chorego stawu. Szczególnie popularne są takie rośliny jak nagietek i kwiat rumianku, dziurawiec, kłącze łopianu i żywokost, pokrzywa i szyszki chmielowe. Stosuje się je w postaci wywarów do użytku zewnętrznego i wewnętrznego.
Silne działanie przeciwzapalne charakteryzuje ziele pięciornika, a także mieszanka ziołowa na bazie skrzypu polnego, jodły, krwawnika, mniszka lekarskiego, macochy, babki lancetowatej i sporyszu. Rośliny te są stosowane w postaci wywarów i nalewki alkoholowej.
Niektóre ziołowe środki lecznicze można stosować bez wcześniejszego przygotowania. Na przykład świeży liść łopianu lub chrzanu można przyłożyć do bolącego stawu. Inne środki lecznicze wymagają jednak specjalnego przygotowania:
- Dobry efekt terapeutyczny w zapaleniu stawów ma leczniczy napar z liści pokrzywy i brzozy, a także fiołka trójbarwnego. Do przygotowania naparu zalać 8 łyżek. l materiału roślinnego 500 ml wrzącej wody, parzyć pod przykryciem przez pół godziny. Otrzymany środek pije się w ciągu dnia zamiast herbaty.
- Przygotuj nalewkę z kłącza łopianu, liści dziurawca i szyszek chmielowych: rośliny rozdrobnić, zalać alkoholem (100 ml na 10 g mieszanki), trzymać w szczelnie zamkniętym pojemniku w ciemnym miejscu przez 14 dni. Następnie środek przecedzić (przepuścić przez kilka warstw gazy) i używać do nacierania chorych miejsc, a także wewnątrz (trzy razy dziennie po 1 łyżce. l.).
- Przygotuj mieszankę równoważną z roślin, takich jak pokrzywa, liście brzozy, kora wierzby, nagietek. Jedną łyżkę masy roślinnej zalej 500 ml wrzącej wody, zaparz 12 godzin, przecedź. Pij 100 ml do trzech razy dziennie, a także używaj do przygotowywania kąpieli.
Należy pamiętać, że środki ludowe, w przeciwieństwie do leków, nie są w stanie wywołać szybkiego efektu terapeutycznego. Dlatego konieczne jest nastawienie się na długotrwałą terapię, ze wsparciem leków przepisanych przez lekarza.
Leczenie chirurgiczne
Pomoc chirurga może być wymagana, jeśli konserwatywne metody leczenia artretyzmu są nieskuteczne. Wskazania obejmują:
- Silny, nieustający ból, nieustępujący po podaniu środków przeciwbólowych;
- Powstawanie krost;
- Zwiększona sztywność stawów aż do momentu unieruchomienia;
- Ciężka deformacja chrząstki;
- Ciężkie uszkodzenie wewnątrzstawowe.
- Standardowo stosuje się następujące typy operacji:
- Endoproteza z zastąpieniem uszkodzonego stawu sztucznym analogiem;
- Artrodeza z całkowitym unieruchomieniem stawu;
- Osteotomia polegająca na częściowym usunięciu tkanki kostnej pod pewnym kątem w celu zmniejszenia obciążenia stawu;
- Oczyszczenie – usunięcie chorej chrząstki.
W przypadku choroby zwyrodnieniowej stawu biodrowego i uszkodzeń chrząstki głowy kości udowej, oprócz leczenia przeciwbólowego i fizjoterapii, można zastosować różne rodzaje interwencji chirurgicznej, łącznie z chirurgiczną wymianą uszkodzonego stawu na sztuczny analog.
Choroba zwyrodnieniowa stawu kolanowego, w przypadku jego narastającego zużycia, jest wskazaniem do zastosowania protezy sztucznej.
Stosowanie gwoździ jest często zalecane w przypadku choroby zwyrodnieniowej stawu skokowego.
Artroskopia, zabieg wewnątrzstawowy obejmujący kilka małych nakłuć w dotkniętym obszarze, jest jedną z najpopularniejszych interwencji minimalnie urazowych. Zabieg ten umożliwia usunięcie elementów chrząstki i osteofitów, które utrudniają ruchomość.
Aby rozłożyć obciążenie na staw, który został zdeformowany, wykonuje się chirurgiczne wyrównanie osi stawu. Ta technika może tymczasowo poprawić stan pacjenta, ale nie eliminuje całkowicie problemu. Endoproteza pozostaje najskuteczniejszą opcją leczenia w wielu przypadkach.
Zapobieganie
Zalecenia profilaktyczne są następujące:
- Prowadź aktywny tryb życia, unikaj nadmiernego przeciążania stawów i hipodynamii;
- Ćwicz codziennie rano i jeśli to możliwe, systematycznie pływaj;
- Stosuj odpowiednią dietę, kontroluj masę ciała, spożywaj odpowiednią ilość produktów zawierających wapń i kolagen;
- Załóż wygodne ubranie i buty;
- Unikaj monotonnych, monotonnych ruchów, rób częstsze przerwy fizyczne w pracy, preferuj aktywny odpoczynek zamiast bezczynności.
Jeśli to możliwe, nie należy stać przez dłuższy czas, podnosić zbyt ciężkich przedmiotów i przeciążać układu mięśniowo-szkieletowego na wszelkie możliwe sposoby.
W diecie wskazane jest zrezygnowanie ze słodyczy i cukru, napojów alkoholowych, potraw zbyt tłustych, pikantnych i smażonych, a także dużej ilości soli.
Idealnie jest przygotować dietę opartą na rybach i owocach morza, produktach mlecznych i zbożach, olejach roślinnych i orzechach, warzywach, jagodach, owocach i dużej ilości zieleniny. Nie powinniśmy zapominać o wodzie: codzienne spożycie 1,5-2 litrów wody znacznie poprawia kondycję i zdolności adaptacyjne układu ruchu.
Prognoza
Rokowanie dla pacjentów z zapaleniem stawów jest uważane za warunkowo niekorzystne. Przypadki całkowitej niepełnosprawności w tej patologii są rzadkie, ponieważ u większości pacjentów choroba zaostrza się tylko okresowo. Chociaż te zmiany, które już wystąpiły wewnątrz stawów, nie podlegają odwrotnemu rozwojowi. Należy zrozumieć, że terminowe skierowanie do lekarzy, przestrzeganie zalecanego schematu ruchowego i norm rehabilitacyjnych może zapobiec dalszemu postępowi patologii. Ponadto nie należy zapominać, że w artrozie-zapaleniu stawów okresy nawrotów z powodu reaktywnego zapalenia wewnątrzstawowego przeplatają się z okresami wyciszenia, podczas których problem praktycznie przestaje dokuczać lub dokucza minimalnie.
Rozpoznanie zapalenia stawów wiąże się z koniecznością ponownego przemyślenia swojego stylu życia, diety i aktywności fizycznej. Ważne jest, aby zrezygnować z gwałtownych ruchów, dźwigania ciężarów, a także innych czynności, którym towarzyszy nadmierne obciążenie stawów. Przeciwwskazane jest również hipodynamia: obowiązkowa jest aktywność ruchowa, z minimalnym obciążeniem chrząstki stawowej, z dominującą pracą aparatu mięśni okołostawowych. Specjalne ćwiczenia należy najpierw wykonywać pod nadzorem specjalisty rehabilitacji, a następnie w domu. W zależności od lokalizacji zmiany zaleca się następujące ćwiczenia:
- Umiarkowane chodzenie po płaskim terenie (podejścia, półgodzinne spacery);
- Pływanie, aquagimnastyka;
- Trenażer rowerowy;
- Jazda na rowerze po płaskim terenie (15 do 30 minut dziennie);
- Zimą jazda na nartach.
Inne zalecane metody rehabilitacji obejmują masaż, fizjoterapię i zabiegi spa. Ponadto, jeśli to konieczne, stosuje się środki korekcji ortopedycznej: supinatory, bandaże elastyczne i gorsety.
Ogólnie rzecz biorąc, artroza nie stanowi zagrożenia dla życia pacjenta. Jednak w przypadku braku leczenia patologia może poważnie ograniczyć swobodę ruchu, pogorszyć jakość życia. Wczesna i pełna terapia pozwala zatrzymać postęp choroby.

