Nowe publikacje
Znamię barwnikowe: śródskórne, graniczne, złożone.
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
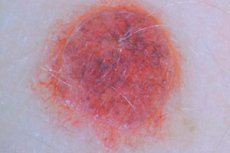
Formacja skórna, taka jak znamię barwnikowe, składa się z skupiska melanocytów o różnym stopniu zróżnicowania, które znajdują się w różnych warstwach skóry. W potocznym języku znamię jest często nazywane znamieniem, co nie jest do końca poprawne, ponieważ w wielu przypadkach nowotwór nie jest wrodzony, lecz nabyty. Elementy barwnikowe mają złożoną charakterystykę histologiczną i są zróżnicowane pod względem objawów klinicznych. [ 1 ]
Epidemiologia
Średnio na świecie przypada około 20 znamion barwnikowych na jednostkę populacji. Takie formacje są bardziej powszechne wśród przedstawicieli rasy białej, a mniej powszechne wśród osób o ciemnej karnacji. Całkowita liczba elementów znamion może wzrastać wraz z wiekiem.
U niemowląt w pierwszym roku życia plamy barwnikowe występują tylko w 5-10% przypadków. Jeśli u noworodka występuje duży nowotwór, to w przyszłości ryzyko złośliwości procesu wzrasta. [ 2 ]
U nastolatków w wieku 12–15 lat częściej występują znamiona skórne, które wykrywa się w 90% przypadków.
Osoby w wieku 25-30 lat mają średnio 20-40 plam pigmentacyjnych na ciele.
Przyczyny Znamię barwnikowe: śródskórne, graniczne, złożone.
Ogólnie przyjmuje się, że skłonność do tworzenia zmian pigmentacyjnych jest dziedziczna. Do 1 na 10 przypadków czerniaka może być związana z odziedziczonymi wadliwymi genami [ 3 ] Jednak oprócz czynnika genetycznego istnieją inne przyczyny:
- skutki promieniowania;
- regularna ekspozycja na promieniowanie ultrafioletowe;
- przyjmowanie leków hormonalnych (w tym środków antykoncepcyjnych);
- poważne zmiany hormonalne (dojrzewanie, ciąża, menopauza itp.);
- regularne spożywanie produktów zawierających szkodliwe składniki syntetyczne;
- obecność złych nawyków negatywnie wpływających na wątrobę;
- różne zatrucia;
- stany niedoboru odporności lub długotrwałe stosowanie leków osłabiających obronę immunologiczną.
Czynniki ryzyka
Grupy ryzyka wystąpienia plam pigmentacyjnych lub wypukłości obejmują:
- osoby, których działalność zawodowa wiąże się z długotrwałym narażeniem na działanie promieni ultrafioletowych, a także regularne przebywanie w regionach tropikalnych i subtropikalnych naszej planety;
- osoby mające regularny kontakt z różnymi substancjami chemicznymi, promieniowaniem jonizującym i promieniowaniem elektromagnetycznym;
- ludzie o jasnym fenotypie;
- pacjenci z niedoborami odporności;
- osoby, których krewni mają dużą liczbę plam pigmentacyjnych na ciele;
- osoby przyjmujące leki hormonalne przez długi czas;
- osoby często powodujące uszkodzenia skóry;
- kobiety w ciąży i karmiące piersią;
- pacjenci z patologiami endokrynologicznymi.
Patogeneza
Nazwa „nevus” w tłumaczeniu z języka łacińskiego oznacza „plamę”, „wadę”. Bezpośrednio pigmentowany nevus to łagodny pigmentowany wzrost na skórze, który pojawia się w wyniku gromadzenia się komórek nevus. Takie komórki różnią się od innych melanocytów tym, że nie mają wypustek, nie dzielą melaniny z pobliskimi komórkami pigmentowymi i mają powolny metabolizm.
Podczas embriogenezy melanocyty powstają z grzebienia nerwowego, po czym są transportowane do obszaru ich ostatecznego punktu lokalizacji: skóry, narządów wzroku itp. Komórki pigmentowe są zlokalizowane w warstwie podstawnej naskórka, w pobliżu strefy zjednoczenia z warstwą skóry właściwej. Z tych struktur rozwijają się komórki znamion barwnikowych.
Nowe, nabyte znamiona barwnikowe tworzą się naturalnie, począwszy od szóstego miesiąca życia. Na procesy powstawania narośli znamionowych bezpośrednio wpływają predyspozycje dziedziczne, nadmierne promieniowanie ultrafioletowe itp. [ 4 ]
Objawy Znamię barwnikowe: śródskórne, graniczne, złożone.
W większości przypadków znamię pigmentowane wygląda jak płaska lub lekko wypukła plama. Zakres kolorów jest różny: od różnych odcieni czerni i brązu do szaro-niebieskiego. Kontury są wyraźne i równe, powierzchnia jest gładka. Średnia wielkość waha się w granicach 5 mm. Jednak zdarzają się również większe okazy - do 10 mm i więcej. Znane są również przypadki znamion olbrzymich, które zajmują duże obszary skóry. U niektórych pacjentów formacje znamionowe mogą być pokryte brodawkowatymi i brodawkowatymi naroślami. Czasami przez plamę wyrastają włosy.
Znamiona typu granicznego wyglądają jak guzki i mają suchą, gładką powierzchnię bez włosów. Zarysy są równe, rzadziej faliste. Najczęściej występują o wielkości 2-4 mm. Nie są bardzo podatne na powiększanie się i zmianę koloru, ale często występują mnogo. Najczęstsza lokalizacja: podeszwy stóp, dłonie, narządy płciowe.
Niebieski typ znamienia wyrasta ponad powierzchnię skóry, może być półkulisty, z wyraźnymi zarysami i bez włosów. Typowa lokalizacja: twarz, ramiona, nogi, okolica pośladków.
Ryzyko transformacji nowotworowej znacznie wzrasta, jeżeli pojawią się kliniczne objawy wzmożonej aktywności plamy barwnikowej.
Pierwsze oznaki potencjalnej złośliwości
Należy zachować ostrożność, aby nie przegapić wczesnych objawów możliwego złośliwego zwyrodnienia plamy barwnikowej:
- przyspieszenie wzrostu nowotworu;
- jego zagęszczenie;
- pojawienie się asymetrii w jakiejkolwiek części wzrostu;
- pojawienie się swędzenia, mrowienia, napięcia, bólu;
- zmiana pigmentacji (w dowolnym kierunku);
- pojawienie się zaczerwienienia wokół granicy pigmentu;
- zanik włosów na powierzchni znamienia;
- pojawienie się pęknięć i wybrzuszeń;
- krwawienie.
Jeżeli zaobserwuje się którykolwiek z powyższych objawów lub ich kombinację, należy koniecznie skonsultować się z lekarzem w celu podjęcia odpowiednich działań zapobiegawczych i terapeutycznych. [ 5 ]
Znamię barwnikowe u dziecka
U noworodków nowotwory te występują stosunkowo rzadko lub są izolowane. Po osiągnięciu wieku dojrzewania takie narośla lub plamy występują u niemal każdego dziecka, a w wieku 25-30 lat ich liczba może sięgać kilkudziesięciu.
Większość wrodzonych elementów pigmentowych występujących u noworodka jest mała i pojedyncza, co stanowi defekt w rozwoju melanocytów. Z wiekiem wrodzona plama zwykle zwiększa się, nie powodując dyskomfortu. Degenerację procesu można podejrzewać, gdy pojawiają się oznaki nieproporcjonalnego rozwoju nowotworu lub atypowych zmian.
Ze względu na cechy zewnętrzne znamiona dziecięce dzieli się na małe (do 1,5 mm), średnie (do 2 cm), duże (powyżej 2 cm) i olbrzymie.
Nabyte znamiona barwnikowe rozpoczynają swój rozwój we wczesnym dzieciństwie. Najpierw pojawia się pigmentowany „punkt” o średnicy około 1-2 mm. Z czasem pogrubia się i może utworzyć trzon. Dominującą lokalizacją plamy jest górna część ciała, głowa i szyja. Wraz z nadejściem okresu dojrzewania znamię barwnikowe często zwiększa swoje rozmiary, lekko ciemnieje. Często dodawane są nowe elementy. W większości przypadków normalne łagodne nowotwory nie zwiększają swoich rozmiarów do więcej niż 0,5 cm średnicy, zachowują jednolitą strukturę i jednolitość koloru, kontury, relief i symetrię.
Ogólnie rzecz biorąc, plamy pigmentacyjne zmieniają się bardzo powoli, przez wiele miesięcy lub nawet lat, dlatego należy je monitorować.
Gradacja
Znamię barwnikowe w swoim rozwoju przechodzi przez kilka etapów, kończąc się procesami inwolucji i włóknienia.
- Znamię barwnikowe graniczne charakteryzuje się umiejscowieniem struktur znamionowych na granicy tkanki naskórkowej i skórnej, nad błoną podstawną.
- Złożone znamiona pigmentowe obejmują histologiczne manifestacje zarówno wewnątrznaskórkowej, jak i granicznej formacji. Struktury znamion stopniowo rozszerzają się do brodawkowatej warstwy skóry właściwej. Nagromadzenia komórek występują również w skórze właściwej i warstwie naskórka.
- Znamię barwnikowe śródnaskórkowe charakteryzuje się lokalizacją struktur znamionowych wyłącznie w skórze właściwej. Jest to końcowy etap rozwoju tego nowotworu. Podczas pogłębiania się w skórę właściwą struktury tracą zdolność syntezy melaniny. W rezultacie wzrost traci pigmentację. Dlatego znamię barwnikowe śródnaskórkowe jest w większości przypadków odbarwione.
Formularze
- Wrodzone znamię barwnikowe dzieli się na następujące typy:
- Znamię plamiste ma wygląd jasnobrązowej plamy o średnicy 10–150 mm, na tle której znajdują się ciemnobrązowe plamy lub grudki.
- Znamię barwnikowe melanocytowe – występuje u 1% niemowląt, przy czym znamię barwnikowe olbrzymie rejestruje się u 1 na 500 tysięcy noworodków. W niektórych przypadkach nowotwór pojawia się zaledwie kilka tygodni po urodzeniu dziecka. Obserwuje się zachowanie lub utratę wzoru skóry: utrata wzoru oznacza, że struktury komórkowe przeniknęły do warstwy siateczkowatej skóry właściwej, tworząc głęboki wrodzony element melanocytarny. [ 6 ]
- Znamię linijne to wrodzona anomalia ektodermalna charakteryzująca się występowaniem pigmentowanych grudek zlokalizowanych na liniach Blaschko.
- Nabyte znamię barwnikowe może objawiać się w następujących postaciach:
- Znamię niebieskie - ma wygląd grudki lub guzka o niebiesko-ciemnym kolorze. Histologia wykazuje ogniskową melanocytową proliferację śródskórną. Z kolei istnieją trzy rodzaje znamion niebieskich: zwykłe, komórkowe i mieszane barwnikowe.
- Nevus Settona (znany również jako halo nevus) to melanocytowa formacja otoczona hipopigmentowanym halo. Głównymi czynnikami powodującymi wzrost są regularne urazy i nadmierne nasłonecznienie. Możliwa jest spontaniczna depigmentacja.
- Znamię Myersona charakteryzuje się wypryskową obwódką wokół nowotworu.
- Znamię oczno-szczękowe – charakteryzuje się zaburzoną pigmentacją w obszarze unerwionym przez nerwy oczne i szczękowe. Narośl zawiera bogate w melaninę melanocyty, które mają wypustki i są zlokalizowane w górnej strefie skóry właściwej.
- Znamię barwnikowe dysplastyczne składa się z proliferujących, atypowych melanocytów i jest plamą lub płytką o nieregularnej konfiguracji, z niewyraźnymi konturami o brązowawym lub ciemnym odcieniu.
Istnieje wiele nowotworów barwnikowych, które mogą być zarówno wrodzone, jak i nabyte. Jednym z przykładów jest brodawkowaty śródskórny znamię barwnikowe, które ma wiele wspólnego ze zwykłym brodawczakiem. Jest to łagodny element, często brązowawy, brązowawy lub pastelowy, może zacząć rozwijać się w niemal każdym wieku, od okresu noworodkowego do starości. Brodawkowaty znamię barwnikowe jest często dużych rozmiarów, najczęściej występuje na głowie lub karku.
Śródskórny, śródskórny barwnikowy nevus jest najczęstszym rodzajem barwnikowego nowotworu. Powstaje w głębokich warstwach skóry właściwej, wznosi się ponad powierzchnię skóry, ma kopulastą konfigurację i czasami jest pokryty włosami. Najczęściej jego podstawa jest szeroka, ale występują również elementy na trzonie. Nowotwór jest łagodny, ale przy częstych uszkodzeniach może przekształcić się w guz złośliwy.
Jednostronne znamię barwnikowe – wrodzone lub nabyte – zlokalizowane jest wzdłuż linii Blaschko, które odpowiadają kierunkom migracji i proliferacji zmutowanych struktur komórkowych w trakcie rozwoju embrionalnego. Inne nazwy nowotworów jednostronnych: liniowe, segmentowe, Blaschkoid, Blaschkolinear.
Oprócz powyższej klasyfikacji wyróżnia się znamiona barwnikowe pojedyncze (single) i mnogie (multiple), a także różnorodne narośla w zależności od ich umiejscowienia:
- Znamiona barwnikowe twarzy często zlokalizowane są na czole lub policzkach, rzadziej na skroniach i ustach. Takie nowotwory należy usuwać szczególnie ostrożnie, ponieważ skóra na twarzy jest dość wrażliwa i cienka. Znamię barwnikowe na wardze należy usunąć, co wiąże się z częstym urazem elementu i wysokim ryzykiem złośliwości.
- Znamię barwnikowe oka naczyniówki jest prawie zawsze zlokalizowane na tylnej powierzchni dna oka, więc nie można go zobaczyć gołym okiem. Nowotwór można zbadać za pomocą badania okulistycznego lub jeśli znajduje się w okolicy równikowej oka. Element patologiczny wygląda jak lekko wystający narośl o szarawym odcieniu, o wyraźnych konturach i wymiarach około 5 mm.
- Znamię barwnikowe spojówki pojawia się wewnątrz lub na zewnątrz śluzowej błony przezroczystej oka. Najczęstszą lokalizacją jest róg górnej części powieki lub krawędź rogówki. Nowotwór jest zwykle płaski, z wyraźnymi krawędziami i wymiarami około 3-4 mm. Znamię barwnikowe tęczówki, podobnie jak spojówka, dobrze bada się lampą szczelinową.
Komplikacje i konsekwencje
Według ekspertów znamię barwnikowe może przekształcić się w czerniaka pod wpływem różnych czynników ryzyka, wśród których dominuje urazowe uszkodzenie wzrostu. Chociaż w niektórych przypadkach czerniak może rozwinąć się bez wcześniejszego urazu.
Rzeczywista częstość występowania nowotworów złośliwych nie została do tej pory dokładnie ustalona. Eksperci zauważają, że nie każdy przypadek wzrostu znamion kończy się rozwojem procesu złośliwego. Z tego powodu łagodne plamy są klasyfikowane jako opcjonalne przedzłośliwe formacje skórne, które niekoniecznie ulegają degeneracji, ale mają pewne ryzyko. Takie rodzaje wzrostu znamion, jak złożone, graniczne, olbrzymie, niebieskie i śródskórne, mają szczególną tendencję do złośliwości.
Obecność licznych znamion barwnikowych uważa się za czynnik ryzyka rozwoju czerniaka.
Obecnie jest dobrze udokumentowane, że olbrzymie znamiona wrodzone i czerniak złośliwy są ze sobą powiązane, chociaż skala ryzyka transformacji złośliwej jest nadal przedmiotem znacznej debaty. Bardzo rozbieżne dane wahają się od 1,8% do 45%. Niedawny przegląd [ 7 ] oszacował, że częstość występowania czerniaka w znamionach większych niż 2% całkowitej powierzchni ciała w ciągu pierwszych 15 lat życia wynosi 8,52%.
Diagnostyka Znamię barwnikowe: śródskórne, graniczne, złożone.
Najczęściej diagnoza powstawania znamion polega na badaniu powierzchni ciała przez dermatologa. Specjalista zwróci uwagę na kształt, jednorodność strukturalną, gamę kolorów, lokalizację, wzrost włosów, po czym postawi diagnozę i opisze dalsze działania.
W niektórych przypadkach diagnoza jest kontrowersyjna lub niejednoznaczna, dlatego lekarz musi uciec się do dodatkowych metod diagnostycznych. Mikropreparat i jego badanie cytologiczne są rzadko stosowane, ponieważ nowotwór jest uszkadzany podczas pobierania biomateriału, co zwiększa ryzyko zwyrodnienia złośliwego. Takie badanie można zastosować, jeśli w okolicy plamy barwnikowej występują pęknięcia, sączenie, rany i owrzodzenia.
Za bezpieczniejszą metodę uważa się mikroskopię fluorescencyjną, mikroskopię konfokalną refleksyjną [ 8 ], spektroskopię [ 9 ] oraz diagnostykę komputerową, która polega na uzyskaniu obrazu plamki i jego późniejszej charakterystyce.
Badania laboratoryjne są zlecane w celu określenia prawdopodobieństwa przekształcenia się wzrostu w guz złośliwy. W tym celu pacjent oddaje krew w celu oznaczenia markerów nowotworowych - specyficznych białek antygenowych, które powstają i są uwalniane do krwi w obecności procesu nowotworowego.
Diagnostyka instrumentalna jest najczęściej reprezentowana przez badanie histologiczne, które pomaga określić rodzaj znamienia barwnikowego, stadium jego rozwoju i prawdopodobieństwo złośliwości. Makropreparat jest pobierany podczas usuwania nowotworu i jest natychmiast wysyłany do diagnostyki, gdzie jest wstępnie przetwarzany i badany mikroskopowo.
Na podstawie wyników badania histologicznego specjalista określa rodzaj elementu patologicznego, zgodnie z morfologią komórkową. Grubość wzrostu mierzy się w mikrometrach, mierząc najdłuższą średnicę od wierzchołka elementu do najniższej (najgłębszej) komórki guza.
Anatomia patologiczna biomateriału jest ważna dla różnicowania znamion barwnikowych i określenia dalszych taktyk leczenia (jeśli to konieczne). Podczas opisu należy wziąć pod uwagę następujące czynniki:
- przynależność histologiczna;
- grubość nowotworu;
- obecność wrzodów;
- pola resekcji brzeżnej.
W przypadku wykrycia czerniaka lekarz sporządza raport patologiczny i ustala indywidualny plan dalszego leczenia.
Diagnostyka różnicowa
Znamię barwnikowe należy odróżnić od wielu rodzajów nowotworów skóry, które mogą być dla pacjenta całkowicie bezpieczne lub zagrażać jego życiu.
W związku z tym należy wziąć pod uwagę prawdopodobieństwo wystąpienia następujących elementów skóry:
- Łagodne (miażdżyce, naczyniaki limfatyczne, brodawczaki, naczyniaki krwionośne, tłuszczaki, znamiona i włókniaki oraz nerwiakowłókniaki).
- Złośliwe (bazalioma, mięsaki, czerniaki, tłuszczakomięsaki).
- Zmiany przedrakowe lub graniczne skóry (kseroderma barwnikowa, rogowacenie starcze, róg skórny).
Znamiona są często określane innymi nazwami - na przykład znamionami, znamionami, znamionami wrodzonymi itp. Znamię lub znamię barwnikowe są uważane za pojęcia równoważne, jeśli chodzi o nowotwór wrodzony.
Z kim się skontaktować?
Leczenie Znamię barwnikowe: śródskórne, graniczne, złożone.
Taktyki leczenia znamion barwnikowych dobierane są indywidualnie, ale w większości przypadków jest to radykalne usunięcie nowotworu bez użycia jakichkolwiek metod traumatycznych (np. chemicznego wypalania). Za najczęstsze metody usuwania uważa się następujące:
- Chirurgia jest niezawodną metodą, która nie wymaga drogiego sprzętu i może być stosowana w przypadku wszelkich odmian znamion. Jednak leczenie chirurgiczne ma również pewne wady: na przykład po operacji mogą pozostać dość widoczne blizny. Najczęściej tę metodę stosuje się, gdy konieczne jest usunięcie dużego znamiona barwnikowego lub podejrzanego nowotworu z objawami złośliwości.
- Laserowe usuwanie znamion barwnikowych zaleca się w przypadku małych zmian zlokalizowanych na dowolnej części ciała, w tym na twarzy. Zabieg jest bezbolesny, problem znika niemal bez śladu, ale metoda ta nie jest zalecana w przypadku dużych znamion. [ 10 ]
- Metodę kriodestrukcji można stosować do usuwania małych powierzchniowych plam. Kriodestrukcja polega na narażeniu na działanie ciekłego azotu: po wystawieniu na działanie temperatury -196°C komórki zamarzają, wzrost ulega zniszczeniu, tworzy się strup, który następnie odpada. Zabieg jest lekko bolesny, a blizny praktycznie nie występują.
- Metoda elektrokoagulacji jest przeciwieństwem kriodestrukcji i polega na narażeniu na wysokie temperatury. Pętla koagulatora jest podgrzewana do określonej temperatury, a tkanka jest kauteryzowana, oddzielając zdrową tkankę od ogniska patologicznego. Zalety tej metody obejmują eliminację krwawienia, ale zabieg jest nieco bolesny, dlatego wymagane jest znieczulenie miejscowe.
- Metoda radiochirurgii polega na użyciu fal radiowych o wysokiej częstotliwości. Usuwanie plam pigmentowych odbywa się bezkontaktowo, a sam zabieg jest bezbolesny i bezpieczny.
O tym, jaką metodę usunięcia zastosować w konkretnym przypadku, decyduje lekarz, biorąc pod uwagę wielkość, rodzaj i prawdopodobieństwo złośliwości elementu patologicznego.
Po zabiegu usunięcia nowotworu lekarz przepisuje leczenie naprawcze. Stosuje się następujące leki zewnętrzne:
- Słaby roztwór nadmanganianu potasu. Aby przygotować roztwór, należy wziąć 100 ml czystej przegotowanej wody, dodać kilka kryształków nadmanganianu potasu, dokładnie wymieszać do całkowitego rozpuszczenia. Produkt stosuje się do delikatnego leczenia rany 2 razy dziennie. Słaby roztwór (2-5%) nie powoduje dodatkowego podrażnienia tkanek, ale ma niezbędne działanie antybakteryjne, wysuszające i dezodoryzujące.
- Maść Levomekol jest lekiem przeciwzapalnym i przeciwbakteryjnym, który jest przepisywany do stosowania zewnętrznego codziennie przez 4 dni. Jeśli reakcja alergiczna rozwinie się po pierwszym dniu stosowania maści, należy przerwać dalsze stosowanie leku.
- Nalewka z propolisu to naturalny preparat wspomagający gojenie się ran. Stosuje się go miejscowo w formie aplikacji lub przemywania, dwa razy dziennie przez 5-6 dni. W standardowych dawkach nalewka jest nietoksyczna i dobrze tolerowana przez pacjentów.
- Roztwór alkoholu z zielenią brylantową jest dobrze znanym środkiem antyseptycznym i dezynfekującym, który należy nakładać na brzegi powierzchni rany dwa razy dziennie. Podczas leczenia może wystąpić lekkie uczucie pieczenia, które szybko mija. Reakcje alergiczne są rzadkie.
Jeżeli zastosujesz się do wszystkich zaleceń lekarza, rana po usunięciu przebarwień zagoi się szybko, pozostawiając niewielką bliznę lub obszar odbarwień, który z czasem się wygładzi.
Zapobieganie
Łagodny znamię barwnikowe nie stanowi zagrożenia dla zdrowia. Jedynym ryzykiem jest to, że nowotwór patologiczny ma tendencję do złośliwego zwyrodnienia. Aby temu zapobiec, należy monitorować stan plamy barwnikowej, obserwować jej zmiany i unikać urazów. Lekarze udzielają następujących zaleceń w tej sprawie:
- Przed wyjściem na spacer w słoneczną pogodę należy zastosować krem z filtrem przeciwsłonecznym lub zakryć odsłonięte części ciała ubraniem;
- Nie należy nadużywać opalania, w tym solarium;
- Nie zaleca się stosowania agresywnych zabiegów kosmetycznych na skórze, które mogą uszkodzić i uszkodzić tkanki;
- Jeśli pojawi się choćby najmniejsze podejrzenie powstawania nowotworu złośliwego, należy natychmiast udać się do lekarza.
Jeśli znamiona barwnikowe już występują, nie musisz się zbytnio martwić, ale nie powinieneś też odpuszczać. Wystarczy okresowo odwiedzać dermatologa lub onkologa, aby monitorować powstawanie. Jeśli lekarz uzna to za konieczne, zaleci chirurgiczne lub alternatywne usunięcie problematycznego wzrostu.
Pomimo kontrowersji wielu lekarzy zgadza się, że profilaktyczne usuwanie wszystkich olbrzymich i dużych znamion owłosionych jest wskazane.[ 11 ]
Prognoza
Absolutnie wszystkie plamy pigmentowe i kropki na skórze wymagają stałego monitorowania. Szczególną ostrożność i uwagę należy zachować w stosunku do nowotworów zlokalizowanych na urazowych częściach ciała, a także do wcześniej uszkodzonych, regularnie rosnących i intensywnie zmieniających się elementów znamionowych.
W przypadku szybkiego usunięcia podejrzanego lub źle zlokalizowanego znamienia barwnikowego rokowanie jest w pełni pomyślne.
Jeśli pacjent nie zgadza się na radykalne leczenie nowotworu lub jego usunięcie nie jest możliwe ze względu na złożoność jego anatomicznego umiejscowienia, należy ściśle przestrzegać zaleceń lekarza: wykluczyć ewentualne uszkodzenia patologicznego wzrostu, chronić go przed światłem słonecznym i regularnie odwiedzać onkologa-dermatologa.
Gdy pigmentowany guz staje się złośliwy, rokowanie zależy od jego rozmiaru i lokalizacji, stopnia rozprzestrzenienia się na układ limfatyczny oraz obecności i liczby przerzutów. Im wcześniej wykryty zostanie złośliwy guz, tym korzystniejsze rokowanie. Wskaźnik przeżycia na wczesnym etapie wykrycia wynosi 90-95%. Pięcioletni wskaźnik przeżycia w przypadku czerniaka podeszwy wynosi 82% dla zmian o rozmiarze do 1,49 mm i 0% dla zmian większych niż 3,5 mm. [ 12 ]
Większość znamion nie stwarza zagrożenia dla zdrowia i życia człowieka, jeżeli nie są uszkadzane, pocierane, podrażniane i chronione przed promieniowaniem ultrafioletowym.
Znamię barwnikowe i armia
W zdecydowanej większości przypadków, jeśli poborowy ma znamiona nowotworowe, nie jest zwolniony ze służby wojskowej. Jednak czasami młody mężczyzna może zostać zwolniony z poboru i przypisany do kategorii „ograniczona sprawność” lub „niezdolny do służby”. Jest to możliwe:
- jeśli mówimy o dużym łagodnym naroślu, który „niestety” umiejscowiony jest na ciele i może przeszkadzać w noszeniu munduru i wyposażenia wojskowego, pod warunkiem, że nie da się go usunąć (istnieją przeciwwskazania potwierdzone przez lekarza);
- jeśli złośliwość nowotworu zostanie potwierdzona.
- Aby dowiedzieć się, czy zostaną przyjęci do wojska ze znamieniem, młody mężczyzna powinien:
- udać się na konsultację do terapeuty, dermatologa i onkologa;
- zebrać niezbędne zaświadczenia potwierdzające obecność formacji patologicznej;
- przedstawić kartę medyczną z potwierdzoną diagnozą i zaświadczeniem lekarskim.
Znamię barwnikowe często wymaga większej uwagi i regularnego monitorowania stanu. Dlatego istnieje wszelkie prawdopodobieństwo udowodnienia konieczności systematycznej obserwacji lekarskiej i niemożności służby wojskowej - ponownie, pod warunkiem istnienia przeciwwskazań do usunięcia elementu patologicznego.
