Ekspert medyczny artykułu
Nowe publikacje
Badanie odruchów
Ostatnia recenzja: 07.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
W praktyce klinicznej bada się odruchy głębokie (rozciąganie mięśni) i powierzchniowe (skóra, błony śluzowe).
Odruch głęboki (miotatyczny) – mimowolny skurcz mięśnia w odpowiedzi na stymulację zawartych w nim receptorów wrzeciona mięśniowego, który z kolei jest spowodowany biernym rozciąganiem mięśnia. Takie rozciąganie w praktyce klinicznej osiąga się zazwyczaj poprzez krótkie, gwałtowne uderzenie młotka neurologicznego w ścięgno mięśnia.
Charakterystyka głębokich odruchów odzwierciedla integralność całego łuku odruchowego (stan włókien czuciowych i ruchowych nerwu obwodowego, tylnych i przednich korzeni nerwów rdzeniowych, odpowiadających im segmentów rdzenia kręgowego), a także stosunek hamujących i aktywujących wpływów suprasegmentalnych. Głęboki odruch wywołuje się lekkim, szybkim uderzeniem w ścięgno rozluźnionego i lekko rozciągniętego mięśnia. Podczas uderzania ręka powinna wykonywać swobodny ruch oscylacyjny w stawie nadgarstka, rękojeść młotka neurologicznego należy trzymać luźno, aby młotek mógł wykonać dodatkowy ruch oscylacyjny wokół punktu jego zamocowania. Należy unikać ruchów „uderzających” dłonią. Pacjent powinien być w stanie dostatecznie rozluźnionym i nie podejmować wysiłków w celu utrzymania równowagi; jego kończyny powinny być ułożone symetrycznie. Jeśli pacjent napina mięsień, odruch słabnie lub całkowicie zanika. Dlatego jeśli odruch jest trudny do wywołania, odwraca się uwagę pacjenta od badanego obszaru: np. (podczas badania odruchów z nóg) prosi się go o mocne zaciśnięcie zębów lub zaciśnięcie palców obu rąk i silne pociągnięcie rąk na boki (manewr Jendrasika).
Intensywność głębokich odruchów ocenia się niekiedy w 4-punktowej skali: 4 punkty – odruch gwałtownie wzmożony; 3 punkty – szybki, ale w granicach normy; 2 punkty – normalna intensywność; 1 punkt – zmniejszona; 0 punktów – brak. Intensywność odruchów u zdrowych osób może się znacznie różnić.
Zwykle odruchy w nogach są zazwyczaj wyraźniej wyrażone i łatwiej wywoływane niż w ramionach. Nieznaczny obustronny wzrost odruchów głębokich nie zawsze wskazuje na uszkodzenie układu piramidowego; można go również zaobserwować u wielu zdrowych osób ze zwiększoną pobudliwością układu nerwowego. Gwałtowny wzrost odruchów głębokich, często połączony ze spastycznością, wskazuje na uszkodzenie układu piramidowego. Spadek lub brak odruchów powinien być alarmujący: czy pacjent ma neuropatię lub polineuropatię? Obustronna hiporefleksja i hiperrefleksja mają mniejszą wartość diagnostyczną w porównaniu z asymetrią odruchów, która zwykle wskazuje na obecność choroby.
Badanie głębokich odruchów
- Odruch z ścięgna dwugłowego (odruch bicepsa, odruch zgięciowo-łokciowy) zamyka się na poziomie C5 C6 . Lekarz kładzie rękę pacjenta, lekko zgiętą w stawie łokciowym, na przedramieniu, chwyta staw łokciowy czterema palcami od dołu, a kciuk w zrelaksowanej kończynie górnej pacjenta kładzie na brzuchu, staw łokciowy opiera się od góry na ścięgnie dwugłowego. Zadają krótkie i szybkie uderzenie młotkiem w kciuk ręki. Oceniają przykurcz mięśnia dwugłowego ramienia i stopień zgięcia ręki pacjenta.
- Odruch z mięśnia trójgłowego (odruch z mięśnia trójgłowego, odruch z wyprostu łokcia) kończy się na poziomie C7 C8 . Lekarz, stojąc przed pacjentem, podtrzymuje zgięte ramię za staw łokciowy i przedramię (lub podtrzymuje odwiedzione ramię pacjenta bezpośrednio nad stawem łokciowym, z przedramieniem swobodnie zwisającym w dół) i uderza młotkiem w ścięgno mięśnia trójgłowego 1-1,5 cm nad wyrostkiem łokciowym kości łokciowej. Ocenia się stopień odruchowego wyprostu ramienia w stawie łokciowym.
- Odruch karkowo-promieniowy zamyka się na poziomie C5 C8 . Lekarz swobodnie kładzie rękę pacjenta na nadgarstku tak, aby była zgięta w stawie łokciowym pod kątem około 100°, a przedramię znajdowało się w pozycji pomiędzy pronacją a supinacją. Uderzenia młotkiem wykonuje się w wyrostek rylcowaty kości promieniowej, oceniając zgięcie w stawie łokciowym i pronację przedramienia. Badanie przeprowadza się podobnie, u pacjenta leżącego na plecach, ale ręce ramion zgięte w stawach łokciowych znajdują się na brzuchu. Jeśli odruch bada się u pacjenta w pozycji stojącej, dłoń ramienia zgiętą w stawie łokciowym trzyma się w wymaganej (półprostnej) pozycji ręką lekarza. Podczas badania odruchów głębokich na ramieniu należy zwrócić szczególną uwagę na strefę rozmieszczenia reakcji odruchowej. Na przykład, podczas wywoływania odruchu zgięciowo-łokciowego lub karkowo-promieniowego, palce ręki mogą się zgiąć, co wskazuje na uszkodzenie ośrodkowego neuronu ruchowego. Czasami obserwuje się odwrócenie (zniekształcenie) odruchu: na przykład, podczas wywoływania odruchu bicepsa, następuje skurcz mięśnia trójgłowego ramienia, a nie bicepsa. Takie zaburzenie jest tłumaczone rozprzestrzenianiem się pobudzenia na sąsiednie segmenty rdzenia kręgowego, jeśli pacjent ma uszkodzenie przedniego korzenia unerwiającego mięsień dwugłowy ramienia.
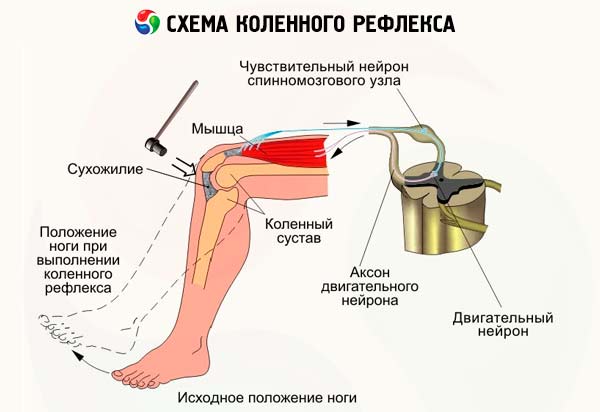
- Odruch kolanowy zamyka się na poziomie L3 L4 . Podczas badania tego odruchu u pacjenta leżącego na plecach nogi powinny być w pozycji półzgiętej, a stopy powinny stykać się z leżanką. Aby pomóc pacjentowi rozluźnić mięśnie ud, lekarz umieszcza dłonie pod kolanami, podpierając je. Jeśli rozluźnienie jest niewystarczające, pacjentowi zaleca się mocne dociśnięcie stopami do leżanki lub stosuje się manewr Jendrasika. Uderzenia młotkiem zadaje się w ścięgno mięśnia czworogłowego uda poniżej rzepki. Ocenia się stopień wyprostu w stawie kolanowym, zwracając uwagę, czy reakcja odruchowa rozciąga się na mięśnie przywodziciele uda. Podczas badania odruchu u pacjenta siedzącego pięty muszą swobodnie stykać się z podłogą, a nogi muszą być zgięte pod kątem rozwartym w stawach kolanowych. Jedną ręką chwyć dystalną część uda pacjenta, drugą - uderz młotkiem w ścięgno mięśnia czworogłowego uda. Przy tego typu badaniu odruch skurczu mięśnia można nie tylko zobaczyć, ale i poczuć ręką na udzie. Odruch kolanowy można również zbadać, gdy pacjent siedzi w pozycji „noga nad nogą” lub gdy siedzi na wysokim krześle tak, że jego piszczele swobodnie zwisają, nie dotykając podłogi. Opcje te pozwalają zaobserwować słabo tłumiony, „wahadłowy” odruch kolanowy (w przypadku patologii móżdżku) lub odruch Gordona (w przypadku pląsawicy Huntingtona lub pląsawicy mniejszej), który polega na tym, że po uderzeniu w ścięgno mięśnia czworogłowego uda piszczel prostuje się i pozostaje w tej pozycji przez jakiś czas.
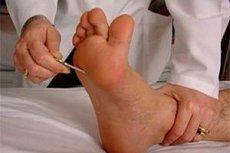
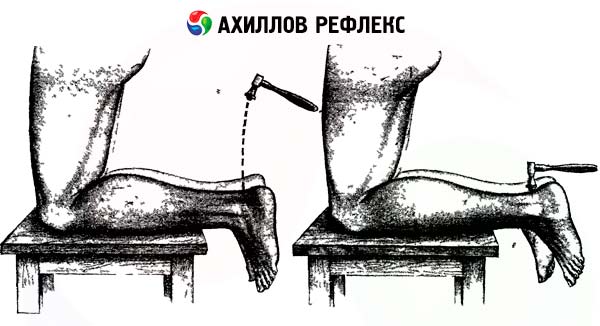
- Odruch ścięgna Achillesa zamyka się na poziomie S 1 - S 2. Istota tego odruchu polega na tym, że u pacjenta leżącego na plecach jedną ręką chwyta się stopę badanej nogi, zgina nogę w stawach biodrowym i kolanowym i jednocześnie prostuje stopę. Drugą ręką uderza się młotkiem w ścięgno Achillesa. Aby zbadać odruch u pacjenta leżącego na brzuchu, zgina się nogę pod kątem prostym w stawach kolanowym i skokowym. Jedną ręką trzyma się stopę, lekko ją prostując w stawie skokowym (zgięcie grzbietowe), a drugą ręką lekko uderza się w ścięgno Achillesa. Można również poprosić pacjenta, aby uklęknął na kanapie tak, aby stopy swobodnie zwisały nad jej krawędzią; uderza się młotkiem w ścięgno Achillesa, oceniając stopień wyprostu w stawie skokowym.
Podczas badania odruchów głębokich z nóg sprawdza się jednocześnie klonus stopy lub rzepki. Klonus to powtarzający się mimowolny rytmiczny skurcz mięśnia spowodowany szybkim biernym rozciąganiem samego mięśnia lub jego ścięgna. Klonus występuje, gdy centralny neuron ruchowy (układ piramidowy) ulega uszkodzeniu z powodu utraty nadrdzeniowych wpływów hamujących. Wzmożone odruchy głębokie w kończynie dolnej często łączą się z klonusem stopy i rzepki. Aby wywołać klonus stopy u pacjenta leżącego na plecach, należy zgiąć nogę w stawach biodrowym i kolanowym, trzymając ją jedną ręką za dolną trzecią część uda, a drugą ręką chwycić stopę. Po maksymalnym zgięciu podeszwowym nagle i mocno wyprostować stopę w kostce, a następnie nadal wywierać na nią nacisk, trzymając ją w tej pozycji. U pacjenta ze spastycznym niedowładem mięśni test ten często wywołuje klonus stopy - rytmiczne zginanie i prostowanie stopy z powodu powtarzających się skurczów mięśnia brzuchatego łydki, które występują w odpowiedzi na rozciąganie ścięgna Achillesa. U zdrowych osób możliwe jest kilka ruchów oscylacyjnych stopy, ale uporczywy klonus (pięć lub więcej ruchów zginania-prostowania) wskazuje na patologię. Test wykrywający klonus rzepki przeprowadza się u pacjenta leżącego na plecach z wyprostowanymi nogami. Chwytając górną krawędź rzepki kciukiem i palcem wskazującym, przesuwamy ją w górę wraz ze skórą, a następnie gwałtownie w dół, trzymając ją w skrajnej pozycji. U pacjentów z ciężką spastycznością taki test wywołuje rytmiczne oscylacje rzepki w górę i w dół, spowodowane rozciąganiem ścięgna mięśnia czworogłowego uda.
Badanie odruchów skórnych (powierzchniowych)
- Odruchy skórne brzucha są wywoływane przez głaskanie skóry brzucha po obu stronach w kierunku linii środkowej. Aby wywołać odruch górnego brzucha, głaskanie jest stosowane bezpośrednio poniżej łuków żebrowych (łuk odruchowy zamyka się na poziomie T7 T8 ). Aby wywołać odruch środkowego brzucha (T9 T10 ), stymulację stosuje się poziomo na poziomie pępka, a odruch dolnego brzucha (T11 T12 ) jest stosowany powyżej więzadła pachwinowego. Stymulację wywołuje tępy drewniany patyczek. Reakcją jest skurcz mięśni brzucha. Przy powtarzającej się stymulacji odruchy brzuszne słabną („stają się wyczerpane”). Odruchy brzuszne często nie występują u osób otyłych, u osób starszych, u kobiet wieloródek i u pacjentów, którzy przeszli operację jamy brzusznej. Asymetria odruchów brzusznych może mieć wartość diagnostyczną. Ich jednostronna utrata może wskazywać na uszkodzenie rdzenia kręgowego po tej samej stronie (przerwanie drogi piramidowej w bocznych sznurach rdzenia kręgowego powyżej poziomu Th6 Th8 ) lub na przeciwstronne uszkodzenie mózgu obejmujące obszary ruchowe kory mózgowej lub układ piramidowy na poziomie tworów podkorowych lub pnia mózgu.
- Odruch podeszwowy (zamyka się na poziomie L5 S2 ) powstaje w wyniku pocierania zewnętrznej krawędzi podeszwy w kierunku od pięty do małego palca, a następnie w kierunku poprzecznym do nasady pierwszego palca. Podrażnienie skóry powinno być wystarczająco silne i trwać około 1 s. Normalnie u osób dorosłych i dzieci powyżej 1,5-2 roku życia zgięcie podeszwowe palców występuje w odpowiedzi na podrażnienie.
- Odruch dźwigacza jądra (zamknięty na poziomie L 1 - L 2 ) jest wywoływany przez głaskanie skóry wewnętrznej strony uda, skierowane od dołu do góry. Zwykle powoduje to skurcz mięśnia unoszącego jądro.
- Odruch odbytu (zamknięty na poziomie S4 S5 ) jest spowodowany podrażnieniem skóry wokół odbytu. Pacjenta prosi się o położenie się na boku i zgięcie kolan, a krawędź odbytu jest lekko dotykana cienkim drewnianym patykiem. Reakcją jest zazwyczaj skurcz zewnętrznego zwieracza odbytu, a czasami mięśni pośladkowych.

Odruchy patologiczne pojawiają się, gdy uszkodzony jest centralny neuron ruchowy (układ piramidowy). Odruchy wywoływane z kończyn dzielą się na wyprostne (prostownik) i zgięciowe (zginacz). Odruchy automatyzmu oralnego są również uważane za patologiczne (u dorosłych).
Patologiczne odruchy prostownicze
- Odruch Babińskiego (odruch prostownika podeszwowego) jest najważniejszym objawem diagnostycznym wskazującym na uszkodzenie ośrodkowego neuronu ruchowego. Objawia się on jako nieprawidłowa reakcja na stymulację udarową zewnętrznej krawędzi podeszwy: zamiast normalnie obserwowanego zgięcia podeszwowego palców występuje powolne toniczne wyprostowanie pierwszego palca i nieznaczne wachlarzowate rozbieżności pozostałych palców. Jednocześnie czasami obserwuje się nieznaczne zgięcie nogi w stawach kolanowych i biodrowych. Należy wziąć pod uwagę, że jeśli objaw Babińskiego jest słabo wyrażony, wielokrotne próby jego wywołania często prowadzą jedynie do dalszego zaniku odruchu, dlatego w wątpliwych przypadkach należy odczekać kilka minut przed ponowną próbą identyfikacji odruchu prostownika podeszwowego. U dzieci poniżej 2-2,5 roku życia odruch prostownika podeszwowego nie jest patologiczny, ale w starszym wieku jego obecność zawsze wskazuje na patologię. Ważne jest, aby pamiętać, że brak odruchu Babińskiego nie wyklucza uszkodzenia ośrodkowego neuronu ruchowego. Na przykład może być nieobecny u pacjenta z niedowładem centralnym z silnym osłabieniem mięśni nóg (paluch nie jest w stanie się wyprostować) lub z równoczesnym przerwaniem części aferentnej odpowiedniego łuku odruchowego. U takich pacjentów stymulacja udarowa krawędzi podeszwy nie wywołuje żadnej reakcji – ani normalnego odruchu podeszwowego, ani objawu Babińskiego.
- Odruch Oppenheima: u pacjenta leżącego na plecach test wykonuje się poprzez naciskanie opuszką kciuka przedniej powierzchni piszczeli (wzdłuż wewnętrznej krawędzi kości piszczelowej) w kierunku w dół, od kolana do stawu skokowego. Patologiczną reakcją jest wyprost pierwszego palca u nogi pacjenta.
- Odruch Gordona: mięsień brzuchaty łydki pacjenta jest ściskany dłońmi. Patologiczny odruch to wyprost pierwszego palca u nogi lub wszystkich palców u nogi.
- Odruch Chaddocka: głaskanie skóry bocznej krawędzi stopy jest stosowane tuż pod kostką zewnętrzną w kierunku od pięty do grzbietu stopy. Patologiczną reakcją jest wyprost pierwszego palca.
- Odruch Schaeffer'a: ścięgno Achillesa pacjenta jest ściskane palcami. Patologiczny odruch to wyprost pierwszego palca u nogi.
Patologiczne odruchy zgięciowe
- Górny odruch Rossolimo (odruch Tromnera). Pacjent rozluźnia ramię i dłoń. Lekarz chwyta dłoń pacjenta tak, aby palce swobodnie zwisały, i szybkim, szarpniętym ruchem uderza w powierzchnię dłoniową czubków półzgiętych palców pacjenta w kierunku od dłoni. W przypadku reakcji patologicznej pacjent zgina paliczek dalszy kciuka i nadmiernie zgina paliczki dalsze palców. Jakościową modernizację chwytu dłoni do badania takiego odruchu zaproponował E. L. Venderovich (odruch Rossolimo-Venderovicha): przy odwróconej dłoni pacjenta uderzenie jest zadawane w paliczki dalsze palców II-V lekko zgięte w stawach międzypaliczkowych
- Odruch Rossolimo. U pacjenta leżącego na plecach palce ręki są szybko i gwałtownie uderzane o powierzchnię podeszwową paliczków dalszych palców w kierunku grzbietu. Patologiczny odruch objawia się szybkim zgięciem podeszwowym wszystkich palców.
- Dolny odruch Bekhterewa-Mendla. Pacjent leży na plecach i jest uderzany pasemkiem w tylną część stopy w okolicy kości śródstopia III-IV. Patologiczny odruch polega na szybkim zgięciu podeszwowym palców II-V.
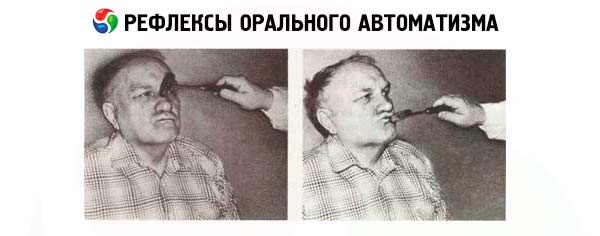
Odruchy automatyzmu oralnego
Niektóre z tych odruchów (np. ssanie) obserwuje się u dzieci w pierwszym roku życia, ale wraz z dojrzewaniem mózgu zanikają. Ich obecność u dorosłych wskazuje na obustronne uszkodzenie szlaków korowo-jądrowych i zmniejszenie hamującego działania płata czołowego.
- Odruch trąbkowy jest wywoływany przez pukanie w usta pacjenta. Pacjenta prosi się o zamknięcie oczu, a jego usta są lekko pukane młotkiem. Jeśli odruch pacjenta jest pozytywny, mięsień okrężny ust kurczy się, a usta są pociągane do przodu. Tę samą reakcję, która występuje w odpowiedzi na palec zbliżający się do ust pacjenta, nazywa się odruchem ustno-odległym Karchikyana.
- Odruch ssania objawia się mimowolnymi ruchami ssania lub połykania w odpowiedzi na drażniący dotyk zamkniętych ust pacjenta.
- Odruch nosowo-wargowy Astwataturowa objawia się wysunięciem warg do przodu w odpowiedzi na lekkie uderzenie młoteczkiem w grzbiet nosa.
- Odruch dłoniowo-bródkowy Marinescu-Radovicia jest wywoływany przez pocieranie (zapałką, trzonkiem młotka) skóry dłoni powyżej wyniosłości kciuka; objawia się pociągnięciem skóry brody do góry (skurcz mięśnia bródkowego ipsilateralnego - m. mentalis). Odruch ten jest czasami wykrywany nawet przy braku jakiejkolwiek patologii.
- Odruch gładzizny (od łacińskiego glabella – grzbiet nosa) jest wywoływany przez opukiwanie w okolicy grzbietu nosa, czyli przez lekkie pukanie młoteczkiem w punkt znajdujący się pośrodku między wewnętrznymi krawędziami brwi. Zazwyczaj w odpowiedzi na pierwsze uderzenia pacjent mruga, a następnie mruganie ustaje. Za patologiczną uznaje się reakcję, w której pacjent nadal zamyka powieki przy każdym uderzeniu młoteczkiem. Pozytywny odruch gładzizny obserwuje się w przypadkach uszkodzeń płata czołowego, a także w niektórych zaburzeniach pozapiramidowych.
Odruchy ochronne występują w porażeniu ośrodkowym i są mimowolnymi ruchami w porażonej kończynie, które występują w odpowiedzi na intensywne podrażnienie skóry lub tkanki podskórnej. Przykładem odruchów ochronnych jest odruch skracania Bekhtereva-Marie-Foixa, który polega na zgięciu nogi w stawach biodrowych i kolanowych, połączonym z grzbietowym zgięciem stopy w stawie skokowym („potrójne skrócenie” nogi) w odpowiedzi na silne bierne zgięcie podeszwowe palców porażonej nogi (lub inne silne podrażnienie).
Odruch chwytny obserwuje się w przypadkach rozległych uszkodzeń płata czołowego. Odruch ten jest wywoływany przez niezauważalne dla pacjenta podrażnienie dłoni pacjenta u nasady palców (powyżej stawów śródręczno-paliczkowych) lub przez dotknięcie jej trzonkiem młotka lub innym przedmiotem. Objawia się on mimowolnym chwyceniem przedmiotu, który podrażnił skórę. W skrajnych przypadkach tego odruchu nawet dotknięcie dłoni pacjenta może wywołać ruch chwytny.

