Ekspert medyczny artykułu
Nowe publikacje
Malaria u dzieci
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Przyczyny malaria u dziecka
Czynnik wywołujący malarię - malaryczne zarodźce - należy do rodzaju pierwotniaków, klasy sporozoa, rzędu zarodników krwi, rodziny zarodźców, rodzaju zarodźców. Zidentyfikowano cztery rodzaje ludzkich patogenów malarii:
- P. malariae, która wywołuje malarię czwartorzędową;
- P. vivax, który wywołuje malarię trzeciorzędową;
- P. falciparum, czynnik wywołujący malarię tropikalną;
- P. ovale, grzyb wywołujący malarię w tropikalnej Afryce, typ trzydniowy.
Patogeneza
Ataki malarii są spowodowane przez erytrocytarną fazę rozwoju malarycznych zarodźców. Początek ataku może być związany z rozpadem zakażonych erytrocytów i uwolnieniem do krwiobiegu merozoitów, wolnej hemoglobiny, produktów przemiany materii pasożytów, fragmentów erytrocytów z substancjami pirogennymi itp. Będąc obce dla organizmu, poprzez wpływ na ośrodek termoregulacji wywołują reakcję pirogenną, a także działają ogólnie toksycznie. W odpowiedzi na krążenie substancji chorobotwórczych we krwi następuje hiperplazja elementów siateczkowo-śródbłonkowych i limfoidalnych wątroby i śledziony, a także zjawiska uczuleń z możliwymi reakcjami hiperergicznymi. Powtarzające się ataki z rozpadem erytrocytów ostatecznie prowadzą do anemii i trombocytopenii, upośledzenia krążenia włośniczkowego i rozwoju wykrzepiania wewnątrznaczyniowego.
Objawy malaria u dziecka
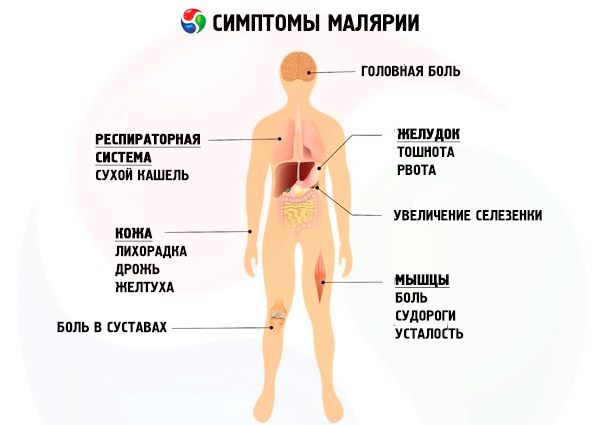
Okres inkubacji malarii zależy od rodzaju patogenu i immunoreaktywności dziecka. W przypadku malarii trzydniowej okres inkubacji trwa 1-3 tygodnie, w przypadku malarii czterodniowej - 2-5 tygodni, a w przypadku malarii tropikalnej - nie dłużej niż 2 tygodnie. U dzieci powyżej 3 roku życia choroba objawia się takimi samymi objawami jak u dorosłych.
Objawy prodromalne występują rzadko (złe samopoczucie, ból głowy, stany podgorączkowe itp.). Zwykle choroba zaczyna się ostro od oszałamiającego dreszczu, czasami lekkiego wzrostu temperatury ciała. Skóra staje się zimna, szorstka w dotyku („gęsia skórka”), szczególnie kończyny stają się zimne, lekka sinica palców, czubka nosa, duszność, silny ból głowy, czasami wymioty, bóle mięśni. Po kilku minutach lub po 1-2 godzinach dreszcze ustępują miejsca uczuciu gorąca, które zbiega się ze wzrostem temperatury ciała do wysokich liczb (40-41 °C). Skóra jest sucha, gorąca w dotyku, twarz robi się czerwona, pojawia się pragnienie, czkawka, wymioty. Chory biega, jest pobudzony, występują zjawiska majaczeniowe, utrata przytomności, możliwe są drgawki. Tętno jest szybkie, słabe, ciśnienie krwi spada. Wątroba i śledziona są powiększone i bolesne. Atak trwa od 1 do 10-15 godzin i kończy się obfitym potem. Jednocześnie temperatura ciała spada krytycznie i następuje ostre osłabienie, które szybko mija, a pacjent czuje się całkiem zadowalająco. Częstotliwość i kolejność ataków zależą od rodzaju malarii, czasu trwania choroby i wieku dziecka.
Na początku choroby we krwi stwierdza się leukocytozę i neutrofilię. W szczytowym momencie ataku zmniejsza się zawartość leukocytów, a w okresie apireksji z dużą regularnością stwierdza się leukopenię z neutropenią i względną limfocytozę. OB jest prawie zawsze podwyższone. W ciężkich przypadkach liczba erytrocytów i hemoglobiny jest znacznie zmniejszona.
Przy odpowiednim leczeniu malaria ustępuje po 1-2 atakach. Bez leczenia ataki zwykle powtarzają się do 10 lub więcej razy i mogą samoistnie ustąpić, ale choroba na tym się nie kończy. Okres pozornego dobrego samopoczucia (okres utajony) trwa od kilku tygodni do roku lub dłużej (malaria czterodniowa). Wczesne nawroty występują w pierwszych 2-3 miesiącach okresu utajonego. Klinicznie są praktycznie nie do odróżnienia od ostrej manifestacji choroby. Ich występowanie tłumaczy się zwiększoną reprodukcją form erytrocytowych pasożyta. Możliwe są jednak również tak zwane nawroty pasożytnicze, podczas których pasożyty pojawiają się ponownie we krwi przy całkowitym braku objawów klinicznych choroby.
Okres późnych nawrotów rozpoczyna się 5-9 miesięcy lub więcej po wystąpieniu choroby. Ataki podczas późnych nawrotów są łagodniejsze niż podczas wczesnych nawrotów i początkowego objawu choroby. Występowanie późnych nawrotów jest związane z uwalnianiem tkankowych form malarii malarycznej z wątroby do krwi.
Bez leczenia całkowity czas trwania malarii wynosi około 2 lat w przypadku malarii trzydniowej, około roku w przypadku malarii tropikalnej, a w przypadku malarii czterodniowej patogen może przetrwać w organizmie pacjenta przez wiele lat.
Co Cię dręczy?
Diagnostyka malaria u dziecka
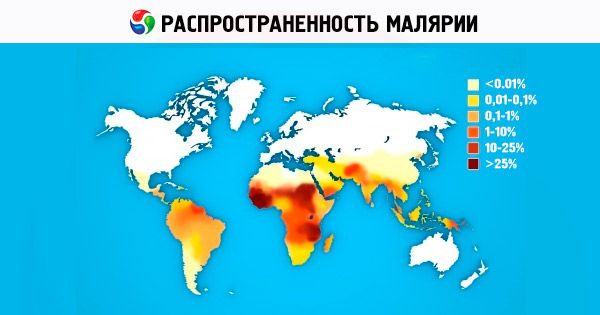
W diagnostyce malarii szczególnie ważny jest pobyt pacjenta w ognisku endemicznej malarii. Ostateczne rozpoznanie ustala się na podstawie wyników badań laboratoryjnych - wykrycia pasożytów we krwi obwodowej. W pracy praktycznej zwykle bada się grubą kroplę barwioną według Romanowskiego-Giemsy. Rzadziej w tym celu stosuje się rozmazy krwi obwodowej. Podczas badania rozmazu w erytrocytach stwierdza się obecność plazmodia.
Do diagnostyki serologicznej stosuje się RIF, RIGA i reakcję przeciwciał znakowanych enzymatycznie. RIF stosuje się częściej niż inne. Preparaty krwi zawierające wiele schizontów stosuje się jako antygeny w RIF. Reakcja dodatnia (w mianie 1:16 i wyższym) wskazuje, że dziecko miało malarię w przeszłości lub obecnie na nią choruje. RIF staje się dodatni w 2. tygodniu schizogonii erytrocytowej.
Jakie testy są potrzebne?
Diagnostyka różnicowa
Malarię u dziecka różnicuje się z brucelozą, nawracającą gorączką, leiszmaniozą trzewną, żółtaczką hemolityczną, białaczką, posocznicą, gruźlicą, marskością wątroby itp. Śpiączkę malaryczną różnicuje się ze stanami śpiączki, które występują przy wirusowym zapaleniu wątroby typu B, durze brzusznym, zapaleniu opon mózgowo-rdzeniowych i mózgu, a rzadziej z ropnym zapaleniem opon mózgowo-rdzeniowych.
Z kim się skontaktować?
Leczenie malaria u dziecka
Stosuje się leki działające zarówno na bezpłciowe formy erytrocytów Plasmodium (hingamina, akrychina, chloridyna, chinina itp.), jak i na formy płciowe występujące we krwi oraz formy tkankowe występujące w hepatocytach (chinocyd, prymachina itp.).
Chlorochina (hingamina, delagyl, resoquin) jest powszechnie stosowana w leczeniu malarii u dzieci.
- W przypadku malarii tropikalnej cykl leczenia hingaminą wydłuża się do 5 dni zgodnie ze wskazaniami. Jednocześnie w tym okresie przepisuje się prymachinę lub hingocid. Ten schemat leczenia zapewnia radykalne wyleczenie większości pacjentów z malarią tropikalną.
- W przypadku malarii trwającej trzy i cztery dni, po trzydniowym cyklu leczenia hingaminą, prymachiną lub hingocidem podaje się przez 10 dni w celu zahamowania rozwoju pasożytów w tkankach.
- Istnieją inne schematy leczenia malarii. W szczególności, jeśli malarie są oporne na chininę, przepisuje się siarczan chininy w dawce odpowiedniej do wieku przez 2 tygodnie. Czasami chininę łączy się z lekami sulfanilamidowymi (sulfapirydazyna, sulfazyna itp.).
Zapobieganie
Do środków zapobiegawczych przeciwko malarii zalicza się: neutralizację źródła zakażenia, zniszczenie nosiciela, ochronę ludzi przed atakami komarów, racjonalne stosowanie indywidualnej chemioprofilaktyki zgodnie ze ścisłymi wskazaniami.
Osoby, które miały malarię i nosicieli pasożytów, są monitorowane przez 2,5 roku w przypadku malarii trzydniowej i do 1,5 roku w przypadku malarii tropikalnej. W tym czasie ich krew jest okresowo badana pod kątem malarii plazmodia.
W rejonach endemicznych dla malarii powszechnie stosuje się szereg środków mających na celu zwalczanie komarów skrzydlatych i ich larw. Ważne jest również staranne przestrzeganie zaleceń dotyczących ochrony domów przed inwazją komarów i stosowanie środków ochrony osobistej (maści, kremów, siatek ochronnych itp.).
Osoby podróżujące do krajów endemicznych dla malarii powinny otrzymywać indywidualną chemioprofilaktykę z chlorochiną lub fansidarem. Indywidualna chemioprofilaktyka rozpoczyna się 2-3 dni przed przybyciem na teren endemiczny dla malarii i trwa przez cały pobyt. Do aktywnej profilaktyki zaproponowano szereg szczepionek opartych na atenuowanych szczepach erytrocytowych plasmodia.
Использованная литература


 [
[