Ekspert medyczny artykułu
Nowe publikacje
Stentowanie tętnic wieńcowych: wskazania, technika stentowania
Last reviewed: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Liczba zachorowań na choroby układu krążenia rośnie z roku na rok, a wraz z nią korygują się statystyki zgonów związanych z niewydolnością serca, zawałem mięśnia sercowego i innymi patologiami serca. W końcu mówimy o narządzie, który zapewnia dopływ krwi do całego organizmu człowieka, a zaburzenia w jego pracy nieuchronnie wpływają na stan innych narządów i układów. Ale zdarza się, że samo serce cierpi na niedobór składników odżywczych. A powodem tego może być zwężenie naczyń odżywiających narząd. Nie ma tak wielu skutecznych metod przywracania dopływu krwi do serca, poprawiających drożność chorego naczynia, a jedną z nich jest stentowanie tętnic wieńcowych.
Patogeneza zwężenia tętnic
Nie bez powodu serce porównuje się do pompy, ponieważ dzięki niej krew może przemieszczać się przez naczynia. Rytmiczne skurcze mięśnia sercowego zapewniają ruch płynu fizjologicznego, który zawiera substancje i tlen niezbędne do odżywiania i oddychania organów, a potem wszystko zależy od stanu naczyń.
Naczynia krwionośne to puste narządy, ograniczone mocną i elastyczną ścianą. Normalnie nic nie powinno przeszkadzać krwi w poruszaniu się z prędkością narzuconą przez serce wewnątrz tętnic, żył i małych naczyń włosowatych. Jednak zwężenie światła naczyń, tworzenie się skrzepów krwi i blaszek cholesterolu na ich ścianach stanowi przeszkodę w ruchu płynu fizjologicznego.
Tego typu przeszkody spowalniają przepływ krwi, co negatywnie wpływa na narządy, do których krew była dostarczana przez zwężone naczynie, gdyż nie otrzymują one wystarczającej ilości składników odżywczych i tlenu, niezbędnych do prawidłowego funkcjonowania.
Porównując ludzkie serce do pompy, można zrozumieć, że ten organ również potrzebuje energii, aby wykonywać swoją ważną funkcję. A serce otrzymuje ją z krwi, zapewniając odżywianie i oddychanie mięśniowi sercowemu. Krew jest dostarczana do serca przez sieć tętnic wieńcowych, a wszelkie zmiany w ich stanie, w tym zwężenie naczyń, negatywnie wpływają na ukrwienie i wydajność serca, powodując niedokrwienie mięśnia sercowego, niewydolność serca i zawał.
Jakie są przyczyny zwężenia światła tętnic wieńcowych? Lekarze uważają, że najczęstszą przyczyną tego stanu jest miażdżyca naczyń, czyli tworzenie się złogów cholesterolu na wewnętrznej warstwie ich ścian, które stopniowo się powiększają, pozostawiając coraz mniej wolnej przestrzeni dla krwi.
Do innych powszechnych przyczyn zalicza się zablokowanie tętnic wieńcowych przez skrzepy krwi (zakrzepica) lub skurcz naczyń wieńcowych z powodu chorób przewodu pokarmowego, patologii zakaźnych i alergicznych, zmian reumatoidalnych i kiłowych.
Czynnikami ryzyka takich problemów są m.in. brak aktywności fizycznej (siedzący tryb życia), nadwaga (otyłość), złe nawyki (np. palenie), wiek powyżej 50 lat, częsty stres, przyjmowanie niektórych leków, predyspozycje dziedziczne i cechy narodowe.
Występowanie ognisk patologicznego zwężenia naczyń krwionośnych, w leczeniu którego stosuje się stentowanie naczyń wieńcowych, może być spowodowane niektórymi chorobami, oprócz tych opisanych powyżej. Należą do nich choroby metaboliczne, choroby endokrynologiczne, choroby krwi i naczyń (np. zapalenie naczyń), zatrucia organizmu, nadciśnienie tętnicze, niedokrwistość, wrodzone wady serca i naczyń krwionośnych (np. powoli postępująca choroba serca z przewagą zwężenia).
Ponieważ nasze serce jest podzielone na dwie części, do których zaopatrywane są naczynia krwionośne, lekarze rozróżniają zwężenie pnia lewej i prawej tętnicy wieńcowej. W pierwszym przypadku dotknięte są niemal wszystkie ludzkie narządy, ponieważ lewa komora serca zaopatruje krążenie systemowe w krew. Za najczęstszą przyczynę zwężenia lewej tętnicy serca uważa się miażdżycę, w której dochodzi do stopniowego zmniejszania się światła naczynia.
Jeżeli mówimy o tym, że jama tętnicza zajmuje mniej niż 30% pierwotnego światła, mówimy o zwężeniu krytycznym, które wiąże się z ryzykiem zatrzymania akcji serca lub rozwoju zawału mięśnia sercowego.
W przypadku zwężenia prawej tętnicy sercowej cierpi przede wszystkim sam narząd, gdyż zostaje zaburzone dopływ krwi do węzła zatokowego, co prowadzi do zaburzeń rytmu serca.
W niektórych przypadkach lekarze diagnozują jednoczesne zwężenie prawej i lewej tętnicy wieńcowej (tzw. zwężenie tandemowe). Jeśli przy zwężeniu jednostronnym został uruchomiony mechanizm kompensacyjny i nieuszkodzona komora przejęła większość pracy, to przy zwężeniu tandemowym jest to niemożliwe. W takim przypadku życie człowieka może uratować jedynie leczenie chirurgiczne, którego łagodniejszą opcją jest stentowanie.
Koncepcja leczenia zwężenia naczyń poprzez poszerzenie zwężonego odcinka tętnic za pomocą specjalnej ramy została zaproponowana ponad pół wieku temu przez amerykańskiego radiologa Charlesa Dottera, ale pierwsza udana operacja została przeprowadzona zaledwie rok po jego śmierci. Ale baza dowodowa na skuteczność stentowania została uzyskana dopiero 7 lat po pierwszym doświadczeniu. Teraz ta metoda pomaga ratować życie wielu pacjentów bez uciekania się do traumatycznej operacji jamy brzusznej.
Wskazania do zabiegu
Zwykle w przypadku chorób serca pacjenci zgłaszają się do lekarza ze skargą na ból za mostkiem. Jeśli objaw ten nasila się podczas wysiłku fizycznego, specjalista może podejrzewać zwężenie tętnic wieńcowych, co powoduje zaburzenie dopływu krwi do serca. Jednocześnie im mniejsze światło naczynia, tym częściej osoba będzie odczuwać dyskomfort w klatce piersiowej i tym wyraźniejszy będzie ból.
Najgorsze jest to, że pojawienie się pierwszych objawów zwężenia nie świadczy o początku choroby, która mogła być utajona przez długi czas. Dyskomfort podczas wysiłku fizycznego pojawia się, gdy światło naczynia staje się znacznie mniejsze niż normalnie, a mięsień sercowy zaczyna odczuwać głód tlenowy w momencie, gdy jest zobowiązany do aktywnej pracy.
Symptomami, na które warto zwrócić uwagę, są również duszność i ataki dławicy piersiowej (zespół objawów obejmujący: szybkie bicie serca, ból w klatce piersiowej, nadmierną potliwość, nudności, uczucie niedotlenienia, zawroty głowy). Wszystkie te objawy mogą wskazywać na zwężenie tętnicy wieńcowej.
Należy powiedzieć, że ta patologia, niezależnie od jej przyczyn, ma niezbyt dobre rokowanie. Jeśli chodzi o miażdżycę naczyń wieńcowych, to leczenie zachowawcze statynami, które korygują poziom cholesterolu we krwi, oraz lekami zmniejszającymi zapotrzebowanie mięśnia sercowego na tlen, jest przepisywane tylko w początkowych stadiach choroby, kiedy człowiek właściwie na nic się nie skarży. Kiedy pojawią się objawy zwężenia, tradycyjne leczenie może nie dać rezultatu i wtedy lekarze uciekają się do interwencji chirurgicznej.
Ciężkie zwężenie naczyń powoduje ataki dusznicy bolesnej, a im więcej naczyń jest dotkniętych chorobą, tym bardziej widoczna staje się choroba. Ataki dusznicy bolesnej można zazwyczaj zatrzymać za pomocą leków, ale jeśli nie ma poprawy, nie ma innego wyjścia, jak uciec się do operacji pomostowania tętnic wieńcowych lub mniej traumatycznego stentowania.
Pomostowanie tętnic wieńcowych to tworzenie pomostu dla przepływu krwi, jeśli naczynie krwionośne zwęża się tak bardzo, że nie jest już w stanie pokryć potrzeb mięśnia sercowego. Operacja ta wymaga otwarcia mostka, a wszystkie manipulacje są wykonywane na otwartym sercu, co jest uważane za bardzo niebezpieczne.
Jednocześnie, jeśli zastosuje się bezpieczniejszą, mało inwazyjną operację zwaną wszczepianiem stentu, która nie wymaga dużych nacięć i długiego okresu rekonwalescencji, to nic dziwnego, że lekarze ostatnio znacznie częściej się do niej uciekają.
Co więcej, zabieg stentowania można z powodzeniem wykonać zarówno w przypadku pojedynczego zwężenia, jak i w przypadku zwężenia kilku tętnic.
Jeśli naczynia są zwężone o ponad 70% lub przepływ krwi jest całkowicie zablokowany (zamknięty), istnieje duże ryzyko wystąpienia ostrego zawału mięśnia sercowego. Jeśli objawy wskazują na stan przedzawałowy, a badanie pacjenta wskazuje na ostre niedotlenienie tkanek związane z upośledzonym przepływem krwi w naczyniach wieńcowych, lekarz może skierować pacjenta na operację w celu przywrócenia drożności tętnic, jedną z takich operacji jest wszczepienie stentu tętniczego.
Zabieg wszczepienia stentu wieńcowego można również wykonać w trakcie leczenia zawału serca lub w okresie po zawale, gdy pacjent otrzymał doraźną opiekę, a czynność serca została przywrócona, tzn. stan pacjenta można określić jako stabilny.
Stentowanie po zawale serca przepisuje się w pierwszych godzinach po ataku (maksymalnie 6 godzin), w przeciwnym razie taka operacja nie przyniesie żadnych szczególnych korzyści. Najlepiej, jeśli od pojawienia się pierwszych objawów zawału serca do rozpoczęcia interwencji chirurgicznej nie minie więcej niż 2 godziny. Takie leczenie pomaga zapobiec samemu atakowi i zmniejszyć obszar martwicy niedokrwiennej tkanki mięśnia sercowego, co pozwoli na szybszy powrót do zdrowia i zmniejszy ryzyko nawrotu choroby.
Przywrócenie drożności naczyń w ciągu 2-6 godzin po zawale serca zapobiegnie jedynie nawrotowi. Ale jest to również ważne, ponieważ każdy kolejny atak jest poważniejszy i może zakończyć życie pacjenta w każdej chwili. Ponadto stentowanie aortalno-wieńcowe pomaga przywrócić normalne oddychanie i odżywianie mięśnia sercowego, co daje mu siłę do szybszego powrotu do zdrowia po uszkodzeniu, ponieważ prawidłowe ukrwienie tkanek przyspiesza ich regenerację.
Stentowanie naczyń w miażdżycy może być wykonywane zarówno jako środek zapobiegawczy przeciwko niewydolności serca i niedokrwieniu mięśnia sercowego, jak i w celach terapeutycznych. Tak więc w przewlekłych postaciach choroby wieńcowej, gdy naczynia są w połowie zablokowane przez złogi cholesterolu, stentowanie może pomóc zachować zdrową tkankę serca i przedłużyć życie pacjenta.
Stentowanie naczyń wieńcowych jest również przepisywane w przypadkach często nawracających ataków dusznicy bolesnej przy najmniejszym wysiłku fizycznym, nie wspominając o niedrożności naczyń wieńcowych. Ważne jest jednak, aby zrozumieć, że ciężkich przypadków niedokrwiennej choroby serca (niestabilnej lub zdekompensowanej dusznicy bolesnej) nie można wyleczyć w ten sposób. Operacja jedynie łagodzi stan pacjenta i poprawia rokowanie choroby.
Przygotowanie
Każda operacja, nawet najmniej traumatyczna, jest uważana za poważną ingerencję w ciało, a co możemy powiedzieć o operacjach serca, które są uważane za potencjalnie niebezpieczne dla ludzkiego życia. Oczywiste jest, że kardiochirurg musi mieć dobre powody, aby wykonywać takie manipulacje. Samo pragnienie pacjenta nie wystarczy.
Najpierw pacjent powinien zostać zbadany przez kardiologa. Po badaniu fizykalnym, zapoznaniu się z historią choroby i dolegliwościami pacjenta, osłuchaniu serca, zmierzeniu tętna i ciśnienia krwi, jeśli podejrzewa się zwężenie tętnicy wieńcowej, lekarz może zalecić następujące badania:
- ogólna i biochemiczna analiza krwi,
- EKG i EchoCG to badania aktywności serca polegające na rejestrowaniu impulsów elektrycznych przechodzących przez serce (w spoczynku i pod obciążeniem),
- Zdjęcie rentgenowskie lub USG klatki piersiowej, pozwalające na zarejestrowanie położenia serca i naczyń krwionośnych, ich wielkości i zmian kształtu,
Ale najbardziej pouczające w tym przypadku jest badanie zwane koronarografią (angiografia wieńcowa), które polega na badaniu światła naczyń, które zaopatrują mięsień sercowy, z określeniem stopnia zaawansowania choroby wieńcowej. To badanie diagnostyczne pozwala nam ocenić wykonalność wykonania operacji serca i wybrać odpowiednią technikę, a także określić obszary, w których zostaną zainstalowane stenty.
Jeśli stan pacjenta na to pozwala, lekarz przepisuje planową operację i wyjaśnia, jak należy się do niej odpowiednio przygotować. Przygotowanie do operacji obejmuje:
- Odmowa przyjmowania niektórych leków:
- niesteroidowych leków przeciwzapalnych i leków przeciwzakrzepowych (warfaryny itp.), które wpływają na krzepnięcie krwi, nie zaleca się przyjmowania w ciągu tygodnia przed operacją (lub co najmniej na kilka dni),
- na kilka dni przed zabiegiem należy zaprzestać przyjmowania leków obniżających poziom cukru lub zmienić porę ich przyjmowania (te kwestie należy omówić z endokrynologiem),
- W przypadku niedokrwienia serca i niewydolności serca pacjenci powinni regularnie przyjmować leki na bazie aspiryny, nie ma potrzeby zmiany schematu leczenia. Ponadto na 3 dni przed operacją pacjentowi mogą zostać przepisane leki przeciwzakrzepowe (np. klopidogrel). Rzadziej podaje się je w dużych dawkach bezpośrednio w sali przedoperacyjnej, co wiąże się z problemami żołądkowymi.
- Jedzenie nie jest zabronione w nocy poprzedzającej operację, ale powinna to być lekka kolacja. Po północy wymagana jest całkowita abstynencja od jedzenia i płynów. Operacja wykonywana jest na czczo.
- Przed zabiegiem wszczepienia stentu tętnicy wieńcowej zaleca się wzięcie prysznica z użyciem środków antybakteryjnych oraz ogolenie włosów w pachwinach (zwykle stent wprowadza się do tętnicy udowej w okolicy miednicy, ponieważ dostęp przez pachwinę uważa się za bardziej niezawodny i bezpieczniejszy niż nakłucie dużej tętnicy w ramieniu).
W ciężkich przypadkach ostrej niewydolności wieńcowej i zawału mięśnia sercowego, gdy nie ma czasu na pełne badanie i przygotowanie do zabiegu, pacjentowi po prostu wykonuje się niezbędne badania i rozpoczyna się operację w trybie pilnym, podczas której kardiochirurg podejmuje decyzję o wszczepieniu stentu lub pomostowaniu naczyń.
Technika stentowanie tętnic wieńcowych
Najważniejszą metodą diagnostyczną, która pozwala nie tylko wykryć fakt zwężenia, ale także określić dokładny rozmiar i lokalizację dotkniętego obszaru, jest koronografia. Jest to rodzaj badania rentgenowskiego naczyń krwionośnych z użyciem kontrastu, który pozwala na uwidocznienie wszelkich zmian w strukturze tętnic serca. Zdjęcia są wykonywane pod różnymi kątami i archiwizowane na ekranie komputera, dzięki czemu lekarzowi łatwiej jest poruszać się podczas operacji, ponieważ ludzkie oko nie jest w stanie zobaczyć, co dzieje się wewnątrz ciała.
Stentowanie tętnic wieńcowych, w przeciwieństwie do operacji pomostowania aortalno-wieńcowego, wykonuje się bez dużych nacięć w tkankach ciała i polega na przezskórnym wprowadzeniu cienkiej rurki, przez którą wszystkie niezbędne narzędzia są dostarczane do miejsca operacji (jak w endoskopii). Okazuje się, że kardiochirurg pracuje na ślepo i nie widzi rezultatu swojej pracy. Dlatego takie operacje wykonuje się pod kontrolą rentgena lub USG.
W przypadku rutynowych operacji, w idealnym przypadku, badania diagnostyczne powinny być wykonywane dzień przed zabiegiem, ale w ciężkich przypadkach wymagających opieki doraźnej, koronarografia i stentowanie naczyń wieńcowych mogą być wykonywane jednocześnie. W ten sposób lekarze nie muszą tracić cennego czasu na diagnostykę, a jednocześnie mają możliwość aktywnego monitorowania postępów operacji.
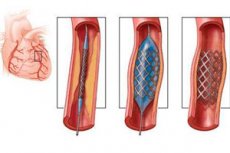
Istotą operacji stentowania naczyń wieńcowych jest poszerzenie zwężonego naczynia za pomocą specjalnej elastycznej metalowej ramy przypominającej siateczkę. Stent jest wprowadzany w formie złożonej, ale w miejscu zwężenia tętnicy rozszerza się, a następnie pozostaje wyprostowany wewnątrz naczynia, zapobiegając dalszemu zwężaniu światła.
Aby wszczepić stent, należy wykonać nakłucie w dużej tętnicy biegnącej w pachwinie lub ramieniu. Ulgę w bólu zapewnia znieczulenie miejscowe, ale można również podać środki uspokajające (pacjent pozostaje przytomny i widzi manipulacje chirurga, więc takie przygotowanie nie stanowi problemu) i środki przeciwbólowe. Najpierw miejsce nakłucia jest leczone środkiem antyseptycznym, a następnie podaje się środek znieczulający. Zazwyczaj stosuje się nowokainę lub lidokainę.
Podczas operacji praca serca jest stale monitorowana za pomocą EKG, do którego elektrody umieszczane są na kończynach górnych i dolnych pacjenta.
Najczęściej nakłucie wykonuje się w tętnicy udowej, co jest wygodniejsze i pozwala uniknąć różnych powikłań. W miejscu nakłucia do tętnicy wprowadza się plastikową rurkę zwaną introduktorem, która będzie swego rodzaju tunelem do podawania narzędzi do miejsca uszkodzenia naczynia. Do introduktora wprowadza się kolejną elastyczną rurkę (cewnik), którą przesuwa się do miejsca zwężenia, a przez tę rurkę wprowadza się złożony stent.
Podczas jednoczesnego wykonywania koronarografii i stentowania, preparaty jodu są wstrzykiwane do cewnika przed wszczepieniem stentu, które są używane jako środek kontrastowy, który jest wychwytywany przez promienie rentgenowskie. Informacje są wyświetlane na monitorze komputera. Pozwala to na kontrolowanie cewnika i precyzyjne doprowadzenie go do miejsca zwężenia naczynia.
Po zainstalowaniu cewnika wprowadza się do niego stent. Najpierw umieszcza się w nim specjalny balonik, który jest opróżniany i stosowany do angioplastyki. Jeszcze przed rozwojem stentowania rozszerzanie zwężonych naczyń wykonywano za pomocą angioplastyki balonowej, kiedy do naczynia wprowadzano opróżniony balonik, a następnie przywracano drożność tętnicy poprzez jej nadmuchanie. Co prawda, taka operacja była skuteczna zazwyczaj przez sześć miesięcy, po czym diagnozowano restenozę, czyli ponowne zwężenie światła naczynia.
Angioplastyka wieńcowa ze stentowaniem zmniejsza ryzyko takich powikłań, ponieważ osoba może nie przeżyć powtarzających się operacji wymaganych w tym przypadku. Opróżniony balon umieszczany jest wewnątrz stentu. Po przesunięciu go do miejsca zwężenia naczynia, balon jest pompowany, a stent jest odpowiednio prostowany, który po usunięciu balonu i rurek pozostaje wewnątrz tętnicy, zapobiegając jej zwężeniu.
Podczas zabiegu pacjent może komunikować się z lekarzem, postępować zgodnie z jego instrukcjami i zgłaszać wszelkie dolegliwości. Zazwyczaj dyskomfort w klatce piersiowej pojawia się podczas zbliżania się do obszaru zwężenia, co jest normalnym wariantem. Kiedy balonik zaczyna się napompowywać, a stent jest wciskany w ściany naczynia, pacjent może odczuwać ból związany z upośledzonym przepływem krwi (taki sam atak dusznicy bolesnej). Możesz nieznacznie zmniejszyć dyskomfort, wstrzymując oddech, o co również może poprosić Cię lekarz.
Obecnie lekarze z powodzeniem wykonują stentowanie lewej i prawej tętnicy wieńcowej, a także leczenie zwężeń tandemowych i wielokrotnych. Co więcej, skuteczność takich operacji jest znacznie wyższa niż angioplastyki balonowej lub pomostowania aortalno-wieńcowego. Najmniej powikłań występuje przy stosowaniu stentów uwalniających lek.
Przeciwwskazania do zabiegu
Stentowanie naczyń wieńcowych to zabieg, który pomaga uratować życie człowieka w przypadku patologii zagrażających życiu. A ponieważ nie może być gorszych konsekwencji niż śmierć, nie ma bezwzględnych przeciwwskazań do zabiegu. Zwłaszcza jeśli stentowanie jest wskazane w przypadku zawału mięśnia sercowego. Poważne problemy mogą pojawić się tylko wtedy, gdy nie ma możliwości przeprowadzenia leczenia przeciwpłytkowego, ponieważ ryzyko zakrzepów krwi po operacji wzrasta.
Zabieg ma pewne względne przeciwwskazania, które są czynnikami ryzyka powikłań po lub w trakcie zabiegu. Jednak niektóre zaburzenia mogą być przejściowe, a po ich skutecznym leczeniu operacja staje się możliwa. Takie zaburzenia obejmują:
- stan gorączkowy, wysoka temperatura ciała,
- choroby zakaźne w fazie aktywnej,
- krwawienie z przewodu pokarmowego,
- ostra postać udaru,
- ciężki stan neuropsychiatryczny, w którym kontakt pacjenta z lekarzem jest niemożliwy,
- zatrucie glikozydami nasercowymi,
- ciężka anemia itp.
W takim przypadku zaleca się odroczenie terminu operacji, jeśli to możliwe, do czasu ustabilizowania się stanu pacjenta. Istnieje jednak inna część chorób, która może wpłynąć na wynik operacji:
- ciężka ostra i przewlekła niewydolność nerek,
- niewydolność oddechowa,
- patologie krwi, w których upośledzona jest jej krzepliwość,
- nietolerancja kontrastu stosowanego w koronografii,
- nadciśnienie tętnicze, którego nie można wyleczyć,
- poważne zaburzenia równowagi elektrolitowej,
- niewydolność serca w fazie dekompensacji,
- cukrzyca,
- obrzęk płuc,
- choroba współistniejąca, która może powodować powikłania po koronarografii,
- zapalenie wewnętrznej wyściółki serca i jego zastawek (zapalenie wsierdzia).
W takich przypadkach decyzję o przeprowadzeniu zabiegu podejmuje lekarz prowadzący, który uwzględniając możliwe powikłania, dokonuje pewnych modyfikacji procedury (np. badanie naczyń wykonuje się bez kontrastu lub zamiast jodu stosuje się inne substancje o podobnych właściwościach).
Kolejną przeszkodą w operacji jest niechęć pacjenta do dalszego leczenia, jeśli będzie to konieczne. W końcu zakładanie stentu do naczyń serca to poważna interwencja, która wymaga od chirurga wydatkowania energii, nerwów i siły, więc jeśli pacjent nie znajduje się obecnie w śmiertelnym niebezpieczeństwie i nie chce martwić się o swoją przyszłość, czy lekarz powinien się tym martwić? W końcu chirurg może jednocześnie udzielić pomocy pacjentowi, który naprawdę jej potrzebuje.
Opieka po zabiegu
Po zabiegu, który trwa zazwyczaj około 1-2 godzin, pacjent zostaje przeniesiony na oddział intensywnej terapii. Wprowadzacz pozostaje w tętnicy przez pewien czas. Przez kilka godzin po zabiegu stale monitoruje się morfologię krwi, ciśnienie krwi, pracę serca, a także miejsce wprowadzenia cewnika. Jeśli wszystko jest w porządku, usuwa się rurkę, a na miejsce nakłucia zakłada się opatrunek uciskowy. Nie są potrzebne żadne szwy, mała rana goi się zazwyczaj w ciągu kilku dni.
Pacjent może jeść i pić bezpośrednio po zabiegu. Nie wpłynie to w żaden sposób na jego stan. Koronografia podczas stentowania naczyń wieńcowych wiąże się z wprowadzeniem środka kontrastowego. Aby szybko usunąć go z organizmu, zaleca się picie wody mineralnej w objętości co najmniej 1 litra.
Aby wszczepić stent, który następnie utrzyma wystarczający prześwit naczynia, nie ma potrzeby otwierania mostka ani wykonywania dużych nacięć na ciele, które goją się przez długi czas, ograniczając aktywność fizyczną pacjenta. Niewielkie nakłucie nie nakłada takich ograniczeń, a mimo to w dniu operacji pacjent nie może zginać nogi.
Następnego dnia, po przeniesieniu pacjenta na oddział regularny, będzie mógł chodzić i sam o siebie zadbać. Jednak przez jakiś czas będzie musiał powstrzymać się od aktywnej aktywności fizycznej, która wiąże się z dużym obciążeniem nóg i naczyń krwionośnych.
Zazwyczaj po kilku dniach, jeśli pacjent czuje się normalnie, zostaje wypisany do domu. Rekonwalescencja organizmu przebiega u każdego inaczej. U niektórych wystarczy kilka dni, u innych życie poprawia się po 3-4 miesiącach. W tym okresie należy unikać przemęczenia, hipotermii lub przegrzania organizmu, stosować zrównoważoną dietę (najlepiej frakcyjną), starać się mniej martwić i unikać sytuacji stresowych.
Jeśli pacjentowi przepisano jakieś leki przed operacją, lekarz może anulować receptę, pozostawiając tylko leki zmniejszające lepkość krwi i zapobiegające tworzeniu się skrzepów. Następnie pacjent będzie musiał regularnie odwiedzać kardiologa, aby wykonać niezbędne badania: kardiogram, próbę wysiłkową, testy itp. To, jak organizm będzie się regenerował po operacji, w dużej mierze zależy od tego, czy pacjent będzie przestrzegał zaleceń lekarza.


 [
[