Ekspert medyczny artykułu
Nowe publikacje
Guzkowe zapalenie tętnic
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Rzadka patologia – zapalenie okołotętnicze guzkowe – objawia się uszkodzeniem naczyń tętniczych średniego i małego kalibru. W ścianach naczyń zachodzą procesy dezorganizacji tkanki łącznej, nacieki zapalne i zmiany sklerotyczne, w wyniku których powstają wyraźnie odgraniczone tętniaki. [ 1 ]
Inne nazwy choroby: zapalenie wielotętnicze, martwicze zapalenie tętnic, panarteritis.
Epidemiologia
Guzkowe zapalenie okołotętnicze jest układową patologią, martwiczym zapaleniem naczyń, uszkadzającym średnie i małe naczynia tętnicze typu mięśniowego. Najczęściej choroba rozprzestrzenia się na skórę, nerki, mięśnie, stawy, obwodowy układ nerwowy, przewód pokarmowy i inne narządy, rzadziej - płuca. Patologia zwykle objawia się początkowo objawami ogólnymi (gorączka, ogólne pogorszenie stanu zdrowia), następnie dołączają się objawy bardziej specyficzne.
Najczęstszymi metodami diagnozowania choroby są biopsja i arteriografia.
Najbardziej akceptowalnymi lekami w leczeniu są glikokortykoidy i leki immunosupresyjne.
Częstość występowania guzkowego zapalenia tętnic wynosi od 2 do 30 przypadków na 1 milion pacjentów.
Średni wiek chorych wynosi 45-60 lat. Mężczyźni chorują częściej (6:1). U kobiet choroba często występuje zgodnie z typem astmatycznym, z rozwojem astmy oskrzelowej i hipereozynofilii.
W około 20% przypadków rozpoznanego zapalenia okołotętniczego stwierdza się u pacjentów zapalenie wątroby (B lub C). [ 2 ], [ 3 ]
Przyczyny guzkowe zapalenie tętnic
Naukowcy nie odkryli jeszcze jasnej przyczyny rozwoju zapalenia okołotętniczego guzkowego. Jednakże zidentyfikowano następujące główne czynniki wyzwalające chorobę:
- reakcja na przyjmowanie leków;
- utrzymywanie się zakażenia wirusowego (zapalenie wątroby typu B).
Eksperci opracowali dość imponującą listę leków zaangażowanych w rozwój zapalenia okołotętniczego guzkowego. Wśród tych leków znajdują się:
- antybiotyki beta-laktamowe;
- leki makrolidowe;
- leki sulfonamidowe;
- chinolony;
- środki przeciwwirusowe;
- surowice i szczepionki;
- selektywne inhibitory wychwytu zwrotnego serotoniny (Fluoksetyna);
- leki przeciwdrgawkowe (fenytoina);
- Lewodopa i karbidopa;
- tiazydy i diuretyki pętlowe;
- Hydralazyna, Propylotiouracyl, Minocyklina, itp.
Co trzeci lub czwarty pacjent z zapaleniem okołotętniczym guzkowym miał antygen powierzchniowy wirusa zapalenia wątroby typu B (HBsAg) lub kompleksy immunologiczne z nim związane. Wykryto również inne antygeny wirusa zapalenia wątroby typu B (HBeAg) i przeciwciała przeciwko antygenowi HBcAg, które powstały podczas replikacji wirusa. Warto zauważyć, że częstość występowania zapalenia okołotętniczego guzkowego we Francji znacznie spadła w ostatnich dekadach dzięki powszechnym szczepieniom przeciwko zapaleniu wątroby typu B.
Ponadto, około jeden na dziesięciu pacjentów ma wirusa zapalenia wątroby typu C, ale szczegóły tego związku nie zostały jeszcze udowodnione przez naukowców. Inne infekcje wirusowe są również „podejrzane”: wirus niedoboru odporności ludzkiej, cytomegalowirus, wirus różyczki i Epsteina-Barr, wirus limfotropowy T typu I, parwowirus B-19 itp.
Istnieją wszelkie przesłanki ku temu, aby sądzić, że szczepienie przeciwko wirusowemu zapaleniu wątroby typu B i grypie może mieć związek z rozwojem guzkowego zapalenia tętnic.
Podejrzewa się również, że dodatkowym czynnikiem są predyspozycje genetyczne, które również wymagają dowodów i dalszych badań. [ 4 ]
Czynniki ryzyka
Guzkowe zapalenie tętnic jest chorobą słabo poznaną, ale specjaliści uważają ją już za polietiologiczną, ponieważ w jej rozwoju może brać udział wiele przyczyn i czynników. Często stwierdza się związek z zakażeniami ogniskowymi: paciorkowcowymi, gronkowcowymi, mykobakteryjnymi, grzybiczymi, wirusowymi itp. Istotną rolę odgrywa nadwrażliwość człowieka na niektóre leki - na przykład na antybiotyki i sulfonamidy. Jednak w wielu przypadkach, nawet przy starannej diagnostyce, nie można zidentyfikować czynnika etiologicznego.
Oto czynniki ryzyka, o których wiedzą dziś lekarze:
- kategoria wiekowa powyżej 45 lat oraz dzieci od 0 do 7 lat (czynnik genetyczny);
- nagłe zmiany temperatury, hipotermia;
- nadmierna ekspozycja na promieniowanie ultrafioletowe, nadmierne opalanie;
- nadmierny stres fizyczny i psychiczny;
- jakiekolwiek szkodliwe skutki, w tym obrażenia lub interwencje chirurgiczne;
- zapalenie wątroby i inne choroby wątroby;
- zaburzenia metaboliczne, cukrzyca;
- nadciśnienie;
- wprowadzenie szczepionek i utrzymywanie się HbsAg w surowicy krwi.
Patogeneza
Patogeneza występowania guzkowego zapalenia tętnic polega na powstawaniu hiperalergicznej odpowiedzi organizmu na wpływ czynników etiologicznych, na rozwoju reakcji autoimmunologicznej typu antygen-przeciwciało (w szczególności przeciwko ścianom naczyń krwionośnych), na tworzeniu kompleksów immunologicznych.
Ponieważ komórki śródbłonka są wyposażone w receptory dla fragmentu Fc IgG z pierwszą frakcją dopełniacza Clq, mechanizmy interakcji między kompleksami immunologicznymi a ścianami naczyń są ułatwione. Obserwuje się odkładanie kompleksów immunologicznych w ścianach naczyń, co pociąga za sobą rozwój procesu zapalnego o podłożu immunologicznym.
Utworzone kompleksy immunologiczne stymulują dopełniacz, co prowadzi do uszkodzenia ścian i powstania składników chemotaktycznych, które przyciągają neutrofile do uszkodzonego obszaru. [ 5 ]
Neutrofile pełnią funkcję fagocytarną w stosunku do kompleksów immunologicznych, ale jednocześnie uwalniane są lizosomalne enzymy proteolityczne, które uszkadzają ściany naczyń krwionośnych. Ponadto neutrofile „przyklejają się” do śródbłonka i w obecności dopełniacza uwalniają aktywne rodniki tlenowe, które wywołują uszkodzenia naczyń. Jednocześnie zwiększa się uwalnianie przez śródbłonek czynników sprzyjających zwiększonemu krzepnięciu krwi i tworzeniu się zakrzepów w dotkniętych naczyniach.
Objawy guzkowe zapalenie tętnic
Zapalenie okołotętnicze o charakterze guzkowym objawia się ogólnymi, niespecyficznymi objawami: u człowieka utrzymuje się stale podwyższona temperatura, następuje stopniowy spadek masy ciała, odczuwa on bóle mięśni i stawów.
Wzrost temperatury w postaci uporczywej gorączki jest typowy dla 98-100% przypadków: krzywa temperatury ma charakter nieregularny, nie ma odpowiedzi na antybiotykoterapię, ale skuteczna jest terapia kortykosteroidowa. Temperatura może następnie normalizować się na tle rozwoju patologii wielonarządowej.
Wychudzenie pacjentów jest patognomoniczne. U niektórych pacjentów waga spada o 35-40 kg w ciągu kilku miesięcy. Stopień wychudzenia przekracza stopień onkopatologii.
Ból mięśni i stawów jest szczególnie charakterystyczny dla początkowego stadium zapalenia okołotętniczego. Ból najczęściej dotyczy dużych stawów i mięśni łydek. [ 6 ]
Patologie wielonarządowe dzielimy na kilka typów, które determinują objawy choroby:
- Gdy naczynia nerkowe są dotknięte (a zdarza się to u większości pacjentów), następuje wzrost ciśnienia krwi. Nadciśnienie jest uporczywe, stabilne, powodując poważny stopień retinopatii. Możliwa jest utrata funkcji wzrokowej. Analiza moczu ujawnia białkomocz (do 3 g/dzień), mikro- lub makrohematurię. W niektórych przypadkach naczynie rozszerzone przez tętniaka pęka, tworząc krwotok okołonerkowy. Niewydolność nerek rozwija się w ciągu pierwszych trzech lat choroby.
- Gdy naczynia zlokalizowane w jamie brzusznej są uszkodzone, objawy pojawiają się już na wczesnym etapie guzkowego zapalenia tętnic. Głównymi objawami są rozlane bóle brzucha, uporczywe i postępujące. Obserwuje się zaburzenia dyspeptyczne: biegunkę z krwią do dziesięciu razy dziennie, utratę masy ciała, napady nudności i wymiotów. Jeśli dojdzie do perforacji wrzodziejącej, rozwijają się objawy ostrego zapalenia otrzewnej. Istnieje ryzyko wystąpienia krwawienia z przewodu pokarmowego.
- Ból serca nie jest typowy, gdy naczynia wieńcowe są dotknięte. Występują zawały serca, przeważnie o niewielkim ognisku. Zjawiska kardiosklerozy szybko się nasilają, co pociąga za sobą pojawienie się arytmii i objawów niewydolności serca.
- W przypadku zaatakowania układu oddechowego stwierdza się skurcze oskrzeli, hipereozynofilię i nacieki eozynofilowe w płucach. Charakterystyczne jest powstawanie zapalenia naczyniowego płuc: chorobie towarzyszy kaszel, skąpe wydzielanie plwociny, rzadziej krwioplucie, nasilające się objawy niedostatecznej funkcji oddechowej. Na zdjęciu rentgenowskim widoczny jest silnie wzmocniony obraz naczyniowy typu zastoinowego płuca, naciek tkanki płucnej (głównie w okolicy korzeniowej).
- Gdy zaangażowany jest obwodowy układ nerwowy, obserwuje się asymetryczne zapalenie wielonerwowe i jednonerwowe. Pacjent cierpi na silny ból, drętwienie, a czasami osłabienie mięśni. Najczęściej dotknięte są nogi, rzadziej ramiona. U niektórych pacjentów rozwija się zapalenie wielonerwowe, niedowład stóp i dłoni. Często występują osobliwe guzki wzdłuż pni naczyniowych, owrzodzenia i ogniska martwicze na skórze. Możliwa jest martwica tkanek miękkich i rozwój powikłań gangrenowych.
Pierwsze znaki
Początkowy obraz kliniczny zapalenia okołotętniczego objawia się gorączką, uczuciem skrajnego zmęczenia, wzmożonym poceniem nocnym, utratą apetytu i wychudzeniem, osłabieniem mięśni (szczególnie odczuwalnym w kończynach). U wielu pacjentów występuje ból mięśni, któremu towarzyszy ogniskowe niedokrwienne zapalenie mięśni i ból stawów. Dotknięte chorobą mięśnie tracą siłę, a w stawach mogą rozwijać się procesy zapalne. [ 7 ]
Nasilenie pierwszych objawów jest różne i zależy w dużej mierze od tego, który narząd lub układ narządów jest dotknięty chorobą:
- uszkodzenie obwodowego układu nerwowego objawia się zaburzeniami ruchowymi i czuciowymi nerwów łokciowego, pośrodkowego i strzałkowego; możliwy jest także rozwój dystalnej symetrycznej polineuropatii;
- ośrodkowy układ nerwowy reaguje na patologię bólami głowy; udary (niedokrwienne i krwotoczne) zdarzają się rzadziej na tle nadciśnienia tętniczego;
- uszkodzenie nerek objawia się nadciśnieniem tętniczym, zmniejszeniem dobowej ilości moczu, mocznicą, ogólnymi zmianami osadu moczu, pojawieniem się krwi i białka w moczu przy braku wałeczków komórkowych, bólem dolnej części pleców, a w cięższych przypadkach objawami niewydolności nerek;
- ze strony przewodu pokarmowego występują bóle wątroby i brzucha, nudności, wymioty, biegunka, objawy złego wchłaniania, perforacja jelit i zapalenie otrzewnej;
- mogą nie być żadnych patologicznych objawów ze strony serca lub mogą pojawić się objawy niewydolności serca;
- na skórze występuje siateczkowata sinica, zaczerwienione, bolesne guzki, wysypka w postaci pęcherzyków lub pęcherzyków, obszary martwicy i zmiany wrzodziejące;
- Zapalenie jąder atakuje narządy płciowe, jądra stają się bolesne.
Uszkodzenie nerek w guzkowym zapaleniu tętnic
U ponad 60% pacjentów z zapaleniem okołotętniczym guzkowym nerki są dotknięte chorobą. U ponad 40% pacjentów uszkodzeniem jest niewydolność nerek.
Prawdopodobieństwo wystąpienia zaburzeń czynności nerek zależy od płci i wieku pacjentów, obecności patologii mięśni szkieletowych, układu zastawkowego serca i obwodowego układu nerwowego, rodzaju zaawansowania i fazy choroby, obecności antygenu wirusowego zapalenia wątroby oraz wartości parametrów sercowo-naczyniowych.
Szybkość rozwoju nefropatii jest bezpośrednio uzależniona od stężenia białka C-reaktywnego i czynnika reumatoidalnego we krwi.
Zaburzenia nerek w zapaleniu okołotętniczym są spowodowane zwężeniem i pojawieniem się mikroaneurysmów naczyń nerkowych. Stopień zmian patologicznych jest związany z ciężkością zaburzeń układu nerwowego. Należy zrozumieć, że uszkodzenie nerek drastycznie zmniejsza szanse przeżycia pacjenta. Jednak kwestia wpływu niektórych dysfunkcji nerek na przebieg zapalenia okołotętniczego nie została wystarczająco zbadana.
Proces zapalny zwykle rozprzestrzenia się na naczynia tętnicze międzypłatowe, a rzadziej na tętniczki. Przypuszczalnie kłębuszkowe zapalenie nerek nie jest typowe dla guzkowego zapalenia okołotętniczego i jest obserwowane głównie na tle mikroskopowego zapalenia naczyń.
Gwałtowne pogorszenie niewydolności nerek jest spowodowane wielokrotnymi zawałami nerek. [ 8 ]
Niewydolność serca
Obraz uszkodzenia układu sercowo-naczyniowego obserwuje się w co drugim przypadku na dziesięć. Patologia objawia się zmianami przerostowymi w lewej komorze, zwiększoną częstością akcji serca i arytmią. Zapalenie naczyń wieńcowych w zapaleniu okołotętniczym guzkowym może wywołać pojawienie się dusznicy bolesnej i rozwój zawału mięśnia sercowego.
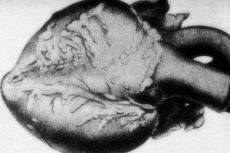
W preparatach makroskopowych stwierdza się w ponad 10% przypadków guzkowe zgrubienia typu różańca, o średnicy od kilku milimetrów do kilku centymetrów (do 5,5 cm w przypadku uszkodzenia dużych pni naczyniowych). Przekrój wykazuje tętniaka, często z wypełnieniem zakrzepowym. Histologia odgrywa ostateczną rolę diagnostyczną. Typową cechą guzkowego zapalenia tętnic jest polimorficzne uszkodzenie naczyń. Zauważa się połączenie różnych typów dezorganizacji tkanki łącznej: [ 9 ]
- obrzęk śluzowy, zmiany włóknikowe z następową stwardnieniem;
- zwężenie światła naczyń krwionośnych (aż do ich zarośnięcia), powstawanie zakrzepów, tętniaków, a w cięższych przypadkach – pękanie naczyń krwionośnych.
Zmiany naczyniowe stają się mechanizmem wyzwalającym w rozwoju martwicy, procesów zanikowych i sklerotycznych, krwotoków. U niektórych pacjentów występuje zapalenie żył.
W sercu stwierdza się zanik warstwy tłuszczu nasierdziowego, brunatną dystrofię mięśnia sercowego, a w nadciśnieniu przerost lewej komory. W zmianach wieńcowych rozwija się ogniskowa martwica mięśnia sercowego, dystrofia i zanik włókien mięśniowych. Zawały mięśnia sercowego są stosunkowo rzadkie, głównie ze względu na powstawanie przepływu krwi obocznego. Zakrzepowe zapalenie naczyń stwierdza się w pniach tętnic wieńcowych. [ 10 ]
Objawy skórne guzkowego zapalenia tętnic
Objawy skórne choroby obserwuje się u co drugiego pacjenta z guzkowym zapaleniem tętnic. Często pojawienie się wysypki jest pierwszym lub jednym z pierwszych objawów zaburzenia. Typowe są następujące objawy:
- wysypka pęcherzykowa i pęcherzowa;
- plamica naczyniowa grudkowo-petechowa;
- czasami – pojawienie się podskórnych elementów guzkowych.
Ogólnie rzecz biorąc, objawy skórne zapalenia okołotętniczego są niejednorodne i zróżnicowane. Typowe objawy mogą obejmować:
- wysypka ma charakter zapalny;
- wysypka jest symetryczna;
- występuje tendencja do obrzęków, zmian martwiczych i krwotoków;
- w początkowej fazie wysypka zlokalizowana jest w okolicy kończyn dolnych;
- zauważono polimorfizm ewolucyjny;
- można doszukiwać się związku z istniejącymi już zakażeniami, przyjmowaniem leków, zmianami temperatury, procesami alergicznymi, patologiami autoimmunologicznymi i zaburzeniami krążenia żylnego.
Zmiany skórne mają bardzo różny charakter: od plam, guzków i plamicy po martwicę, owrzodzenia i nadżerki.
Guzkowe zapalenie tętnic u dzieci
Młodzieńcze zapalenie tętnic jest postacią guzkowego zapalenia tętnic, które występuje głównie u pacjentów pediatrycznych. Ta odmiana choroby charakteryzuje się komponentą hiperergiczną, uszkodzone są głównie naczynia obwodowe, istnieje znaczne ryzyko rozwoju powikłań zakrzepowo-angiologicznych w postaci martwicy tkanek suchych, procesów gangrenowych. Zaburzenia trzewne są stosunkowo słabe i nie wpływają na wynik patologii, ale istnieje tendencja do przedłużonego przebiegu z okresowymi nawrotami.
Klasyczna postać młodzieńczego zapalenia tętnic ma ciężki przebieg: obserwuje się uszkodzenie nerek, nadciśnienie tętnicze, niedokrwienie jamy brzusznej, kryzysy naczyniowe mózgu, zapalenie naczyń wieńcowych, zapalenie naczyń płucnych i liczne zapalenia mononerwów.
Wśród przyczyn choroby rozpatrywane są głównie czynniki alergiczne i zakaźne. Klasyczna postać guzkowego zapalenia okołotętniczego jest związana z zakażeniem wirusowym zapaleniem wątroby typu B. Często początek choroby odnotowuje się wraz z ostrymi wirusowymi zakażeniami dróg oddechowych, zapaleniem ucha i migdałków, nieco rzadziej - z wprowadzeniem szczepionek lub farmakoterapii. Nie wyklucza się również predyspozycji genetycznych: często u bezpośrednich krewnych chorego dziecka stwierdza się patologie reumatologiczne, alergiczne lub naczyniowe.
Częstość występowania guzkowego zapalenia tętnic u dzieci nie jest znana: chorobę tę rozpoznaje się bardzo rzadko.
Patogeneza jest często powodowana przez procesy kompleksów immunologicznych ze zwiększoną aktywnością dopełniacza i gromadzeniem się leukocytów w obszarze fiksacji kompleksów immunologicznych. Reakcja zapalna występuje w ścianach pni tętniczych małego i średniego kalibru. W wyniku tego rozwija się proliferacyjno-destrukcyjne zapalenie naczyń, łożysko naczyniowe ulega deformacji, dochodzi do zahamowania krążenia krwi, zaburzenia właściwości reologicznych i krzepnięcia krwi, obserwuje się zakrzepicę i niedokrwienie tkanek. Stopniowo rozwija się włóknienie przyścienne, tworzą się tętniaki o średnicy do 10 mm.
Gradacja
Guzkowe zapalenie tętnic może występować w postaci ostrej, podostrej i przewlekłej nawracającej.
- Ostra faza charakteryzuje się krótkim okresem początkowym, z intensywnym uogólnieniem uszkodzeń naczyniowych. Przebieg choroby jest ciężki od momentu wystąpienia. Pacjent ma wysoką temperaturę typu gorączki nawracającej, obfite pocenie się, silne bóle stawów, bóle mięśni, bóle brzucha. Gdy zaatakowane jest krążenie obwodowe, dochodzi do szybkiego tworzenia się szerokich ognisk martwicy skóry i rozwija się dystalny proces gangrenowy. Gdy zaatakowane są narządy wewnętrzne, obserwuje się intensywne kryzysy naczyniowo-mózgowe, zawał mięśnia sercowego, zapalenie wielonerwowe, martwicę jelit. Ostry okres można obserwować przez 2-3 miesiące lub dłużej, do jednego roku.
- Faza podostra rozpoczyna się stopniowo, głównie u pacjentów z dominującą lokalizacją procesu patologicznego w obszarze narządów wewnętrznych. Przez kilka miesięcy pacjenci mają temperaturę podgorączkową lub okresowo wzrasta do wysokich wartości. Obserwuje się postępujące wychudzenie, bóle stawów i głowy. Następnie obserwuje się ostry rozwój kryzysu naczyniowo-mózgowego lub zespołu brzusznego lub zapalenia wielonerwowego. Patologia pozostaje aktywna do trzech lat.
- Przewlekły etap można zaobserwować zarówno w ostrych, jak i podostrych procesach chorobowych. Pacjenci zaczynają doświadczać naprzemiennych okresów zaostrzeń i zaniku objawów. W ciągu pierwszych kilku lat nawroty są obserwowane co pół roku, następnie remisje mogą się wydłużać.
Ostry przebieg guzkowego zapalenia okołotętniczego
Ostra faza zapalenia okołotętniczego jest zwykle ciężka, ponieważ dotknięte są pewne ważne narządy. Oprócz objawów klinicznych, na ocenę aktywności choroby wpływają również zmiany laboratoryjne, chociaż nie są one wystarczająco specyficzne. Można zaobserwować zwiększone OB, eozynofilię, leukocytozę, zwiększone gamma-globuliny i liczbę CIC oraz obniżone poziomy dopełniacza.
Guzkowe zapalenie okołotętnicze charakteryzuje się albo piorunującym przebiegiem, albo okresowymi fazami ostrymi na tle stałego postępu patologii. Śmiertelny wynik może nastąpić niemal w każdej chwili wraz z rozwojem niewydolności nerek lub układu krążenia, uszkodzeniem przewodu pokarmowego (perforacja jelita jest szczególnie zagrażająca życiu). Zaburzenia nerek, serca i ośrodkowego układu nerwowego są często zaostrzane przez utrzymujące się nadciśnienie tętnicze, co prowadzi do poważnych późnych powikłań, które mogą również spowodować śmierć pacjenta. W przypadku braku leczenia pięcioletni wskaźnik przeżycia szacuje się na około 13%. [ 11 ]
Komplikacje i konsekwencje
Ciężki stan chorych i prawdopodobieństwo wystąpienia powikłań spowodowane są utrzymującym się wzrostem ciśnienia tętniczego, sięgającym 220/110-240/170 mm Hg.
Aktywny etap choroby często kończy się zaburzeniami krążenia mózgowego. Postęp patologii prowadzi do tego, że nadciśnienie staje się złośliwe, występuje obrzęk mózgu, a u niektórych pacjentów rozwija się przewlekła niewydolność nerek, krwotok mózgowy i pęknięcie nerki.
Często rozwija się zespół nerkowy, dochodzi do niedokrwienia aparatu przykłębuszkowego nerek i zaburzenia mechanizmu działania układu renina-angiotensyna-aldosteron.
Ze strony przewodu pokarmowego obserwuje się miejscowe i rozlane owrzodzenia, ogniska martwicy jelit i gangreny oraz zapalenie wyrostka robaczkowego. U pacjentów występuje zespół silnego bólu brzucha, może rozwinąć się krwawienie jelitowe, pojawiają się objawy podrażnienia otrzewnej. Wewnątrzjelitowe zaburzenia zapalne nie mają histologicznych objawów wrzodziejącego zapalenia jelita grubego. Mogą wystąpić krwawienia wewnętrzne, zapalenie trzustki z martwicą trzustki oraz zawał śledziony i wątroby.
Uszkodzenie układu nerwowego może być powikłane rozwojem kryzysu naczyniowego mózgu, który objawia się nagle, bólem głowy i wymiotami. Następnie pacjent traci przytomność, obserwuje się drgawki kloniczne i toniczne, nagłe nadciśnienie. Po ataku często pojawiają się zmiany w mózgu, którym towarzyszy paraliż wzroku, podwójne widzenie, oczopląs, asymetria twarzy i upośledzenie wzroku.
Ogólnie rzecz biorąc, zapalenie okołotętnicze jest patologią zagrażającą życiu i wymaga jak najwcześniejszej diagnozy i agresywnego, stałego leczenia. Tylko w takich warunkach można osiągnąć stabilną remisję i uniknąć rozwoju poważnych, niebezpiecznych konsekwencji.
Wynik guzkowego zapalenia okołotętniczego
Ponad 70% pacjentów z guzkowym zapaleniem tętnic doświadcza podwyższonego ciśnienia krwi i objawów narastającej niewydolności nerek w ciągu pierwszych 60 dni od wystąpienia choroby. Możliwe jest uszkodzenie układu nerwowego, przy zachowaniu wrażliwości, ale ograniczonej aktywności ruchowej.
Naczynia brzuszne mogą ulec zapaleniu, powodując silny ból brzucha. Do niebezpiecznych powikłań często należą wrzody żołądka i jelit, martwica pęcherzyka żółciowego, perforacja i zapalenie otrzewnej.
Naczynia wieńcowe są dotknięte rzadziej, ale taki wynik jest również możliwy: u pacjentów rozwija się zawał mięśnia sercowego. Gdy naczynia mózgowe są uszkodzone, dochodzi do udarów.
Bez leczenia prawie wszyscy pacjenci umierają w ciągu pierwszych kilku lat od wystąpienia patologii. Najczęstsze problemy prowadzące do śmierci to: rozległe zapalenie tętnic, procesy zakaźne, zawał serca, udar.
Diagnostyka guzkowe zapalenie tętnic
Działania diagnostyczne rozpoczynają się od zebrania skarg od pacjenta. Szczególną uwagę zwraca się na obecność wysypek, powstawanie ognisk martwiczych i wrzodziejących zmian skórnych, ból w okolicy wysypki, w stawach, ciele, kończynach, mięśniach, a także ogólne osłabienie.
Obowiązkowe jest zewnętrzne badanie skóry i stawów, ocenia się lokalizację wysypki i bolesne obszary. Zmiany są dokładnie palpowane.
Aby ocenić stopień aktywności choroby wykonuje się następujące badania laboratoryjne:
- ogólne kliniczne badanie krwi;
- ogólne terapeutyczne badanie biochemiczne krwi;
- ocena poziomu immunoglobulin w surowicy krwi;
- badanie poziomu dopełniacza i jego frakcji we krwi;
- ocena zawartości stężenia białka C-reaktywnego w osoczu krwi;
- oznaczenie czynnika reumatoidalnego;
- Badanie ogólne moczu.
W zapaleniu okołotętniczym guzkowym w moczu stwierdza się krwiomocz, walcowatość i białkomocz. Analiza krwi ujawnia leukocytozę neutrofilową, niedokrwistość, trombocytozę. Obraz biochemiczny przedstawia wzrost frakcji γ i α2-globulin, fibryny, kwasów sialowych, seromukoidu, białka C-reaktywnego.
W celu wyjaśnienia rozpoznania wykonuje się diagnostykę instrumentalną. W szczególności wykonuje się biopsję skórno-mięśniową: w biomateriale pobranym z goleni lub przedniej ściany brzucha wykrywa się nacieki zapalne i strefy martwicze w ścianach naczyń.
Zapaleniu okołotętniczemu o charakterze guzkowym często towarzyszą tętniakowate zmiany naczyniowe, widoczne podczas badania dna oka.
Dopplerografia ultrasonograficzna naczyń nerkowych pomaga określić ich zwężenie. Przeglądowe prześwietlenie klatki piersiowej uwidacznia wzrost wzorca płucnego i zaburzenie jego konfiguracji. Elektrokardiogram i badanie ultrasonograficzne serca pomagają zidentyfikować kardiopatie.
Mikroskopijny okaz, który może być użyty do badania, to tętnica krezkowa w stadium wysiękowym lub proliferacyjnym zapalenia tętnic, tkanka podskórna, nerw łydkowy i mięśnie. Próbki pobrane z wątroby i nerek mogą dać fałszywie ujemny wynik spowodowany błędem w doborze. Ponadto taka biopsja może spowodować krwawienie z niezdiagnozowanych mikroaneurysmów.
Makroskopowy okaz w postaci wyciętej patologicznie zmienionej tkanki utrwala się w roztworze etanolu, chlorheksydyny i formaliny w celu dalszego badania histologicznego.
Biopsja tkanki nieobjętej patologią jest niewłaściwa, ponieważ guzkowe zapalenie tętnic ma charakter ogniskowy. Dlatego do biopsji pobiera się tkankę, której uszkodzenie potwierdza się badaniem klinicznym.
Jeśli obraz kliniczny jest minimalny lub nieobecny, elektromiografia i badanie przewodnictwa nerwowego mogą zidentyfikować obszar proponowanej biopsji. W przypadku zmian skórnych preferowane jest usunięcie biomateriału z głębokich warstw lub tłuszczu podskórnego, z wyłączeniem warstw powierzchniowych (pokazują błędne wskaźniki). Biopsja jąder jest również często nieodpowiednia.
Kryteria diagnostyczne
Rozpoznanie zapalenia okołotętniczego guzkowego ustala się na podstawie danych z wywiadu, charakterystycznych objawów i wyników badań laboratoryjnych. Warto zauważyć, że zmiany parametrów laboratoryjnych są niespecyficzne, ponieważ odzwierciedlają głównie stadium aktywności patologii. Biorąc to pod uwagę, specjaliści wyróżniają następujące kryteria diagnostyczne choroby:
- Ból mięśni (szczególnie kończyn dolnych), ogólne osłabienie. Rozlane bóle mięśni, nieobejmujące odcinka lędźwiowego i ramion.
- Zespół bólowy jąder, który nie jest związany z procesami zakaźnymi ani urazami.
- Nierównomierna sinica skóry kończyn i tułowia, podobna do sinicy siateczkowatej.
- Utrata masy ciała większa niż 4 kg, nie związana ze stosowaniem diety ani innych zmian w odżywianiu.
- Polineuropatia lub mononerwianie ze wszystkimi objawami neurologicznymi.
- Wzrost ciśnienia rozkurczowego powyżej 90 mm Hg.
- Zwiększone stężenie mocznika we krwi (ponad 14,4 mmol/litr – 40 mg%) i kreatyniny (ponad 133 μmol/litr – 1,5 mg%), co nie jest związane z odwodnieniem ani niedrożnością dróg moczowych.
- Obecność HBsAg lub odpowiadających mu przeciwciał we krwi (wirusowe zapalenie wątroby typu B).
- Zmiany naczyniowe w arteriogramie w postaci tętniaków i niedrożności naczyń tętniczych trzewnych, niezwiązane ze zmianami miażdżycowymi, procesami dysplastycznymi włóknisto-mięśniowymi i innymi patologiami niezapalnymi.
- Wykrywanie nacieków komórek granulocytarnych i jednojądrowych w ścianach naczyń podczas diagnostyki morfologicznej biomateriału pobranego z małych i średnich naczyń tętniczych.
Potwierdzenie spełnienia co najmniej trzech kryteriów pozwala na rozpoznanie guzkowego zapalenia tętnic.
Klasyfikacja
Nie ma powszechnie akceptowanej klasyfikacji zapalenia okołotętniczego. Specjaliści zazwyczaj systematyzują chorobę według objawów etiologicznych i patogenetycznych, cech histologicznych, ciężkości przebiegu, obrazu klinicznego. Zdecydowana większość praktykujących lekarzy stosuje klasyfikację morfologiczną opartą na zmianach klinicznych w tkankach, głębokości lokalizacji i kalibrze uszkodzonych naczyń.
Wyróżnia się następujące typy kliniczne choroby:
- Klasyczny wariant (nerkowo-trzewny, nerkowo-wielineurytyczny) charakteryzuje się uszkodzeniem nerek, ośrodkowego układu nerwowego, obwodowego układu nerwowego, serca i przewodu pokarmowego.
- Wariant jednonarządowo-guzkowy jest łagodnym typem patologii, objawiającym się wisceropatiami.
- Wariant skórno-zakrzepowy jest postacią postępującą powoli, której towarzyszy wzrost ciśnienia krwi, rozwój zapalenia nerwów oraz zaburzenie przepływu krwi obwodowej spowodowane pojawieniem się tworów guzkowych wzdłuż światła naczyń.
- Odmiana płucna (astmatyczna) – objawia się zmianami w płucach, astmą oskrzelową.
Według międzynarodowej klasyfikacji ICD-10 zapalenie naczyniowe o charakterze guzkowym mieści się w klasie M30 i charakteryzuje się następującym podziałem:
- M30.1 – typ alergiczny z uszkodzeniem płuc.
- M30.2 – typ młodociany.
- M30.3 – zmiany w tkankach śluzowych i nerkach (zespół Kawasakiego).
- M30.8 – inne schorzenia.
Ze względu na charakter przebiegu zapalenia okołotętniczego o charakterze guzkowym wyróżnia się następujące postacie patologii:
- Postać piorunująca to proces złośliwy, w którym zaatakowane zostają nerki, występuje zakrzepica naczyń jelitowych i martwica pętli jelitowych. Rokowanie jest szczególnie negatywne, pacjent umiera w ciągu roku od wystąpienia choroby.
- Postać szybka nie postępuje bardzo szybko, ale poza tym ma wiele wspólnego z postacią piorunującą. Przeżywalność jest słaba, a pacjenci często umierają z powodu nagłego pęknięcia tętnicy nerkowej.
- Postać nawrotowa charakteryzuje się zawieszeniem procesu chorobowego w wyniku leczenia. Jednak wzrost patologii wznawia się, gdy dawkowanie leków zostanie zmniejszone lub pod wpływem innych czynników prowokujących - na przykład na tle rozwoju procesu infekcyjnego i zapalnego.
- Powolna forma jest najczęściej tromboangityczna. Rozprzestrzenia się na nerwy obwodowe i sieć naczyniową. Choroba może stopniowo zwiększać swoją intensywność w okresie dziesięciu lat lub nawet dłużej, pod warunkiem braku poważnych powikłań. Pacjent staje się niepełnosprawny i wymaga stałego, nieprzerwanego leczenia.
- Łagodna forma jest uważana za najłagodniejszą odmianę zapalenia okołotętniczego guzkowego. Choroba występuje w izolacji, główne objawy występują tylko na skórze, odnotowuje się długie okresy remisji. Wskaźnik przeżycia pacjentów jest stosunkowo wysoki - pod warunkiem kompetentnej i regularnej terapii.
Wytyczne kliniczne
Rozpoznanie zapalenia okołotętniczego powinno opierać się na odpowiednich objawach klinicznych i laboratoryjnych danych diagnostycznych. Pozytywne wyniki biopsji mają ogromne znaczenie dla potwierdzenia choroby. Konieczne jest jak najwcześniejsze rozpoznanie: należy rozpocząć agresywną terapię ratunkową, zanim patologia rozprzestrzeni się na ważne narządy.
Objawy kliniczne zapalenia okołotętniczego guzkowego charakteryzują się wyraźnym polimorfizmem. Objawy choroby z obecnością i bez obecności HBV są podobne. Najbardziej ostry rozwój jest typowy dla patologii genezy leku.
U pacjentów z podejrzeniem guzkowego zapalenia okołotętniczego zaleca się wykonanie badania histologicznego, które ujawnia typowy obraz ogniskowego martwiczego zapalenia tętnic z mieszanym naciekiem komórkowym w ścianie naczynia. Za najbardziej pouczającą uznaje się biopsję mięśni szkieletowych. Podczas biopsji narządów wewnętrznych ryzyko krwawienia wewnętrznego znacznie wzrasta.
Aby ustalić taktykę leczenia, pacjentów z guzkowym zapaleniem tętnic należy podzielić według stopnia zaawansowania patologii, a także zidentyfikować typ oporny choroby, który nie charakteryzuje się odwrotnym rozwojem objawowym, a nawet wzrostem aktywności klinicznej w odpowiedzi na półtoramiesięczną klasyczną terapię patogenetyczną.
Diagnostyka różnicowa
Zapalenie okołotętnicze o charakterze guzkowym należy przede wszystkim odróżnić od innych znanych patologii układowych dotyczących tkanki łącznej.
- Mikroskopowe zapalenie tętnic jest formą martwiczego zapalenia naczyń, które atakuje naczynia włosowate, a także żyłki i tętniczki, z powstawaniem przeciwciał przeciwneutrofilowych. Choroba charakteryzuje się pojawieniem się kłębuszkowego zapalenia nerek, późniejszym stopniowym wzrostem ciśnienia krwi, szybko postępującą niewydolnością nerek, rozwojem martwiczego zapalenia pęcherzyków płucnych i krwotoku płucnego.
- Ziarniniakowi Wegenera towarzyszą zmiany niszczące tkanki. Na błonie śluzowej jamy nosowej pojawiają się owrzodzenia, przegroda nosowa ulega perforacji, a tkanka płucna rozpada się. Często wykrywane są przeciwciała antyneutrofilowe.
- Reumatoidalne zapalenie naczyń charakteryzuje się pojawieniem się troficznych wrzodziejących zmian na nogach, rozwojem polineuropatii. Podczas diagnozy koniecznie ocenia się stopień zespołu stawowego (obecność nadżerkowego zapalenia wielostawowego z naruszeniem konfiguracji stawów) i wykrywa się czynnik reumatoidalny.
Ponadto na tle zatorowości septycznej, mięśniaka lewego przedsionka, pojawiają się objawy skórne podobne do guzkowego zapalenia okołotętniczego. Ważne jest wykluczenie stanów septycznych jeszcze przed zastosowaniem leków immunosupresyjnych w leczeniu guzkowego zapalenia okołotętniczego.
U pacjentów z chorobą Lyme (inna nazwa to borelioza) stwierdza się połączenie objawów, takich jak polineuropatia, gorączka, zapalenie wielostawowe. Aby wykluczyć chorobę, konieczne jest prześledzenie wywiadu epidemiologicznego. Momentami, które pozwalają podejrzewać boreliozę, są:
- ukąszenia kleszczy;
- odwiedzanie naturalnych stref ogniskowych w okresach szczególnej aktywności kleszczy (późna wiosna – wczesna jesień).
Aby postawić diagnozę, wykonuje się badanie krwi w celu wykrycia obecności przeciwciał przeciwko Borrelia.
Z kim się skontaktować?
Leczenie guzkowe zapalenie tętnic
Leczenie powinno być rozpoczęte jak najwcześniej i długotrwałe, a indywidualny schemat terapii ustalany jest w zależności od nasilenia objawów klinicznych i stopnia zaawansowania zapalenia okołotętniczego.
W okresie ostrym konieczny jest odpoczynek w łóżku, co jest szczególnie istotne, jeżeli ogniska patologiczne zapalenia okołotętniczego zlokalizowane są na kończynach dolnych.
Podejście do leczenia jest zawsze kompleksowe, z zalecanym dodatkiem cyklofosfamidu (doustnie 2 mg/kg na dobę), który pomaga przyspieszyć początek remisji i zmniejszyć częstotliwość zaostrzeń. Aby uniknąć powikłań infekcyjnych, cyklofosfamid stosuje się tylko wtedy, gdy prednizolon jest nieskuteczny.
Ogólnie rzecz biorąc, leczenie jest często nieskuteczne. Intensywność obrazu klinicznego można zmniejszyć poprzez wczesne podanie prednizolonu w ilości co najmniej 60 mg/dobę doustnie. U pacjentów pediatrycznych właściwe jest przepisanie normalnej immunoglobuliny do podawania dożylnego.
Jakość leczenia ocenia się w oparciu o pozytywną dynamikę przebiegu klinicznego, stabilizację wyników badań laboratoryjnych i immunologicznych oraz zmniejszenie aktywności reakcji zapalnej.
Zaleca się korektę lub radykalną eliminację współistniejących patologii, które mogą negatywnie wpływać na przebieg guzkowego zapalenia tętnic. Do takich patologii zalicza się ogniska przewlekłego stanu zapalnego, cukrzycę, mięśniaki macicy, przewlekłą niewydolność żylną itp.
Leczenie zewnętrzne nadżerek i owrzodzeń obejmuje stosowanie 1-2% roztworów barwników anilinowych, preparatów maści epitelializacji (Solcoseryl), maści hormonalnych, środków enzymatycznych (Iruskol, Himopsin) i aplikatora Dimexide. Suche ciepło jest stosowane w przypadku węzłów.
Leki
Leki skuteczne w leczeniu guzkowego zapalenia tętnic:
- Glikokortykoidy: Prednizolon 1 mg/kg dwa razy dziennie doustnie przez 2 miesiące, z dalszym zmniejszeniem dawki do 5-10 mg/dzień rano (co drugi dzień) aż do ustąpienia objawów klinicznych. Możliwe działania niepożądane: zaostrzenie lub rozwój wrzodów żołądka i dwunastnicy, osłabienie odporności, obrzęki, osteoporoza, upośledzone wydzielanie hormonów płciowych, zaćma, jaskra.
- Leki immunosupresyjne (jeśli glikokortykoidy są nieskuteczne), cytostatyki (azatiopryna w aktywnej fazie patologii w dawce 2-4 mg/kg na dobę przez miesiąc, z dalszym przejściem na dawkę podtrzymującą 50-100 mg/dobę przez półtora do dwóch lat), cyklofosfamid doustnie w dawce 1-2 mg/kg na dobę przez 2 tygodnie z dalszym stopniowym zmniejszaniem dawki. Przy intensywnym wzroście procesu patologicznego przepisuje się 4 mg/kg na dobę przez trzy dni, następnie 2 mg/kg na dobę przez tydzień, ze stopniowym zmniejszaniem dawki w ciągu trzech miesięcy. Całkowity czas trwania terapii wynosi co najmniej rok. Możliwe działania niepożądane: supresja układu krwiotwórczego, obniżona odporność na zakażenia.
- Terapia pulsacyjna w postaci metyloprednizolonu 1000 mg lub deksametazonu 2 mg/kg dziennie dożylnie przez trzy dni. Jednocześnie pierwszego dnia podawany jest cyklofosfamid w dawce 10-15 mg/kg dziennie.
Uzasadnione jest stosowanie skojarzonego schematu leczenia z zastosowaniem glikokortykoidów i cytostatyków:
- leczenie eferentne w postaci plazmaferezy, limfocytaferezy, immunosorpcji;
- leczenie przeciwzakrzepowe (heparyna 5 tys. j. 4 razy dziennie, enoksaparyna 20 mg dziennie podskórnie, nadroparyna 0,3 mg dziennie podskórnie;
- leczenie przeciwpłytkowe (Pentoksyfilina 200-600 mg na dobę doustnie lub 200-300 mg na dobę dożylnie; Dipirydamol 150-200 mg na dobę; Reopolyglucyna 400 mg dożylnie w kroplówce, co drugi dzień, w ilości 10 wlewów; Klopidogrel 75 mg na dobę);
- niesteroidowe leki przeciwzapalne - nieselektywne inhibitory COX (diklofenak 50-150 mg na dobę, ibuprofen 800-1200 mg na dobę);
- selektywne inhibitory COX-2 (meloksykam lub Movalis 7,5-15 mg na dobę, codziennie z jedzeniem, nimesulid lub nimesil 100 mg dwa razy na dobę, celekoksyb lub celebrex 200 mg na dobę);
- środki aminocholinowe (hydroksychlorochina 0,2 g na dobę);
- leki angioprotekcyjne (Pamidyna 0,25-0,75 mg trzy razy dziennie, nikotynian ksantynolu 0,15 g trzy razy dziennie przez miesiąc);
- preparaty enzymatyczne (Wobenzym, 5 tabletek 3 razy dziennie przez 21 dni, następnie 3 tabletki 3 razy dziennie przez dłuższy czas);
- leki przeciwwirusowe i przeciwbakteryjne;
- leki objawowe (leki normalizujące ciśnienie krwi, normalizujące czynność serca itp.);
- leki rozszerzające naczynia krwionośne i blokery kanału wapniowego (np. Corinfar).
Terapia cyklofosfamidem jest przeprowadzana tylko wtedy, gdy istnieją przekonujące wskazania i gdy glikokortykosteroidy są nieskuteczne. Możliwe działania niepożądane przyjmowania leku: działanie mielotoksyczne i hepatotoksyczne, niedokrwistość, jałowe krwotoczne zapalenie pęcherza moczowego, silne nudności i wymioty, wtórne zakażenie.
Leczenie immunosupresyjne powinno być prowadzone w połączeniu z miesięczną kontrolą parametrów krwi (morfologia krwi, liczba płytek krwi, aktywność aminotransferaz wątrobowych, fosfatazy alkalicznej i aktywność bilirubiny w surowicy).
Glikokortykosteroidy ogólnoustrojowe przyjmuje się (podaje) głównie rano, z obowiązkowym stopniowym zmniejszaniem dawkowania i wydłużaniem odstępu między dawkami.
Leczenie fizjoterapeutyczne
Fizjoterapia jest przeciwwskazana w przypadku guzkowego zapalenia tętnic.
Leczenie ziołowe
Mimo że guzkowe zapalenie tętnic jest dość rzadką patologią, istnieją nadal ludowe metody leczenia tego schorzenia. Jednak możliwość leczenia ziołowego należy wcześniej omówić z lekarzem prowadzącym, ponieważ należy wziąć pod uwagę ciężkość choroby i prawdopodobieństwo wystąpienia niepożądanych skutków ubocznych.
We wczesnym stadium guzkowego zapalenia tętnic uzasadnione może być stosowanie preparatów ziołowych.
- Trzy średnie cytryny, 5 łyżek goździków zmielić przez maszynkę do mięsa, wymieszać z 500 ml miodu i zalać 0,5 l wódki. Wszystko dobrze wymieszać, przelać do słoika, zamknąć pokrywką i wstawić do lodówki na 14 dni. Następnie przecedzić nalewkę i zacząć przyjmować 1 łyżkę trzy razy dziennie, pół godziny przed posiłkiem.
- Przygotuj ziołową mieszankę równoważną z wrotyczu, nieśmiertelnika i kłącza omanu. Weź 1 łyżkę mieszanki, zalej szklanką wrzącej wody i odstaw na pół godziny. Weź 50 ml naparu trzy razy dziennie przed posiłkami.
- Przygotuj równą mieszankę suszonych kwiatów fiołka, liści jaskółczego ziela i suszonych borówek. Wsyp 2 łyżki mieszanki do 0,5 l wrzącej wody i odstaw do ostygnięcia. Przyjmuj 50 ml 4 razy dziennie, między posiłkami.
- Wymieszaj 1 łyżkę stołową nieśmiertelnika, bylicy piołunu i omanu, zalej 1 litrem wrzącej wody, odstaw na dwie godziny. Następnie przecedź napar i zażywaj 100 ml trzy razy dziennie.
Prostym i skutecznym sposobem na wzmocnienie ścian naczyń w przypadku zapalenia okołotętniczego jest regularne spożywanie zielonej herbaty. Należy pić 3 filiżanki napoju dziennie. Dodatkowo można przyjmować nalewki alkoholowe z zamanihy lub żeń-szenia, które pomogą szybciej pozbyć się niechcianych objawów choroby. Takie nalewki można kupić w każdej aptece.
Leczenie chirurgiczne
Leczenie chirurgiczne nie jest głównym leczeniem zapalenia okołotętniczego. Leczenie chirurgiczne może być wskazane tylko w przypadku krytycznego stanu zwężenia, klinicznie spowodowanego niedokrwieniem regionalnym lub w przypadku niedrożności głównych pni tętniczych (zapalenie tętnic Takayasu). Inne wskazania do leczenia chirurgicznego to:
- zakrzepowo-zarostowe zapalenie naczyń;
- gangrena obwodowa i inne nieodwracalne zmiany w tkankach;
- zwężenie podgardla w ziarniniaku Wegenera (mechaniczne rozszerzenie tchawicy w połączeniu z miejscowym zastosowaniem glikokortykosteroidów).
Operację ratującą życie zaleca się w przypadku powikłań brzusznych: perforacji jelit, zapalenia otrzewnej, zawału jelita itp.
Zapobieganie
Nie ma jasnej koncepcji zapobiegania guzkowemu zapaleniu tętnic, ponieważ prawdziwe przyczyny choroby nie są do końca znane. Zdecydowanie należy unikać narażenia na czynniki, które mogą wywołać rozwój patologii: unikać hipotermii, przeciążenia fizycznego i psycho-emocjonalnego, prowadzić zdrowy tryb życia, prawidłowo się odżywiać, chronić się przed infekcjami bakteryjnymi i wirusowymi.
Gdy pojawią się pierwsze podejrzane objawy choroby, należy jak najszybciej udać się do lekarza: w takim przypadku szanse na zdiagnozowanie i wyleczenie guzkowego zapalenia tętnic we wczesnym stadium jego rozwoju wzrastają.
Zapobieganie zaostrzeniom choroby u pacjentów z remisją guzkowego zapalenia okołotętniczego sprowadza się do regularnej obserwacji ambulatoryjnej, systematycznego podtrzymywania i wzmacniania leczenia, eliminacji alergenów, zapobiegania samoleczeniu i niekontrolowanemu przyjmowaniu leków. Pacjentom z zapaleniem naczyń lub guzkowym zapaleniem okołotętniczym nie należy podawać żadnych surowic ani szczepić się.
Prognoza
Bez leczenia zapalenia okołotętniczego guzkowego śmierć następuje w ciągu pięciu lat u 95 pacjentów na stu. Co więcej, zdecydowana większość zgonów następuje w ciągu pierwszych 90 dni choroby. Może się to zdarzyć, jeśli patologia zostanie zdiagnozowana nieprawidłowo lub przedwcześnie.
Najczęstszymi przyczynami zgonów w przypadku zapalenia okołotętniczego są rozległe zapalenie naczyń, a także patologie zakaźne, zawały serca i udary mózgu. [ 12 ]
Wczesne stosowanie leków glikokortykosteroidowych zwiększa odsetek pięcioletnich przeżyć o ponad połowę. Jeszcze bardziej optymalny efekt można uzyskać, łącząc glikokortykosteroidy z cytostatykami. Jeśli uda się uzyskać całkowite ustąpienie objawów choroby, prawdopodobieństwo jej zaostrzenia szacuje się na około 56-58%. Niekorzystnym czynnikiem rokowniczym jest uszkodzenie struktur rdzenia kręgowego i mózgu. [ 13 ]
Genetycznie uwarunkowane zapalenie okołotętnicze w wieku dziecięcym jest całkowicie wyleczone w około co drugim przypadku. U 30% dzieci choroba wykazuje uporczywe zanikanie objawów na tle stałego wspomagania lekami. Śmiertelność we wczesnym dzieciństwie wynosi 4%: śmierć następuje w wyniku uszkodzenia struktur mózgowych, nerwów czaszkowych. [ 14 ]
Nawet przy korzystnym wyniku, zapalenie okołotętnicze wymaga regularnego monitorowania reumatologicznego. [ 15 ] Aby uniknąć nawrotów, pacjent powinien unikać chorób zakaźnych, nagłych zmian temperatury i samoleczenia. W niektórych przypadkach nawroty mogą być wywołane przez ciążę lub aborcję.

