Ekspert medyczny artykułu
Nowe publikacje
Hipomelanoza
Ostatnia recenzja: 05.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
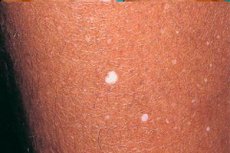
Hipomelanoza to patologia powstawania pigmentacji skóry na tle jakiejś choroby. Rozwój hipomelanozy opiera się na zaburzeniu produkcji melaniny przez melanocyty zlokalizowane w grubości skóry. Ten stan patologiczny może objawiać się w postaci leukodermy, zmniejszonej ilości melaniny, a także jej całkowitego braku.
Czynnikiem wywołującym rozwój hipomelanozy jest uszkodzenie jednego lub więcej ogniw w produkcji i konwersji melaniny. Może to być brak melanocytów w skórze, zaburzenie formowania pełnoprawnych melanosomów i ich transportu do keratynocytów.
Za główny objaw kliniczny patologii uważa się białe plamy, które pojawiają się w wyniku wcześniejszej choroby z powierzchniową dyschromią skóry. Hipomelanoza jest często obserwowana u dzieci, która pojawia się wkrótce po chorobie.
Aby ustalić prawidłową diagnozę, często stosuje się badanie histologiczne. Wszak bez niego można przeoczyć hipomelanozę, co prowadzi do opóźnień rozwojowych w dzieciństwie. Cele terapeutyczne patologii ukierunkowane są na zabiegi peelingujące i stosowanie retinoidów.
Przyczyny hipomelanozy
Pojawienie się białych plamek może nastąpić już w pierwszych dniach życia dziecka, ponieważ przyczyny hipomelanozy są genetyczne. W ten sposób dochodzi do zaburzenia syntezy melaniny – specjalnego pigmentu odpowiadającego za kolor skóry.
Produkcja melaniny rozpoczyna się dzięki działaniu specjalnego enzymu - tyrozynazy, po czym na poziomie molekularnym uruchamia się wiele reakcji łańcuchowych. Ten złożony proces jest regulowany przez specjalną kombinację genów, wśród których następuje rozpad.
Przyczyny hipomelanozy należy zatem szukać w aparacie genetycznym. Ponadto transmisja patologii charakteryzuje się typem recesywnym, zwłaszcza wśród małżeństw spokrewnionych. Nosiciel genu może zostać ujawniony przez obecność plamy siwych włosów z wyraźnymi granicami, piegów i białych plam na skórze.
Ze względu na fakt, że dokładne przyczyny hipomelanozy nie są jasne, a na załamania genetyczne nie można jeszcze wpłynąć, nie ma zatem leczenia patogenetycznego. Dzięki badaniom udało się odkryć metody i leki, które mogą częściowo normalizować syntezę melaniny.
Objawy hipomelanozy
Ponieważ ta choroba ma podłoże genetyczne, powodujące zaburzenia produkcji melaniny, pierwsze objawy kliniczne hipomelanozy można zaobserwować już od urodzenia dziecka.
Objawy hipomelanozy wyrażają się w postaci tworzenia się białego obszaru skóry z wyraźnymi granicami, który różni się odcieniem od reszty skóry. Liczba i wielkość takich plam może się zmieniać i zwiększać z czasem.
Jeśli dziecko ma bladą lub białą skórę, objawy hipomelanozy mogą nie być od razu zauważalne. Aby uzyskać dokładniejszą wizualizację, należy zbadać obszar bez pigmentacji w ciemnym pomieszczeniu za pomocą lampy Wooda.
Lampa ta wzmacnia kontrast między normalnym kolorem skóry a hipomelanozą. W przypadku rozwoju hipomelanozy Ito, oprócz objawów skórnych, możliwy jest rozwój patologii układu nerwowego z zaburzeniami neurologicznymi w postaci zaburzeń psychicznych i zwiększonej gotowości drgawkowej, a także obserwuje się anomalie układu kostnego.
Hipomelanoza u dziecka
Niedostateczna produkcja pigmentu u niemowląt może wskazywać na obecność zespołu Wardeburga, który jest przekazywany genetycznie w sposób dominujący. Za jego główne objawy kliniczne uważa się białe pasma włosów, obszary hipopigmentacji na skórze, różne kolory tęczówki i poziomów oczu, a także szeroki grzbiet nosa i wrodzoną głuchotę.
Ponadto u dziecka obserwuje się hipomelanozę przy stwardnieniu guzowatym, które charakteryzuje się występowaniem białych plam o wielkości do 3 cm i zlokalizowanych na ciele, a także guzków na czole, rękach i nogach. Oprócz objawów skórnych obserwuje się upośledzenie umysłowe, padaczkę, fakomatozę siatkówki, torbielowate formacje w nerkach, płucach, kościach i mięśniakach prążkowanokomórkowych serca.
Hipomelanoza u dziecka jest obserwowana w przypadku hypomelanozy Ito z pojawieniem się hipopigmentowanych obszarów skóry o różnych kształtach w postaci fal i pasków. Takie objawy mogą samoistnie ustąpić wraz z wiekiem.
Bielactwo jest również defektem syntezy pigmentu, który charakteryzuje się pojawieniem białych obszarów skóry o wyraźnym obrysie. Lokalizacja jest możliwa na twarzy, narządach płciowych, stopach, dłoniach, w okolicy stawów.
Hipomelanoza kropelkowata
Tę formę patologii najczęściej można zaobserwować u kobiet w wieku 35-55 lat. Kobiety o jasnej karnacji i te, które spędzają dużo czasu na bezpośrednim słońcu, są najbardziej podatne na hipomelanozę.
W rezultacie liczba melanocytów w dotkniętych obszarach zmniejsza się prawie 2-krotnie. Ponadto istnieją opinie, że hypomelanoza kropelkowata jest związana z HLA-DR8.
Czynniki genetyczne odgrywają ważną rolę w rozwoju tej choroby, zwłaszcza jeśli występuje ona u bliskich krewnych.
Objawy kliniczne hipomelanozy charakteryzują się pojawieniem się białych, okrągłych plam na skórze. Średnica takich zmienionych obszarów sięga do 1 cm.
Hipomelanoza kropelkowata pojawia się najpierw na goleni (powierzchnia prostownika), a następnie rozprzestrzenia się na przedramiona, górną część pleców i klatkę piersiową. Ten stan patologiczny zazwyczaj nie obejmuje skóry twarzy.
Postęp procesu obserwuje się wraz z wiekiem, a także przy nadmiernej ekspozycji na bezpośrednie działanie promieni słonecznych.
Hipomelanoza Ito
Patologia ta jest obserwowana u mężczyzn, a zwłaszcza u kobiet i jest drugą co do częstości występowania po neurofibromatozie i stwardnieniu guzowatym. Hipomelanoza Ito jest chorobą sporadyczną, ale nie wyklucza się dziedziczenia recesywnego i dominującego.
Rozwój patologii opiera się na braku migracji komórek z cewy nerwowej w okresie wewnątrzmacicznym, czego skutkiem jest nieprawidłowe ułożenie istoty szarej w mózgu, a także niedostateczna liczba melanocytów w grubości skóry.
Migracja melanoblastomów występuje w drugim i trzecim trymestrze ciąży. Jednocześnie obserwuje się migrację neuronów, co prowadzi do hipomelanozy ito, w tym klinicznych objawów zaburzeń pigmentacji i patologii mózgu.
Objawy skórne wyrażają się w postaci obszarów hipopigmentacji o nieregularnym kształcie (loki, zygzaki, fale). Najczęściej zmiany te są zlokalizowane w pobliżu linii Blaschko, a ich pojawienie się można zaobserwować już w pierwszych dniach lub miesiącach życia dziecka, ale w okresie dojrzewania mogą stać się mniej widoczne lub całkowicie zniknąć.
Objawy neurologiczne charakteryzują się zaburzeniami psychicznymi, napadami padaczkowymi, które wyróżniają się opornością na leczenie przeciwdrgawkowe. Często dzieci cierpią na autyzm, hipotonię mięśniową i rozhamowanie ruchowe. Makrogefalia występuje w jednej czwartej przypadków.
Ponadto często obserwuje się patologię innych narządów, na przykład wady serca, nieprawidłowości w budowie narządów płciowych, twarzy, deformacje kręgosłupa, stóp, objawy oczne, a także nieprawidłowości w budowie i wzroście zębów i włosów.
Idiopatyczna hipomelanoza
Przyczyną rozwoju hipomelanozy jest zaburzenie etapów syntezy melaniny na skutek braku melanocytów, braku formowania się pełnoprawnych melanosomów i ich migracji.
Melanocyty powstają z ektomezenchymy. Ich różnicowanie przebiega przez 4 etapy. Pierwszy to pojawienie się prekursorów melanocytów w grzebieniu nerwowym, drugi to migracja melanocytów w grubości skóry właściwej w kierunku błony podstawnej naskórka. Następnie obserwuje się ich ruch w samym naskórku i wreszcie etap formowania się wypustek (dendrytycznych), kiedy komórka zajmuje swoje miejsce w naskórku.
Idiopatyczna hipomelanoza rozwija się w przypadku załamania się jednego z wymienionych etapów, w wyniku czego melanocyt może znaleźć się w nietypowym dla niego miejscu, przez co pewien obszar skóry pozostaje „bezbarwny”, ponieważ synteza pigmentu będzie nieobecna.
Może się ujawnić u niemowląt lub z wiekiem. Ponadto, gdy jest wystawiona na działanie promieni ultrafioletowych, patologia ta może się rozwijać.
Dość trudno jest ustalić główną przyczynę choroby, ponieważ w prawie 100% przypadków jest to wada genetyczna. Idiopatyczna hipomelanoza kropelkowata może ujawnić się bezpośrednio po urodzeniu lub w okresie dojrzewania. Najczęściej patologia ma przewlekły przebieg z okresowymi nawrotami.
Objawy kliniczne choroby to ogniska hipopigmentacji o różnej lokalizacji (podudzia, przedramiona, plecy) i średnicy do 1 cm. Obszary te są położone oddzielnie od siebie i nie są zdolne do zlewania się.
Najczęściej idiopatyczną hipomelanozę kropelkową obserwuje się u kobiet o jasnej karnacji, zwłaszcza mieszkających w rejonach o zwiększonym narażeniu na działanie promieni słonecznych. Ponadto, gdy zmiana pojawia się najpierw na podudziu, wówczas pod wpływem nasłonecznienia zwiększa się liczba obszarów odbarwionych.
Nie ma terapii patogenetycznej, której celem byłoby usunięcie czynnika sprawczego, dlatego stosuje się leczenie objawowe, mające na celu zmniejszenie nasilenia objawów patologii.
Diagnostyka hipomelanozy
Naruszenie procesów pigmentacyjnych może objawiać się w różnych formach. Aby zweryfikować patologię, oprócz oględzin wzrokowych, konieczne jest zastosowanie badania lampą Wooda. Jest ono szczególnie często stosowane w przypadku jasnej karnacji i niewyraźnie manifestującej się patologii.
Diagnozę hipomelanozy ustala się na podstawie identyfikacji wyraźnych granic zmiany hipopigmentacyjnej poprzez oświetlenie lampy w zaciemnionym pomieszczeniu. Dzięki temu możliwe staje się wykrycie obszaru i jego weryfikacja.
Diagnozę hipomelanozy Ito stawia się dodatkowo na podstawie tomografii komputerowej mózgu, która ujawnia powiększenie komory trzeciej i komór bocznych, zatarcie granic między tkanką mózgową oraz zanik płatów czołowych.
Badanie histologiczne ujawnia niewystarczającą liczbę melanocytów w obszarze hipopigmentacji. Ponadto, w przypadku hipomelanozy Ito, w zmianie mogą występować inne cechy, takie jak znamiona naczyniowe, plamy kakaowe, znamię Otta lub mongolskie niebieskie plamy.
Z kim się skontaktować?
Leczenie hipomelanozy
Ten proces patologiczny charakteryzuje się rozprzestrzenianiem na poziomie genetycznym, dlatego leczenie patogenetyczne jeszcze nie istnieje. Stosuje się leczenie objawowe, którego głównymi kierunkami są zahamowanie uogólnienia patologii i zmniejszenie jej objawów klinicznych.
Leczenie hipomelanozy obejmuje stosowanie kortykosteroidów, które są podawane śródskórnie. Ponadto różne badania potwierdzają skuteczność miejscowych retinoidów, pimekrolimusu (Elidel) i kriomasażu dotkniętych obszarów.
Hipomelanoza może być również leczona za pomocą fototerapii, która aktywuje produkcję melaniny przez komórki pigmentowe. Ponadto zaleca się terapię zastępczą lekiem melaginyną. Jej działanie ma na celu stymulację melanocytów do syntezy pigmentu.
Terapia biorezonansowa ma na celu przywrócenie prawidłowego funkcjonowania układu nerwowego oraz zwiększenie poziomu sił odpornościowych organizmu.
W przypadku tego typu patologii możliwe jest również leczenie tradycyjne, jednak przed jego zastosowaniem należy koniecznie skonsultować się z lekarzem.
Zapobieganie hipomelanozie
Nie ma konkretnej profilaktyki hipomelanozy, ponieważ patologia ma genetyczny typ dziedziczenia. Istnieją jednak metody, które mogą zmniejszyć ryzyko wystąpienia hipomelanozy lub jej nawrotu.
Za główny czynnik prowokujący uogólnienie i postęp procesu uważa się nadmierne nasłonecznienie. W związku z tym konieczne jest informowanie społeczeństwa o jego negatywnym wpływie nie tylko w odniesieniu do hipomelanozy, ale także prawdopodobieństwa zachorowania na raka.
Zapobieganie hipomelanozie polega na unikaniu narażania nieosłoniętej skóry na bezpośrednie działanie promieni słonecznych, zwłaszcza w godzinach 11:00-16:00, stosowaniu kosmetyków z filtrem przeciwsłonecznym w upalne dni, ponieważ promieniowanie UV może odbijać się od otaczających obiektów i podłoża, przechodzić przez chmury i ubrania. W związku z tym nie zaleca się przebywania na zewnątrz w ciągu dnia, chyba że jest to absolutnie konieczne. Dotyczy to również osób, które lubią opalać się w solarium. Aby chronić skórę, konieczne jest stosowanie specjalnych kremów, nakrycia głowy i odzieży zakrywającej obszary hipomelanozy.
Rokowanie w przypadku hipomelanozy
Obszary hipopigmentacji w postaci białych plam same w sobie nie stanowią zagrożenia dla zdrowia, ale gdy pojawią się pierwsze objawy kliniczne, należy udać się do specjalisty w celu dalszej diagnostyki i leczenia. Im szybciej zostanie wykryta patologia, tym większe prawdopodobieństwo zatrzymania procesu i zapobieżenia rozwojowi nawrotów.
Rokowanie w przypadku hipomelanozy jest pomyślne, jednak w wyniku nadmiernej ekspozycji na światło słoneczne może ona rozprzestrzenić się na zdrowe tkanki, ponieważ nadmierne nasłonecznienie przyczynia się do zmniejszenia liczby melanosomów i pigmentu.
Nie sposób nie ostrzec o możliwości rozwoju procesu rakotwórczego pod wpływem światła słonecznego. Dzieje się tak ze względu na złośliwą degenerację komórek z powodu zaburzeń ekspresji genów. Ponadto każdy człowiek ma znamiona, które również są zdolne do zmiany pod wpływem słońca.
Hipomelanoza nie jest więc groźną patologią, ale wymaga szczególnego podejścia i stosowania się do określonych środków zapobiegawczych przed jej wystąpieniem i nawrotem w przebiegu przewlekłym.


 [
[