Ekspert medyczny artykułu
Nowe publikacje
Microsporidia
Ostatnia recenzja: 06.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.

Mikrosporydia to grupa pierwotniaków należących do klasy knidosporydiów. Są to pasożyty wewnątrzkomórkowe, które nie są w stanie istnieć poza organizmem żywiciela. Istnieje prawie 1300 gatunków, reprezentowanych przez prawie 200 rodzajów. To tylko ułamek prawdziwej różnorodności mykorsporydiów, która została już opisana w świecie naukowym: wielu możliwych zakażonych żywicieli nie zostało zbadanych pod kątem obecności tych pasożytów w organizmie. Żywicielem może być niemal każde zwierzę – od pierwotniaków po ludzi. Największą liczbę i różnorodność mikrosporydiów reprezentują skorupiaki i owady.
Ludzie mogą zarazić się microspodiaceae z sześciu rodzajów: Encephalitozoon, Pleistophora, Nosema, Vittaforma, Enterocytozoon i Microsporidium. Chociaż niektóre pasożyty z tej grupy prawdopodobnie powodują bezobjawowe lub przejściowe zakażenia jelitowe, mechanizm zakażenia microsporidiozą nie został wystarczająco zbadany.
Mikrosporydia mają kilka unikalnych cech, które wykazują ich wyjątkową zdolność adaptacji do pasożytnictwa wewnątrzkomórkowego. Ich zarodniki zawierają zestaw organelli, które są dla nich unikalne – aparat ekstruzyjny. Za jego pomocą zdrowa komórka zostaje zainfekowana przez przebicie błony i uwolnienie zarodników bezpośrednio do cytoplazmy. Żaden inny gatunek pierwotniaków nie ma podobnego mechanizmu dystrybucji zarodników.
Struktura mikrosporydiów
Genom mikrosporydiów jest najmniejszy wśród wszystkich komórek zawierających jądro. W komórkach prawie nie ma intronów, a mitoza występuje w postaci zamkniętej wewnątrzjądrowej pleuromitozy. Rybosomy mikrosporydiów są podobne w strukturze do rybosomów komórek o strukturze bezjądrowej. Komórka nie ma kinetosomów, lizosomów ani cząstek rezerwowych składników odżywczych. Wcześniej uważano, że mikrosporydia nie mają mitochondriów, ale niedawno znaleziono w nich małe mitosomy, co stanowiło dowód ich mitochondrialnej natury.
Zarodniki zazwyczaj mają trójwarstwową błonę: glikoproteinowy egzospor, chitynowy endospor i błonę cytoplazmatyczną. Aparat ekstruzyjny składa się z tylnej wakuoli, dysku kotwicznego, polaroplastu i rurki polarnej. Tylna wakuola ma strukturę jednokomorową lub wielokomorową. Czasami wakuola zawiera posterosom. W momencie uwolnienia zarodka do zdrowej komórki natychmiast się powiększa, wypierając zarodnik do rurki polarnej.
Polaroplast zazwyczaj składa się z błon zwarto ułożonych w swego rodzaju „pakiecie”.
Czasami polaroplast zawiera pęcherzyki i struktury rurowe. Polaroplast bierze udział w generowaniu niezbędnego ciśnienia wymaganego do wywinięcia rurki polarnej, zapewnia rurce polarnej błonę i sporoplazmę, która przedostaje się do jej wnętrza. Rurka polarna jest wydłużoną, dwumembranową formacją, ułożoną spiralnie i rozciągającą się od dysku kotwicznego. Ich wygląd i rozwój mogą się znacznie różnić w mikrosporidiach.
Cykl życia mikrosporydiów
Sporoplazma to pojedyncze jądro otoczone niewielką ilością cytoplazmy zawierającej rybosomy. Jądro znajduje się w zarodniku. Gdy zarodnik wniknie do wewnętrznego środowiska komórki gospodarza, sporoplazma tworzy własną ochronną błonę cytoplazmatyczną, o której niewiele się jeszcze dowiedzieliśmy.
Następnie sporoplazma szybko rośnie. W tym momencie komórka ma minimum organelli: posterosom, rybosomy, gładkie i szorstkie retikulum endoplazmatyczne.
Wraz z nadejściem fazy sporogonii – sporont – komórka nabywa kolejną błonę. W tej fazie jądra aktywnie dzielą się, tworząc plazmodia.
Mikrosporydia mogą wytwarzać dodatkową osłonkę – pęcherzyk sporoforowy, którego wygląd i wielkość znacznie różnią się u poszczególnych gatunków.
Sporoblast to pośredni etap rozwoju od sporogonalnego plazmodium do zarodnika. W tym okresie aktywnie rozwijają się wszystkie błony i odkładają się organelle. Następnie dotknięta komórka zostaje zniszczona, a powstałe zarodniki atakują sąsiadujące zdrowe komórki lub są wydalane z organizmu w poszukiwaniu nowego gospodarza.
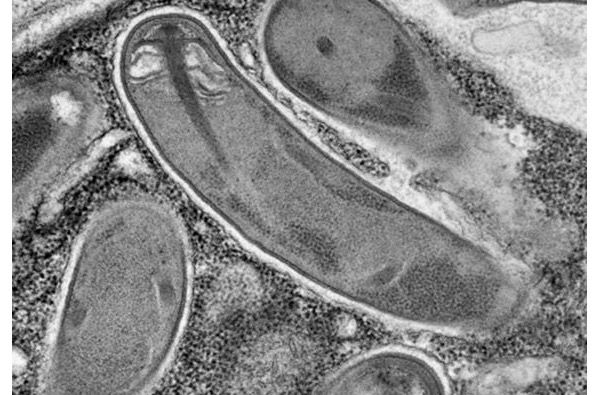
Mikrosporydia charakteryzują się różnorodnością cykli życiowych. Cykl ten obejmuje tylko jednego żywiciela (monokseniczny) z powstawaniem jednego typu zarodników, jest typowy dla 80% znanych gatunków. Ale może się też znacznie różnić między różnymi gatunkami: cechy sporogonii, liczba i rodzaje podziałów na wszystkich etapach. W przypadku pozostałych 20% cykl życiowy może przebiegać u dwóch lub więcej żywicieli, z powstawaniem różnych typów zarodników pod względem struktury i przypisanych funkcji.
Obraz kliniczny i objawy mikrosporydiozy
Mikrosporydia są bardzo powszechne. Choroby wywoływane przez mikrosporydia, jak również drogi zakażenia, nie zostały jeszcze wystarczająco zbadane. Mikrosporydia, które mogą żyć w komórkach ludzkich, atakują również zwierzęta, zarówno dzikie, jak i domowe, ale nie jest jeszcze jasne, czy ludzie zarażają się od zwierząt. Osoby z obniżoną odpornością mogą być nosicielami. Zarodniki mikrosporydiów są obecne w zbiornikach wodnych, ale ani jeden przypadek szybkiego rozprzestrzeniania się choroby nie udowodnił, że winna jest zanieczyszczona woda. Mikrosporydia są wydalane z organizmu żywiciela do środowiska zewnętrznego z kałem, moczem i plwociną. Zakłada się, że ludzie mogą zarazić się od siebie nawzajem, ale nie ma dokładnych danych. Najprawdopodobniej mikrosporydiozą jelitową zaraża się, gdy pasożyt dostanie się do jamy ustnej. Głównie mówimy o zakażeniu wywołanym przez Enterocytozoon bieneusi, który atakuje przewód pokarmowy.
Mikrosporydioza układu oddechowego jest powodowana przez pasożyty, które prawie nigdy nie występują w kale, więc najbardziej prawdopodobną drogą zakażenia jest pył unoszący się w powietrzu. Oczy są dotknięte, ponieważ pasożyt dostaje się bezpośrednio do spojówki. Badania wskazują, że mikrosporydia mogą atakować makrofagi i fibroblasty własnej błony śluzowej.
Mikrosporydioza jelitowa jest powszechna, ale istnieje wiele odmian tej choroby: mikrosporydioza dróg żółciowych, oczu, zatok, dróg oddechowych, włókien mięśniowych, rozsiana mikrosporydioza atakująca nerki, wątrobę, serce i układ nerwowy.
Mikrosporydia, gdy są zakażone, często powodują ostrą lub przewlekłą biegunkę. Osoby, które przeszły przeszczep narządu i mają w związku z tym niedobór odporności, są bardziej narażone na zakażenie mikrosporydiozą. Niektóre przypadki padaczki są związane z faktem, że organizm został zaatakowany przez mikrosporydia. Opisano przypadki zapalenia rogówki i owrzodzeń rogówki, które powstały w wyniku uszkodzenia przez Nosema ocularam, Vittaforma corneae i inne mikrosporydia, które nie zostały jeszcze sklasyfikowane. Mikrosporydia wykryto w zapaleniu włókien mięśniowych. Nosema connori jest przyczyną rozsianej mikrosporydiozy. Od jednej czwartej do połowy przypadków przedłużonej biegunki o nieznanej etiologii u pacjentów z niedoborem odporności jest związanych z mikrosporydiami.
Zwykle pasożyty atakują młodych ludzi z limfocytami poniżej 100 µl, mikrosorydioza występuje również u dzieci z ciężkim niedoborem odporności. Dzieci, których narządy są dotknięte mikrosporydiozą, mogą opóźniać rozwój, okresowo skarżyć się na bóle brzucha i ciągłą biegunkę.
Enterocytozoon bieneusi atakuje komórki jelitowe, powodując stan zapalny i uszkadzając kosmki, ale prawie nigdy nie przenika do własnej warstwy śluzowej. Zakażenie ogranicza się do przewodu pokarmowego. Encephalitozoon intestinalis natomiast często rozwija się poza przewodem pokarmowym. Dostając się do dróg żółciowych, wywołuje ich zapalenie i nieobliczalne zapalenie pęcherzyka żółciowego. U osób zakażonych wirusem HIV pasożyty mogą atakować oczy, zatoki i płuca, a nawet rozwijać się w postaci rozsianej. Keratoconjunctivitis charakteryzuje się zaczerwienieniem spojówki, dyskomfortem spowodowanym ekspozycją na światło, problemami ze wzrokiem, uczuciem, że w oku znajduje się ciało obce. Ponadto mikrosporydia mogą wywołać rozwój zapalenia zatok z wydzielaniem śluzu i ropy z nosa. Zdarzają się przypadki, gdy pasożyt dostaje się do dolnych dróg oddechowych; wówczas przy braku objawów choroby może rozwinąć się zapalenie płuc lub zapalenie oskrzeli. W niektórych przypadkach, przy niedoborze odporności, może rozwinąć się rozsiana mikrosporydioza. Które narządy wewnętrzne są dotknięte, zależy od rodzaju pasożyta. Encephalitozoon hellem atakuje oczy, drogi moczowe, zatoki i narządy oddechowe. Encephalitozoon intestinalis rozwija się w obrębie przewodu pokarmowego i dróg żółciowych, zdarzają się przypadki, gdy atakuje nerki, oczy, zatoki, płuca lub oskrzela. Encephalitozoon cuniculi jest szczególnie niebezpieczny: jest zdolny do rozprzestrzeniania się i może zaatakować niemal każdy narząd.
Choroby wywołane przez mikrosporydia
Różne formy zakażeń wywołanych przez mikrosporydia charakteryzują się specyficznymi cechami.
- Enterocytozoonoza (mikrosporydia gatunku Enterocytozoon bieneusi). Patogen atakuje komórki jelita cienkiego. Makroskopowe badania zmian w błonie śluzowej jelit nie mogą ich ujawnić. Jednak pod mikroskopem można zaobserwować naruszenie kształtu enterocytów, uszkodzenie mikrokosmków, proliferację krypt i wzrost liczby limfocytów.
Komórki patologiczne stopniowo tracą kosmki i obumierają, a zarodniki są uwalniane, aby zamieszkać w nowych zdrowych komórkach. Zakażenie powoduje problemy z trawieniem pokarmu, węglowodany i tłuszcze są gorzej wchłaniane. Postępuje biegunka, która trwa tygodniami i może powodować odwodnienie. Brak apetytu powoduje utratę wagi.
Najczęściej enterocytozoonoza występuje na tle AIDS i rozwija się w postaci rozsianej, atakując drogi oddechowe i wywołując gorączkę.
Można zarazić się drogą fekalno-oralną. Zapobieganie chorobie nie różni się od zapobiegania infekcjom jelitowym.
- Encefalitozoonozy (mikrosporydia gatunków Encephalitozoon cuniculi i Encephalitozoon hellem). E. cunculi atakują makrofagi, naczynia krwionośne i limfatyczne komórek mózgu, wątroby, nerek i innych narządów. Gdy komórki obumierają w wyniku zakażenia, zarodniki uwalniają się do krwi i limfy. Początek encefalitozoonoz jest ostry, z towarzyszącą gorączką i dysfunkcją dotkniętych narządów wewnętrznych. Jeśli infekcja zaatakowała mózg, pacjenci zauważają silne bóle głowy, podrażnienie opon mózgowych lub nawet zespół oponowy. Jeśli dotknięta jest wątroba, występują objawy zapalenia wątroby, jeśli nerki - objawy zapalenia nerek.
Największe ryzyko zachorowania występuje u chorych na AIDS. Źródłem encefalozoonoz są zwierzęta. Aby uniknąć zakażenia, należy terminowo przeprowadzać deratyzację i przestrzegać zasad higieny osobistej.
Encephalitozoon hellem u osób z niedoborem odporności jest winowajcą zapalenia rogówki i spojówki, zapalenia nerek i rozwoju niewydolności nerek. Pasożyt ten rozwija się również w narządach oddechowych, czemu towarzyszy gorączka, kaszel, trudności w oddychaniu, objawy śródmiąższowego zapalenia płuc. Często jednocześnie dotkniętych jest kilka układów narządów wewnętrznych. Zakażenie wnika od osoby chorej przez narządy oddechowe, jamę ustną lub spojówkę.
- Inwazja (mikrosporydia gatunku Trachipleistophora hominis). Atakuje włókna mięśniowe, towarzyszy jej osłabienie mięśni, gorączka, keratoconjunctivitis. Ludzie i małpy mogą zachorować na inwazję, zarażając się przez kontakt.
- Septatoza (mikrosporydia gatunku Septata intestinalis). Mikrosporydia atakują najpierw komórki błony śluzowej jelit i makrofagi. W ogniskach zakażenia rozwijają się owrzodzenia i martwica. Następnie patogen może rozwinąć się w innych narządach. Głównym objawem zakażenia jest przewlekła biegunka. Może ona wywołać zapalenie pęcherzyka żółciowego i dróg żółciowych. Można zarazić się od osoby chorej poprzez jedzenie lub wodę.
- Nosema (mikrosporydia gatunku Nosema connori). Jest to rozsiana inwazja. Głównymi objawami są nudności, wymioty, ciężka biegunka i niewydolność oddechowa. Badania wykażą obecność Nosema connori w tkankach mięśniowych serca, przepony, żołądka i jelita cienkiego, a także w ścianach naczyń krwionośnych w wielu narządach, w nerkach, wątrobie i płucach. Zakażenie następuje poprzez żywność.
- Nosema (mikrosporydia gatunku Nosema ocularum) jest rzadką chorobą. Pasożyt żyje w rogówce i wywołuje rozwój połączonego zapalenia rogówki i błony naczyniowej gałki ocznej, a nawet owrzodzenia rogówki.
- Zakażenie (mikrosporydia gatunku Vittaforma corneum) atakuje również oczy.
- Inwazja (mikrosporydia gatunku Bruchiola vesicularum) atakuje mięśnie i rozwija się u osób z niedoborami odporności.
Jak wykryć mikrosporydiozę?
Mikrosporydia są barwione niektórymi odczynnikami, dają dodatnią reakcję PAS, ale często nie są rozpoznawane: ich niezwykle małe rozmiary (1-2 µm) i brak oznak procesu zapalnego w sąsiednich tkankach utrudniają to. Mikrosporydiozę najlepiej diagnozować za pomocą mikroskopu elektronowego. Modyfikowane barwienie trójkolorowe i PCR zapewniają wysokiej jakości diagnostykę.
Mikrosporydiozę można podejrzewać, jeśli pacjent skarży się na przewlekłą biegunkę, zapalenie spojówek, problemy z układem oddechowym, nerkami i wątrobą, jeśli przyczyna tych dolegliwości nie została wcześniej ustalona, a badania nie wykazały obecności wirusów, bakterii i innych pierwotniaków.
W celu potwierdzenia diagnozy pobiera się rozmaz kału do analizy. Jeśli istnieje powód, aby podejrzewać rozsianą mikrosporydiozę, pobiera się wymazy z rogówki, osad moczu oraz biopsje błony śluzowej pęcherza moczowego i dwunastnicy do analizy. Rozmazy są barwione, a następnie można wykryć zarodniki patogenu, które pod wpływem odczynnika przyjmują czerwonawy kolor, podczas gdy większość bakterii staje się zielona - kolor tła.
Mikroskop elektronowy pozwala wykryć obecność pasożyta w tkankach: w komórkach znajdują się zarodniki z charakterystyczną rurką polarną.
Leczenie
Nie ma sprawdzonego leczenia mikrosporydiozy. Albendazol neutralizuje E. intestinalis. Wykazano również, że fumagillin jest skuteczny. Atowakwon i nitazoksanid zmniejszają nasilenie objawów, ale ich skuteczność w zwalczaniu choroby nie została zbadana. U osób zakażonych wirusem HIV objawy mikrosporydiozy są łagodzone przez terapię antyretrowirusową.
Czy mikrosporydioza jest niebezpieczna? Mikrosporydia często występują w tkankach organizmu bez wykazywania jakichkolwiek objawów lub powodowania jakichkolwiek problemów. Najczęściej dopiero wraz z postępem niedoboru odporności u osób zakażonych wirusem HIV lub u biorców przeszczepów narządów infekcja staje się niebezpieczna. Jednak osoba z prawidłową odpornością w większości przypadków nie ma się czym martwić.


 [
[