Ekspert medyczny artykułu
Nowe publikacje
Osteoblastoclastoma
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
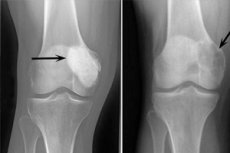
Osteoblastoklastoma to proces nowotworowy, który może być łagodny lub złośliwy i uszkadza różne kości szkieletu. Początkowo patologię nazywano guzem gigantokomórkowym (od 1912 r.), 10 lat później dr Stewart zaproponował nazwę osteoklastoma. Dopiero w 1924 r. profesor Rusakov wprowadził udoskonalony termin „osteoblastoklastoma”, który pełniej odpowiadał składowi komórkowemu nowotworu.
Obecnie osteoblastoklastoma jest uważana za prawdziwy nowotwór, guz tkanki miękkiej z rozległą siecią naczyń. Jedyną prawidłową opcją leczenia jest usunięcie guza w obrębie zdrowych tkanek, czasami jednocześnie z przeszczepem kości. [ 1 ]
Epidemiologia
Częstość występowania nowotworów kości na całym świecie waha się od 0,5 do 2%. Według statystyk Stanów Zjednoczonych, osteosarcoma (około 34% przypadków), chondrosarcoma (27%) i guz Ewinga (18-19%) są najczęstsze. Chordoma, włókniakomięsaki, włókniakomięsaki, histiocytoma, guzy olbrzymiokomórkowe i naczyniakomięsaki są mniej powszechne.
Współczynnik zapadalności jest silnie skorelowany z wiekiem. Tak więc pierwszy wzrost guza wykrywany jest w okresie dojrzewania (około 16 roku życia), a drugi wzrost w wieku średnim.
Osteoblastoklastoma jest stosunkowo powszechnym nowotworem. Występuje w około 2-30% wszystkich nowotworów kości. Kobiety chorują częściej, ale mężczyźni również mogą chorować, głównie w wieku od 18 do 40 lat. Dzieci poniżej 12 roku życia chorują rzadko, ale nawet w tym wieku nie wyklucza się występowania tej choroby. Istnieją opisy rodzinnych i dziedzicznych przypadków osteoblastoklastoma.
Najczęściej (ok. 75%) guz lokalizuje się w długich kościach rurkowatych, znacznie rzadziej zajęte są kości płaskie i małe.
W długich kościach rurkowatych dotknięta jest głównie epimetafiza, a w dzieciństwie dotknięta jest metafiza. Nowotwór nie rozprzestrzenia się w obszarze chrząstki nasadowej i stawowej. Bardzo rzadko problem występuje w trzonie kości (mniej niż 0,5% przypadków).
Zauważono, że wraz z rozwojem medycyny częstość występowania osteoblastoklastoma pozostaje stabilna, ale wskaźniki śmiertelności znacznie spadły. Za główną i najbardziej prawdopodobną przyczynę patologii uważa się wpływ promieniowania jonizującego. Zatem ryzyko wzrasta u osób, które otrzymały wysokie dawki radioterapii, a także u pacjentów, którym wstrzykiwano radioizotopy (w celach diagnostycznych lub terapeutycznych). Inne powszechne czynniki etiologiczne obejmują niekorzystną ekologię i dziedziczność. [ 2 ]
Przyczyny osteoblastoklastomy
Osteoblastoklastoma to ognisko patologicznie zmienionych komórek, które może pojawić się w niemal każdej części szkieletu. Pomimo nieprawidłowości struktury, patologiczne komórki nadal dzielą się, tak jak w zdrowych tkankach. Ich struktura w dużym stopniu różni się od normy, co pociąga za sobą zastąpienie właściwości bezpośrednio dotkniętej kości i jej typowej funkcji. Patologicznie zmienione komórki złośliwe nabywają skłonność do niekontrolowanego, często szybkiego namnażania, w wyniku czego zwiększa się objętość guza. Wcześniej normalna tkanka kostna może zostać przemieszczona przez struktury nowotworu, a poszczególne patologiczne komórki mogą zostać oddzielone i przetransportowane wraz z krwią lub limfą do innych, odległych stref anatomicznych. W ten sposób powstają przerzuty.
Wiadomo, że źródłem złośliwego osteoblastoklastoma może być każdy nowotwór złośliwy zlokalizowany w dowolnej części ciała (w tym guzy narządów wewnętrznych). Drogą rozprzestrzeniania się procesu jest przerzut. Jednak większość osteoblastoklastomów (zarówno łagodnych, jak i złośliwych) to nowotwory pierwotne, które pojawiają się i rozwijają jako pierwsze i w tym samym miejscu.
Ogólnie rzecz biorąc, osteoblastoklastoma to wieloczynnikowe nowotwory, których dokładne przyczyny nie zostały w tym momencie ustalone. Warunki występowania nowotworu obejmują takie rzeczy jak:
- Stan niedoboru odporności;
- Wrodzone zmiany tkankowe;
- Mutagenne wpływy środowiska;
- Zmiany hormonalne;
- Współistniejące patologie i urazy (w wywiadzie często stwierdza się uraz).
Czynniki ryzyka
Brakuje precyzyjnych danych dotyczących przyczyn powstawania osteoblastoklastów. Jednak eksperci sugerują udział szeregu czynników związanych ze zwiększonym ryzykiem onkopatologii kości:
- Dziedziczność. W wielu przypadkach skłonność do procesów nowotworowych jest uwarunkowana genetycznie. W szczególności może to dotyczyć zespołu Leigh-Fraumeniego, który predysponuje do rozwoju różnych nowotworów, w tym guzów nowotworowych i mięsaków.
- Choroba Pageta. Choroba może dotyczyć jednej lub więcej kości i należy do patologii przednowotworowych. U pacjentów z tą chorobą kości pogrubiają się i stają się kruche w tym samym czasie, co powoduje częste złamania patologiczne. Mięsaki kości występują w około 8% przypadków ciężkiej choroby Pageta.
- Liczne przerosty kostne, wyrośla kostne.
- Liczne osteochondroma (w tym dziedziczne).
- Mnogie chrzęstniaki śródkostne (ryzyko jest niewielkie, ale nadal występuje).
- Narażenie na promieniowanie (w tym intensywne promieniowanie stosowane w leczeniu innych procesów nowotworowych oraz skutki działania radioaktywnego radu i strontu).
Szczególną kategorię ryzyka stanowią osoby poddawane radioterapii w dzieciństwie i w młodym wieku, otrzymujące dawki powyżej 60 grejów.
Eksperci zwracają uwagę na fakt, że promieniowanie niejonizujące – w szczególności promieniowanie mikrofalowe i elektromagnetyczne, które emitowane są przez linie energetyczne, telefony komórkowe i urządzenia gospodarstwa domowego – nie niesie ze sobą ryzyka wystąpienia osteoblastoklastoma.
Patogeneza
Patogenetyczne cechy powstawania i rozwoju osteoblastoklastoma nie są w pełni poznane, co wynika ze złożoności patologii. Podstawową przyczyną powstawania guza jest niewydolność różnicowania komórek spowodowana nieprawidłowym funkcjonowaniem układu odpornościowego. Powoduje to wzrost guza składającego się z „niewłaściwych”, niezróżnicowanych komórek, które determinują właściwości nowotworu i strukturalnie przypominają niedojrzałe komórki. Jeśli struktura komórkowa jest zbliżona do normalnej, ale nie jest, mówi się, że jest to łagodny osteoblastoklastoma. Przy wyraźnych zmianach w strukturze komórek guz przypisuje się procesom złośliwym. Dla takiego nowotworu typowe są zmiana antygenowego fałdu komórkowego, niekontrolowany wzrost i podział komórek. Wraz z utratą swoistości struktury komórkowej cierpi również funkcjonalność. Złośliwy osteoblastoklastoma różni się między innymi od łagodnego osteoblastoklastoma procesem inwazji do pobliskich zdrowych tkanek. W łagodnych nowotworach kości nie obserwuje się wrastania komórek w zdrowe struktury, nie ma tendencji do szybkiego wzrostu i rozprzestrzeniania się po organizmie, nie ma tendencji do samoistnego samozniszczenia i zatrucia produktami rozpadu guza.
Struktura kostna ulega zniszczeniu we wszystkich przypadkach, niezależnie od łagodności patologii. W rezultacie dotknięty odcinek kości staje się kruchy, łamliwy. Często powodem zwrócenia się do lekarzy jest patologiczne złamanie, które występuje nawet przy minimalnym obciążeniu.
Ważne jest, aby pamiętać, że łagodny charakter procesu jest zawsze stanem warunkowym, gdyż istnieje ryzyko złośliwości, a gdy łagodne ognisko przekształci się w złośliwego osteoblastoklastoma.
Objawy osteoblastoklastomy
Obraz kliniczny osteoblastoklastoma zależy głównie od lokalizacji i stadium procesu patologicznego. Z reguły guz charakteryzuje się następującymi cechami:
- Nowotwór jest pojedynczy;
- Dotyka głównie kości rurkowatych kończyn dolnych lub górnych;
- Występuje rzadziej w kościach płaskich;
- Odczuwalny jest dokuczliwy ból w dotkniętym odcinku;
- Wzrasta wzór skóry i naczyń krwionośnych nad ogniskiem patologicznym;
- Chora kończyna jest zdeformowana (miejscowe zwiększenie objętości);
- Zaburzona jest praca stawu położonego najbliżej osteoblastoklastoma lub całej kończyny;
- Wyraźnie określone, zagęszczone skupienie z charakterystycznym „chrupnięciem pergaminu”.
Ogólnie rzecz biorąc, objawy można podzielić na objawy miejscowe i ogólne. Objawy miejscowe wykrywa się wizualnie - w szczególności można zauważyć obecność krzywizny lub wybrzuszenia fragmentu kości. Zwraca się również uwagę na zmianę skóry nad ogniskiem patologicznym: wyraźnie widoczny jest wzór naczyniowy, tkanki są obrzęknięte lub spłaszczone. Guz można wyczuć palpacyjnie - często jest bezbolesny, ale ma charakterystyczną strukturę. Guzy złośliwe są zazwyczaj grudkowate i nieregularne w konfiguracji.
Sąsiedni staw może być ograniczony w ruchu, stale bolesny. Z powodu ucisku naczyń i pni nerwowych często dochodzi do upośledzenia czucia i pojawia się stały obrzęk. Układ limfatyczny również reaguje: pobliskie węzły chłonne stają się powiększone.
Ogólna symptomatologia jest bardziej typowa dla złośliwych osteoblastoklastomów i wynika z procesów zatrucia organizmu. Pacjenci mogą mieć:
- Gorączka, stany gorączkowe;
- Wycieńczenie;
- Stała słabość;
- Senność lub bezsenność, zaburzenia apetytu;
- Nadmierne pocenie się w nocy;
- Zawalić się.
Istnieje również niewielki odsetek osteoblastoklastomów, które są zazwyczaj małe i niewidoczne klinicznie. Stają się przypadkowym znaleziskiem podczas badań radiologicznych lub obrazowych z innych powodów.
Pierwsze objawy kostnienia osteoblastoklastycznego
- Przyspieszenie wzrostu nowotworu.
- Zespół nasilenia bólu.
- Powiększenie średnicy ogniska destrukcyjnego lub przekształcenie formy komórkowo-beleczkowej w formę lityczną.
- Rozpad warstwy korowej na stosunkowo dużym obszarze.
- Utrata przejrzystości konfiguracji ogniska destrukcyjnego.
- Rozpad płytki zamykającej, która blokowała kanał szpikowy.
- Reakcja okostnowa.
Złośliwość osteoblastoklastoma ustala się na podstawie wskaźników klinicznych i radiologicznych i koniecznie potwierdza się ją poprzez diagnostykę morfologiczną tkanek guza.
Oprócz osloplastyki początkowo łagodnego nowotworu, występuje również pierwotnie złośliwy osteoblastoklastoma. W rzeczywistości taki guz jest rodzajem mięsaka o etiologii osteogennej.
Lokalizacja złośliwego osteoblastoklastoma jest taka sama jak w procesie łagodnym. Radiografia ujawnia ognisko destrukcyjne w tkance kostnej bez wyraźnych konturów. Zniszczenie warstwy korowej jest rozległe, często obserwuje się rozrost struktur tkanek miękkich.
Objawy pozwalające odróżnić złośliwego osteoblastoklastoma od osteogennej postaci mięsaków osteoklastycznych:
- Przeważająca liczba pacjentów w podeszłym wieku;
- Mniej wyrazista symptomatologia;
- Bardziej pomyślna prognoza długoterminowa.
Osteoblastoklasoma u dzieci
Osteoblastoklastoma w dzieciństwie jest rzadka: jest tylko dwa lub trzy przypadki na milion dzieci. Należy zauważyć, że wśród wszystkich pacjentów pediatrycznych przeważają ci w wieku powyżej 10-15 lat.
Naukowcy nie potrafią podać dokładnej przyczyny osteoblastoklastoma u dzieci. Przypuszczalnie patologia jest związana z intensywnym wzrostem organizmu dziecka, a także z czynnikiem genetycznym.
Istnieją również wskazania takich możliwych przyczyn jak narażenie na działanie promieniotwórcze (w szczególności radioterapia), chemioterapia (przyjmowanie cytostatyków). Wiele leków chemioterapeutycznych może zniszczyć materiał genetyczny komórek kostnych, co prowadzi do rozwoju tumorigenezy.
Ponadto ryzyko osteoblastoklastoma jest wyższe u dzieci z pewnymi wrodzonymi schorzeniami, takimi jak obustronny retinoblastoma lub zespół Li-Fraumeni. Istnieje również związek przyczynowy z chorobą Pageta.
Wiadomo również, że u zdecydowanej większości dzieci (ok. 90%) lekarze nie są w stanie wykryć żadnego z wyżej wymienionych czynników ryzyka.
Przebieg osteoblastoklastoma u dzieci jest trudny do przewidzenia, ponieważ zależy on od cech konkretnego guza, jego lokalizacji, stopnia rozprzestrzenienia w chwili rozpoznania, terminowości leczenia i całkowitego usunięcia nowotworu.
Jakość leczenia osteoblastoklastoma poczyniła duże postępy w ciągu ostatnich 2-3 dekad. Protokół terapeutyczny został połączony, a wskaźnik wyleczeń wzrósł do ponad 70-80%. Można powiedzieć, że korzystny wynik można osiągnąć, jeśli proces nowotworowy zostanie radykalnie usunięty chirurgicznie, a efekt zostanie skonsolidowany za pomocą odpowiedniego cyklu chemioterapii. Dzieci z łagodnym osteoblastoklastoma mają największe szanse na wyzdrowienie.
Gdy ogłaszane są konkretne liczby wyleczonych pacjentów, widzimy tylko ogólne liczby: żadne statystyki nie są w stanie dokładnie przewidzieć i określić szans konkretnego dziecka. Termin „wyzdrowienie” jest rozumiany przede wszystkim jako „brak procesu nowotworowego w organizmie”, ponieważ współczesne podejścia terapeutyczne są w stanie zapewnić długoterminowy brak nawrotu. Nie należy jednak zapominać o możliwości wystąpienia niepożądanych skutków ubocznych i późnych powikłań. Dlatego każde leczenie, niezależnie od jego złożoności, powinno płynąć w wysokiej jakości działania rehabilitacyjne. Ponadto dzieci nadal potrzebują opieki ortopedycznej przez długi czas.
Formularze
Klasyfikacja nowotworów tkanki kostnej jest dość szeroka. Zwraca się uwagę głównie na zmiany w strukturze komórkowej, cechy morfologiczne procesu nowotworowego. Dlatego też nowotwory dzielą się na dwie kategorie:
- Osteogeniczne (powstające na bazie komórek kostnych);
- Neosteogeniczne (powstają w kościach pod wpływem innych typów komórek, na przykład struktur naczyniowych lub tkanki łącznej).
Osteoblastoklastoma kości jest przeważnie łagodnym nowotworem. Jednak mimo to często wykazuje agresywny wzrost, przyczynia się do niszczenia i ścieńczenia tkanek kostnych, co sprawia, że interwencja chirurgiczna jest konieczna. Jednocześnie osteoblastoklastoma olbrzymiokomórkowa może być również złośliwa.
W zależności od parametrów klinicznych i radiologicznych oraz obrazu morfologicznego wyróżnia się trzy podstawowe postacie osteoblastoklastoma:
- Postać komórkowa występuje głównie u osób starszych, charakteryzuje się powolnym rozwojem. Diagnoza ujawnia pogrubiony, grudkowaty obrzęk, bez możliwości klinicznego odgraniczenia ogniska guza od zdrowych stref kostnych.
- Postać torbielowata objawia się przede wszystkim bólem. Palpacyjnie stwierdza się objaw „chrupnięcia pergaminu”. Wizualnie zauważa się kostny guz o gładkiej, wypukłej, kopulastej konfiguracji.
- Postać lityczna jest uważana za rzadką odmianę patologii, wykrywa się ją głównie w okresie dojrzewania. Proces nowotworowy rozwija się dość szybko, pacjent zaczyna odczuwać ból, także przy palpacji.
Guz olbrzymiokomórkowy może powstać na prawie każdej kości szkieletu, chociaż nieco częściej dotknięte są cewkowe kości kończyn, żeber i kręgosłupa. Osteoblastoklastoma żuchwy występuje dwa razy częściej niż żuchwy. Palpacyjnie zauważa się gęsty nowotwór ze zmiękczonymi strefami. Najczęstsze skargi pacjentów: obecność wypukłości, która krwawi i powoduje dyskomfort podczas żucia pokarmu. W miarę postępu problemu uzupełniają ją upośledzone funkcje stawu skroniowo-żuchwowego. Spośród kości cewkowych guz częściej dotyka kości udowej i piszczelowej. Osteoblastoklastoma kości udowej występuje głównie u osób w średnim wieku. Chorobie towarzyszy upośledzenie funkcji odpowiedniego stawu, występuje kulawizna, a skóra nad nowotworem pokryta jest wyraźnym wzorem naczyniowym.
Oprócz powyższej klasyfikacji wyróżnia się formy patologii centralne i obwodowe, choć nie ma między nimi różnic morfologicznych. Osteoblastoklastoma obwodowa ma lokalizację dziąsłową, a forma centralna rozwija się w kości i wyróżnia się obecnością w niej licznych wylewów krwi (dlatego drugą nazwą osteoblastoklastoma centralnego jest guz brunatny). Pojawienie się brązowego koloru jest spowodowane odkładaniem się erytrocytów, które rozpadają się z wytworzeniem hemosyderyny.
Złośliwe nowotwory kości przechodzą następujące stadia rozwoju:
- Ogniska T1 o średnicy 3-5 cm zlokalizowane są w obrębie kości i jednego segmentu mięśniowo-powięziowego.
- Ogniska T2 nie rozciągają się dalej niż 10 cm wzdłuż przebiegu kości, ale nie wykraczają poza jedną powięź.
- Ogniska T3 opuszczają granice jednego ośrodka mięśniowo-powięziowego i rozrastają się w kierunku sąsiedniego.
- Ogniska T4 wyrastają ze skóry lub pni naczyniowo-nerwowych.
W podobny sposób klasyfikowany jest stopień zajęcia węzłów chłonnych i rozprzestrzeniania się przerzutów.
Komplikacje i konsekwencje
Wśród powikłań osteoblastoklastoma jest każdy wzrost aktywności nowotworu, który szczególnie często występuje na tle długiego okresu spokoju. W niektórych takich przypadkach mówimy o złośliwym zwyrodnieniu procesu nowotworowego lub jego kiełkowaniu w wrażliwych pobliskich strukturach anatomicznych:
- Rozprzestrzenianie się na pień nerwu wywołuje wystąpienie zespołu bólu neuropatycznego ze względu na wpływ na nerw dużego kalibru. Taki ból praktycznie nie ustępuje po zażyciu konwencjonalnych środków przeciwbólowych, więc dosłownie wyczerpuje pacjenta.
- Rozprzestrzenianie się choroby na naczynia krwionośne może być powikłane nagłym, masywnym krwawieniem i tworzeniem się krwiaków.
Nie można wykluczyć powikłań, którym towarzyszy zaburzenie funkcji pobliskich stawów: rozwój osteoblastoklastoma w takiej sytuacji blokuje prawidłowe funkcjonowanie mechanizmu mięśniowo-szkieletowego, co prowadzi do ograniczenia zakresu ruchu i pojawienia się zespołu bólowego.
Najczęstsze powikłania osteoblastoklastoma to złamania patologiczne w dotkniętym obszarze. Problem występuje nawet przy niewielkim urazie, ponieważ tkanka kostna staje się niezwykle krucha i niestabilna.
Specjaliści mówią także o specyficznych ogólnych i miejscowych działaniach niepożądanych, charakterystycznych dla złośliwego osteoblastoklastoma:
- Powstawanie przerzutów odległych i bliskich;
- Zatrucie organizmu produktami rozkładu.
Jeżeli przerzuty zostaną wykryte po upływie pewnego czasu od wstępnej diagnostyki, świadczy to o nieskuteczności stosowanego leczenia i progresji nowotworu.
Osobnym typem powikłań jest pojawienie się nowego guza lub ogólnej patologii na skutek chemioterapii lub napromieniowania ogniska osteoblastoklastomatycznego w kości.
Diagnostyka osteoblastoklastomy
Metody diagnostyczne stosowane w celu wykrycia osteoblastoklastoma obejmują:
- Badanie kliniczne, obejmujące badanie zewnętrzne i palpację obszaru zmienionego chorobowo;
- Zdjęcia rentgenowskie (prześwietlenie przednio-tylne i boczne, w razie wskazań - radiografia celowana i skośna);
- Tomograficzne (z wykorzystaniem obrazowania komputerowego lub rezonansu magnetycznego);
- Radioizotop;
- Morfologiczna, obejmująca analizę histologiczną, histochemiczną i cytologiczną materiału biologicznego pobranego podczas punkcji lub trepanobiopsji;
- Laboratorium.
Lekarz dokładnie bada historię choroby, ustala pierwsze objawy, określa lokalizację i rodzaj zespołu bólowego, jego cechy, bierze pod uwagę wyniki poprzednich badań i procedur leczenia, ocenia dynamikę ogólnego stanu pacjenta. Jeśli podejrzewa się patologię długich kości rurkowatych, specjalista zwraca uwagę na obecność obrzęku, ograniczenie ruchowe w stawie bliższym, a także na obecność objawów neurologicznych, osłabienia mięśni i hipotrofii. Ważne jest, aby dokładnie zbadać narządy wewnętrzne pod kątem ewentualnego rozprzestrzeniania się do nich przerzutów.
U wszystkich pacjentów wykonuje się ogólne badania krwi i moczu z oznaczeniem białka i frakcji białkowych, fosforu i wapnia, kwasów sialowych. Należy również określić aktywność enzymatyczną fosfataz, przeprowadzić test definil, zbadać wskaźnik białka C-reaktywnego. Jeśli konieczne jest odróżnienie osteoblastoklastoma od szpiczaka, pacjent poddaje się badaniu moczu w celu wykrycia patologicznego białka Bence-Jonesa.
Diagnostyka radiologiczna jest podstawą diagnozy osteoblastoklastoma. Obowiązkowa kontrola wyznaczona i celowane prześwietlenie rentgenowskie, wysokiej jakości tomografia, pozwalająca na wyjaśnienie lokalizacji, rodzaju ogniska patologicznego, jego rozprzestrzeniania się na inne tkanki i narządy. Dzięki TK możliwe jest wyjaśnienie stanu tkanek miękkich i najcieńszych struktur kostnych w niezbędnej płaszczyźnie, identyfikacja głębokich ognisk destrukcji patologicznej, opisanie ich parametrów w granicach kości, określenie stopnia uszkodzenia otaczających tkanek.
Jednocześnie MRI jest uważane za najbardziej informatywną procedurę diagnostyczną, która ma szereg zalet w porównaniu zarówno z radiografią, jak i tomografią komputerową. Metoda ta pozwala zbadać nawet najcieńsze warstwy tkanek, tworząc obraz zmian patologicznych za pomocą przestrzennego obrazu trójwymiarowego.
Obowiązkowa diagnostyka instrumentalna jest reprezentowana przez badania morfologiczne. Ocenia się biomateriał, który uzyskuje się podczas aspiracji i trepanobiopsji lub podczas resekcji segmentów kostnych wraz z nowotworem. Biopsję punkcyjną wykonuje się przy użyciu specjalnych igieł i kontroli radiologicznej.
Za typowe objawy osteoblastoklastozy uważa się następujące objawy rentgenowskie:
- Ograniczenie porowatości;
- Jednorodność lizy kości w typie cienkiej beleczkowania;
- Obecność przejaśnień pseudotorbielowatych, mających strukturę swoistych „baniek mydlanych”.
Obrazowi radiologicznemu towarzyszy brak pierwotnej lub wtórnej reaktywnej osteoformacyjnej periostozy. Wykrywa się ścieńczenie i zanik warstwy korowej.
Złośliwy typ osteoblastoklastoma w wyniku intensywnego rozrostu naczyń powoduje wzrost zastoju żylnego. Zmiany naczyniowe mają wygląd nowotworu z obfitym unaczynieniem.
Diagnostyka różnicowa
Czasami bardzo trudno jest zidentyfikować osteoblastoklastomę. Problemy pojawiają się podczas diagnostyki różnicowej choroby z mięsakiem kościotwórczym i torbielami kostnymi u pacjentów w różnym wieku. Według statystyk w ponad 3% przypadków osteoblastoklastomę mylono z mięsakiem kościotwórczym, a w prawie 14% przypadków - z torbielą kostną.
W tabeli podsumowano główne objawy tych patologii:
Wskaźniki |
Osteoblastoklastoma |
Mięsak osteogenny osteoplastyczny |
Torbiel kostna |
Najczęstszy wiek zachorowań |
20 do 30 lat |
20 do 26 lat |
Dzieci poniżej 14 roku życia |
Lokalizacja |
Region epimetafizyalny |
Region epimetafizyalny |
Obszar metadiafizy |
Rekonfiguracja kości |
Silne, niesymetryczne wybrzuszenie. |
Małe rozszerzenie poprzeczne |
Wybrzuszenie wrzecionowate. |
Konfiguracja ogniska destrukcyjnego |
Kontury są wyraźne |
Kontury są rozmazane, nie ma przejrzystości |
Kontury są wyraźne |
Stan kanału kręgowego |
Przykryty płytką zamykającą |
Otwarte na granicy z nowotworem |
Bez zmian. |
Stan warstwy korowej |
Cienkie, włókniste, nieciągłe. |
Przerzedzenie, zniszczenie |
Cienki, płaski |
Zjawiska stwardnienia rozsianego |
Nietypowy |
Obecny |
Nietypowy |
Reakcja okostnowa |
Nieobecny |
Występuje w formie „osłony okostnej” |
Nieobecny |
Stan nasady kości |
Blaszka jest cienka, falista. |
W początkowym stadium część nasady kości pozostaje nienaruszona |
Bez zmian. |
W pobliżu znajduje się sekcja kości |
Bez zmian. |
Objawy osteoporozy |
Bez zmian. |
Obowiązkową uwagę należy zwrócić na takie wskaźniki jak wiek chorego, czas trwania patologii, lokalizację ogniska chorobowego, inne dane anamnestyczne wskazane w tabeli.
Najczęstszymi błędami diagnostycznymi przy myleniu osteoblastoklastoma z tego typu procesami patologicznymi są:
- Torbiel tętniakowata (zlokalizowana w trzonie lub przynasadzie długich kości cewkowych);
- Jednoosiowy typ włóknistej osteodysplazji (objawia się głównie w dzieciństwie, towarzyszy mu skrzywienie kości bez wybrzuszenia kości);
- Osteodystrofia nadczynności przytarczyc (brak wyraźnego odgraniczenia ogniska od obszaru zdrowej kości, brak wyraźnego uwypuklenia kości);
- Pojedyncze przerzuty nowotworowe do kości (charakteryzujące się ogniskami destrukcji o zakrzywionych, „zjadalnych” konturach).
Ważne jest, aby pamiętać, że łagodny osteoblastoklastoma może zawsze przekształcić się i stać się złośliwym. Przyczyny złośliwości nie zostały jeszcze dokładnie określone, ale naukowcy uważają, że przyczyniają się do niej urazy i zmiany hormonalne (np. w czasie ciąży). Według niektórych obserwacji, złośliwość wystąpiła również w przypadku powtarzających się serii zdalnych zabiegów radioterapii.
Objawy kostnienia:
- Nowotwór zaczyna szybko rosnąć;
- Ból staje się coraz gorszy;
- Rozmiar ogniska destrukcyjnego zwiększa się, a faza komórkowo-beleczkowa przechodzi w fazę lityczną;
- Warstwa korowa ulega rozpadowi;
- Kontury niszczycielskiego ogniska stają się niewyraźne;
- Płyta blokująca się składa;
- Występuje reakcja okostnowa.
W procesie różnicowania pierwotnego nowotworu złośliwego (mięsaka osteoklastycznego) i złośliwego osteoblastoklastoma szczególną uwagę zwraca się na czas trwania patologii, ocenę obrazu radiologicznego w dynamice. Na zdjęciu rentgenowskim pierwotnego nowotworu złośliwego nie stwierdza się typowego dla osteoblastoklastoma uwypuklenia kości, nie ma mostków kostnych, można wykryć obszar sklerozy o niewyraźnych konturach. W przypadku złośliwości często występuje jednak niewielki obszar płytki zamykającej, która dawniej stanowiła barierę dla zdrowego segmentu kości.
Z kim się skontaktować?
Leczenie osteoblastoklastomy
Jedynym właściwym leczeniem pacjentów z osteoblastoklastomą jest zabieg chirurgiczny. Najłagodniejsza interwencja ma miejsce na początkowych etapach rozwoju procesu nowotworowego i polega na wycięciu dotkniętych tkanek z dalszym wypełnieniem jamy przeszczepem. Przeszczep pobiera się z innej zdrowej kości pacjenta. Taka interwencja jest najkorzystniejsza i mniej traumatyczna, jednak w niektórych przypadkach jest również mniej radykalna. Wycięcie dotkniętego fragmentu kości wraz z nowotworem jest uważane za bardziej niezawodną metodę, która zmniejsza prawdopodobieństwo ponownego wzrostu guza do minimum.
W przypadku zaniedbanego osteoblastoklastoma o dużych rozmiarach, szczególnie podatnym na złośliwość lub już złośliwym, często rozważa się częściową lub całkowitą amputację kończyny.
Ogólnie rzecz biorąc, taktykę leczenia operacyjnego osteoblastoklastoma dobiera się w zależności od lokalizacji, rozprzestrzenienia i agresywności ogniska patologicznego.
Jeżeli guz dotyczy długich kości rurkowych, zaleca się zwrócenie uwagi na następujące rodzaje interwencji chirurgicznej:
- Resekcja krawędzi z alloplastyką lub autoplastyką w przypadku łagodnego, opóźnionego procesu, ognisk o strukturze komórkowej i na obwodzie epimetafizy. Mocowanie za pomocą śrub metalowych.
- Gdy osteoblastoklastoma komórkowa rozprzestrzenia się do środka średnicy kości, dwie trzecie kłykcia, częściowo trzonu kości i powierzchnia stawowa są wycinane. Ubytek jest wypełniany alloprzeszczepem chrząstki stawowej. Jest on mocno mocowany za pomocą śrub i wkrętów.
- W przypadku rozpadu epimetafisy na całej długości lub złamania patologicznego stosuje się takie taktyki, jak resekcja segmentowa z wycięciem stawowym i wypełnienie ubytku allograftem. Umocowuje się go za pomocą pręta cementowego.
- W przypadku złamania patologicznego i złośliwości osteoblastoklastoma bliższego odcinka kości udowej wykonuje się całkowitą endoprotezoplastykę stawu biodrowego.
- W przypadku resekcji końców w strefie stawowej kolana stosuje się technikę przeszczepu allopolysubstancji z fiksacją. Często preferowana jest całkowita endoproteza z przedłużonym trzpieniem tytanowym, aby zapewnić późniejszą radioterapię.
- Jeśli ognisko patologiczne znajduje się na końcu dystalnym kości piszczelowej, wykonuje się resekcję z artrodezą stawu skokowego z plastyką kości. Jeśli kość skokowa jest dotknięta, usuwa się ją z artrodezą ekstyrpacyjną.
- W przypadku zmian kręgosłupa szyjnego wykonuje się dostęp przedni do kręgów C1 i C2. Preferowany jest dostęp przednio-boczny. Na poziomieTh1-Th2 stosuje się dostęp przedni ze skośną sternotomią do trzeciej przestrzeni międzyżebrowej (naczynia są ostrożnie przesuwane w dół). Jeśli guz dotyczy trzonów 3-5 kręgów piersiowych, wykonuje się dostęp przednio-boczny z resekcją trzeciego żebra. Łopatkę przesuwa się do tyłu bez odcinania mięśni. Jeśli osteoblastoklastoma znajduje się w okolicy piersiowo-lędźwiowej między Th11 i L2, operacją z wyboru jest prawostronna torakofrenolumbotomia. Dostęp do przedniej części górnych 3 kręgów kości krzyżowej jest trudniejszy. Zaleca się dostęp przednio-boczny zaotrzewnowy prawostronny ze starannym drenażem pni naczyniowych i moczowodu.
- Jeżeli zniszczenia trzonów kręgowych są znaczne lub patologia rozprzestrzeniła się na okolicę łuku w odcinku piersiowym i lędźwiowo-krzyżowym kręgosłupa, wówczas w takim przypadku wykonuje się transpedikularno-translaminarną stabilizację kręgosłupa, po czym usuwa się zniszczone kręgi za pomocą kolejnej autoplastyki.
- Jeśli w brwi i kości kulszowej zostanie wykryta łagodna forma osteoblastoklastoma, patologicznie zmieniony segment jest usuwany w obrębie zdrowych tkanek, bez przeszczepu kości. Jeśli dno i dach panewki stawu biodrowego są dotknięte, wykonuje się resekcję z dalszym przeszczepem kości w celu zastąpienia ubytku, z mocowaniem za pomocą łączników gąbczastych.
- W przypadku zajęcia kości biodrowej, piersi lub kulszowej wykonuje się alloplastykę z wykorzystaniem przeszczepu strukturalnego, osteosyntezę przeszczepu, wszczepienie tworzywa sztucznego na bazie cementu oraz repozycjonowanie głowy protezy w sztucznej jamie.
- W przypadku zajęcia kości krzyżowej i L2 wykonuje się dwuetapową interwencję, obejmującą resekcję tylnego dostępu patologicznie zmienionego dolnego fragmentu kości krzyżowej (do S2 ), fiksację przeznasadową i usunięcie nowotworu od strony przedniej metodą zaotrzewnową z przeszczepem kości.
W każdym konkretnym przypadku lekarz ustala najwłaściwszą metodę interwencji chirurgicznej, biorąc pod uwagę możliwość zastosowania najnowszych technologii w celu polepszenia efektów leczenia i zapewnienia pacjentowi normalnej jakości życia.
Zapobieganie
Nie ma konkretnej profilaktyki osteoblastoklastoma. Przede wszystkim wynika to z niedostatecznego zbadania przyczyn rozwoju takich nowotworów. Wielu ekspertów podkreśla zapobieganie urazom układu kostnego wśród głównych punktów profilaktycznych. Jednak nie ma dowodów na bezpośredni wpływ urazu na powstawanie nowotworów kości, a uraz w wielu przypadkach zwraca uwagę jedynie na istniejący proces nowotworowy i nie ma oczywistego znaczenia w pochodzeniu ogniska patologicznego, ale jednocześnie może przyczynić się do jego wzrostu.
Nie należy zapominać, że osteoblastoklastoma często powstaje w kościach, które wcześniej były narażone na promieniowanie jonizujące - na przykład w celu terapii innych procesów nowotworowych. Nowotwory indukowane radioterapią zwykle pojawiają się nie wcześniej niż 3 lata po narażeniu na promieniowanie.
Do niespecyficznych środków zapobiegawczych zalicza się:
- Eliminacja złych nawyków;
- Prowadzenie zdrowego trybu życia;
- Jakościowe i zrównoważone żywienie;
- Umiarkowana regularna aktywność fizyczna;
- Profilaktyka urazów, wczesne leczenie wszelkich procesów patologicznych w organizmie, stabilizacja odporności.
Prognoza
Złamania patologiczne często występują w dotkniętym obszarze tkanki kostnej. W tym przypadku łagodne nowotwory, pod warunkiem zastosowania radykalnej metody leczenia, mają korzystne rokowanie, chociaż nie wyklucza się możliwości nawrotów i złośliwości ogniska patologicznego. Niekorzystnego wyniku łagodnego osteoblastoklastoma nie wyklucza się, jeśli ognisko charakteryzuje się aktywnym wzrostem i wyraźnym zniszczeniem kości. Taki guz może szybko zniszczyć cały segment kości, co pociąga za sobą rozwój złamania patologicznego i znaczne upośledzenie funkcji kości. Tacy pacjenci często mają problemy z chirurgiczną wymianą ubytku tkanki kostnej, a także rozwijają się powikłania związane z niezagojeniem złamania.
Średni pięcioletni wskaźnik przeżycia dla wszystkich wariantów złośliwych osteoblastoklastomów zarówno u dzieci, jak i u dorosłych wynosi 70%, co można uznać za całkiem dobre. Stąd możemy wnioskować, że w wielu przypadkach takie nowotwory są leczone całkiem skutecznie. Oczywiście, takie punkty jak rodzaj procesu nowotworowego, jego stadium, stopień uszkodzenia i złośliwość mają również duże znaczenie.
Oczywiście, to właśnie osteoblastoklastoma złośliwa stanowi największe zagrożenie. W tej sytuacji możemy mówić o pomyślnym rokowaniu jedynie w przypadku wczesnego wykrycia, dostępnej lokalizacji chirurgicznej, wrażliwości ogniska na środki chemioprewencyjne i radioterapię.

