Ekspert medyczny artykułu
Nowe publikacje
Poikiloderma
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
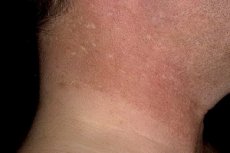
Poikiloderma to termin medyczny opisujący stan skóry charakteryzujący się niejednorodnością koloru i tekstury skóry. Stan ten może obejmować różne zmiany skórne, takie jak plamy, zaczerwienienie, bladość, nieregularności pigmentacyjne i zmiany tekstury.
Przyczyny poochyloderma
Poikiloderma to choroba skóry charakteryzująca się niejednorodnością koloru i tekstury skóry. Jej przyczyny mogą być różne i obejmują:
- Ekspozycja na słońce: Częstym zjawiskiem jest rozwój papoikilodermy w wyniku ekspozycji na słońce. Promienie ultrafioletowe mogą uszkodzić skórę i promować pigmentację i inne zmiany w skórze.
- Zmiany hormonalne: Niektóre zmiany hormonalne mogą wpływać na pigmentację skóry i przyczyniać się do rozwoju papoikilodermy. Na przykład ciąża i przyjmowanie doustnych środków antykoncepcyjnych mogą wpływać na skórę.
- Czynniki genetyczne: Niektórzy ludzie mogą mieć genetyczne predyspozycje do rozwoju papoikilodermii.
- Zaburzenia naczyniowe: Rozszerzenie lub uszkodzenie naczyń włosowatych skóry może przyczynić się do rozwoju papoikilodermii.
- Wiek: Wraz z wiekiem skóra staje się mniej jędrna i bardziej podatna na zmiany tekstury i pigmentację.
- Oparzenia i urazy: Oparzenia i urazy skóry mogą również prowadzić do zmian w strukturze skóry i jej pigmentacji.
- Inne czynniki: Czynniki zewnętrzne, takie jak substancje chemiczne i reakcje alergiczne, a także szereg chorób skóry mogą być przyczyną papoikilodermii.
Poikilodermia może pojawić się w różnych miejscach ciała i obejmować różnorodne zmiany skórne, w tym plamy, zaczerwienienia, bladość i zaburzenia pigmentacji.
Objawy poochyloderma
Oto niektóre z najczęstszych objawów związanych z poochylodermią:
- Zmiany pigmentacji: Poikilodermia może objawiać się zmianami pigmentacji skóry, takimi jak plamy, zaczerwienienia i obszary zmienionej pigmentacji.
- Nierównomierna tekstura: Skóra może mieć nierównomierną teksturę, szorstkość, zmarszczki lub zmiany w topografii.
- Rozszerzone naczynia krwionośne: W niektórych przypadkach papoikilodermii może towarzyszyć rozszerzenie naczyń krwionośnych skóry, co może prowadzić do pojawienia się kuperozy (rozszerzonych naczyń włosowatych).
- Obrzęk: Może wystąpić obrzęk obszarów skóry dotkniętych papoikilodermią.
- Suchość i podrażnienie: Twoja skóra może być bardziej sucha i wrażliwa, co może powodować swędzenie lub podrażnienie.
- Częstsze oparzenia słoneczne: Skóra może być bardziej wrażliwa na światło słoneczne, co może prowadzić do częstszych oparzeń słonecznych i pogorszenia objawów.
Objawy mogą mieć różne nasilenie i różnić się w zależności od indywidualnych cech pacjenta i stanu skóry.
Diagnostyka poochyloderma
Diagnozowanie papoikilodermy obejmuje badanie fizykalne, wywiad (rozmowę z pacjentem na temat jego historii medycznej i rodzinnej), a czasami dodatkowe badania laboratoryjne i instrumentalne. Oto typowe kroki, które mogą być uwzględnione w procesie diagnozowania papoikilodermy:
- Badanie fizykalne: Dermatolog może dokładnie zbadać obszar skóry dotknięty zmianami i ocenić jego kolor, teksturę, pigmentację i inne cechy. Lekarz może również wykonać ogólne badanie fizykalne, aby wykluczyć inne choroby skóry lub układowe.
- Wywiad chorobowy: Lekarz zada Ci pytania dotyczące objawów, czasu ich występowania, czynników, które mogły je wywołać, a także Twojej historii medycznej i rodzinnej.
- Dodatkowe badania: W niektórych przypadkach lekarz może zlecić dodatkowe badania laboratoryjne lub instrumentalne w celu potwierdzenia diagnozy lub wykluczenia innych schorzeń. Badania te mogą obejmować biopsję skóry (pobranie próbki tkanki do analizy laboratoryjnej), badania krwi, niektóre dodatkowe metody edukacyjne, takie jak dermatoskopia lub USG.
- Diagnostyka różnicowa: Dermatolog powinien wykluczyć inne schorzenia, które mogą przypominać objawy papoikilodermy, takie jak trądzik różowaty, zaburzenia pigmentacji, choroby naczyniowe skóry i inne schorzenia dermatologiczne.
Gdy zostaną wykonane wszystkie niezbędne badania, lekarz może zdiagnozować chorobę i poinformować o możliwych sposobach leczenia i pielęgnacji skóry.
Z kim się skontaktować?
Leczenie poochyloderma
Leczenie papoikilodermy zależy od jej rodzaju, przyczyny i nasilenia objawów. Choroba może być spowodowana przez wiele czynników, a jej leczenie może obejmować wiele metod. Oto niektóre z możliwych metod leczenia papoikilodermy:
- Ochrona przed słońcem: Poikilodermia często ulega zaostrzeniu pod wpływem ekspozycji na słońce, dlatego ważne jest stosowanie kremów z filtrem przeciwsłonecznym o wysokim współczynniku SPF i ograniczenie ekspozycji skóry na słońce.
- Zabiegi kosmetyczne: W niektórych przypadkach zabiegi kosmetyczne mogą pomóc poprawić wygląd skóry. Zabiegi te mogą obejmować terapię laserową, peelingi chemiczne, mikrodermabrazję i zastrzyki.
- Pielęgnacja skóry: Prawidłowa pielęgnacja skóry może pomóc poprawić wygląd i stan skóry. Obejmuje to stosowanie środków nawilżających, łagodnych środków czyszczących i innych produktów zalecanych przez dermatologa.
- Leczenie zmian naczyniowych: Jeśli papoikilodermii towarzyszą zmiany naczyniowe, lekarz może zalecić specjalne zabiegi w celu ich poprawy, np. terapię laserową lub iniekcję.
- Leki: W niektórych przypadkach lekarz może przepisać leki, takie jak miejscowo działające sterydy lub leki wpływające na pigmentację skóry, w celu złagodzenia objawów.
- Dieta i terapia witaminowa: W zależności od przyczyny papoikilodermii, lekarz może zalecić zmianę diety lub przyjmowanie witamin, które mogą korzystnie wpłynąć na skórę.
Leczenie powinno być indywidualne i dostosowane do konkretnych potrzeb każdego pacjenta. Ważne jest, aby udać się do dermatologa, aby ocenić i opracować plan leczenia, który będzie dla Ciebie najlepszy.

