Ekspert medyczny artykułu
Nowe publikacje
Przyczyny i patogeneza gruczolaka prostaty
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
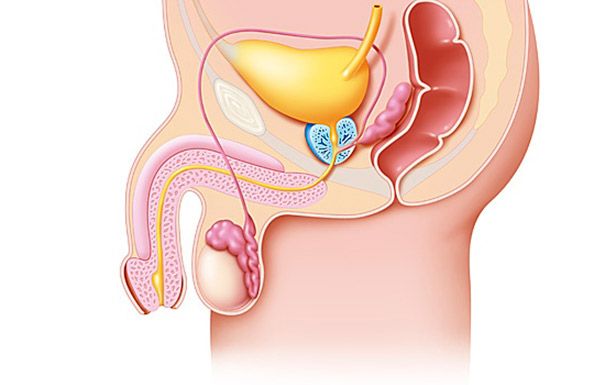
Zrozumienie patogenezy gruczolaka prostaty (gruczołu krokowego) jest niemożliwe bez uwzględnienia współczesnych danych na temat jego anatomii i morfologii. Współczesna teoria rozwoju gruczolaka prostaty (gruczołu krokowego) opiera się na strefowej koncepcji budowy prostaty, zgodnie z którą w gruczole krokowym wyróżnia się kilka obszarów, które różnią się pod względem histologicznych i funkcjonalnych cech tworzących je elementów komórkowych. Są to strefy obwodowa, centralna i przejściowa (przejściowa), a także obszar przedniego podścieliska włóknisto-mięśniowego i segmentu przedprostatowego.
W obszarze guzka nasiennego otwierają się otwory wylotowe nasieniowodów. Ściana bliższej części cewki moczowej składa się z podłużnych włókien mięśni gładkich. Zwieracz przedprostatowy (narządowy), utworzony z grubej warstwy włókien mięśni gładkich, otacza bliższą część cewki moczowej od szyjki pęcherza do szczytu guzka nasiennego i zapobiega wystąpieniu wytrysku wstecznego.
Badania histologiczne wykazały, że wzrost gruczolaka prostaty (gruczołu krokowego) rozpoczyna się w strefie centralnej i przejściowej prostaty. Strefa przejściowa prostaty składa się z dwóch oddzielnych gruczołów zlokalizowanych bezpośrednio za wewnętrznym zwieraczem pęcherza moczowego. Przewody wydalnicze tej strefy znajdują się na bocznej ścianie cewki moczowej w pobliżu guzka nasiennego. Bliższa strefa przejściowa zawiera gruczoły strefy okołocewkowej, graniczą z wewnętrznym zwieraczem pęcherza moczowego i są zlokalizowane równolegle do osi cewki moczowej. Węzły gruczolakowate mogą rozwijać się zarówno w strefie przejściowej, jak i w strefie przycewkowej. Oprócz hiperplazji guzkowej strefa przejściowa ma tendencję do wzrostu z wiekiem.
Torebka prostaty odgrywa ważną rolę w rozwoju objawów gruczolaka prostaty (gruczołu krokowego). Tak więc u psów torebka prostaty jest słabo rozwinięta i nawet przy wyraźnej hiperplazji objawy choroby rzadko się rozwijają. Torebka przenosi ciśnienie powiększonej tkanki prostaty na cewkę moczową, powodując wzrost oporu cewki moczowej.
Gruczolak prostaty (gruczoł krokowy): patofizjologia
Część prostaty cewki moczowej ulega wydłużeniu i deformacji do 4-6 cm i więcej, głównie z powodu obszaru ściany tylnej położonego nad guzkiem nasiennym. Szyjka pęcherza moczowego ulega uniesieniu i deformacji, jej światło staje się szczelinowate. W rezultacie naturalna krzywizna cewki moczowej ulega zwiększeniu, a przy nierównomiernym rozwoju płatów bocznych cewka moczowa ulega również wygięciu w kierunku poprzecznym, w wyniku czego może przybrać wygląd zygzakowaty. Rozwarcie światła szyi pęcherza moczowego w wyniku niewydolności mechanizmu cewkowo-zwieraczowego podczas kompensacji wypieracza objawia się klinicznie nietrzymaniem moczu.
Pęcherz moczowy również ulega głębokim zmianom. Jego reakcja na rozwój niedrożności przebiega przez trzy etapy: drażliwość, kompensacja i dekompensacja. W pierwszym etapie niedrożności podpęcherzowej pęcherz moczowy reaguje zwiększonymi skurczami wypieracza, umożliwiając tymczasowe utrzymanie równowagi czynnościowej i całkowite wydalenie moczu. Dalszy rozwój niedrożności prowadzi do kompensacyjnego przerostu ściany pęcherza moczowego, która może osiągnąć grubość 2-3 cm. W tym przypadku może ona nabrać beleczkowego wyglądu z powodu pogrubionych i uwypuklonych wiązek mięśni.
Początkowy etap rozwoju beleczkowego charakteryzuje się morfologicznie przerostem komórek mięśni gładkich. Postęp procesu prowadzi do oddzielenia przerośniętych elementów mięśniowych i wypełnienia przestrzeni między nimi tkanką łączną. Pomiędzy beleczkami tworzą się zagłębienia zwane uchyłkami rzekomymi, których ściany stopniowo stają się cieńsze z powodu wzrostu ciśnienia śródpęcherzowego. Takie uchyłki są często liczne, osiągając niekiedy znaczne rozmiary.
Właściwości sprężyste wypieracza są determinowane przez obecność kolagenu, który w jego tkance mięśni gładkich stanowi 52% całkowitej ilości białka. W miarę wyczerpywania się zdolności kompensacyjnych i zwiększania się zaniku ściany pęcherza stają się cieńsze. Wypieracz traci zdolność do kurczenia się i rozciągania, w wyniku czego pojemność pęcherza znacznie wzrasta, osiągając 1 litr lub więcej. Współistniejące zmiany zapalne i troficzne prowadzą do wyraźnego stwardnienia warstwy mięśniowej ściany pęcherza i zmniejszenia zawartości kolagenu. Zawartość tkanki łącznej staje się równa lub przewyższa zawartość elementów mięśniowych.
Stopień przywrócenia prawidłowej struktury ściany pęcherza moczowego zależy od czasu trwania przeszkody w odpływie moczu. W wyniku długotrwałej przeszkody rozwijają się nieodwracalne zmiany morfologiczne, które prowadzą do wyraźnych zaburzeń czynnościowych pęcherza i nie można ich wyeliminować nawet przy leczeniu chirurgicznym. Ciężka niedrożność podpęcherzowa prowadzi do wzrostu ciśnienia w pęcherzu, upośledzenia odpływu moczu z nerek i rozwoju odpływu pęcherzowo-moczowodowego i nerkowego, a także odmiedniczkowego zapalenia nerek. Moczowody rozszerzają się, wydłużają, stają się kręte, rozwija się ureterohydronefroza i przewlekła niewydolność nerek. Patogeneza zmian w nerkach i górnych drogach moczowych u pacjentów z gruczolakiem prostaty jest złożona i zależy od wielu czynników: zmian związanych z wiekiem, chorób współistniejących wpływających na ich wydolność funkcjonalną, rozwoju obturacyjnej uropatii.
W pierwszym stadium uropatii obturacyjnej zachowanie aparatu kielichów nerkowych i integralność nabłonka kanalików zbiorczych brodawek zapobiegają wystąpieniu refluksów miedniczkowych nerkowych i wnikaniu zakażenia do miąższu nerkowego w sposób wstępujący. W miarę rozwoju ureterohydronefrozy dochodzi do strukturalnej deformacji sklepień kielichów, co stwarza dogodne warunki do wystąpienia refluksów miedniczkowo-cewkowych, a następnie miedniczkowo-żylnych i miedniczkowo-limfatycznych.
W wyniku wzrostu ciśnienia wewnątrzmiedniczkowego i refluksu miedniczkowo-nerkowego dochodzi do znacznego upośledzenia hemodynamiki nerek, a następnie do rozwoju zmian strukturalnych tętnic wewnątrznarządowych w postaci ich obliteracji i rozlanego zwężenia. Zaburzenia hemodynamiczne prowadzą do poważnych przesunięć metabolicznych i ciężkiego niedokrwienia tkanki nerkowej. Uropatia obturacyjna powoduje postępujące pogorszenie wszystkich wskaźników stanu czynnościowego nerek. Charakterystyczną cechą tego procesu jest wczesne upośledzenie zdolności zagęszczania nerek, które objawia się przede wszystkim gwałtownym spadkiem wchłaniania zwrotnego jonów Na i wzrostem ich wydalania z moczem. Upośledzenie funkcji nerek w gruczolaku prostaty w stadium I obserwuje się u 18% pacjentów. W stadium II przewlekła niewydolność nerek komplikuje przebieg choroby u 74%, przy czym u 11% z nich występuje stadium terminalne. Przewlekłą niewydolność nerek stwierdza się u wszystkich pacjentów z gruczolakiem prostaty w stadium III, przy czym stadium przejściowe obserwuje się u 63%, a stadium końcowe u 25% przebadanych pacjentów.
Zakażenie układu moczowego ma fundamentalne znaczenie w patogenezie zaburzeń nerek w gruczolaku prostaty i znacznie komplikuje przebieg choroby. Odmiedniczkowe zapalenie nerek i niewydolność nerek stanowią do 40% przyczyn zgonów u pacjentów z gruczolakiem prostaty. Przewlekłe odmiedniczkowe zapalenie nerek u pacjentów z gruczolakiem prostaty obserwuje się w 50-90% przypadków.
Zapalenie pochodzenia bakteryjnego występuje głównie w śródmiąższowej tkance okołocewkowej. W patogenezie wtórnego odmiedniczkowego zapalenia nerek w gruczolaku prostaty główną rolę odgrywa urostaza, rozwój refluksu pęcherzowo-moczowodowego i miedniczki nerkowej. Zakażenie wnika do nerki drogą wstępującą z pęcherza moczowego. Zakażenie dróg moczowych towarzyszy większości przypadków gruczolaka prostaty. Przewlekłe zapalenie pęcherza moczowego obserwowano u 57-61% pacjentów ambulatoryjnych i 85-92% pacjentów hospitalizowanych. W związku z tym patogenezę przewlekłego odmiedniczkowego zapalenia nerek u pacjentów z gruczolakiem prostaty można przedstawić następująco: niedrożność podpęcherzowa → dysfunkcja pęcherza → zapalenie pęcherza moczowego → niewydolność połączeń pęcherzowo-moczowodowych → refluks pęcherzowo-moczowodowy → przewlekłe odmiedniczkowe zapalenie nerek.
Obecność współistniejącego procesu zapalnego w prostacie odgrywa dużą rolę w kształtowaniu obrazu klinicznego w gruczolaku prostaty. Częstość przewlekłego zapalenia gruczołu krokowego w gruczolaku prostaty według danych laboratoryjnych, chirurgicznych i autopsyjnych wynosi odpowiednio 73, 55,5 i 70%. Zastój żylny, ucisk przewodów wydalniczych zrazików przez tkankę przerostową gruczołu i jego obrzęk są przesłankami rozwoju przewlekłego zapalenia. Badanie morfologiczne materiału operacyjnego wykazało, że w większości przypadków proces zapalny był zlokalizowany na obwodzie gruczołu. Współistniejące przewlekłe zapalenie gruczołu krokowego może klinicznie objawiać się jako dysuria, która wymaga diagnostyki różnicowej z zaburzeniami oddawania moczu spowodowanymi przez sam gruczolak prostaty. Jego obecność prowadzi również do wzrostu liczby wczesnych i późnych powikłań pooperacyjnych, w związku z czym konieczne są działania mające na celu identyfikację i dezynfekcję przewlekłego zapalenia gruczołu krokowego na etapie leczenia zachowawczego lub przygotowania do operacji.
Kamienie pęcherza moczowego w gruczolaku powstają wtórnie z powodu zaburzeń opróżniania pęcherza. Wykrywa się je u 11,7-12,8% pacjentów. Zazwyczaj mają regularny okrągły kształt, mogą być pojedyncze lub mnogie, a pod względem składu chemicznego są moczanami lub fosforanami. Kamienie nerkowe towarzyszą gruczolakowi prostaty w 3,6-6,0% przypadków.
Częstym powikłaniem gruczolaka prostaty jest całkowite ostre zatrzymanie moczu, które może rozwinąć się na każdym etapie choroby. W niektórych przypadkach jest to kulminacja procesu niedrożności w połączeniu z dekompensacją zdolności skurczowej wypieracza, podczas gdy w innych rozwija się nagle na tle umiarkowanych objawów zaburzeń oddawania moczu. Często jest to pierwszy objaw kliniczny gruczolaka prostaty. Według literatury powikłanie to obserwuje się u 10-50% pacjentów, najczęściej występuje w II stadium choroby. Czynnikami prowokującymi rozwój tego powikłania mogą być: naruszenie diety (spożywanie alkoholu, przypraw), hipotermia, zaparcia, przedwczesne opróżnianie pęcherza, stres, przyjmowanie niektórych leków (leków antycholinergicznych, uspokajających, przeciwdepresyjnych, moczopędnych).
Głównymi czynnikami wpływającymi na rozwój ostrego zatrzymania moczu są rozrost tkanki przerostowej, zmiany czynnościowe napięcia szyi i mięśni pęcherza moczowego oraz zaburzenia mikrokrążenia narządów miednicy mniejszej z rozwojem obrzęku prostaty.
W początkowym stadium ostrego zatrzymania moczu, zwiększona aktywność skurczowa wypieracza prowadzi do wzrostu ciśnienia śródpęcherzowego. W kolejnych stadiach, na skutek rozciągania ściany pęcherza i zmniejszenia jego zdolności skurczowej, ciśnienie śródpęcherzowe spada.

