Ekspert medyczny artykułu
Nowe publikacje
Zrosty w lewym i prawym płucu: zrosty opłucnowe, zwłóknieniowe
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
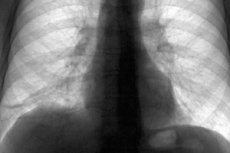
Poważnym powikłaniem po chorobach układu oddechowego są zrosty w płucach. Rozważmy patogenezę i przyczyny ich występowania, główne objawy, metody leczenia i profilaktyki.
Płuca są parzystym narządem w klatce piersiowej, który odpowiada za proces oddychania. Prawe płuco jest o 10% większe od lewego, ponieważ ludzkie serce jest przesunięte na lewo. Objętość narządu wynosi około 3 litrów. Płuca są pokryte błoną opłucnową ze wszystkich stron. Po rozległym zapaleniu płuc i innych zmianach zapalnych lub zakaźnych, między płatami mogą tworzyć się sznury, czyli osobliwe wewnętrzne blizny.
- Wygląd zrostów zależy od organu, w którym powstają. Mogą być cienkie jak folia polietylenowa lub grube włókniste nowotwory.
- Najczęściej struny lokalizują się między błonami surowiczymi jamy opłucnej, wykrywa się je także w okolicy przepony.
- W szczególnie ciężkich przypadkach narośla zajmują wszystkie części opłucnej, powodując zrosty płatów opłucnej i całkowity rozrost jam opłucnej.
Choroba adhezyjna może dotknąć każdego organu, w którym znajduje się tkanka łączna. Ta patologia ma negatywny wpływ na funkcjonowanie całego ciała, a zwłaszcza narządów oddechowych. Rosnące zrosty blokują naczynia krwionośne, zakłócając krążenie krwi i powodując dyskomfort podczas oddychania, niewydolność oddechową.
Dlaczego zrosty w płucach są niebezpieczne?
W większości przypadków zrosty płucne powstają podczas zmian zapalnych i zakaźnych. Niebezpieczeństwo zrostów polega na tym, że proces patologiczny jest ukryty. Bardzo często objawy choroby zrostowej są ukryte pod objawami ostrych infekcji wirusowych dróg oddechowych i innych chorób układu oddechowego. W miarę wzrostu pasma tkanki łącznej zakłócają dopływ krwi do płuc i mogą powodować zrastanie się jam opłucnowych.
Innym niebezpieczeństwem shvart jest niewydolność płucna i sercowa. Te procesy patologiczne prowadzą do rozwoju pneumosklerozy, czyli zastąpienia zdrowych tkanek narządów tkanką łączną. Choroba grozi następującymi powikłaniami:
- Deformacja płuc i oskrzeli.
- Zaburzenie wymiany gazowej w narządzie oddechowym.
- Głód tlenowy.
- Nadciśnienie płucne.
- Zakażenie wtórne.
Wszystkie powyższe czynniki mają negatywny wpływ na ogólne samopoczucie i funkcjonowanie całego organizmu. Bez terminowej diagnozy i leczenia istnieje ryzyko śmierci.
Epidemiologia
Jak pokazują statystyki, powstawanie zrostów w płucach najczęściej wiąże się z interwencjami chirurgicznymi, urazami i patologiami zapalnymi.
Według przeprowadzonych badań, narośla na błonie opłucnej mogą rozwijać się przez wiele lat i nie ujawniać się w żaden sposób. Tylko w 20% przypadków zrosty płucne prowadzą do zrostu blaszek opłucnej, niewydolności oddechowej i innych powikłań zagrażających życiu.
Przyczyny zrosty w płucach
Zrosty to przerośnięta tkanka łączna lub włóknista. Najczęściej są powikłaniem zapalenia opłucnej lub ciężkiego zapalenia płuc o dowolnej etiologii.
Do głównych przyczyn powstawania zrostów w płucach zalicza się:
- Zapalenie oskrzeli: ostre, przewlekłe.
- Zapalenie płuc.
- Zakażenia pasożytnicze: glistnica, bąblowica, amebiaza, paragonizm.
- Zakażenie płuc prątkiem Kocha.
- Procesy złośliwe.
- Sarkoidoza.
- Wrodzone anomalie narządu.
- Zawał płuc.
- Urazy pourazowe.
- Krwotok wewnętrzny.
- Zagrożenia zawodowe (wdychanie pyłu i substancji chemicznych).
- Zły stan środowiska w miejscu zamieszkania.
- Złe nawyki.
- Zabiegi chirurgiczne w obrębie klatki piersiowej.
- Reakcje alergiczne i częste wdychanie alergenów.
Jeśli narośla są punktowe lub izolowane, to nie ma żadnych bolesnych odczuć, ale jeśli zrosty są rozległe, to towarzyszą temu wyraźne objawy patologiczne. Obecność licznych zrostów prowadzi do wykluczenia płuc z procesu wymiany gazowej. Z tego powodu rozwija się niedotlenienie, niewydolność oddechowa i pogorszenie ogólnego samopoczucia.
Niezależnie od przyczyny pochodzenia, zrosty tkanki łącznej mogą ulec zakażeniu w zaawansowanych patologiach układu oddechowego. Z tego powodu zmiany bliznowate napinają i deformują płuca, powodując poważne zaburzenia w ich funkcjonowaniu.
Zrosty w płucach po operacji
Obecnie istnieją małoinwazyjne techniki chirurgiczne, które umożliwiają przeprowadzanie operacji płuc przez małe nacięcia. Jednak nawet interwencja laparoskopowa może powodować zrosty pooperacyjne.
Wszystkie operacje wykonywane na płucach dzielą się na dwie grupy w zależności od objętości:
- Pulmonektomia (pneumonektomia) to całkowite usunięcie płuca. Jest przepisywana w przypadku zmian złośliwych i wielu zmian patologicznych.
- Resekcja to usunięcie części narządu.
Usunięcie płuca, jego segmentu lub płata pociąga za sobą poważne zmiany patologiczne w strukturze tkanki płucnej. Jeśli proces pooperacyjny jest powikłany reakcjami zapalnymi, wówczas powstają zrosty.
Choroba adhezyjna prowadzi do zaburzenia dopływu tlenu do organizmu. Pojawiają się duszności, zwiększone osłabienie, bóle w klatce piersiowej, problemy sercowo-naczyniowe, zawroty głowy. Okres pooperacyjny pozostawia negatywny ślad na całym ciele. Narządy wewnętrzne ulegają przemieszczeniu, zmienia się dopływ krwi.
Zrosty opłucnowe ograniczają liniowe wymiary pozostałych części płuca. To zaburza proces oddychania. Jeśli narośla ulegną zakażeniu, na przykład z powodu zaniedbanego przeziębienia, prowadzi to do zatrucia organizmu. Aby zapobiec powikłaniom pooperacyjnym, pacjenci muszą przejść długi okres rehabilitacji z cyklem zabiegów fizjoterapeutycznych.
Czynniki ryzyka
Powiększone łącznotkankowe sznury płucne najczęściej znajdują się między błonami surowiczymi jamy opłucnej. Powstają z wielu powodów, a także istnieje szereg czynników ryzyka wystąpienia tej patologii:
- Przewlekłe choroby zakaźne i zapalne układu oddechowego.
- Urazy mechaniczne.
- Patologie wrodzone i genetyczne.
- Narażenie na promieniowanie radioaktywne.
- Reakcje alergiczne.
- Syfilis.
- Gruźlica.
- Operacje.
Sznury mogą być dowolnej lokalizacji, powstają w miejscu, gdzie jest tkanka łączna. Uszkodzenie opłucnej może być całkowite, obejmujące wszystkie części narządu, i pojedyncze płaskie. W szczególnie ciężkich przypadkach płaty opłucnej zlewają się.
Patogeneza
Mechanizm rozwoju choroby adhezyjnej ma podłoże biochemiczne. Adhezje występują po chorobach zapalnych i zakaźnych, urazach, operacjach. Przed rozważeniem patogenezy powstawania sznurów w płucach konieczne jest zapoznanie się z cechami strukturalnymi tego narządu oddechowego:
- Płuca i klatka piersiowa są pokryte opłucną. Jest to surowicza błona komórek mezotelialnych z włóknisto-elastyczną strukturą. Struktura zawiera zakończenia nerwowe, naczynia limfatyczne i krwionośne.
- Opłucna składa się z dwóch warstw: ściennej i trzewnej. Pierwsza jest zewnętrzną powłoką wewnętrznej powierzchni klatki piersiowej, zapewnia swobodny ruch płuc w klatce piersiowej.
- Warstwa trzewna otacza każde płuco, aby umożliwić im normalne przesuwanie się względem siebie. Dwie części opłucnej są ze sobą połączone. Część trzewna ma podwójne ukrwienie, otrzymując krew z tętnic płucnych i oskrzelowych.
- Jama opłucnowa i jej płatki wykonują czynność oddychania. Jamy zawierają płyn, który zapewnia ślizganie się płatów podczas wdechu i wydechu. Szczelność narządu jest utrzymywana przez ciśnienie.
Zrosty opłucnej są najczęściej powikłaniem wcześniejszych chorób: zapalenia płuc, zapalenia oskrzeli, inwazji pasożytniczych. W tym przypadku proces zrostów pomaga organizmowi zlokalizować obszar zapalny. Tworzenie się pasm następuje przy uszkodzeniach mechanicznych, czyli urazach klatki piersiowej i po interwencjach chirurgicznych.
Zrosty tkanki łącznej zakłócają krążenie krwi w dotkniętych tkankach. Prowadzi to do zmian w strukturze płuc i wywołuje bolesne odczucia i zaburzenia czynności narządu. Zrosty mogą być pojedyncze lub wielokrotne. Ich pojawienie się grozi zaburzeniami wymiany powietrza, niedotlenieniem i trwającymi chorobami układu oddechowego.
Objawy zrosty w płucach
W większości przypadków powiększone pasma tkanki łącznej na płucach nie dają o sobie znać w żaden sposób. Objawy pozwalające podejrzewać ich występowanie manifestują się różnymi powikłaniami. Ponadto objawy zależą od lokalizacji zrostów, więc zaburzenia są dość zróżnicowane:
- Trudności i przyspieszony oddech.
- Niewydolność oddechowa i duszność.
- Przyspieszone tętno.
- Zawroty głowy i utrata przytomności.
- Obniżanie ciśnienia krwi.
- Paradoksalne ruchy klatki piersiowej z udziałem dodatkowych mięśni oddechowych.
Bolesnemu stanowi towarzyszy pogorszenie ogólnego stanu zdrowia i zwiększone osłabienie. Pojawienie się powyższych objawów jest powodem, aby natychmiast zwrócić się po pomoc medyczną w celu postawienia diagnozy.
 [ 20 ]
[ 20 ]
Pierwsze znaki
W początkowych stadiach choroba nie daje wyraźnych objawów klinicznych. Dyskomfort pojawia się wraz ze wzrostem aktywności fizycznej, gdy mechanizmy kompensacyjne zaczynają zanikać. Wielu pacjentów zauważa pojawienie się takich objawów:
- Duszność.
- Ból w klatce piersiowej.
- Zawrót głowy.
- Trudności w przywróceniu oddychania.
- Przyspieszone tętno.
Jeśli pojawienie się zrostów następuje wraz z wtórnym zakażeniem, wówczas pojawia się ropna plwocina, nasilony kaszel i duszność, a także podwyższona temperatura ciała. Może również rozwinąć się anemia z wyraźną bladością skóry.
W miarę rozrastania się włókien tkanki łącznej, nasilają się objawy bólowe:
- Pojawia się pobudzenie psychoruchowe.
- Skóra i błony śluzowe przyjmują niebieskawy odcień.
- Ciśnienie krwi spada.
- Możliwa utrata przytomności.
Jeśli zrosty spowodowały zrośnięcie się płatów opłucnej, objawy są ostre i wyraźne. Objawy końcowej niewydolności oddechowej w połączeniu z zaburzeniami wymiany gazowej w płucach i ostrym niedoborem tlenu powodują poważne zaburzenia w funkcjonowaniu innych narządów i układów.
Zrosty w płucach lewym i prawym
Lewe płuco różni się od prawego mniejszym rozmiarem i kształtem. Jest nieco dłuższe i węższe od prawego. Narząd składa się z dwóch gałęzi: górnego i dolnego płata, które mają niemal równą objętość. Objętość lewego oskrzela jest mniejsza od prawego, a jego długość jest dwukrotnie większa od prawego.
Zrosty w lewym płucu powstają z tych samych powodów, co w prawym. Mogą to być wcześniejsze i zaawansowane zmiany zapalne, przewlekła choroba obturacyjna, procesy włókniste, urazy i szereg innych patologii. Objawy zmian lewostronnych charakteryzują się dyskomfortem po lewej stronie, który może wpływać na układ sercowo-naczyniowy.
Prawe płuco jest o 10% większe od lewego, ale jego wymiary liniowe są mniejsze. Różnice te wynikają z przesunięcia głównego mięśnia ciała (serca) w lewo, więc po prawej stronie jest więcej miejsca. Ponadto wątroba znajduje się po prawej stronie jamy brzusznej, co uciska mostek od dołu, zmniejszając tym samym jego wysokość.
Narząd składa się z trzech części, czyli płatów, które są funkcjonalnie równoważne. Każdy zawiera elementy strukturalne do wymiany gazowej i prawidłowego funkcjonowania. Górny płat różni się od pozostałych nie tylko położeniem, ale także objętością. Najmniejszy rozmiar znajduje się w płacie środkowym, a największy w płacie dolnym. Zrosty w prawym płucu mogą występować na dowolnej z jego gałęzi.
Formularze
W zależności od umiejscowienia i stopnia rozpowszechnienia wyróżnia się kilka rodzajów zrostów tkanki łącznej w płucach:
- Pleuroapikalny.
- Pereuropulmonarny.
- Pleuroprzeponowy.
Rodzaje zrostów klasyfikuje się również ze względu na etiologię ich powstania:
- Zakaźne/niezakaźne.
- Traumatyczny.
- Pooperacyjny.
- Wysiękowy.
- Włóknisty.
- Wrodzony.
Zrosty mogą być miejscowe, ogniskowe i mnogie. Miejscowe stanowią ograniczony obszar zmienionej tkanki płucnej. Nie powodują bolesnych objawów. Zrosty ogniskowe są zlokalizowane w kilku obszarach opłucnej, a mnogie chaotycznie pokrywają większość płuc.
Rodzaj choroby adhezyjnej ustala się w trakcie procesu diagnostycznego. Forma leczenia zależy od ciężkości zmiany i nasilenia objawów patologicznych.
Zrosty opłucnowe w płucach
Zgrubienie opłucnej szczytów płucnych to zrosty opłucnowo-wierzchołkowe. Takie warstwy mogą wskazywać na niedawne procesy zapalne. Najczęściej jednak zrosty powstają w wyniku zakażenia gruźlicą, czyli są jej powikłaniem. Struktury łącznotkankowe izolują dotknięty obszar od zdrowych tkanek.
Z reguły wzrost tkanki wykrywa się podczas fluorografii. Same struny nie są chorobą, więc nie wymagają interwencji terapeutycznej. Jeśli powodują ból w klatce piersiowej, trudności w oddychaniu i inne nieprzyjemne objawy, konieczna jest pomoc medyczna.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
Zrosty opłucnowo-płucne
Pojawienie się w płucach strun opłucnowych wskazuje na przebyte wcześniej procesy zapalne z uszkodzeniem tkanek opłucnowych. Zrosty tkanki łącznej są spowodowane upośledzeniem funkcji oddechowych i krążeniowych. Struny lokalizują chore tkanki od zdrowych, przywracając w ten sposób prawidłowe funkcjonowanie narządu.
Płuca są otoczone jamą opłucnową. Zazwyczaj obszar ten zawiera około 5 ml płynu stawowego, który działa jak amortyzator dla normalnego procesu oddychania. Jeśli narząd jest chory, pojawia się wysięk zapalny, który prowokuje rozwój zapalenia opłucnej. Podczas choroby na ścianach narządu odkłada się włóknik. Podczas rekonwalescencji stan zapalny ustępuje, a nagromadzony płyn zostaje wchłonięty. Jednak włóknik może pozostać w opłucnej i powodować zrosty. W szczególnie ciężkich przypadkach prowadzi to do zrostu płatów opłucnej.
Z reguły formacje opłucnowo-płucne wykrywa się podczas fluorografii. W większości przypadków ten objaw radiologiczny nie wymaga specjalnego leczenia. Potrzeba terapii pojawia się wraz z rozwojem niewydolności oddechowej i innych bolesnych objawów.
Zrosty przeponowo-opłucnowe
Tkanka łączna na granicach błon surowiczych jamy opłucnej to zrosty pleuroprzeponowe. W płucach powstają one w wyniku procesów zapalnych i zakaźnych, a także urazów i anomalii wrodzonych. Zrosty mogą być całkowite, rozrastające się w całej objętości opłucnej, i izolowane.
Jeśli zrosty powodują ból podczas oddychania, duszność i inne nieprzyjemne objawy, należy udać się do pulmonologa. Lekarz zaleci kompleksową diagnostykę.
- Jeżeli zmiany są związane z procesami zapalnymi, wówczas obserwuje się zwiększoną zawartość leukocytów w plwocinie i zmianę stężenia białka C-reaktywnego we krwi.
- Podczas badania plwociny określa się poziom makrofagów pęcherzykowych, nabłonek oskrzeli, obecność erytrocytów i innych wskaźników. Jeśli analiza wykaże nabłonek, to w zależności od tego, jaki typ komórek przeważa, lekarz wyciąga wnioski o stopniu uszkodzenia dróg oddechowych.
- Wykonuje się także spirometrię z podaniem leku rozszerzającego oskrzela w celu określenia funkcji oddychania zewnętrznego.
Leczenie zależy od ciężkości choroby adhezyjnej i przyczyny jej wystąpienia. Jeśli istnieje wysokie ryzyko niewydolności płuc i innych patologii zagrażających życiu, wykonuje się interwencję chirurgiczną. W innych przypadkach pacjentom przepisuje się farmakoterapię i kurs fizjoterapii.
Zrosty przepony
Przepona jest płaskim mięśniem, który składa się z kilku wiązek mięśni. Znajduje się między mostkiem a jamą brzuszną, czyli bezpośrednio pod płucami, w kontakcie z opłucną. Pojawienie się zrostów przeponowych najczęściej wiąże się z udziałem opłucnej w procesie zapalnym. W ten sposób warstwy opłucnej izolują dotknięte obszary.
Z reguły zrosty w płucach nie powodują bolesnych odczuć. Jednak w niektórych przypadkach pojawiają się następujące objawy:
- Kaszel bezproduktywny.
- Objawy niewydolności oddechowej.
- Dyskomfort przy oddychaniu i inne bolesne odczucia.
Takie objawy są powodem, aby szukać pomocy medycznej i poddać się diagnostyce. Proliferację tkanek wykrywa się za pomocą fluorografii i badania rentgenowskiego. Jeśli zrosty przepony są zwapnione, ułatwia to ich wykrycie.
Na obrazach sznury pojawiają się jako zaciemnione obszary pola płucnego ze wzmocnionym wzorem naczyniowo-łącznotkankowym. W przypadku wielu zmian stwierdza się rozproszone zaciemnienie. Możliwe jest również zmniejszenie wysokości żeber, zmniejszenie przestrzeni międzyżebrowej i przemieszczenie narządów.
Leczenie zależy od wyników diagnostyki. Jeśli zmiany bliznowate szybko się zagęszczają i zakłócają normalne funkcjonowanie płuc, wykonuje się interwencję chirurgiczną z kursem terapii farmakologicznej. Pacjentowi przepisuje się również fizjoterapię. Szczególne znaczenie w zapobieganiu chorobie adhezyjnej mają środki zapobiegawcze. Polegają one na terminowym leczeniu wszelkich chorób i zwiększaniu właściwości ochronnych układu odpornościowego.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Zrosty podstawowe
Powiększone pasma tkanki łącznej u podstawy płuc, tj. w strefie korzeniowej, to zrosty podstawne. Tworzenie się zrostów w tym obszarze jest niezwykle rzadkie. Głównymi przyczynami powstawania zrostów są:
- Przewlekłe procesy zapalne.
- Niedrożność oskrzeli.
- Uraz mechaniczny układu oddechowego.
- Choroby genetyczne i wrodzone.
- Długotrwałe wdychanie pyłów i gazów.
- Alergiczne zapalenie pęcherzyków płucnych.
- Choroby bakteryjne i wirusowe.
Powstawanie zrostów podstawnych w płucach jest możliwe w przypadku zakrzepicy tętnic płucnych, niewydolności lewej komory i zaburzeń przepływu krwi w krążeniu płucnym. Oznacza to, że bliznowacenie opłucnej jest wynikiem zmian dystroficznych. Tkanka łączna rozrasta się, deformując strukturę narządu.
Niebezpieczeństwo choroby polega na tym, że zrosty wypełniają przestrzeń międzykomórkową. Z tego powodu tkanka płucna staje się gęstsza, a objętość wentylowanego powietrza maleje, światła pęcherzyków płucnych zwężają się. Na tym tle może rozwinąć się pneumoskleroza. Głównym objawem stanu patologicznego jest niewydolność oddechowa. Bez opieki medycznej mogą postępować bolesne objawy, nasilając dyskomfort. Brak tlenu negatywnie wpływa na funkcjonowanie całego organizmu.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Zrosty włókniste w płucach
Tkanka włóknista to rodzaj tkanki łącznej, która zastępuje wolną przestrzeń w organizmie. Zrosty włókniste na opłucnej płuc najczęściej pojawiają się w następujących przypadkach:
- Po zabiegach chirurgicznych.
- Do penetrujących urazów pourazowych.
- Po ostrych procesach zakaźnych i zapalnych (zapalenie płuc, gruźlica).
W przypadku pojedynczych i mnogich zrostów włóknistych pojawiają się objawy podobne do tych występujących w przypadku problemów kardiologicznych:
- Ból w klatce piersiowej.
- Trudności w oddychaniu.
- Nasilone osłabienie i duszność.
- Tachykardia.
Stopniowo w tkankach włóknistych pojawiają się nerwy i naczynia krwionośne. Zrosty mogą ulegać nasyceniu solami wapnia, czyli skostnieć. Prowadzi to do ograniczenia ruchu płuc, co zaburza ich funkcjonowanie. Nadmierny wzrost zrostów jest niebezpieczny ze względu na sklejanie się jam płucnych i ich przerastanie. Patologii towarzyszą ciężkie objawy: silny ból przy oddychaniu i ostra niewydolność oddechowa. Stan ten wymaga pilnego leczenia operacyjnego.
W początkowych stadiach zrosty włókniste w płucach nie powodują bolesnych odczuć. Jednak gdy pojawią się pierwsze objawy bolesnego stanu i istnieje podejrzenie choroby zrostowej, konieczna jest konsultacja ze specjalistą.
Komplikacje i konsekwencje
Narośla tkanki łącznej w płucach są niebezpieczne ze względu na poważne konsekwencje, które negatywnie wpływają na funkcjonowanie całego organizmu. Zrosty płucne mogą powodować następujące powikłania:
- Niewydolność oddechowa.
- Głód tlenowy.
- Nadmierny rozrost szczelin międzypłatowych i jam opłucnowych.
- Pogrubienie płatów opłucnej na skutek licznych zmian bliznowaciejących.
- Pneumoskleroza.
- Ograniczenie ruchomości przepony kopułkowej.
Innym dość poważnym powikłaniem zrostów płucnych jest pojawienie się nowotworów torbielowatych. W początkowych stadiach mukowiscydoza ma niejasne objawy:
- Temperatura ciała stopniowo wzrasta.
- Rytm oddychania jest zaburzony.
- Kończyny i błony śluzowe przyjmują sine zabarwienie.
- Oddychanie powoduje silny ból, któremu towarzyszy świszczący oddech.
Oprócz powyższych problemów, zrosty pogarszają jakość życia. Ich pojawienie się przyczynia się do rozwoju nie tylko niewydolności płucnej, ale także sercowej. Możliwe jest również wystąpienie wtórnej infekcji, która może być śmiertelna.
Diagnostyka zrosty w płucach
Bólowe objawy podczas oddychania są główną przyczyną podejrzenia zrostów w płucach. Lekarz bada dolegliwości pacjenta, zbiera wywiad i przepisuje zestaw środków diagnostycznych.
Procedury diagnostyczne dzielą się na dwie grupy: w celu określenia ogólnego stanu zdrowia pacjenta i identyfikacji powikłań procesu zrostowego. Poniższe badania są wskazane w celu oceny funkcji oddechowych:
- Badanie fizykalne – badanie klatki piersiowej, palpacja tkanek, węzłów chłonnych pachowych i podobojczykowych. Opukiwanie klatki piersiowej i osłuchiwanie stetoskopem. Lekarz mierzy również tętno, częstość oddechów, temperaturę ciała i ciśnienie krwi. Na podstawie uzyskanych danych sporządza się dalszy plan diagnostyczny.
- Zestaw badań laboratoryjnych – analiza krwi i moczu, skład gazometrii krwi, skład bakteriologiczny plwociny.
- Metody instrumentalne – radiografia, fluorografia, MRI, spirografia, TK, biopsja tkanki płucnej.
Diagnostykę przeprowadza terapeuta i pulmonolog. Na podstawie wyników badań sporządzany jest plan leczenia.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ]
Testy
Diagnostyka laboratoryjna jest obowiązkowym elementem badania organizmu, gdy podejrzewa się zrosty w płucach. Analizy przeprowadza się nie tylko na etapie diagnostycznym, ale również w trakcie procesu leczenia.
- Badanie krwi – jeśli proliferacja zrostów spowodowała niewydolność oddechową, ale obserwuje się zmiany w składzie krwi. Możliwy jest wzrost leukocytów, erytrocytoza i wzrost szybkości opadania krwinek czerwonych, co wskazuje na procesy zapalne w organizmie. Może również wystąpić wzrost poziomu hemoglobiny, wzrost hematokrytu i eozynofilia.
- Analiza moczu – pozwala ocenić ogólny stan organizmu i obecność powikłań rozrostów tkanki łącznej. Mocz może zawierać cylindryczne komórki nabłonkowe, białko i erytrocyty.
- Analiza bakteriologiczna plwociny – wykonuje się, jeśli zmiany bliznowaciejące w narządach oddechowych doprowadziły do ostrej lub przewlekłej niewydolności oddechowej. Powstawanie plwociny z ropnymi zanieczyszczeniami wskazuje na uszkodzenie płuc przez drobnoustroje chorobotwórcze.
Wyniki badań pozwalają na opracowanie planu leczenia lub zalecenie dodatkowych badań diagnostycznych. Przykładowo po badaniach bakteriologicznych sporządza się antybiogram, aby określić wrażliwość bakterii na antybiotyki i wybrać skuteczny lek.
 [ 56 ], [ 57 ], [ 58 ], [ 59 ], [ 60 ], [ 61 ]
[ 56 ], [ 57 ], [ 58 ], [ 59 ], [ 60 ], [ 61 ]
Diagnostyka instrumentalna
Bardzo często zrosty w płucach wykrywa się podczas fluorografii, która jest instrumentalną metodą diagnostyczną. Ten rodzaj badania zalicza się do obowiązkowych przy wszelkich objawach patologicznych ze strony narządów oddechowych.
Rozważmy główne metody instrumentalne służące wykrywaniu rozrostów tkanki łącznej w płucach:
- Radiografia – ujawnia pojedyncze i liczne ogniska zaciemnienia, które występują przy zapaleniu opłucnej, rozległym zapaleniu płuc, zawale płuc. Przy rozległej pneumosklerozy obserwuje się zaciemnienie całej objętości narządu. Metoda ta nie wykazuje uszkodzeń mięśni oddechowych i ośrodka oddechowego.
- Spirometria – ocena oddychania zewnętrznego, wymuszonej objętości wydechowej i szczytowej prędkości powietrza. Pozwala na identyfikację przewlekłej niewydolności oddechowej i postępujących procesów patologicznych.
- Skład gazów we krwi – w celu przeprowadzenia analizy na palcu pacjenta umieszcza się urządzenie z czujnikiem spektrofotometrycznym. Urządzenie odczytuje dane dotyczące saturacji krwi tlenem i pozwala ocenić stopień niewydolności oddechowej. Zabieg jest bezbolesny i nie ma przeciwwskazań.
- Bronchoskopia jest złożoną metodą diagnostyczną, w której kamerę wprowadza się do światła oskrzeli. Pozwala to na zbadanie błony śluzowej dużych oskrzeli i tchawicy oraz identyfikację zrostów. W przypadku występowania objawów ostrej niewydolności oddechowej badania nie wykonuje się. Zabieg wykonuje się przy wstępnym znieczuleniu błony śluzowej krtani.
- Elektrokardiografia – metoda ta jest niezbędna do oceny pracy układu sercowo-naczyniowego. Jeśli choroba adhezyjna jest w zaawansowanej formie, negatywnie wpływa na stan mięśnia sercowego. Podczas badania można wykryć różne patologie serca: arytmię, zawał, serce płucne.
Kompleks powyższych badań pozwala na postawienie ostatecznej diagnozy co do obecności zrostów w jamie opłucnej i dobór taktyki ich leczenia.
Co trzeba zbadać?
Diagnostyka różnicowa
Objawy rozrostu włókien tkanki łącznej przypominają nie tylko zaburzenia układu oddechowego, ale także patologie układu sercowo-naczyniowego i zaburzenia pracy wielu innych narządów.
Choroba adhezyjna jest różnicowana z zapaleniem opłucnej, pneumosklerozą, zawałem płuca. Do identyfikacji prawdziwej choroby stosuje się różne metody diagnostyczne: radiografię, TK i MRI płuc, USG serca, ogólne badania kliniczne. W większości przypadków to wyniki fluorografii pozwalają na postawienie ostatecznej diagnozy.
Z kim się skontaktować?
Leczenie zrosty w płucach
Głównym powodem diagnozy i leczenia zrostów płucnych jest silny ból. Terapeuta lub pulmonolog opracowuje plan leczenia. Leczenie jest złożone i zależy od ciężkości choroby zrostowej, ale w większości przypadków jest objawowe.
Zapobieganie
Wszystkie środki zapobiegawcze w przypadku choroby adhezyjnej w tkankach płucnych ograniczają się do zapobiegania chorobom układu oddechowego. W tym celu zaleca się następujące środki:
- Leczenie przewlekłych ognisk infekcji/zapaleń w organizmie.
- Zdrowy styl życia i zbilansowana dieta.
- Zapobieganie negatywnemu oddziaływaniu na organizm czynników biologicznych, toksycznych i fizycznych.
- Porzucenie złych nawyków.
- Przyjmowanie witamin.
- Aktywność fizyczna i hartowanie ciała.
Nie ma innych opcji zapobiegania rozrostom tkanki łącznej. Żaden lekarz nie może zagwarantować, że zrosty nie powstaną po całkowitym wyleczeniu patologii zapalnych lub zakaźnych. Ponadto, w celu terminowego wykrycia zrostów opłucnowych i innych patologii narządów oddechowych, konieczne jest coroczne poddawanie się badaniu fluorograficznemu.
Prognoza
Rokowanie w przypadku zrostów w tkankach płuc zależy od ciężkości procesu patologicznego, objętości dotkniętych tkanek i obecności powikłań. Jeśli zmiany włókniste są ogniskowe, to pod warunkiem, że pacjent poddaje się leczeniu zaleconemu przez lekarza, jego życiu nie zagraża niebezpieczeństwo. Jeśli zrosty są liczne, rokowanie zależy od szybkości rozwoju niewydolności oddechowej i serca.
Najgorsze rokowanie może wystąpić w przypadku następujących powikłań:
- Zakażenie wtórne.
- Zrośnięcie płatów opłucnej.
- Pneumoskleroza.
- Serce płucne.
- Głód tlenowy.
- Nadciśnienie płucne.
Wymienione wyżej konsekwencje znacznie pogarszają rokowanie co do wyzdrowienia i grożą zgonem. W każdym przypadku, jeśli u pacjenta występują zrosty w płucach i powodują one bolesne objawy, zaleca się badanie przez pulmonologa co 3-4 miesiące. Wczesna diagnostyka i regularne działania profilaktyczne pomagają uniknąć rozwoju powikłań zagrażających życiu.
 [ 68 ]
[ 68 ]

