Ekspert medyczny artykułu
Nowe publikacje
Wirusy paragrypy
Ostatnia recenzja: 06.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Paragrypa to ostra choroba zakaźna charakteryzująca się nieżytowymi objawami ze strony górnych dróg oddechowych; rozwija się zapalenie krtani, tchawicy, oskrzelików i płuc.
Wirusy paragrypy ludzkiej (HPIV) zostały odkryte w 1956 roku przez R. Chenocka.
Struktura i właściwości antygenowe wirusa paragrypy
Ludzkie wirusy paragrypy są podobne do innych członków rodziny. Jednoniciowy, niefragmentowany minus RNA wirusa koduje 7 białek. Nukleokapsyd jest wewnętrznym przeciwciałem. Otoczka wirusa zawiera kolce glikoproteinowe (HN i F). Zgodnie z właściwościami antygenowymi białek HN, NP i F istnieją 4 główne serotypy wirusów paragrypy (HPHV-1, HPHV-2, HPHV-3, HPHV-4). HPHV-1, HPHV-2 i HPHV-3 mają wspólne antygeny z wirusem świnki. Hemaglutynina wirusów różni się pod względem spektrum działania: HPGV-1 i HPGV-2 aglutynują różne erytrocyty (ludzkie, kurze, świnki morskiej itp.), wirus paragrypy-3 nie aglutynuje erytrocytów kurcząt, wirus paragrypy-4 aglutynuje wyłącznie erytrocyty świnki morskiej.
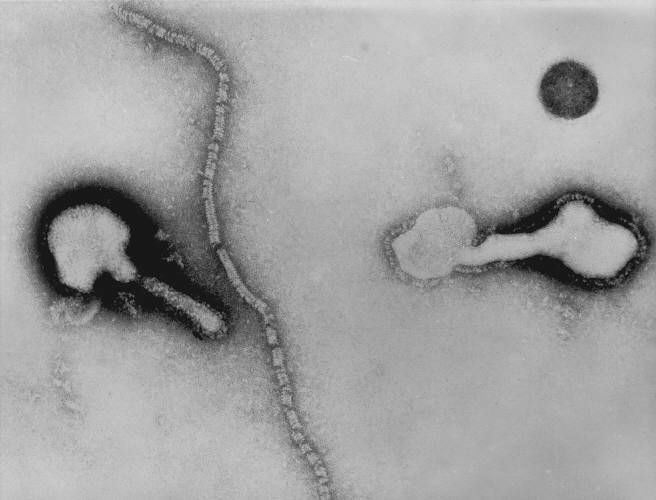
Hodowlę wirusa przeprowadza się na hodowlach komórek pierwotnych.
Odporność wirusa paragrypy
Ludzkie wirusy paragrypy nie różnią się pod względem oporności od innych członków rodziny.
Patogeneza i objawy paragrypy
Bramą wejściową zakażenia jest górny odcinek dróg oddechowych. Wirusy paragrypy adsorbują się na komórkach nabłonka walcowatego błony śluzowej górnych dróg oddechowych, wnikają do nich i namnażają się, niszcząc komórki. Rozwija się obrzęk błony śluzowej krtani. Proces patologiczny szybko schodzi do dolnych odcinków dróg oddechowych. Wiremia jest krótkotrwała. Wirusy paragrypy powodują wtórne niedobory odporności, przyczyniając się do rozwoju powikłań bakteryjnych.
Po okresie inkubacji (3-6 dni) temperatura wzrasta, pojawia się osłabienie, katar, ból gardła, chrypka i suchy, szorstki kaszel. Gorączka utrzymuje się od 1 do 14 dni. HPGV-1 i HPGV-2 są częstą przyczyną krupu (ostrego zapalenia krtaniowo-tchawiczo-oskrzelowego u dzieci). Wirus paragrypy - 3 powoduje ogniskowe zapalenie płuc. Wirus paragrypy - 4 jest mniej agresywny. U dorosłych choroba zwykle przebiega jako zapalenie krtani.
Odporność po chorobie jest wynikiem obecności surowiczego IgG i wydzielniczego IgA, ale jest krucha i krótkotrwała. Możliwe są ponowne zakażenia wywołane przez te same typy wirusa.
Epidemiologia paragrypy
Źródłem paragrypy jest osoba chora, szczególnie w 2.-3. dniu choroby. Zakażenie następuje drogą powietrzną. Główną drogą transmisji wirusa jest droga powietrzna. Możliwa jest również droga kontaktowo-domowa. Choroba paragrypy charakteryzuje się szerokim rozpowszechnieniem i zaraźliwością. Najczęściej od pacjentów izolowane są wirusy HPGV-1, HPGV-2 i HPGV-3.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Diagnostyka mikrobiologiczna paragrypy
Od pacjenta pobiera się wymazy śluzu lub dróg oddechowych oraz plwocinę. Za pomocą RIF wykrywa się antygeny wirusowe w komórkach nabłonkowych nosogardła. Wirus paragrypy izoluje się na hodowli komórek Hep-2. Wskazanie przeprowadza się według efektu cytopatycznego wirusów, RGA i reakcji hemadsorpcji, która jest najbardziej wyraźna w przypadku wirusów paragrypy - 1, 2, 3 (dawniej nazywano je hemadsorpcyjnymi). Identyfikację przeprowadza się za pomocą RTGA, RSK, RN. Za pomocą metody serologicznej, za pomocą RTGA, RSK lub RN, można wykryć zarówno antygeny wirusowe, jak i przeciwciała w sparowanych surowicach pacjenta.

