Candida, zapalenie sromu i pochwy
Ostatnia recenzja: 07.06.2024

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
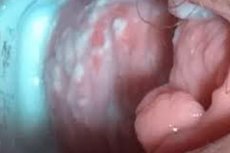
Kandydozę sromowe zapalenie stawki jesorowej jest jedną z najczęstszych patologii u kobiet w wieku rozrodczym. Choroba charakteryzuje się procesem zapalnym wywołanym przez różne gatunki grzybów z rodzaju Candida. Leczenie odbywa się aż do wyeliminowania objawów patologicznych.
Czy Candida Vulvochinitis jest pleśniawką?
Candidazis vulwiaginitis lub pleśniawki to patologia, która rozwija się w wyniku zwiększonej aktywności oportunistycznej grzybowej flory candida. Taka flora jest zwykle obecna na śluzowych tkankach ludzkiego ciała, ale proces zapalny i odpowiadająca objawom patologiczna występują, gdy zaburzona jest równowaga mikroflory pochwy. [1] Jest faworyzowany przez obniżoną odporność, różne choroby zakaźne, inne procesy zapalne. Problemu towarzyszy nieprzyjemne odczucia, pojawia się patologiczne rozładowanie, występuje nieprzyjemny zapach itp. Candida sromu i zapalenie sromu jest przyczyną około jednej trzeciej przypadków zapalenia sromu. [2].
Różnica polega na tym, że pleśniawki może objawiać się nie tylko w postaci zapalenia sromu. Kandydoza często wpływa na jamę jamy ustnej i układ moczowy, w tym u mężczyzn.
Tylko specjalista może określić rodzaj choroby i dokonać prawidłowej diagnozy po przeprowadzeniu odpowiednich miar diagnostycznych.
Epidemiologia
Candidazis Vulwignitis przez wiele lat jest liderem wśród ginekologicznych chorób zapalnych u kobiet. Częstotliwość patologii jest dość wysoka:
- Co najmniej 75% kobiet miało kandydalne zapalenie sromu przynajmniej raz w życiu;
- Co najmniej 50% kobiet miało powtarzające się epizody choroby;
- Około 8% ma częste, trwałe kandydozę sromu. [3]
W ogólnej praktyce uważa się, że kandydalne zapalenie sromu przyczynia się 15–30% objawów procesów zapalnych niższych kierunków narządów płciowych. Dlatego chorobę można przypisać najczęstszym wśród wszystkich zaburzeń ginekologicznych.
Do tej pory istnieją opisy ponad 170 przedstawicieli różnorodności biologicznej drożdżowej flory grzybowej. Wśród nich przytłaczająca liczba - ponad 85% to Candida albicans.
Bezobjawowy przewóz kandydalnej flory występuje u około 18% pacjentów bez ciąży w wieku rozrodczym.
Przyczyny drożdżakowe zapalenie sromu i pochwy
Wiadomo, że flora grzybowa jest zwykle obecna w normalnym mikrobiomie jamy ustnej, pochwy, jelita grubego. Spośród więcej niż półset izolowanych odmian Candida, tylko dziewięć jest uważanych za patogenne dla ludzkiego ciała. Około 90% wszystkich szczepów zakażenia grzybiczego drożdżowego występującego w pochwie pacjentów z kandydalnym zapaleniem wulgarnego jest Candida albicans. Znacznie mniej powszechne, ale nadal występują Candida glabrata, tropicalis, parapsiloza. Symptomatologia tych zmian zwykle nie różni się, chociaż sprawdzony najczęstszy czynnik sprawdzenia kandydalnego zapalenia sromu, Candida albicans, jest rzadziej związany z trwałą postacią choroby. Jednak Candida jest częścią normalnej flory u wielu kobiet i jest wykrywana u 10% bezobjawowych kobiet. [4]
Candida Vulwivaginitis najczęściej zaczyna się na tle niskiej odporności. Patogen zaczyna aktywnie się rozmnażać, pojawiają się pierwsze objawy, dyskomfort, rozładowanie. [5]
Wzrost zakażenia grzybiczego jest najczęściej związany z:
- Ze stresem;
- Dysbioza ogólna, nierównowaga cukrzycy;
- Zaraźliwe zapalenie;
- W przypadku ciąży inne zmiany hormonalne;
- Przy zastosowaniu leków i antybiotyków tłumiących odporności;
- Ze złej diety, jedzenie wielu słodyczy;
- Z obecnością przewlekłych chorób, które osłabiają obronę immunologiczną organizmu;
- Z niewystarczającą intymną higieną, częste stosowanie syntetycznych podkładek i bielizny niskiej jakości.
Czynniki ryzyka
Istnieje wiele czynników, które przyczyniają się do rozwoju zapalenia sromu, ale nie działają jako bezpośrednie przyczyny procesu patologicznego. Takie czynniki obejmują:
- Słaba zgodność z zasadami intymnej higieny, przedwczesne zastąpienie bielizny i chłonnych podkładek;
- Rozwiązłe stosunki seksualne;
- Występowanie wysypki na pieluchy w fałdach zewnętrznych narządów płciowych (np. Otyłości);
- Choroby dermatologiczne (wyprysk, łuszczyca);
- Wypadanie macicy, wypadanie pochwy;
- Szczeliny odbytu, patologie odbytnicze, hemoroidy;
- Ropnie, karbunki i furuncle znajdują się w bliskiej odległości od genitaliów;
- Okresy intensywnych wzrostów hormonalnych, w tym ciąża;
- Chemioterapia, antybiotykoterapia, terapia hormonalna;
- Radioterapia;
- Różne przewlekłe choroby narządów rozrodczych;
- Ostry spadek odporności, przedłużone patologie zakaźne, procesy nowotworu, operacje chirurgiczne.
Pacjenci z nawracającym kandydowym zapaleniem wulgarnego, zdefiniowani jako 4 lub więcej epizodów potwierdzonego przez hodowlę kandydalnego zapalenia sromu, mają predysponujące czynniki genetyczne, które sprawiają, że są podatne na nawracające infekcje grzybicze. Czynniki te mogą również powodować predyspozycje do reakcji nadwrażliwości na Candida. [6]
Patogeneza
Candidazis Vulwivaginitis jest chorobą zakaźną wpływającą na srom i pochwę. Proces ten jest prowokowany przez drożdżowe grzyby należące do rodzaju Candida. Wpływa zarówno na kobiety w aktywnym wieku dzieci, jak i dziewczęta lub kobiety z menopauzy.
Patogeneza rozwoju kandydalnego zapalenia sromu jest dość złożona i nie w pełni zrozumiana. Szczepy Candida, które są wykrywane u pacjentów z tą chorobą lub u nośników zakażenia grzybiczego, mają te same parametry biochemiczne. Dlatego można stwierdzić, że znaczenie ogólnego stanu ciała w rozwoju procesu zakaźnego nie jest nieznaczne.
Wpływy na rozwój etapów:
- Przyczepność grzybów do tkanki błony śluzowej.
- Rozproszenie patogenu przez tkankę błony śluzowej.
- Penetracja grzybów do warstwy nabłonkowej poprzez przezwyciężenie błony nabłonka błony śluzowej, dalsza penetracja do struktury tkanki łącznej.
- Wejście infekcji do sieci naczyniowej, rozpowszechniając ją na inne narządy i systemy.
Łagodny przebieg choroby może zatrzymać się na dowolnym z tych etapów.
W większości przypadków dotyczy to tylko powierzchowne warstwy nabłonka pochwy, ale proces ten może trwać przez lata. Zmiana równowagi mikrobiomu może wywołać zaostrzenie choroby lub prowadzić do remisji lub odzyskiwania. [7]
Objawy drożdżakowe zapalenie sromu i pochwy
Niezależnie od prowokujących czynników, symptomatologia kandydalnego zapalenia sromu jest prawie zawsze taka sama i zależy wyłącznie od etapu procesu grzybiczego.
Ostry przebieg choroby charakteryzuje się żywych objawów intensywnej reakcji zapalnej. Pierwsze znaki są zwykle reprezentowane przez swędzenie i bolesne odczucia, z ich intensyfikacją przy oddawaniu moczu lub kontaktu seksualnym, aktywnością ruchową.
Podczas wstępnego badania można zauważyć obrzęk warg sromowych, zaczerwienienie sromu i wewnętrznych ud lub krocza. Możliwe jest tworzenie erozji w obszarze zewnętrznych narządów płciowych. Mogą wystąpić neurotyczne symptomatologia, bezsenność.
Wyładowania w kandydalnym zapaleniu sromu mogą być zarówno obfite, jak i umiarkowane, często typu „masowej”, rzadziej - wodnisto, męsko-zielonymi, z nieprzyjemnym zapachem.
Zaniedbane etapy zmian kandydalnych mogą towarzyszyć infekcja wznosząca się: Pacjenci stwierdzają zapalenie wyścigu, zapalenie śluzowawcze, zapalenie pozostawienia i nawroty występują pod wpływem nawet najmniejszej hipotermii lub błędów w diecie (spożywanie słodyczy, pikantne przyprawy itp.).
Candida Vulwiaginitis u dzieci
Candida Vulwiaginitis u dziewcząt w wieku poniżej 18 lat jest również spowodowane przez drożdżowe grzyby z rodzaju Candida. Główną przyczyną infekcji u noworodków jest infekcja podczas porodu od matki nośnej. Podczas uchwalenia dziecka przez kanał urodzenia przedstawiciele flory grzybowej są zachowywani na błonach skóry i śluzowych, które następnie zaczynają aktywnie się rozmnażać i rozwijać. Ponadto infekcja jest możliwa, jeśli dziecko jest kąpane w wannie, w której wcześniej umył członek rodziny z kandydozą.
W okresie dojrzewania kandydalne zapalenie sromu może wystąpić na tle intensywnych zmian hormonalnych.
W wielu przypadkach obserwuje się zwiększone mnożenie flory grzybiczej:
- Z długotrwałą i przypadkową antybiotykoterapią;
- Z ostrym spadkiem odporności częste przeziębienia;
- W cukrzycy, zaburzenia metaboliczne, alergie, astma oskrzelowa;
- Dla częstego stresu trawiennego;
- U wcześniaków;
- W suchych, gorących warunkach;
- Życie w niekorzystnych warunkach sanitarnych i higienicznych.
Rozpoznanie dziecka jest postawione przez pediatrę na podstawie badania oraz wyników diagnostyki laboratoryjnej i instrumentalnej.
Candida Vulwivaginitis w ciąży
Intensywny wzrost infekcji grzybiczej podczas ciąży jest dość powszechnym zjawiskiem. Najczęściej problem wykrywany jest na końcu drugiego trymestru lub na początku trzeciego trymestru. Ważne jest, aby zidentyfikować chorobę w czasie i wyeliminować ją przed rozpoczęciem porodu, co pomoże wykluczyć rozwój powikłań, zakażenie dziecka.
Ryzyko rozwoju kandydalnego zapalenia sromu jest znacznie wyższe u tych oczekiwających matek, które miały kandydozę przynajmniej raz przed ciążą.
Niemal natychmiast od momentu poczęcia ciało żeńskie przechodzi znaczące zmiany, które dramatycznie wpływają na pracę wszystkich systemów i narządów. Zmiany statusu hormonalnego, produkcja żeńskich hormonów płciowych, układ odpornościowy jest tłumiony, co w szczególności powinno kontrolować aktywność i stosunek mikroorganizmów oportunistycznych. Ponadto silne wzrosty hormonalne zmieniają równowagę mikroflory wewnątrz pochwy, co znacznie zwiększa podatność kobiet na wszelkiego rodzaju infekcje.
Jeśli kobieta w ciąży z kandydalnym zapaleniem sromu jest leczona w odpowiednim czasie i kompetentnym sposób, nie ma ryzyka dla niej ani przyszłego dziecka. Jeśli choroba się rozwija, a pacjent odmówi leczenia, obawiając się skrzywdzenia płodu, konsekwencje mogą być dość niekorzystne. Ważne jest, aby zdać sobie sprawę, że współczesna farmaceutyka ma dużą liczbę leków, które są bezpieczne do stosowania podczas ciąży. Takie leki z powodzeniem radzą sobie z infekcją Candida i nie stanowią zagrożenia dla przyszłego dziecka.
Formularze
Zgodnie z wariantami przewlekłego kandydalnego zapalenia sromu (trwa dłużej niż trzy miesiące), ostre (mniej niż jeden miesiąc) i podostre sromowe zapalenie (biegnie od jednego do trzech miesięcy).
Z natury kursu rozróżniają trwałe (stałe kurs) i nawracające kandydalne zapalenie sromu (biegnie z częstymi zaostrzeniami i remisami).
W zależności od etiologii zapalenie sromu jest nie tylko kandydujące, ale także bakteryjne, irytujące, alergiczne, specyficzne. Wśród konkretnych, gruźlicy, gonotyczkowe, syfilityczne, syfilityczne, rzęsamonadowe i rzadziej wirusowe zapalenie sromu i są najczęstsze.
Oddzielnie odróżniaj kandydozę, która jest typowa dla braku objawów i wykrywania grzybów podobnych do drożdży w małych ilościach podczas diagnozy mikrobiologicznej.
Komplikacje i konsekwencje
Początkowo kandydalne zapalenie sromu może mieć niejasną, niską ekspresję symptomatologię, która jest szczególnie zauważalna w okresach krwawienia menstruacyjnego na tle zmian w środowisku pochwy. Jeśli problem nie zostanie leczony, choroba będzie się rozwijać. Zwiększa się ryzyko rozwoju wszelkiego rodzaju powikłań, takich jak:
- Przekrwienie tkanek śluzowych w obszarze narządów płciowych;
- Tworzenie mikrofrakcji, wrzody;
- Częste nawracające zaostrzenia kandydalnego zapalenia sromu;
- Rozprzestrzenianie się infekcji na pobliskie tkanki i narządy;
- Częste procesy zapalne narządów rozrodczych i moczowych;
- Osłabienie immunologiczne;
- Bezpłodność.
Niekorzystne konsekwencje występują, jeśli kobieta ignoruje leczenie tej choroby podczas ciąży. Istnieją rzadkie przypadki, gdy infekcja grzybicza przeniknęła błonę łożyska, prowadząc do infekcji wewnątrzmacicznej płodu. Jednak najczęściej dzieci są zarażone kandydozą podczas porodu, podczas progresji przez dotknięte kanał porodowy.
Skomplikowane formy kandydalnego zapalenia sromu są niebezpieczne nie tylko dla przyszłego dziecka, ale także dla samej kobiety. Ogromna flora grzybowa negatywnie wpływa na stan tkanek pochwy, zmniejsza wskaźniki ich siły i elastyczności. Dlatego w trakcie porodu u pacjentów z kandydalnym zapaleniem wulgagnicy znacznie zwiększa ryzyko urazu tkankowego, utraty krwi i tak dalej.
Ponadto choroba przyczynia się do rozpoczęcia i postępu erozyjnych procesów pochwy i macicy. Erozje mogą następnie powodować rozwój innych patologii, w tym guzów.
Skutki uboczne, które mogą wystąpić w przypadku leczenia przeciwgrzybiczego, obejmują ból brzucha, nudności i wymioty, biegunkę, wzdęcia, ból głowy, zaburzenia ośrodkowego układu nerwowego, zaburzenia mięśniowo-szkieletowe, wysypkę, reakcje alergiczne, menstruacyjne nieregularności i łysienie. [8]
Diagnostyka drożdżakowe zapalenie sromu i pochwy
Diagnoza kandydalnego zapalenia wulgarnego jest dość złożonym problemem, ponieważ drożdżowa flora grzybowa i zwykle zamieszkuje ciało, a wykrycie Candida na tle braku objawów nie staje się wskazaniem do zastosowania pomiarów terapeutycznych.
Ważne jest, aby połączyć kompleksowy schemat diagnostyczny z myślą o niektórych rozważeniach:
- Obecność objawów kandydalnych zmian skóry i błon śluzowych;
- Badanie mikroskopowe z barwieniem gram, wykrywanie masywnego pseudomycelium i pączkowanie grzybów;
- Siew wydzielin na mediach składników odżywczych, liczenie jednostek tworzących kolonię (w kandydalnym zapaleniu sromu itrowia CFU wynosi większą niż 103/ml);
- Ocena wzorca kolonii i zmienności wzrostu grzybów;
- Wykrycie patogenu Candida na tkankach, na których zwykle nie powinien być - na przykład w płucach, moczu, alkoholu;
- Wykrywanie pozytywnych immunoreakcji humoralnych i komórkowych, pozytywnych testów skóry;
- Wykrywanie zakażenia grzybiczego za pomocą biopsji zgodnie ze specyficzną reakcją tkanki.
Ogólnie rzecz biorąc, diagnoza kandydalnego zapalenia sromu jest dokonywana przez rozważanie połączonych informacji klinicznych i laboratoryjnych. Diagnoza laboratoryjna zwykle obejmuje następujące testy:
- Bezpośrednie metody wykrywania Candida (mikroskopia natywnego lub zabarwionego wymazu, hodowla odpowiedniego pożywki, reakcja łańcuchowa polimerazy z wykrywaniem DNA środka patologicznego); [9]
- Pośrednie metody wykrywania Candida (techniki serologiczne IgG, IgM).
„Złoty standard” jest uważany za metodę diagnozy hodowli. Pozwala zarówno wykrywać zakażenie grzybicze, jak i określanie jego liczby i wrażliwości na leki przeciwgrzybicze. Ważne jest, aby wziąć pod uwagę, że w tym przypadku dla pozytywnego wyniku konieczne jest przestrzeganie wszystkich zaleceń przedanalitycznych. [10]
Najczęściej prezentowana jest diagnostyka instrumentalna:
- Tradycyjne badanie przewodniczące, waginoskopia (w pediatrii), szyjki macicy;
- Kolposkopia;
- Ultradźwięki miednicy.
Diagnostyka różnicowa
W trakcie diagnozy różnicowej lekarz określa charakter choroby (grzybiczy, drobnoustrojowy, wirusowy, alergiczny, specyficzny zapalenie sromu itp.).
W celu wykluczenia różnych procesów zapalnych wpływających na macicę i wyrostki, przeprowadza się diagnozę ultradźwięków narządów miednicy.
W przewlekłym powtarzającym się zapaleniu wulgarnym może wymagać konsultacji wśród specjalistów wąskiego profilu, takich jak alergolog, endokrynolog, dermatovenerolog, urolog, chirurg, fhisiatra itp.
Obecnie coraz częściej stosuje się ekspresowe metody diagnostyczne, co umożliwia dokładne określenie odkształcenia grzybowego w możliwie najkrótszym czasie. W tym celu stosowane są gotowe systemy testowe, które mają korzystne środowisko dla rozwoju flory grzybiczej. Zastosowanie metod ekspresowych jest uważane za raczej obiecujący kierunek, który nie wymaga dużego okresu. Niemniej jednak wyniki takiej diagnostyki nie dają wyobrażenia o powiązanych rodzajach mikroorganizmów.
Jeśli mówimy o ciężkim, powtarzającym się kandydowym zapaleniu sromu, występując na tle wyraźnych zaburzeń immunologicznych, czasami praktykuje się ocenę miana przeciwciał do patogenów Candida w surowicy. Chociaż technika ta nie jest wystarczająco dokładna, wyniki (zarówno pozytywne, jak i negatywne) są często fałszywe.
Problem komplikuje fakt, że w ponad 80% przypadków czynnikiem powodującym nawracającą patologię jest flora mieszana (Candida), odporna na najczęstsze leki przeciwgrzybicze.
Z kim się skontaktować?
Leczenie drożdżakowe zapalenie sromu i pochwy
Ostre kandydalne zapalenie sromu jest leczone środkami przeciwgrzybiczymi. Ponieważ większość przypadków kandydalnego zapalenia wulgarnego jest wtórna do gatunków C albicans, a C albicans nie wykazuje oporności na azolowe przeciwgrzybicze, leki te są wybranymi lekami. [11]
Złożona ekspozycja - jest to główne zadanie dla lekarza. Standardowo przepisywane środki przeciwgrzybicze w postaci czopków, tabletek, maści pochwy.
Najczęstsze leki na kandydalne zapalenie sromu:
- Pimafucyna to najnowszy lek zatwierdzony do stosowania podczas ciąży i karmienia piersią.
- Livarol - czopki pochwy, przeciwwskazane we wczesnych stadiach ciąży.
- Mykozon jest środkiem przeciwgrzybiczym w postaci czopków pochwy, kremu pochwy.
- Gyno-pevaril jest lekiem opartym na ekonazolu, ma zdolność wnikania głęboko w tkanki, hamując rozwój infekcji grzybiczej. Wśród możliwych skutków niepożądanych czopek pochwy: podrażnienie błony śluzowej, spalanie.
- Zalain - świeca jest używana raz, wkładana głęboko do pochwy przed pójściem spać. Po 1 tygodniu może ponownie złożyć wniosek Zalain.
- Klotrimazol jest powszechnym lekiem o wyraźnej aktywności przeciwbakteryjnej, przeciwgrzybiczej i przeciwzapalnej. Klotrimazol nie jest przepisywany w pierwszym trymestrze ciąży.
- Diflucan, flukonazol, fucis, flukostat - bierz raz dziennie ilość 150 mg. W przypadku nawrotów możliwe jest okresowo powtarzane miesięczne spożycie 150 mg. Całkowity czas trwania terapii różni się w ciągu 4-12 miesięcy. Możliwe są skutki uboczne w postaci zawrotów głowy, nudności, bólu głowy.
Środki przeciwgrzybicze mogą być podawane kilkoma metodami, w tym pojedynczą doustną dawką flukonazolu 150 mg lub terconazolu podawanego dożylnie raz lub jako wiele schematów dawkowania przez 3 do 7 dni, które są dostępne bez recepty. Te opcje są równie skuteczne u pacjentów z nieskomplikowaną chorobą (np. Status immunokompetentny lub nierądowe kandydowe zapalenie sromu). Zatem decyzje leczenia mogą opierać się na kosztach, preferencjach pacjenta i interakcjach związanych z lekami. U pacjentów, którzy nie reagują na leczenie, hodowla może być zobowiązana do poszukiwania innych gatunków Candida, często odpornych na standardową terapię. [12]
W skomplikowanym kandydalnym zapaleniu sromu, w tym pacjentom z immunosupresją lub nawracającym zakażeniem, przedłużone schematy leczenia, takie jak dożylne leczenie azolowe przez co najmniej 1 tydzień lub doustne leczenie flukonazolowe w dawce 150 mg (regulacja nerki CRCL & lt; 50 ml/min.)). Pacjenci z powtarzającym się kandydowym zapaleniem wulgagnicy mogą skorzystać z terapii supresyjnej z doustnym flukonazolem tygodniowo przez 6 miesięcy. Jednak doustne środki przeciwgrzybicze nie powinny być podawane kobietom w ciąży. Dla takich pacjentów zaleca się 7-dniowy przebieg leczenia dożylnego. Flukonazol jest uważany za bezpieczny dla kobiet karmiących piersią. [13] Terapia niefarmakologiczna (np. Do jogurtu do jogurtu do jogurtu, dożylne podanie czosnku lub spritzing) nie było skuteczne.
Tymczasem lekiem z wyboru w leczeniu kandydalnego zapalenia sromu jest itrakonazol, wysoce aktywny lek przeciwgrzybiczy, który działa, w tym na szczepach, które nie wykazują wrażliwości na flukonazol. Pod wpływem itrakonazolu umiera komórka grzybowa, dochodzi do zdrowia. Lek jest reprezentowany przez aktywny metabolit hydroksyitrakonazol, przedłużając aktywność terapeutyczną nawet po zakończeniu leku. Substancje czynne koncentrują się w tkankach narządów narządów płciowych 4 razy więcej niż we krwi.
Itrakonazol jest przepisywany na ostre kandydalne zapalenie sromu:
- 200 mg dwa razy dziennie (kurs - 1 dzień);
- 200 mg raz dziennie (kurs - 3 dni).
Itrakonazol jest używany do nawrotu przewlekłego kandydalnego zapalenia sromu:
- 200 mg dziennie przez tydzień na tle lokalnych metod leczenia, a także 200 mg w pierwszym dniu cyklu miesięcznego przez kilka miesięcy (do sześciu miesięcy);
- Partner seksualny jest również traktowany w tym samym czasie.
Leczenie fizjoterapii
W leczeniu trwałego kandydowego zapalenia sromu można zastosować następujące metody fizykoterapii:
- Laseroterapia - ma działanie przeciwzapalne i przeciwbólowe, wzmacnia lokalną odporność, poprawia krążenie krwi w tkankach i narządach miednicy.
- Magnetoterapia - eliminuje zespół bólu, pomaga pozbyć się procesów zakaźnych i zapalnych w układzie reprodukcyjnym, przyspiesza odzyskiwanie chorych i uszkodzonych tkanek.
- Ultraponoforeza - zwiększa przepuszczalność tkanek, poprawia penetrację leku w skupienie zapalenia.
- Terapia ultradźwiękowa - eliminuje ból, blokuje rozwój reakcji zapalnej, poprawia lokalne krążenie krwi.
Procedury fizjoterapii są bezpieczne, nie towarzyszy skutki uboczne, dobrze uzupełniają główne leczenie.
Leczenie ziołowe
Często stosuje się ludowe metody leczenia, zarówno w przypadku kandydozy, jak i innych rodzajów zapalenia sromu. Używają głównie wywarów i infuzji różnych roślin leczniczych. Wśród najpopularniejszych przepisów są następujące:
- Wywar z doustnego spożycia (kora dębowa, liście pokrzywa, ergot, kalendala lecznicza itp.). Systemowe stosowanie takich wywarów pomaga wzmocnić obronę organizmu, poprawić właściwości ochronne tkanek śluzowych.
- Wlew rumianku, kalendarza i szałwii do pieluszki i spritzingu. Rośliny te mają działanie przeciwzapalne i przeciwgrzybicze.
Jeśli mówimy o zaniedbanym zapaleniu sromu, a także o zanikowym zmianach w tkankach śluzowych, tutaj nie zaleca się stosowania ziół, ponieważ takie leczenie nie będzie wystarczające. Ważne jest, aby skonsultować się z lekarzami w odpowiednim czasie i przejść pełnoprawną terapię anty-kandydy i toniczną.
Zapobieganie
Środki zapobiegawcze obejmują staranne przestrzeganie zaleceń dotyczących higieny intymnej (szczególnie w obecności otyłości, w wysokich temperaturach w pokoju), terminowe wymianę bielizny i podkładek sanitarnych, nosząc bieliznę wykonaną z naturalnych tkanin. Ważne jest, aby wziąć pod uwagę, że tkaniny syntetyczne nie zapewniają normalnego „oddychania” skóry, przyczyniają się do zwiększonego stężenia potu, co stwarza korzystne warunki wzrostu patogennej flory.
Pożądane jest wykluczenie rozwiązłych stosunków seksualnych, nie ćwiczyć seksu bez zabezpieczenia (szczególnie z przypadkowymi partnerami).
Ważne jest, aby jeść zdrową jakość żywności i kontrolować masę ciała. Dieta powinna być wzbogacona produktami warzywnymi (warzywa, warzywa, jagody i owoce), sfermentowane produkty mleczne, zbóż. Nie spożywaj dużych ilości wypieków, słodyczy, tłuszczów zwierzęcych i pikantnych przypraw.
Nie należy przyjmować żadnych leków (w tym antykoncepcji hormonalnej) bez uprzedniego konsultacji z lekarzem. Jeśli masz skłonność do infekcji grzybiczych, powinieneś poinformować swojego lekarza.
W żadnym wypadku nie powinno być wykorzystywane spraye, „przepisuj” je sobie. Częste i chaotyczne spraye prowadzą do zmywania korzystnych mikroorganizmów z błony śluzowej pochwy, a także do zakłócenia zdrowej równowagi bakteryjnej.
Zaleca się regularne odwiedzanie ginekologa w celu przeprowadzenia kontroli zapobiegawczej.
Prognoza
Dzięki terminowej diagnozie i leczeniu rokowanie w chorobie można uznać za korzystne. Pomimo odpowiedniego leczenia nawroty są stosunkowo powszechne i szacowane są na 14% do 28% u zdrowych osób. [14] Najczęściej nawrót choroby jest spowodowany trwałymi mikroorganizmami dopochwowymi lub endogennym ponownym zakażeniem z identycznym szczepem Candida. Rzadziej choroba może być spowodowana nowym szczepem Candida. Nawrót może być wywoływany przez stosowanie antybiotyków, aktywność seksualną lub czynniki dietetyczne. Predyspozycja genetyczna może również wpływać na ryzyko nawrotu osoby.
Praca nad nowymi terapiami przy użyciu wcześniej znanych środków przeciwgrzybiczych wystarczającego spektrum aktywności, ocena możliwości jednoczesnego wpływu na czynniki zakaźne i wszystkie prawdopodobne ogniska zakażenia, aby zapobiec nawrotom, jest ważnym zadaniem medycyny.
Kwalifikowane leczenie jest zwykle skuteczne. Po badaniu laboratoryjnym i instrumentalnym lekarz przepisuje odpowiednie leki, przedstawia zalecenia dotyczące higieny i stylu życia. Candidazis Vulwivaginitis jest lepiej leczone na początkowych etapach rozwoju, dlatego lepiej jest szukać pomocy medycznej przy pierwszych objawach. Uniknie to poważnych powikłań, zapobiegnie przejściu na przewlekły przebieg procesu.

