Ekspert medyczny artykułu
Nowe publikacje
Jak rozpoznać paciorkowca u dorosłych i dzieci: objawy i etapy choroby
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
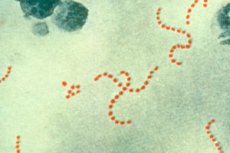
Choroby skóry stanowią jedną z najliczniejszych grup zaburzeń zdrowotnych znanych ludzkości. Szeroka gama objawów i przyczyn, które są trudne do zrozumienia dla osoby nieświadomej, powoduje pewne zamieszanie, gdy na naszym ciele znajdują się dziwne plamy, wysypki, zaczerwienienia, którym może towarzyszyć ból, pieczenie, swędzenie lub w ogóle o sobie nie przypominać. W końcu skóra jest narządem zewnętrznym, a wszystkie objawy zaburzeń zdrowotnych stają się natychmiast widoczne gołym okiem. Na przykład zewnętrzne objawy streptodermy nie różnią się wiele od większości patologii skóry i są widoczne tydzień po zakażeniu. I to właściwie przy braku wewnętrznego dyskomfortu. Więc może nie warto martwić się taką chorobą?
Choroby skóry świadczą o złym stanie organizmu
Skórę uważa się za największy i najważniejszy organ ludzkiego ciała, ponieważ jest jedyną ochronną powłoką naszego ciała, która chroni narządy wewnętrzne i układy przed destrukcyjnym wpływem środowiska. To właśnie skóra jest w pierwszej kolejności narażona na negatywne skutki czynników termicznych, chemicznych, mechanicznych i biologicznych, dlatego stawiając diagnozę, lekarze muszą wziąć pod uwagę wiele patologii skóry, aby ustalić prawdę metodą wykluczenia.
Na przykład wiele chorób zakaźnych skóry wywołanych czynnikami biologicznymi ma podobne objawy: wysypki w postaci krost lub pęcherzyków, mniej lub bardziej wyraźny dyskomfort w okolicy ich lokalizacji. Ale osoba, która złożyła przysięgę Hipokratesa, nie ogranicza się do kontemplacji zewnętrznych objawów, ale będzie „kopać” głębiej, szukając momentów charakterystycznych dla danej choroby.
Wydawałoby się, po co wchodzić w szczegóły, skoro główne objawy streptodermy są widoczne na powierzchni skóry? W rzeczywistości należy to zrobić, aby zidentyfikować patogen (w tym przypadku jest to paciorkowiec, który się rozmnożył i stał się niebezpieczny) i zapobiec jego wniknięciu głęboko do organizmu, powodując rozwój poważnych powikłań wewnętrznych (reumatyzm, zapalenie mięśnia sercowego, kłębuszkowe zapalenie nerek itp.) przy pozornie bezpiecznych pierwszych zewnętrznych objawach choroby. [ 1 ], [ 2 ]
W rzeczywistości diagnozowanie choroby na podstawie zewnętrznych objawów nie jest tak proste, jak mogłoby się wydawać na pierwszy rzut oka. Czyż nie dlatego większość diagnoz, które sami sobie stawiamy, okazuje się błędna? Faktem jest, że ta sama streptoderma może objawiać się inaczej u różnych osób. I tutaj musimy wziąć pod uwagę wiek pacjenta, specyfikę jego pracy lub innych zajęć, choroby współistniejące, stan układu odpornościowego itp.
Spróbujmy ustalić, jakie objawy streptodermy są charakterystyczne dla dzieci i dorosłych, w jakich miejscach można spodziewać się pojawienia się wysypki przy tej chorobie, przenoszonej drogą kontaktową i kontaktowo-domową, jakie zmiany wewnętrzne mogą wskazywać na tę chorobę.
Streptodermia u dzieci
Czym dziecko różni się fizjologicznie od nas, dorosłych? Przede wszystkim podatnością na wiele patogenów zakaźnych. Odporność dziecka kształtuje się i wzmacnia przez kilka lat po urodzeniu, dlatego małe dzieci zapadają na choroby zakaźne znacznie częściej niż dorośli, a lista takich chorób uzupełniana jest o choroby typowo dziecięce. [ 3 ]
Streptodermy nie można zakwalifikować jako choroby wieku dziecięcego, chociaż częstość występowania u dzieci jest znacznie wyższa niż u młodzieży i dorosłych. Sprzyja temu również rozprzestrzenianie się patogenu w dużych grupach dziecięcych (żłobki, przedszkola, grupy szkolne, grupy pozalekcyjne, sekcje sportowe, grupy artystyczne itp.), gdzie dzieci i młodzież mają ze sobą bliski kontakt.
Szczególnie trudno jest chronić przed kłopotami dzieci poniżej 3 roku życia, dla których wrażenia dotykowe (dotykanie, odczuwanie właściwości przedmiotu palcami) są szczególnie atrakcyjne, pozwalając im poznawać świat we wszystkich jego przejawach. A samo dotykanie jest bardzo ważne w tak delikatnym wieku. Jednak małe dziecko nie ma jeszcze stabilnych umiejętności higienicznych. Ponadto choroba objawia się zewnętrznie znacznie później niż pojawia się zdolność zarażania innych, więc gdy u jednego dziecka pojawią się pierwsze objawy streptodermy, istnieje duże prawdopodobieństwo, że do tego czasu większość grupy jest już zarażona.
Objawy choroby u dzieci mogą się różnić w zależności od stopnia rozwoju układu odpornościowego i siły odporności, liczby patogennych mikroorganizmów, które wniknęły do skóry, obecności dużych i małych zmian skórnych, umiejscowienia choroby i obecności współistniejących patologii.
W dużych grupach dziecięcych choroba rozwija się zgodnie z zasadą epidemii, tzn. chore dziecko szybko rozprzestrzenia zakażenia na całą grupę dzieci, a czasami poza nią. Jednak streptodermia będzie się objawiać różnie u różnych dzieci. Jeśli odporność dziecka wytrzyma atak bakterii, obraz kliniczny będzie ograniczony do objawów zewnętrznych: miejscowych wysypek na skórze, czyli uszkodzeń poszczególnych obszarów ciała. W tym przypadku nadal decydującą rolę odgrywa lokalna odporność.
Wysypka, jako charakterystyczny objaw streptodermy, pojawia się zazwyczaj 2-10 dni po zakażeniu w postaci jasnoróżowych grudek lub pęcherzy z płynem, które po otwarciu mogą przekształcić się w nadżerki. Przy odpowiedniej pielęgnacji takie elementy wysychają dość szybko z utworzeniem strupów, które następnie odpadają bezboleśnie.
Jednakże w niektórych postaciach choroby pęcherze w ogóle nie tworzą się, ograniczając się do powstawania małych, różowawych lub czerwonawych zmian z łuszczącymi się cząsteczkami naskórka (sucha postać streptodermy).
Świąd przy streptodermie jest zwykle łagodny lub nie występuje wcale, więc nie przeszkadza dziecku zbytnio. Inną rzeczą jest to, że dzieci mają tendencję do dotykania palcami nietypowych elementów na skórze, drapania ich po prostu z dziecięcej ciekawości i w ten sposób rozprzestrzeniania zakażenia na inne części ciała, komplikując przebieg choroby. [ 4 ]
Ale jeśli odporność dziecka nie poradzi sobie z patogenami, a także jeśli paciorkowce dostaną się na delikatne błony śluzowe, prawdopodobnie rozwiną się cięższe postacie choroby. Oprócz objawów zewnętrznych, obraz kliniczny streptodermy w tym przypadku ma również objawy wewnętrzne:
- Wzrost temperatury ciała do wartości gorączkowych (powyżej 38-38,5 stopni). Dziecko może stać się ospałe, apatyczne, jego apetyt się pogarsza, mogą pojawić się niezrozumiałe kaprysy. Inne dzieci stają się wręcz nadmiernie pobudliwe, a temperaturę wskazują jedynie niezwykle różowe policzki dziecka.
- Pojawienie się objawów zatrucia organizmu (dziecko może mieć bóle głowy, stąd ospałość i kaprysy, mogą pojawić się nudności i wymioty, niezależne od przyjmowania pokarmu, zmniejszony apetyt, zaburzony sen). W niektórych przypadkach pojawiają się bóle stawów i mięśni, co ogranicza ruchomość dziecka i powoduje płaczliwość u niemowląt oraz skargi na stan zdrowia u starszych dzieci.
- Powiększenie węzłów chłonnych w pobliżu zmian na drodze przepływu limfy, które czasami można wykryć już w pierwszych dniach choroby (guzki są wyczuwalne pod skórą dziecka, często bolesne przy palpacji).
- Badania krwi u dziecka wykażą obecność wyraźnego procesu zapalnego, charakterystycznego dla zakażenia bakteryjnego.
Streptoderma u dorosłych
Wysoka zapadalność na streptodermę wśród dzieci wcale nie wyklucza rozwoju tej choroby u dorosłych, ponieważ w chorobach zakaźnych decydującą rolę odgrywa odporność, a nie wiek. A warto wspomnieć, że w warunkach katastrofy ekologicznej, w której żyje większość z nas, nie można liczyć na silną odporność. Według badań przeprowadzonych w 2005 r. na choroby inwazyjne S. pyogenes choruje co najmniej 18,1 mln osób, a każdego roku notuje się kolejne 1,78 mln zachorowań. [ 5 ]
Ponadto paciorkowce wnikają do organizmu przez różne, nawet mikroskopijne, uszkodzenia skóry, więc złapanie choroby nie jest tak trudne, jak się wydaje. Inna sprawa, że u osób z mniej lub bardziej prawidłową odpornością miejscową i ogólną może ona przebiegać niemal niezauważalnie, podczas gdy osoba osłabiona przewlekłymi chorobami może odczuwać zauważalny dyskomfort. [ 6 ]
Dorosły może zarazić się w pracy, podczas podróży środkami transportu publicznego, podczas odwiedzania miejsc publicznych, w tym basenów i siłowni. Możesz zarazić się nawet nie wychodząc z domu, jeśli ktoś z Twoich bliskich, na przykład dziecko uczęszczające do przedszkola lub szkoły, stał się źródłem zakażenia. W takim przypadku nie jest konieczny bliski kontakt z osobą chorą lub nosicielem bakterii; objawy streptodermy możesz również wykryć u siebie jakiś czas po kontakcie skóry z łóżkiem, ubraniami, przedmiotami gospodarstwa domowego, naczyniami itp. pacjenta.
Jak zaczyna się streptoderma u dorosłych, czyli jak wykryć jej pierwsze objawy, można zrozumieć po wyglądzie skóry, na której przy tej patologii tworzą się małe różowe, lekko uniesione nad ciałem, bezbolesne plamy. Nieco później na powierzchni patologicznych elementów pojawia się lekki świąd i łuszczenie.
Następnie grudki w większości przypadków zaczynają silniej wystawać ponad skórę i zamieniają się w pęcherzyki o małej średnicy, wewnątrz których widać mętny żółtawy płyn. W przypadku braku leczenia pojedyncze, blisko położone elementy mogą łączyć się w grupy, pokrywając duże obszary skóry.
Po pewnym czasie pęcherze pękają, tworzą się pęknięcia i owrzodzenia, na powierzchni których tworzą się suche strupy lub łuski, przypominające porosty.
W suchej postaci streptodermy wysypka ma nieco inny charakter, pęcherze w tym przypadku nie tworzą się, a ogniska choroby mają białawy, a nie różowy odcień ze względu na występujące złuszczanie. Mają okrągły kształt i do pięciu centymetrów wielkości. Łuszczące się łuski naskórka tworzą się na nich niemal natychmiast, po czym przez długi czas utrzymuje się słabo pigmentowany obszar skóry. Patologiczne ogniska rzadziej powiększają się i rozprzestrzeniają na widoczne i owłosione obszary ciała niż w innych postaciach choroby.
Skargi na swędzącą skórę nie są częste w przypadku zakażenia paciorkowcami. Świąd, jeśli występuje, jest nieznaczny i nie powoduje dużego dyskomfortu, jak na przykład w przypadku oparzeń chemicznych roztworami alkalicznymi, alergii lub opryszczki, które mają podobne objawy zewnętrzne do płaczących postaci streptodermy.
Temperatura przy streptodermii u dorosłych zwykle nie wzrasta, chyba że u danej osoby zdiagnozowano niedobór odporności, poważny niedobór witamin lub jej organizm jest znacznie osłabiony przez długotrwałą chorobę, nadmierny stres fizyczny i psychiczny, ciągły stres, co nie mogło nie wpłynąć na stan układu odpornościowego.
Powiększenie węzłów chłonnych można zaobserwować dopiero wtedy, gdy infekcja rozprzestrzeni się głęboko w organizmie. Jednak objaw ten pojawia się zazwyczaj już na etapie możliwych powikłań, a nie na samym początku choroby, jak to się dzieje u dzieci, u których funkcja bariery skórnej jest znacznie słabsza, co pozwala infekcji szybko wniknąć do głębokich warstw tkanek miękkich i limfy.
Przy łagodnym przebiegu choroby i odpowiednim leczeniu, pojawiające się objawy znikają w ciągu 3-10 dni, nie powodując pogorszenia stanu zdrowia człowieka. Ale nawet przy ciężkiej postaci streptodermy u dorosłych można sobie poradzić dość szybko - w ciągu 3-7 dni, jeśli zostanie przepisane odpowiednie leczenie i spełnione zostaną wszystkie jego wymagania. Tylko przy znacznie osłabionym układzie odpornościowym lub niesystematycznym wdrażaniu środków terapeutycznych leczenie można opóźnić do 10-14 dni z pewnym prawdopodobieństwem przejścia ostrej postaci choroby w przewlekłą.
Ważną cechą streptodermy jest to, że nawet zwykła codzienna higiena ciała w czasie choroby może okazać się niekorzystna, ponieważ kategorycznie nie zaleca się polewania chorych miejsc wodą, ponieważ tylko opóźnia to proces gojenia.
Streptoderma u kobiet i mężczyzn
Uważa się, że skóra kobiet jest cieńsza i delikatniejsza niż męska, a logiczne jest, że różnego rodzaju rany i zadrapania pojawiają się na niej szybciej i częściej, nawet przy niewielkim narażeniu na szkodliwy czynnik. Biorąc pod uwagę, że paciorkowce są uważane za stałych mieszkańców naszej skóry, można założyć, że kobiety są bardziej narażone na streptodermę niż mężczyźni.
W rzeczywistości statystyki zachorowań u mężczyzn i kobiet nie różnią się znacząco, ponieważ większość przedstawicieli silniejszej płci pracuje w warunkach zwiększonego ryzyka urazów, a warunki higieniczne w wielu fabrykach, zakładach i transporcie publicznym (a wielu pracuje jako kierowcy) nie są na odpowiednim poziomie. W takich warunkach jedyną ochroną przed bakteriami może być silny układ odpornościowy, którego nie każdy posiada.
Ponadto zarówno mężczyźni, jak i kobiety mają inne specyficzne czynniki predysponujące do rozwoju choroby paciorkowcowej. Czynniki te obejmują cukrzycę, która występuje w 2 typach. Cukrzyca typu 2 (niezależna od insuliny) jest częstsza u kobiet, podczas gdy cukrzyca insulinozależna częściej dotyka mężczyzn. A ponieważ ta choroba ma większe ryzyko rozwoju długo gojących się ran na ciele, obie płcie są równie narażone na zauważenie objawów streptodermy w pewnym momencie. Ponadto choroba jest przewlekła w zdecydowanej większości przypadków, tak jak sama cukrzyca.
U mężczyzn prawdopodobieństwo zachorowania na streptodermę wzrasta w czasie służby wojskowej lub odbywania kary pozbawienia wolności. Sprzyja temu duża grupa, w której zakażenie rozprzestrzenia się w krótkim czasie, aktywna aktywność fizyczna, która powoduje wzmożone pocenie się i występowanie potówek - ognisk, w których bakterie najłatwiej wnikają w skórę, niedostateczna higiena itp. Streptoderma w wojsku i więzieniach często ma charakter ostrej epidemii.
Uważa się, że u mężczyzn częściej występują objawy suchej postaci streptodermy, czyli małe, owalne, niesączące, łuszczące się zmiany na ciele, które jeśli nie zostaną leczone, mogą rozprzestrzenić się na większe obszary.
Kobiety mają zwiększone ryzyko zachorowania na streptodermę w czasie ciąży. Nie jest to zaskakujące, ponieważ zmiany hormonalne w organizmie przyszłej mamy są ciosem dla jej odporności, a tego właśnie potrzebują bakterie. Czując osłabienie, natychmiast zaczynają aktywnie się rozmnażać.
Wiadomo, że streptodermia w czasie ciąży nie rozwija się u wszystkich kobiet, lecz jedynie u tych, których organizm doświadcza ostrego niedoboru witamin i minerałów niezbędnych do prawidłowego funkcjonowania układu odpornościowego lub jest wyczerpany przewlekłymi chorobami lub stresem.
Streptodermia nie rozwija się zbyt często w czasie ciąży i nie stanowi większego zagrożenia dla przyszłej mamy, pod warunkiem, że ogranicza się do objawów zewnętrznych (lekkiego świądu i miejscowych wysypek na ciele), w przypadku których dopuszczalne jest zewnętrzne stosowanie antybiotyków.
To prawda, że wiele matek, bojąc się zaszkodzić dziecku w łonie matki, nie spieszy się z uciekaniem się do pomocy silnych leków. I jest to bardzo daremne, ponieważ miejscowe stosowanie leków przeciwdrobnoustrojowych, w których ich wchłanianie do krwi jest niewielkie, jest prawie niemożliwe, aby zaszkodzić dziecku. Ale w przypadku braku leczenia istnieje ryzyko, że płód również ucierpi. Jeśli drobnoustroje przedostaną się przez łożysko przez krew matki do dziecka, negatywnie wpłyną na rozwój różnych narządów i układów dziecka, zwłaszcza jeśli matka zachoruje w I trymestrze ciąży, co zdarza się najczęściej. Ale to w pierwszych 3 miesiącach rozwoju płodu układają się i kształtują prawie wszystkie główne układy życiowe przyszłego człowieka.
Jak widać, szanse na zarażenie istnieją dla przedstawicieli różnych płci i w pewnych momentach istnienia jednostki mogą się zwiększać. Jednocześnie nie zawsze prawidłowo interpretujemy pojawiające się objawy, więc statystyki nie mogą nawet w przybliżeniu obliczyć, jak powszechna jest ta choroba, tym bardziej że różnorodność form streptodermy i osobliwości jej przebiegu predysponują do pewnej części błędnych diagnoz.
Zmiany chorobowe: gdzie ich szukać?
Wiedząc, że zakażenie paciorkowcami przenosi się drogą kontaktową i kontaktowo-domową, można założyć, że pierwsze objawy streptodermy pojawiają się głównie na dłoniach. W rzeczywistości konkretne wysypki można znaleźć na różnych częściach ciała, a mianowicie tam, gdzie występują mikro- lub makrouszkodzenia skóry. Ponadto po kontakcie ze źródłem zakażenia człowiek może przyczynić się do rozprzestrzeniania się zakażenia na inne części ciała.
Lokalizacja zmian w streptodermie może być różna, co w pewnym stopniu wpływa na ostateczną diagnozę lekarza. Na przykład streptoderma w kącikach ust (zapalenie kącików ust) może zostać zdiagnozowana jako „liszajec wywołany zakażeniem paciorkowcowym” lub „liszajec paciorkowcowy”.
W większości przypadków streptoderma występuje na rękach i nogach - częściach ciała, które są częściej niż inne odsłonięte, nieosłonięte przez ubranie, rzadziej na stopach, głównie u osób ze wzmożoną potliwością stóp, ponieważ stwarza to szczególnie sprzyjające warunki do rozmnażania się patogenów (zarówno bakterii, jak i grzybów). Ważne jest, aby zrozumieć, że różne zmiany skórne są bardziej prawdopodobne na kończynach niż na przykład na plecach lub pośladkach. A jeśli skóra również się poci (na przykład na stopach), to czyni ją to bardziej podatną.
Co dziwne, ale steptoderma na twarzy, a także na głowie, na przykład za uszami lub na dolnej części brody nie jest gorsza w swoim rozpowszechnieniu. Nie tylko dzieci, ale i dorośli mają tendencję do częstego dotykania twarzy rękami, nie dbając o jej czystość. Ale skóra twarzy jest bardzo delikatna, więc każde tarcie lub drapanie może spowodować mikrouszkodzenia, a jeśli jakiś ukryty szkodnik ukrywał się na palcach lub pod paznokciami, to całkiem prawdopodobne, że zadomowi się w nowym miejscu, wnikając w skórę w odpowiednim obszarze.
Istnieje duże ryzyko ran twarzy i infekcji u osób, które się golą (zdecydowana większość mężczyzn i niewielki odsetek kobiet), zwłaszcza bez stosowania środków higienicznych, czyli na sucho. A pamiętajmy, że każda rana na ciele jest atrakcyjna dla infekcji, ponieważ w tym miejscu zostaje przerwana bariera ochronna organizmu.
Jeśli pierwsze objawy zakażenia paciorkowcami pojawią się na skórze w pobliżu linii włosów, istnieje duże ryzyko, że przy niewłaściwym leczeniu lub jego braku choroba rozwinie się w streptodermę skóry głowy, rozprzestrzeniając się na strefę wzrostu włosów. W takim przypadku włosy osoby będą miały nagromadzenie łuszczących się cząstek skóry (podobnie jak łupież), a strupy po wyschnięciu wrzodów mogą odpadać wraz z mieszkami włosowymi, powodując miejscowe przerzedzenie.
Skóra wokół oczu jest uważana za szczególnie delikatną i podatną na uszkodzenia, dlatego ogniska choroby często znajdują się właśnie w tej okolicy, wystarczy potrzeć powiekę ręką, która ma kontakt z zakażeniem. Streptodermia powieki charakteryzuje się pojawieniem się krost i pęcherzy na błonie śluzowej narządu wzroku lub w fałdach bocznych wokół oczu. Jednocześnie streptodermia na powiece bywa mylona z przeziębieniem, opryszczką lub jęczmieniem, które w 90-95% przypadków są wywoływane przez gronkowca.
Streptodermia w nosie lub uchu jest bardzo podobna do zakażenia opryszczką, ale świąd pojawia się znacznie później (w przypadku opryszczki, jeszcze przed pojawieniem się wysypki) i jest znacznie słabszy w nasileniu. Ponadto po otwarciu elementów opryszczki na tkankach miękkich praktycznie nie ma śladu, podczas gdy w przypadku streptodermii w miejscu pęcherzy pozostają pęknięcia i owrzodzenia.
Streptoderma w jamie ustnej, na języku, a także sytuacje, gdy wysypka dociera do gardła, jest odmianą bakteryjnego zapalenia jamy ustnej wywołanego przez mikroflorę paciorkowcową. Nasza skóra stanowi silniejszą barierę niż błony śluzowe, dlatego nie dziwi fakt, że bakterie mogą łatwiej przenikać przez nie do tkanek miękkich. Ponadto podczas jedzenia i mycia zębów błona śluzowa często ulega uszkodzeniu, a rany na niej, ze względu na zwiększoną wilgotność jamy ustnej, goją się znacznie dłużej niż na powierzchni skóry.
Streptoderma w kącikach ust, gdzie mikropęknięcia często powstają podczas szerokiego otwierania ust lub aktywnego żucia, rozwija się zwykle u dzieci. Można to ułatwić, jedząc cudzą łyżką lub nieumytą łyżką z „żywymi rzeczami”. Chociaż u dorosłych i młodzieży (zwłaszcza w okresie zmian hormonalnych) takich sytuacji również nie można wykluczyć, chociaż zdarzają się one znacznie rzadziej.
Streptodermę na ustach (znowu delikatna skóra, którą może uszkodzić nawet wiatr) łatwo pomylić z opryszczką, ponieważ zewnętrzne objawy infekcji wirusowej i choroby bakteryjnej są bardzo podobne. Ale znów warto zwrócić uwagę na świąd, który jest znacznie silniejszy przy opryszczce.
Każdy obszar z delikatną skórą i błonami śluzowymi jest bardziej podatny na różne urazy, co oznacza, że prawdopodobieństwo infekcji w tych obszarach jest wyższe. Na przykład nie zdziw się, jeśli streptoderma zostanie znaleziona w pachwinie. Jest to obszar skóry o zwiększonej wilgotności, a zatem wrażliwości na różne negatywne skutki. To w takich ukrytych miejscach, gdzie jest ciepło i wilgotno, bakterie i grzyby rozmnażają się ze szczególną gorliwością, a zmiany chorobowe powiększają się szybciej, rozprzestrzeniając się na krocze i odbyt.
Pojawieniu się objawów streptodermy na błonach śluzowych towarzyszy zauważalny ból, który nasila się przy dotykaniu zapalonych elementów. Jeśli wysypka pojawia się na skórze, nie powoduje zauważalnego bólu.
Tak więc streptoderma na narządach płciowych to nie tylko niedogodność, ale pewien dyskomfort, który wpływa na jakość życia pacjenta. Ponadto istnieje duże ryzyko rozprzestrzeniania się infekcji wewnątrz organizmu podczas stosunku płciowego i podczas zabiegów higienicznych.
Streptococcus stale bytuje na genitaliach, ale gdy obrona immunologiczna jest osłabiona, może aktywnie się rozmnażać, powodując uszkodzenia komórek naskórka i zapalenie tkanek. Ale nawet przy dość silnym układzie odpornościowym taki „prezent” można otrzymać od partnera seksualnego podczas kontaktów seksualnych lub intymnych pieszczot, a także streptodermę na twarzy podczas pocałunków.
Streptodermia pod pachami rozwija się z tego samego powodu co w pachwinach, czyli z powodu zwiększonej wilgotności i podatności skóry w tym miejscu. Ponadto wiele osób dorosłych (głównie kobiet) uważa za nieprzyzwoite, aby w tym miejscu znajdowała się „roślinność”, dlatego regularnie golą pachy. A golenie jest urazem dla skóry, szczególnie jej delikatnych obszarów. W efekcie na skórze prawie zawsze pozostają zarówno drobne, niewidoczne dla oka, jak i większe uszkodzenia, przez które następnie wnika infekcja.
Ale streptodermia na plecach, brzuchu, klatce piersiowej lub pośladkach ma inne przyczyny. Zazwyczaj pojawia się po kontakcie z zanieczyszczoną pościelą lub odzieżą, rzadziej po kontakcie ze skórą osoby chorej (co jest całkiem możliwe w okresie inkubacji, kiedy nawet sam pacjent nie podejrzewa swojej choroby). Zwykle objawia się w postaci dużej liczby oddzielnych czerwonych lub różowych drobnych elementów, początkowo przypominających zwykłą wysypkę trądzikową, która następnie przekształca się w pęcherzyki o mętnej zawartości i ma tendencję do łączenia się poszczególnych formacji w większe ogniska.
Brak wyraźnego świądu i dyskomfortu sprawia, że pacjenci nie spieszą się ze szukaniem pomocy, dopóki infekcja nie rozprzestrzeni się w sposób niepokojąco duży lub dopóki nie pojawią się objawy o innym charakterze.
Stadia streptodermy
Streptoderma jest chorobą zakaźną, która może mieć różne objawy na różnych etapach rozwoju. Tak więc każdy etap rozwoju streptodermy charakteryzuje się własnymi specyficznymi objawami.
W pierwszym stadium rozwoju choroba nie daje żadnych zewnętrznych objawów. Okres ten nazywa się okresem inkubacji. Rozpoczyna się on, gdy infekcja wniknie przez uszkodzoną skórę. W ciągu 2-10 dni bakterie stają się aktywne i zaczynają się intensywnie rozmnażać. Możliwe, że rana, przez którą wniknęła infekcja, może się ostatecznie zagoić do końca okresu inkubacji i na skórze nie będą widoczne żadne objawy choroby.
W drugim etapie w miejscu wniknięcia zakażenia pojawiają się niewielkie ogniska przekrwienia, a następnie tworzą się czerwone plomby (krostki). Świadczy to o rozwoju procesu zapalnego wywołanego przez bakterie paciorkowca. Już na tym etapie niektóre dzieci zaczynają źle się czuć, stają się ospałe i szybko się męczą. Dorośli z reguły nie czują się źle.
Trzeci etap choroby można uznać za przekształcenie się krostki w pęcherz o mętnej zawartości, który wkrótce otwiera się z utworzeniem owrzodzeń, a na jego miejscu tworzy się żółtobrązowa skorupa. W niektórych płaczliwych postaciach choroby pęcherzyki tworzą się niemal natychmiast, a dopiero potem wokół nich pojawia się czerwona zapalna otoczka. Wszystkie te objawy są charakterystycznymi objawami życiowej aktywności paciorkowca beta-hemolizującego: uwalnianiem toksyn i specyficznych trucizn.
W przypadku suchej postaci streptodermy pęcherze zazwyczaj w ogóle nie powstają. Jednocześnie ogniska zakażenia są początkowo większe i bardzo szybko pokrywają się białawymi, łuszczącymi się strupami (łuszczy się naskórek). Jest to powierzchowna postać choroby, która jest dość łatwa do leczenia, a wyzdrowienie następuje zwykle w ciągu 3-5 dni.
W ostatnim stadium choroby strupy wysychają i odpadają, pozostawiając plamy o różowym lub niebieskawym odcieniu, które następnie znikają. Po suchej streptodermie z reguły przez długi czas pozostają obszary o słabej pigmentacji.
Średnio od pojawienia się na skórze elementu patologicznego do oddzielenia się strupów mija 5-7 dni. Należy jednak wziąć pod uwagę, że nie wszystkie elementy pojawiają się w tym samym czasie, więc czas trwania leczenia może być dłuższy. Ponadto nieostrożne drapanie pryszczy, kąpiel, palpacja mogą spowodować rozprzestrzenienie się infekcji na inne części ciała i znowu potrzeba czasu, aby się uaktywniła. Tak więc nowe ogniska mogą pojawić się, gdy po pierwszych pozostał ledwie ślad.
Jeśli proces nie zostanie zatrzymany, nowe elementy streptodermy będą stale pojawiać się w różnych miejscach ciała, osłabiając funkcje ochronne organizmu, a choroba grozi przejściem w stan przewlekły. W takim przypadku każdemu spadkowi odporności będzie towarzyszyć pojawienie się wysypek na ciele, a osoba stanie się praktycznie stałym źródłem infekcji.
Objawy streptodermy są bezpośrednim dowodem, że coś jest nie tak z ciałem i że osłabia ono swoje mechanizmy obronne. Sama choroba nie zagraża życiu, ale jest alarmującym sygnałem, aby przyjrzeć się bliżej swojemu zdrowiu i przede wszystkim wzmocnić swój układ odpornościowy.

