Ekspert medyczny artykułu
Nowe publikacje
Leukoplakia pęcherza moczowego
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
Układ moczowo-płciowy jest jednym z najbardziej podatnych na uszkodzenia w organizmie człowieka. Oprócz zapalenia pęcherza moczowego i innych chorób zapalnych mogą rozwinąć się bolesne procesy strukturalne, takie jak leukoplakia pęcherza moczowego. Jest to patologiczne rogowacenie nabłonka narządu, czyli przekształcenie przejściowej tkanki nabłonkowej w tkankę płaską. W rezultacie ogniska rogowacenia pojawiają się na tkankach śluzowych, które nie pełnią niezbędnej funkcji ochronnej, co wkrótce prowadzi do rozwoju przewlekłego zapalenia pęcherza moczowego.
Leukoplakia jest często mylona z zapaleniem pęcherza moczowego, które jednak nie reaguje na konwencjonalne leczenie. Odpowiednią terapię można przepisać dopiero po prawidłowo przeprowadzonej diagnozie potwierdzającej podstępną chorobę. [ 1 ]
Epidemiologia
Przewlekłe procesy zapalne w dolnym odcinku dróg moczowych u pacjentek są bardzo powszechne. Są najczęstszym powodem wizyt kobiet u urologa, ginekologa i terapeuty.
Zaburzenia oddawania moczu corocznie „przyprowadzają” do lekarza około 3 miliony Amerykanek. W przestrzeni postsowieckiej częstość występowania szacuje się na około 15-20 tysięcy przypadków na 1 milion pacjentów. Co dwie kobiety na dziesięć cierpią na chorobę zapalną pęcherza moczowego przynajmniej raz w życiu, z czego jedna kobieta cierpi na przewlekłą postać zapalenia.
Nawroty są typowe dla leukoplakii pęcherza moczowego. Stwierdzono, że co druga kobieta doświadcza nawrotu choroby po ustąpieniu procesu zapalnego w ciągu roku, a 50% zaostrzeń zapalenia pęcherza moczowego występuje więcej niż trzy razy w roku.
Według różnych danych leukoplakię pęcherza moczowego rozpoznaje się podczas cystoskopii w 64-100% przypadków, którym towarzyszą uporczywe zaburzenia oddawania moczu i przewlekły ból miednicy. Najczęstszą lokalizacją ognisk patologicznych jest szyja narządu i trójkąt pęcherza moczowego.
Mimo powszechności występowania tej choroby, leukoplakia jest nadal uważana za jedną z najmniej zbadanych patologii tkanki śluzowej pęcherza moczowego. [ 2 ]
Przyczyny leukoplakia pęcherza moczowego
Mimo licznych badań przyczyna leukoplakii pęcherza moczowego nadal pozostaje zagadką dla naukowców. Najczęstszą teorią jest, że leukoplakia jest konsekwencją pewnych anomalii wewnątrzmacicznych. Oznacza to, że podczas rozwoju wewnątrzmacicznego w ścianach układu moczowego tworzą się pewne wadliwe ogniska. Teorię tę potwierdza fakt, że chorobę najczęściej wykrywa się u osób cierpiących na zaburzenia rozwojowe układu moczowego. Ponadto pewien wpływ mają również czynniki ryzyka, które opiszemy nieco później. Najczęstszym faktem jest wpływ infekcyjny: transformacja komórkowa rozpoczyna swój rozwój po patologii infekcyjnej. [ 3 ]
Rozwój leukoplakii może być wywołany przez następujące zakażenia:
- gonokok;
- chlamydia;
- rzęsistek polny;
- wirus opryszczki;
- wirus brodawczaka.
Do pęcherza może przedostać się także inna infekcja poprzez krew i limfę:
- gronkowiec;
- paciorkowiec;
- E. coli itp.
Czynniki ryzyka
Poniższe czynniki zwiększają prawdopodobieństwo wystąpienia leukoplakii pęcherza moczowego:
- patologie endokrynologiczne wpływające na funkcję przysadki mózgowej i podwzgórza, a także parzystych gruczołów płciowych żeńskich - jajników. Wraz ze wzrostem poziomu estrogenów nabłonek staje się podatny na zmiany i transformację. U niektórych pacjentów po długotrwałym leczeniu środkami hormonalnymi zaczyna rozwijać się leukoplakia;
- procesy zapalne w pęcherzu moczowym lub w narządach zlokalizowanych w jego bezpośrednim sąsiedztwie. Leukoplakia często rozwija się na tle przewlekłego zapalenia pęcherza moczowego, kamicy moczowej, urazowych zmian pęcherza moczowego, wnikania ciał obcych do jego jamy;
- przewlekłe procesy patologiczne w organizmie – na przykład przewlekłe zapalenie migdałków, próchnica zębów, odmiedniczkowe zapalenie nerek itp.;
- długotrwały i poważny spadek odporności organizmu.
Do wystąpienia leukoplakii pęcherza moczowego może dojść na tle rozwiązłych stosunków seksualnych bez bariery ochronnej, przy częstym stresie i hipotermii. [ 4 ]
Patogeneza
Jeśli nie ma problemów z pęcherzem, jego warstwa nabłonkowa wytworzy polimeryczne kompleksy węglowodanowo-białkowe – mukopolisacharydy. Ich zadaniem jest zapobieganie przyleganiu komórek drobnoustrojów do ścian narządu. Kompleksy te zapewniają również ochronę komórkową przed zniszczeniem pod wpływem kwasów.
W przypadku patologicznej transformacji nabłonka taka ochrona komórkowa przestaje być niezawodna, a patogenne mikroorganizmy wnikają do struktur komórkowych niemal bez przeszkód. U pacjenta rozwija się przewlekły proces zapalny. Pojawia się swoista cykliczność: zapalenie pęcherza moczowego zaostrza przebieg leukoplakii, która z kolei podtrzymuje aktywność reakcji zapalnej.
Zakażenie drobnoustrojami wnika do układu moczowego głównie drogą wstępującą, mianowicie z powierzchni zewnętrznych narządów płciowych. Zakażenie może być również przenoszone z krwią lub płynem limfatycznym, ale ta opcja jest stosunkowo rzadka. W takiej sytuacji bakterie mogą wnikać z narządów takich jak nerki, dolny odcinek przewodu pokarmowego, macica itp. [ 5 ]
Transformacja nabłonka w obszarze trójkąta pęcherza moczowego mieści się w granicach normy. Stan ten rozwija się u kobiet pod wpływem estrogenów. Jeżeli zmiany te nie są poddawane
Objawy leukoplakia pęcherza moczowego
Podstawowe objawy leukoplakii pęcherza moczowego są bardzo podobne do objawów ostrego zapalenia pęcherza moczowego. Pacjenci zgłaszają ból w okolicy łonowej, częste parcie na mocz, uczucie cięcia i pieczenia w końcowej fazie oddawania moczu, dyskomfort podczas stosunku płciowego. W moczu można wizualnie wykryć lekkie płatki, a nawet nitki krwi.
Pierwsze oznaki problemu:
- częsta potrzeba opróżnienia pęcherza;
- przerwy w strumieniu moczu podczas oddawania moczu;
- dyskomfort, ból i inne nieprzyjemne odczucia podczas oddawania moczu;
- nieprzyjemne uczucie w dolnej części brzucha, uczucie ciągnięcia w odcinku lędźwiowym kręgosłupa;
- pogorszenie ogólnego samopoczucia, apatia, upośledzenie zdolności do pracy;
- uczucie niewystarczającego opróżniania pęcherza.
Nietrzymanie moczu jest objawem, który nie występuje u wszystkich pacjentów. Jest charakterystyczne dla tzw. leukoplakii szyjnej (gdy zmiana zlokalizowana jest w szyi pęcherza moczowego) lub jest wykrywane w zaawansowanych postaciach tej choroby. Nietrzymanie moczu może mieć różny stopień nasilenia: u niektórych pacjentów występuje na tle względnie pełnego pęcherza, u innych wyciek można zaobserwować już po 15-20 minutach od całkowitego opróżnienia narządu. [ 6 ]
Wskazane objawy są niespecyficzne i mogą wskazywać nie tylko na obecność leukoplakii, ale także na zaostrzenie zapalenia pęcherza moczowego lub innych problemów z układem moczowym. Ostatecznej diagnozy nigdy nie ustali się wyłącznie na podstawie opisu obrazu klinicznego. Konieczna jest dokładna diagnoza z cystoskopią i biopsją.
Leukoplakia pęcherza moczowego u kobiet
Leukoplakia pęcherza moczowego może dotknąć zarówno pacjentów płci męskiej, jak i żeńskiej. Jednak kobiety są bardziej narażone na tę chorobę, głównie ze względu na pewne cechy anatomiczne.
Krótki kanał cewki moczowej pozwala czynnikowi zakaźnemu łatwo przedostać się do pęcherza moczowego pacjentów. A osłabiona odporność, stres w połączeniu z innymi czynnikami umożliwiają szybki rozwój procesów patologicznych.
Najczęściej zakażenie przedostaje się do układu moczowego drogą wstępującą z zewnętrznych okolic narządów płciowych.
W przypadku leukoplakii pęcherza moczowego normalna warstwa nabłonka przekształca się w płaską, z utworzeniem ognisk rogowaciejących. Choroba jest diagnozowana albo przypadkowo, albo w trakcie długotrwałego i nieskutecznego leczenia zapalenia pęcherza moczowego. W tym przypadku podstawą prawidłowej diagnozy jest biopsja z późniejszą histologią wybranych materiałów.
U kobiet leukoplakia może dotyczyć nie tylko pęcherza, ale także szyjki macicy. Ta patologia występuje u wielu pacjentek w wieku rozrodczym. Choroba zwykle charakteryzuje się przewlekłym przebiegiem.
Leukoplakia pęcherza moczowego i ciąża
Przy leukoplakii pęcherza ciąża może być znacznie skomplikowana - przede wszystkim ze względu na duże prawdopodobieństwo nawrotu choroby. Jeśli choroba nasili się w pierwszym trymestrze ciąży, istnieje ryzyko samoistnego przerwania ciąży lub pojawienia się wad rozwojowych u przyszłego dziecka.
Zaostrzenie objawów w trzecim trymestrze ciąży niesie ze sobą ryzyko przedwczesnego odklejenia łożyska, zakażenia wewnątrzmacicznego płodu i przedwczesnego porodu.
W przypadku zaostrzenia leukoplakii w czasie ciąży antybiotykoterapię odracza się. Jednak antybiotyki nadal przepisuje się w przypadku znaczących i intensywnych objawów. Pełny cykl leczenia przeprowadza się po urodzeniu dziecka.
Pacjenci cierpiący na leukoplakię powinni podjąć działania w celu wyeliminowania choroby przed zajściem w ciążę. Nawet jeśli kobieta cierpi na częste zapalenie pęcherza moczowego, przewlekłe zapalenie pęcherza moczowego, powinna wcześniej poddać się kuracji profilaktycznej. [ 7 ]
Gradacja
Leukoplakia pęcherza moczowego przechodzi w swoim przebiegu przez kilka stadiów lub faz:
- Transformacja komórek płaskonabłonkowych. Etap ten charakteryzuje się reorganizacją warstwy tkanki nabłonkowej przejściowej w wielowarstwową tkankę nabłonkową płaskonabłonkową. Jeśli chodzi o same komórki, nie ulegają one zmianie.
- Wymiana komórek płaskonabłonkowych. Ten etap jest pierwszym krokiem w kierunku śmierci komórek, ponieważ stopniowo przechodzą one zmiany patologiczne w zdegenerowanej tkance wielowarstwowej.
- Powstawanie ogniskowych zgrubień na tle procesów keratynizacji komórkowej. [ 8 ]
W przypadku leukoplakii pęcherza moczowego dochodzi do szeregu procesów sklerotycznych, które dotyczą wewnętrznych ścian jamy. Z czasem narząd nie może już odpowiednio się kurczyć, co z kolei prowadzi do nietrzymania moczu. Takie powikłanie jest charakterystyczne dla leukoplakii: w przypadku zapalenia pęcherza moczowego takiego objawu nie obserwuje się. [ 9 ]
Formularze
Istnieją trzy typy leukoplakii pęcherza moczowego:
- leukoplakia płaska;
- leukoplakia brodawkowata z wyraźnymi obszarami rogowacenia;
- leukoplakia erozyjna z obecnością wrzodziejących zmian tkanki śluzowej.
Płaski typ leukoplakii często przebiega prawie bezobjawowo i jedynie w przypadku dużych zmian obserwuje się charakterystyczny obraz kliniczny.
Brodawkowate i erozyjne odmiany patologii towarzyszą wyraźnym objawom bólowym. Leukoplakia szyi pęcherza moczowego charakteryzuje się szczególnie intensywnymi objawami: w miarę rozprzestrzeniania się procesu patologicznego stan pacjenta gwałtownie się pogarsza, pojawiają się objawy ostrego zapalenia pęcherza moczowego. Farmakoterapia często nie przynosi widocznej ulgi.
Komplikacje i konsekwencje
Nawet po pełnym cyklu leczenia leukoplakii pęcherza moczowego, pacjent będzie musiał przejść systematyczną diagnostykę profilaktyczną, aby zapobiec nawrotowi choroby, a także zapobiec takim powikłaniom jak:
- złośliwość, rozwój procesu złośliwego w ścianach pęcherza moczowego;
- zaburzenie prawidłowej funkcji układu moczowego, utrata kurczliwości pęcherza, nietrzymanie moczu i nietrzymanie moczu;
- niewydolność nerek z następczym zaburzeniem gospodarki wodno-elektrolitowej, azotowej i innych procesów metabolicznych;
- krwawienie, krwiomocz.
Nawrót leukoplakii pęcherza moczowego po leczeniu farmakologicznym jest dość powszechny, ponieważ leczenie zachowawcze nie eliminuje choroby na zawsze. Po bardziej radykalnej interwencji chirurgicznej choroba nawraca w około 7-12% przypadków. Możliwe, że nawrót może być spowodowany niepełnym wycięciem strefy patologicznej, ponieważ w niektórych obszarach może być wymagane głębsze oddziaływanie. Jeśli takie cechy nie zostaną uwzględnione, powstają przesłanki do niepełnego usunięcia patologii, co staje się podstawą ponownego rozwoju leukoplakii. Najmniejszą liczbę nawrotów odnotowuje się po zabiegu wycięcia radiofrekwencji. [ 10 ]
Diagnostyka leukoplakia pęcherza moczowego
Rozpoznanie leukoplakii pęcherza moczowego nie może być ustalone wyłącznie na podstawie skarg pacjenta i wyników obiektywnego badania. Wymagana jest kompleksowa diagnostyka z obowiązkowym badaniem histologicznym cząstek tkankowych narządu jamy brzusznej.
Pełny zakres badań przedstawia się następująco:
- Zbieranie danych anamnestycznych (częstotliwość i intensywność ataków, obecność innych patologii i czynników predysponujących).
- Badanie pochwy u kobiet (niezbędne zarówno do diagnostyki różnicowej, jak i oceny ogólnego stanu zdrowia układu rozrodczego pacjentki).
- Badania laboratoryjne: morfologia krwi, analiza moczu, badanie cytologiczne pochwy i cewki moczowej, biochemia krwi, ocena poziomu kreatyniny i mocznika, posiew moczu.
- Diagnostyka PCR i ELISA w celu wykrycia zakażeń utajonych.
- Diagnostyka instrumentalna: badanie ultrasonograficzne nerek i narządów miednicy mniejszej, badania urodynamiczne (urometria, cystoskopia), endoskopia. [ 11 ]
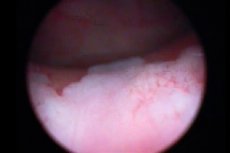
Cystoskopia pęcherza moczowego musi być koniecznie połączona z biopsją – zabiegiem polegającym na pobraniu materiału tkankowego do dalszego badania histologicznego. W przypadku leukoplakii metoda ta jest uważana za najbardziej informatywną, ponieważ daje możliwość oceny charakteru choroby, jej postaci i stopnia uszkodzeń. Podczas cystoskopii ogniska leukoplakii wyglądają jak spłaszczone białawe strefy, albo małe nadżerki, albo żółtawe blaszki. [ 12 ]
Aby wyjaśnić diagnozę leukoplakii pęcherza moczowego, wykonuje się badanie USG wszystkich narządów miednicy, a także nerek. Takie badanie pokazuje lokalizację, kształt, cechy strukturalne i wielkość badanych narządów. Podczas diagnozy można również wykryć formacje echo-pozytywne - na przykład kamienie lub guzy, które mogą odbijać przepływ ultradźwięków.
Aby potwierdzić rozpoznanie leukoplakii pęcherza moczowego, istotne jest histologiczne wykrycie przekształceń metaplastycznych w strukturach komórkowych, nawet w przypadkach, gdy mamy do czynienia z wyraźnym obrazem endoskopowym choroby.
Diagnostyka różnicowa
Diagnostyka różnicowa obejmuje brodawczaka płaskonabłonkowego, a w niektórych przypadkach proces złośliwy w pęcherzu moczowym. Leukoplakia pęcherza moczowego i rak mogą mieć podobne objawy, ale prawidłowa diagnostyka w postaci cytologii moczu i cystoskopii z biopsją zwykle wyjaśnia sytuację. Prawdopodobieństwo wykrycia raka ułatwia procedura cystoskopii z niebieskim światłem, po dożylnym wkropleniu heksyloaminolewulinianu. Czasami zachodzi potrzeba dodatkowej biopsji z pobraniem próbek tkanki mięśniowej.
U kobiet leukoplakia szyjki macicy może występować jednocześnie ze zmianami pęcherza moczowego. Jednak połączenie tych patologii jest rzadkie i wymaga różnych podejść diagnostycznych i terapeutycznych.
Z kim się skontaktować?
Leczenie leukoplakia pęcherza moczowego
Możliwość leczenia leukoplakii bez pomocy chirurga ocenia lekarz po postawieniu dokładnej diagnozy i określeniu stopnia złożoności patologii. Metoda konserwatywna polega na wykorzystaniu oddziaływania leczniczego na składnik zakaźny choroby.
W tym celu konieczne jest zastosowanie następujących leków:
- leki przeciwbakteryjne służące do niszczenia flory patogennej;
- leki przeciwzapalne;
- środki wzmacniające układ odpornościowy;
- preparaty multiwitaminowe.
Aby przywrócić ściany pęcherza moczowego uszkodzone przez proces patologiczny, stosuje się irygacje specjalnymi środkami, które są analogami naturalnych glikozaminoglikanów. Dzięki takim zabiegom możliwe jest przywrócenie uszkodzonej tkanki.
Fizjoterapia i dietetyka są wskazane jako uzupełnienie leczenia.
Do leczenia operacyjnego uciekamy się wówczas, gdy leczenie zachowawcze nie przynosi oczekiwanych pozytywnych efektów. [ 13 ]
Leki, które może przepisać lekarz
W przypadku procesu zakaźnego konieczne jest przepisanie konkretnych leków, które działają bezpośrednio na patogen. Przeprowadza się wstępną analizę płynu moczowego z badaniem bakteriologicznym i oceną wrażliwości flory patogennej na antybiotyki.
W przypadku zapalenia pęcherza wywołanego przez rzęsistek polny konieczne jest wypisanie recepty na Macmiror, Metronidazol, Furamag.
W przypadku zapalenia grzybiczego przepisuje się Pimafucin, Itrakonazol i Flukonazol.
Acyklowir i interferony są stosowane w leczeniu opryszczki i cytomegalii.
Konieczne jest zastosowanie leczenia immunostymulującego - na przykład nalewki z jeżówki, Cycloferonu.
W ramach terapii antybiotykowej Bifidumbacterin i Lactobacterin stosuje się w celu wsparcia układu odpornościowego.
Przydatne są leki Kanefron i Nefrosten, które przyjmuje się przez dłuższy okres czasu.
Monurel |
Ekstrakt z żurawiny, tzw. naturalny lek przeciwbakteryjny. Przyjmować raz dziennie, przed pójściem spać: rozpuścić 1 opakowanie granulek w 100 ml wody. Możliwe skutki uboczne: biegunka, zgaga, wysypki skórne. |
Kanefron |
Preparat ziołowy, aktywny środek moczopędny o działaniu przeciwbólowym i przeciwbakteryjnym. Wzmacnia skuteczność terapii antybiotykowej. Przyjmować 2 tabletki (lub 50 kropli) trzy razy dziennie, popijając odpowiednią ilością płynu. Podczas leczenia mogą wystąpić nudności, biegunka i reakcje alergiczne. |
Urolesan |
Lek ziołowy o działaniu rozkurczowym, przeciwzapalnym, przeciwbólowym i przeciwbakteryjnym. Lek usuwa ból i normalizuje oddawanie moczu. Urolesan przyjmuje się doustnie z jedzeniem, 1 kapsułkę trzy razy dziennie, przez okres do jednego miesiąca (lek można również przyjmować w postaci kropli lub syropu). Działania niepożądane: niestrawność, reakcje alergiczne, zawroty głowy, wahania ciśnienia krwi. |
Nevigramon |
Uroseptic, którego działanie opiera się na obecności kwasu nalidyksowego. Lek przyjmuje się 1 g 4 razy dziennie przez tydzień (dawkowanie może dostosować lekarz prowadzący). Najbardziej prawdopodobne działania niepożądane: niestrawność, cholestaza, ból głowy, upośledzenie wzroku, alergia. |
Nolicyna |
Szerokospektralny środek przeciwbakteryjny, fluorochinolon drugiej generacji. Tabletki przyjmuje się między posiłkami, popijając dużą ilością wody (aby zapewnić stabilną diurezę). Dawkowanie i częstość podawania dobierane są indywidualnie. Możliwe działania niepożądane: zgaga, nudności, żółtaczka, zwiększony niepokój, arytmia, niedociśnienie. |
Kanefron na leukoplakię pęcherza
Canephron jest najczęściej przepisywany w leczeniu zapalenia pęcherza moczowego i odmiedniczkowego zapalenia nerek, ale ten lek jest również odpowiedni w przypadku leukoplakii pęcherza moczowego. Do czego służy?
Canephron skutecznie radzi sobie z infekcją bakteryjną, przyspiesza usuwanie płynów i soli z organizmu, chroni tkanki układu moczowego przed uszkodzeniem. Jeśli pacjent ma przejść chirurgiczne usunięcie ognisk leukoplakii, to i tutaj nie można obejść się bez Canephron: lek pomoże zatrzymać proces zapalny i przygotować pacjenta do operacji.
Standardowo w przypadku leukoplakii pęcherza Kanefron przyjmuje się w postaci kropli (50 kropli trzy razy dziennie) lub tabletek (2 tabletki trzy razy dziennie). Czas trwania leczenia wynosi 2-3 miesiące, czasami dłużej, według uznania lekarza.
Kurację uzupełniają lecznicze wyciągi urologiczne, napoje na bazie żurawiny i owoców dzikiej róży.
Witaminy
Aby leczyć i zapobiegać zaostrzeniom leukoplakii pęcherza moczowego, większość lekarzy zaleca podjęcie działań wzmacniających mechanizmy obronne organizmu i zwiększających odporność na infekcje. Dla wszystkich pacjentów dobrym uzupełnieniem leczenia są kompleksy multiwitaminowe z minerałami.
Wysokiej jakości złożone i biologicznie aktywne preparaty znajdziesz w większości aptek. A lekarz prowadzący pomoże Ci wybrać potrzebną optymalną opcję witaminową, na przykład:
- Solgar, Naturalna żurawina z witaminą C;
- Kapsułki Nephrocaps, Elite-Pharm;
- Cystymina, Vivasan;
- Uva Ursi, Droga Natury, Mącznica lekarska;
- Vitamax, Koncentrat aloesowo-żurawinowy, zagęszczony sok z aloesu i żurawiny;
- GoLess, Życie na wsi, Zdrowie pęcherza;
- Formuła D, Altera Holding;
- Rensept, Sztuka życia.
Przyjmowanie preparatów witaminowych jest zazwyczaj długotrwałe. Dawkowanie - zgodnie z instrukcją konkretnego złożonego produktu.
Leczenie fizjoterapeutyczne
W leczeniu leukoplakii pęcherza moczowego często stosuje się metody fizjoterapeutyczne:
- leczenie laserowe w połączeniu z elektroanalgezją krótkoimpulsową;
- leczenie laserowe z zastosowaniem terapii magnetycznej;
- krótkoimpulsowa elektroanalgezja z zastosowaniem terapii magnetycznej;
- terapia mikrofalowa;
- terapia ultrawysokiej częstotliwości;
- narażenie na działanie sinusoidalnych prądów modulowanych;
- fonoforeza wewnątrzpęcherzowa.
W procesie leczenia fizjoterapeutycznego zaleca się uzupełnienie stosowania sinusoidalnych prądów modulowanych elektroforezą. Dzięki takiemu połączeniu możliwe jest zablokowanie zaburzonych impulsów z narządu uszkodzonego chorobą.
Stosowanie procedur rozgrzewających w przypadku leukoplakii pęcherza moczowego jest niewłaściwe. Ponadto procedury cieplne wykonywane w domu (kąpiele, poduszki grzewcze itp.) zapewniają stworzenie optymalnych warunków do szybkiego rozmnażania się infekcji.
Ozonoterapia w leczeniu leukoplakii pęcherza moczowego
U niektórych pacjentów z leukoplakią pęcherza moczowego stosuje się terapię skojarzoną Tamsulosin 0,4 mg rano i dożylnie ozonowaną solą fizjologiczną o stężeniu ozonu 6 mg/litr. Kurs terapii ozonem składa się z pięciu codziennych dożylnych zastrzyków, po których następuje jednodniowa przerwa i powtarzany jest pięciodniowy kurs. Czas trwania każdego wlewu wynosi od pół godziny do pięćdziesięciu minut.
Za kryterium skuteczności ozonoterapii uważa się stabilizację procesu moczowego, ustąpienie objawów klinicznych choroby, poprawę wskaźników laboratoryjnych i czynnościowych. Z reguły pierwsze oznaki poprawy obserwuje się po 1-2 zabiegach.
Terapia ozonem nie wiąże się z negatywnymi efektami ubocznymi i procesami alergicznymi. Technika jest dość prosta i dostępna, można ją stosować zarówno w warunkach szpitalnych, jak i ambulatoryjnych.
Środki ludowe
Niestety, środki ludowe nie są w stanie całkowicie wyleczyć człowieka z leukoplakii pęcherza moczowego. Mogą jednak działać jako dodatkowy czynnik w złożonym leczeniu zaleconym przez lekarza.
- Zamiast herbaty piją świeżo wyciskany sok z marchwi i buraków.
- Przyłóż gaziki nasączone olejem z dzikiej róży i rokitnika do zewnętrznych narządów płciowych.
- Żuj propolis kilka razy dziennie, każdego dnia.
- Wieczorem należy smarować zewnętrzne narządy płciowe tłuszczem gęsim, olejem kokosowym lub palmowym.
- Pij dziennie 250 ml świeżego mleka z dodatkiem napoju gazowanego (1/2 łyżeczki).
Dobry efekt można uzyskać również stosując naturalne preparaty ziołowe, sporządzone na bazie ziół leczniczych.
Leczenie ziołowe
- Codziennie rano wypijaj szklankę wywaru z młodych igieł jodły (1 łyżka surowca na 250 ml wrzątku). Jeśli wywar jest dobrze tolerowany, można go spożywać częściej - np. dwa lub trzy razy dziennie.
- Weź napar z cykuty: zalej 100 g kwiatostanów rośliny 0,5 l wódki, odstaw na 3 tygodnie w chłodne miejsce. Przefiltruj i rozpocznij kurację. Pierwszego dnia wypij 1 kroplę nalewki z 100 ml wody. Każdego dnia zwiększaj liczbę kropli o jedną, aż do 40 kropli dziennie.
- Myć codziennie naparem z rumianku (1 łyżeczka na 200 ml wody).
- Stosuj nalewkę z żeń-szenia dostępną w aptece – trzy razy dziennie po 1 łyżeczce przez kilka tygodni.
Pamiętaj: wszelkie leczenie ludowe należy skonsultować z lekarzem!
Homeopatia
Leczenie homeopatyczne zawsze przepisuje się na tle terapii zachowawczej: połączenie metod omawia się osobiście z lekarzem prowadzącym. Ponieważ leukoplakia pęcherza moczowego jest dość poważną patologią, bardzo ważne jest, aby leczenie było kompetentne i uzasadnione: wybór leku homeopatycznego należy pozostawić doświadczonemu i kompetentnemu specjaliście, który zna wszystkie szczegóły konkretnej choroby i posiada wszystkie niezbędne informacje o pacjencie.
Należy wziąć pod uwagę, że na samym początku leczenia homeopatycznego, w zależności od schematu przepisu, możliwe jest wystąpienie tzw. „pogorszenia pierwotnego”. Jego czas trwania i nasilenie są zawsze różne i nie sposób ich przewidzieć. Jednak w ciągu kilku dni stan powinien się unormować.
W kompleksowej terapii pacjentów cierpiących na leukoplakię pęcherza moczowego możliwe jest zastosowanie następujących preparatów homeopatycznych w indywidualnie dobranych dawkach:
- Actea racemosa (czarna krogulcza stopa);
- Kaustyk;
- Agaricus muscarius (muchomor czerwony);
- Cocculus indicus (orzechy kąkolowe);
- Conium maculatum (szałwia plamista);
- szczaw pospolity;
- Kalium phosphoricum;
- Lachesis (grzechotnik);
- Plantago major (babka większa);
- Rumex crispus (szczaw kędzierzawy);
- Gronkowce.
Dopuszczalne jest również stosowanie preparatów łączonych Berberis Homaccord, Belladonna Homaccord, Populus Compositum itp.
Leki dobiera się zarówno w zależności od dominujących objawów leukoplakii pęcherza moczowego, jak i biorąc pod uwagę cechy konstytucjonalne pacjenta.
Leczenie chirurgiczne
Jeśli leczenie farmakologiczne nie przynosi oczekiwanych rezultatów, lekarz sugeruje pacjentowi, aby zwrócił się o pomoc do chirurga. Wskazania do interwencji chirurgicznej to:
- przewlekły proces zapalny, przebiegający z zaburzeniami czynności skurczowej pęcherza moczowego;
- leukoplakia II lub III stopnia, potwierdzona badaniem histologicznym;
- intensywny zespół bólowy, którego nie można złagodzić lekami;
- diagnostycznie potwierdzona obecność nietypowych struktur komórkowych, co jest oznaką stanu przedrakowego.
W przypadku leukoplakii pęcherza moczowego lekarz może rozważyć następujące opcje leczenia operacyjnego:
- TUR to przezcewkowa resekcja pęcherza moczowego. Zabieg polega na usunięciu patologicznie zmienionych obszarów tkanki śluzowej za pomocą specjalnego instrumentu pętlowego. Pętla jest wprowadzana do kanału cewki moczowej metodą endoskopową. Zabieg ten jest uważany za delikatny i nie powoduje żadnych uszkodzeń narządu.
- Kauteryzacja leukoplakii pęcherza moczowego jest wykonywana poprzez termiczne działanie prądu wysokiej częstotliwości dostarczanego do tkanek za pomocą ukierunkowanej zjonizowanej plazmy argonowej. Urządzenie do zabiegu składa się ze źródła gazowego argonu i źródła prądu wysokiej częstotliwości. Koagulacja tkanek następuje poprzez ich podgrzanie. Głębokość działania zależy od jego czasu trwania, ustawień sprzętowych i ustawionej mocy. Metoda pozwala nie tylko usunąć ogniska patologiczne, ale także zneutralizować patogenną florę w warstwie podnabłonkowej.
- Koagulacja laserowa leukoplakii pęcherza moczowego powoduje powstanie wyraźnie określonego jednorodnego obszaru karbonizacji: promieniowanie jest całkowicie pochłaniane, powodując punktowe odparowanie tkanki. Głębokość „pracy” lasera jest nieznaczna na tle silnego efektu hemostatycznego, co jest pozytywnym momentem przy wykonywaniu operacji na tkankach pęcherza moczowego nasyconych naczyniami krwionośnymi. Koagulacja laserowa jest uważana za jedną z wysoce skutecznych metod leczenia leukoplakii. Niewątpliwymi zaletami są minimalna inwazyjność, dobry stopień hemostazy, prawie całkowity brak powikłań chirurgicznych, minimalny możliwy pobyt pacjenta w szpitalu. Okres rehabilitacji jest krótki: błona śluzowa pęcherza moczowego jest całkowicie oczyszczona ze strupa w ciągu 3-4 tygodni.
- Laserowa ablacja leukoplakii pęcherza moczowego obejmuje użycie impulsu laserowego, co zapewnia wysokiej jakości hemostazę, minimalny uraz chirurgiczny, brak powikłań pooperacyjnych i krótki okres rekonwalescencji. Usunięcie leukoplakii pęcherza moczowego odbywa się w dwóch głównych etapach:
- penetracja cewki moczowej za pomocą specjalnych narzędzi;
- wykonywanie operacji przez parowanie. [ 14 ]
Podczas operacji chirurg może kontrolować cały proces, zmieniając długość fali, czas trwania i częstotliwość impulsów.
- Plazmakinetyczna waporyzacja leukoplakii pęcherza moczowego pomaga osiągnąć całkowitą dewitalizację uszkodzonej warstwy pęcherza, przy minimalnym wpływie na otaczające i leżące pod nim tkanki. Okres pooperacyjny, w tym antybiotykoterapia, zapewnia eradykację bakterii i hamuje rozwój nowej fali procesu zapalnego. Włączenie analogów glikozaminoglikanów do schematu terapeutycznego pomaga stworzyć ochronną powłokę nad operowanym obszarem: zapobiega to przyleganiu uropatogenów i zapobiega przenikaniu cząstek moczu do błony śluzowej. Fakt ten znacznie przyspiesza proces regeneracji.
Okres pooperacyjny po leczeniu chirurgicznym jest zazwyczaj stosunkowo krótki: zalecana jest kuracja antybiotykowa i innymi lekami wspomagającymi i regenerującymi:
- Lek Vesicare przepisuje się po TUR leukoplakii pęcherza moczowego w celu zapobiegania rozwojowi zespołu nadreaktywności pęcherza moczowego. Vesicare jest lekiem m-antycholinergicznym, przyjmuje się go w dawce 5 mg dziennie przez 2-3 miesiące. Dodatkowo można połączyć lek Tamsulosin, a także fizjoterapię.
- Doustne środki antykoncepcyjne, w tym leki o działaniu antyandrogennym, nie są zalecane w przypadku histologicznie potwierdzonej leukoplakii. Jednak te same leki - np. Jess po leukoplakii pęcherza moczowego można przyjmować po 3-4 miesiącach, przy braku nawrotu choroby. Hormonalna terapia zastępcza jest wskazana w okresie menopauzy - w celu poprawy stanu tkanki śluzowej.
- Antybiotyki i leki przeciwzapalne są przepisywane zarówno w celu zapobiegania rozwojowi procesu zapalnego, jak i przyspieszenia regeneracji tkanek. Na przykład ostre niepowikłane zapalenie pęcherza moczowego wywołane przez bakterie takie jak Escherichia coli, enterokoki, Klebsiella, Proteus. Czasami tę samą Klebsiella wykrywa się po leukoplakii pęcherza, co może wymagać powtórzenia cyklu leków przeciwdrobnoustrojowych.
Dieta przy leukoplakii pęcherza moczowego
Aby pozbyć się leukoplakii pęcherza moczowego w jak najkrótszym czasie, oprócz leczenia, konieczne jest dostosowanie diety. Potrawy i produkty wchodzące w ich skład należy dobierać kierując się zasadą ich delikatnego oddziaływania na narządy trawienne. Najlepiej gotować w parowarze, gotować lub piec potrawy.
Produkty polecane pacjentom z leukoplakią pęcherza moczowego:
- świeże owoce;
- świeże i gotowane warzywa (oprócz kapusty, pomidorów, cebuli i czosnku, rzodkiewki);
- niezbyt tłuste ryby, białe mięso;
- fermentowane produkty mleczne;
- zboża.
Należy wypijać około dwóch litrów wody dziennie. Jest to konieczne dla naturalnego przepłukiwania pęcherza i zmniejszenia stężenia kwasu moczowego, który działa drażniąco na błonę śluzową narządu. Oprócz zwykłej czystej wody zaleca się picie naparów ziołowych, niesłodzonej zielonej herbaty, kompotów na bazie jagód, galaretki żurawinowej.
Zabronione jest spożywanie następujących produktów:
- przyprawy, zioła, papryczki chili, musztarda, chrzan;
- napoje alkoholowe;
- marynaty, sól;
- buliony rybne, mięsne;
- produkty wędzone i smażone;
- mocna kawa, mocna czarna herbata, napoje gazowane;
- chipsy, przekąski, grzanki itp.
Dieta opiera się na następującej zasadzie: jedzenie powinno być jak najbardziej naturalne, bez chemicznych dodatków, bez przypraw, z minimalną ilością soli (a jeszcze lepiej, bez niej w ogóle). Im mniej substancji drażniących w jedzeniu, tym szybciej nastąpi długo oczekiwane wyzdrowienie.
Zapobieganie
Środki zapobiegawcze obejmują zapobieganie chorobom przenoszonym drogą płciową, zaburzeniom hormonalnym, procesom zakaźnym w całym ciele. Ważne jest, aby leczyć zaburzenia metaboliczne, choroby zakaźne i zapalne w odpowiednim czasie.
Wskazane jest całkowite rzucenie palenia, ograniczenie spożycia napojów alkoholowych, ostrych przypraw i ziół.
Wszystkie powyższe środki muszą być połączone ze starannym przestrzeganiem zasad higieny osobistej i intymnej. Terapia witaminowa, w tym witaminami z grupy B, witaminą A, wapniem i koenzymami, musi być prowadzona przez długi okres czasu.
Szczególną uwagę należy zwrócić na stan i wzmocnienie obrony immunologicznej. Aby utrzymać wymagany poziom odporności, należy się prawidłowo i pełnowartościowo odżywiać, prowadzić aktywny tryb życia, często przebywać na świeżym powietrzu i unikać stresu.
Okolice pęcherza moczowego należy chronić przed urazami. Jeśli pojawią się jakiekolwiek podejrzane objawy, najlepiej jak najszybciej zwrócić się o pomoc lekarską.
Prognoza
Rokowanie w przypadku leukoplakii pęcherza moczowego może być korzystne, jeśli zostanie zapewnione terminowe i kompetentne leczenie, które powinno zostać przeprowadzone zanim w ścianach narządu zaczną występować nieodwracalne uszkodzenia. Najbardziej korzystnego wyniku można się spodziewać, jeśli pacjent przeszedł interwencję endoskopową z resekcją dotkniętych obszarów nabłonka. Jednak żaden lekarz nie może zagwarantować w stu procentach, że choroba nigdy nie przypomni o sobie nawrotem. Często odnotowuje się nawracające przypadki leukoplakii, co wymaga nowego cyklu leczenia.
Przy intensywnym postępie choroby, któremu towarzyszy kurczenie się narządu moczowego, utrata elastyczności, trudno jest określić jakość rokowania. Pacjentowi przepisuje się długotrwałe leczenie podtrzymujące w celu normalizacji samopoczucia. Jeśli takie leczenie nie zostanie przeprowadzone, istnieje duże ryzyko, że leukoplakia pęcherza zostanie powikłana niewydolnością nerek. A to może już prowadzić do śmierci.

