Ekspert medyczny artykułu
Nowe publikacje
Prosta leukoplakia
Ostatnia recenzja: 04.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
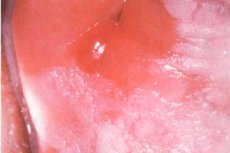
Prosta leukoplakia jest chorobą dyskeratotyczną, czyli taką, której towarzyszy zaburzenie keratynizacji. Patologia dotyczy wielowarstwowej płaskiej tkanki nabłonkowej i może występować w jamie ustnej, drogach oddechowych, drogach moczowo-płciowych i okolicy odbytu. Ze względu na zwiększone ryzyko zwyrodnienia złośliwego choroba wymaga starannej diagnostyki z histologią i analizą cytologiczną pobranego materiału biologicznego. [ 1 ] Leczenie jest obowiązkowe i przepisuje się je natychmiast po wszystkich manipulacjach diagnostycznych.
Epidemiologia
Częstość występowania prostej leukoplakii wynosi 48% wszystkich przypadków tej choroby. Najczęstszą lokalizacją jest wewnętrzna powierzchnia policzków, kąciki ust, język, pęcherz, szyjka macicy, srom, łechtaczka. Rzadziej dotknięta jest głowa prącia, napletek i okolica odbytu. Leukoplakia błony śluzowej jamy ustnej jest najczęściej diagnozowana w Indiach i południowej części Stanów Zjednoczonych: jest to spowodowane powszechnym używaniem tytoniu i innych produktów tytoniowych.
Złośliwość procesu patologicznego pojawia się w ciągu 12 miesięcy do 5 lat od początku choroby. Za groźniejsze uważa się leukoplakię brodawkowatą i erozjno-wrzodziejącą. Złośliwość występuje w około 2-21% przypadków. [ 2 ]
Średni wiek osób dotkniętych chorobą wynosi 30 lat. Leukoplakię szyjki macicy najczęściej wykrywa się w wieku 20-30 lat. Początek choroby w dzieciństwie lub w podeszłym wieku prawie nigdy nie jest rejestrowany.
Informacje na temat epidemiologii prostej leukoplakii są sprzeczne, co wynika z różnic w kryteriach doboru (kategoria wiekowa, płeć i rasa, obecność złych nawyków, nawyki żywieniowe itp.). Istnieją również różnice w diagnozie choroby: na przykład dane epidemiologiczne powinny obejmować częstotliwość powtarzanych badań, charakterystykę leczenia, a także przewidywać jednolite kryteria diagnostyczne.
Pacjenci z leukoplakią to częściej mężczyźni. Idiopatyczna leukoplakia jest diagnozowana w 10% przypadków.
Przyczyny leukoplakia prosta
Dokładne przyczyny, które poprzedzają rozwój prostej leukoplakii, są nadal nieznane naukowcom. Przyjmuje się, że główną rolę odgrywają zewnętrzne czynniki drażniące, takie jak mechaniczne, chemiczne i temperaturowe podrażnienie tkanki śluzowej. Przykładowo, jak pokazuje praktyka ginekologiczna, co trzecia pacjentka, u której zdiagnozowano leukoplakię szyjki macicy, przeszła wcześniej zabieg diatermokoagulacji. Nie rzadziej odnotowuje się przypadki choroby związane ze specyfiką zawodu (praca w zakładach chemicznych, górnictwie naftowym i węglowym).
Na błonie śluzowej jamy ustnej choroba często rozwija się w wyniku uszkodzenia błony śluzowej przez nieodpowiednie protezy zębowe lub przez prąd galwaniczny, który powstaje w wyniku niejednorodności materiałów protez. Palacze często cierpią na leukoplakię warg, co tłumaczy się negatywnym wpływem składników tytoniu i wpływem temperatury. [ 3 ]
Inne przyczyny mogą obejmować przewlekłe procesy zapalne i neurodystroficzne w tkance śluzowej. Na przykład leukoplakia może być konsekwencją zapalenia jamy ustnej lub zapalenia dziąseł, zapalenia sromu i pochwy, zapalenia pęcherza moczowego itp.
Nie można wykluczyć czynnika genetycznego, gdyż chorobę często wykrywa się na tle wrodzonej dyskeratozy.
Wielu ekspertów wskazuje na istnienie związku między rozwojem leukoplakii a przewlekłą kandydozą.
Czynniki ryzyka
Dodatkowe czynniki ryzyka rozwoju leukoplakii prostej obejmują:
- hipowitaminoza witamin A, E, B 12; [ 4 ]
- częsty i głęboki stres;
- zaburzenia hormonalne;
- choroby układu pokarmowego;
- zagrożenia zawodowe – praca w zakładach chemicznych, w gorących halach;
- patologie endokrynologiczne (cukrzyca);
- zmiany związane z wiekiem (wiek powyżej 50 lat);
- Wirus brodawczaka ludzkiego (HPV).
Patogeneza
Medycyna wciąż nie potrafi dać dokładnej odpowiedzi na pytanie o pochodzenie i mechanizm rozwoju prostej leukoplakii. Niektórzy specjaliści ubiegłego wieku mówili o chorobie jako o objawie zmian kiłowych lub parakiłowych. Dzisiaj naukowcy częściej wskazują na wirusową teorię patologii. Jednocześnie za najbardziej oczywiste czynniki prowokujące uważa się palenie tytoniu [ 5 ] i podrażnienie tkanek śluzowych (mechaniczne, chemiczne itp.). [ 6 ]
Innym czynnikiem jest proces neurotroficzny w tkankach, powikłany przewlekłą reakcją zapalną. Niektórzy specjaliści określają leukoplakię jako zespół chorobowy, który występuje w wyniku długotrwałego stanu zapalnego w tkance śluzowej. Taki stan zapalny z kolei może być wywołany przez różne procesy zakaźne, drażniące czynniki urazowe, chemiczne lub termiczne. [ 7 ], [ 8 ]
Ważne jest, aby zrozumieć, że nie każdy obszar hiperkeratozy połączony ze stanem zapalnym należy uznać za leukoplakię. Wiele procesów erozyjnych i wrzodziejących jest podobnych do tej choroby, ponieważ wyglądają jak ogniska miejscowego zaczerwienienia pokryte jasnym nabłonkiem, który można zeskrobać. W ostrym urazie z uszkodzeniem tkanki śluzowej zmętnienie nabłonka może być związane z hiperkeratozą, która objawia się jako reakcja na długotrwałe i regularne podrażnienie. Taka „fałszywa” leukoplakia znika natychmiast po zniknięciu przyczyny leżącej u jej podłoża. [ 9 ]
Biorąc pod uwagę powyższe, wyróżnia się następujące postacie leukoplakii:
- Objaw taki jak leukoplakia nie jest pełnoprawną patologią, a jedynie objawem wywołanym reakcją zapalną w tkankach śluzowych.
- Prawdziwa leukoplakia jest bezpośrednią patologią, bez jasnej przyczyny.
- „Fałszywa” leukoplakia to bolesna choroba, która rozwija się w wyniku innych chorób atakujących tkankę śluzową.
Podczas diagnostyki patologicznej prosta leukoplakia ujawnia się jako ognisko przewlekłej reakcji zapalnej w tkankach śluzowych, niekiedy w pobliżu sieci naczyniowej. Włókna tkanki łącznej w uszkodzonym obszarze wykazują wyraźne oznaki rozrzedzenia i zniszczenia. Szczególnie dotknięty jest nabłonek tkanki śluzowej: określa się warstwy ziarnistą i rogową, których zwykle nie ma. Wyraźnie manifestuje się akantoza, pozbawiona atypowej struktury komórkowej. Podczas analizy tkanek, w przypadku uszkodzenia pęcherza, wykrywa się przekształcenie nabłonka przejściowego w wielowarstwowy nabłonek płaski. [ 10 ], [ 11 ], [ 12 ]
Objawy leukoplakia prosta
Prosta leukoplakia najczęściej występuje na tkankach śluzowych jamy ustnej (na wewnętrznej powierzchni policzka), w kącikach ust, na dolnej wardze, rzadziej na języku i wyrostkach zębodołowych. Leukoplakia urogenitalna diagnozowana jest w okolicy łechtaczki, pochwy, sromu, szyjki macicy, główki prącia, cewki moczowej i pęcherza moczowego. Leukoplakia oddechowa często dotyka strun głosowych, nagłośni.
Zmiany leukoplakiczne pojawiają się jako pojedyncze lub liczne jasne plamy o wyraźnie określonych konturach, ale o różnych rozmiarach i kształtach. Najczęściej pierwsze objawy pozostają niezauważone, ponieważ patologia nie powoduje żadnego zauważalnego dyskomfortu. Dlatego leukoplakię często odkrywa się przypadkowo - na przykład podczas wizyty u dentysty, podczas kolposkopii itp. Negatywne odczucia mogą wystąpić tylko przy uszkodzeniu dołu łódeczkowatego cewki moczowej (trudności w oddawaniu moczu) i krtani (kaszel, chrypka, zmiana głosu). [ 13 ]
Mechanizm rozwoju leukoplakii przebiega etapowo. Na początku na tkance śluzowej pojawia się niewielki obszar zapalenia o niskiej intensywności. Następnie nabłonek obszaru zapalnego zaczyna rogowac, tworzy się typowa jasna zmiana, podobna do powłoki filmowej, której nie można usunąć szpatułką.
Prosta leukoplakia może trwać latami lub przekształcić się w leukoplakię brodawkowatą: dotknięty obszar staje się gęstszy i wypukły. Obok obszarów keratynizacji mogą pojawić się pęknięcia i owrzodzenia, co jest typowe dla erozyjnego przebiegu choroby. [ 14 ]
Gradacja
Termin „leukoplakia” jest uważany za czysto kliniczny i praktycznie nie jest używany do opisu morfologicznego. W patologii zazwyczaj wykrywa się jeden z czterech typów zmian:
- ogniskowy rozrost nabłonka;
- śródnabłonkowa neoplazja płaskonabłonkowa stadium 1; (SIN)
- PIN 2 łyżki stołowe;
- PIN 3 łyżki.
Z reguły choroba zaczyna się klinicznie od stadium preleukoplakii, charakteryzującego się procesem zapalnym w błonie śluzowej. Następnie obserwuje się keratynizację z rozwojem płaskiej lub prostej leukoplakii.
Formularze
Specjaliści zazwyczaj dzielą leukoplakię na kilka odmian:
- Ogniskowa prosta leukoplakia, czyli płaska, wyraża się ostro ograniczonym zmętnieniem błony śluzowej. Czasami taka zmiana przypomina powierzchowny gęsty film o suchej i szorstkiej powierzchni. Jej odcień waha się od szarawego do prawie białego, co zależy od stopnia rogowacenia. Zarysy są zębowe. W jamie ustnej leukoplakia może wyglądać jak pomarszczony film lub lekkie fałdy.
- Leukoplakia brodawkowata ma wygląd wypukłego białego gładkiego naroślu, ale czasami pojawia się jako gęste guzki, wypukłe o około 2,5 mm. Leukoplakia brodawkowata i prosta często występują na tle siebie.
- Leukoplakia erozyjna charakteryzuje się występowaniem zmian erozyjnych i pęknięć w okolicy zmiany leukoplakii prostej lub brodawkowatej.
- Leukoplakia nikotynowa występuje u palaczy. Wygląda jak zrogowaciałe twarde podniebienie o jasnym odcieniu, na tle którego widoczne są czerwonawe wtrącenia (przewody wylotowe gruczołów ślinowych).
Istnieje inna klasyfikacja choroby, zależna od lokalizacji procesu bólowego:
- Prosta leukoplakia szyjki macicy często występuje bez specyficznych objawów, a obszary keratynizacji błony śluzowej są odkrywane przypadkowo podczas badania ginekologicznego. Niektóre pacjentki mogą skarżyć się na obecność leukorrhei o nieprzyjemnym zapachu i kolorze, świąd narządów płciowych. Czasami występuje nasilenie bólu podczas krwawienia miesiączkowego, ból podczas stosunku płciowego. Leukoplakia szyjki macicy a ciąża
- Prosta leukoplakia sromu to dystroficzna transformacja struktur komórkowych sromu, której towarzyszą procesy keratynizacji. Problem ten najczęściej występuje u kobiet, które przekroczyły próg menopauzy lub klimakterium.
- Prosta leukoplakia jamy ustnej występuje najczęściej w miejscach narażonych na częste uszkodzenia błony śluzowej – np. przy bliskim kontakcie lub nierównym ustawieniu zębów, przy obecności nieprawidłowo założonych wypełnień lub protez zębowych.
Co oznacza termin „prosta leukoplakia bez atypii”?
Leukoplakia bez atypii komórkowej odnosi się do procesów hiperkeratozy i parakeratozy. Podczas badania rozmazów-odcisków wykrywa się grudki keratyny, nagromadzenia powierzchniowych struktur komórkowych (pozbawionych jądra). Cytoplazma komórek jest barwiona na żółto lub pomarańczowo według Papanicolaou. Można napotkać warstwy wielokątnych komórek keratynizujących - dyskeratocytów. [ 15 ]
Rozpoznanie leukoplakii prostej bez atypii oznacza, że ryzyko przekształcenia się choroby w postać złośliwą jest praktycznie znikome.
Komplikacje i konsekwencje
Najbardziej niepożądanym powikłaniem prostej leukoplakii może być złośliwa transformacja choroby - czyli jej degeneracja w proces nowotworowy. Jednak najczęściej leukoplakia brodawkowata i erozyjna staje się złośliwa.
Jeśli bolesny proces dotyczy szyjki macicy, istnieje ryzyko wystąpienia niepłodności.
Jeśli uszkodzenia krtani zostaną leczone nieprawidłowo lub niewłaściwie, mogą rozwinąć się nieodwracalne zmiany w tkankach, które mogą skutkować rozwojem u pacjenta częstych chorób laryngologicznych.
W przypadku uszkodzenia pęcherza moczowego istnieje możliwość wystąpienia różnych przewlekłych zaburzeń procesu oddawania moczu. One z kolei negatywnie wpływają na jakość życia pacjenta. [ 16 ]
Diagnostyka leukoplakia prosta
W zdecydowanej większości przypadków leukoplakię prostą diagnozuje się bez szczególnych problemów, jeśli chodzi o obszary dostępne do badania przez lekarza (np. jeśli zmiany zlokalizowane są w jamie ustnej, na zewnętrznych narządach płciowych). Aby doprecyzować diagnozę, obowiązkowa jest cytologia z badaniem histologicznym.
Cytologia pomaga wykryć komórki atypowe, co jest typowe dla stanu przednowotworowego. Podczas diagnostyki cytologicznej identyfikuje się wiele wielowarstwowych komórek nabłonkowych z oznakami keratynizacji. Ważne jest, aby wziąć pod uwagę, że rozmaz nie może pokryć warstw tkanki podskórnej, które mogą mieć oznaki atypii. Dlatego, aby postawić dokładną diagnozę, lepiej jest wykonać biopsję niż rozmaz.
Badanie histologiczne ujawnia keratynizację nabłonka bez górnej warstwy funkcjonalnej, ponieważ górna warstwa nabłonka znajduje się w stadium parakeratotycznym lub hiperkeratotycznym. Możliwa jest nadreaktywność i atypowość komórek podstawnych, co wskazuje na zwiększone prawdopodobieństwo złośliwości. [ 17 ]
Leukoplakię szyjki macicy stwierdza się podczas badania ginekologicznego lub kolposkopii.
Przeprowadzane są analizy pomocnicze:
- badanie na obecność przeciwciał przeciwko chorobom przenoszonym drogą płciową;
- analiza bakteryjna;
- CBC i krew w kierunku chorób przenoszonych drogą płciową, HPV, HIV;
- immunogram;
- badanie stanu hormonalnego.
Diagnostyka instrumentalna jest wskazana, jeśli podejrzewa się leukoplakię krtani: laryngoskopia jest wykonywana w połączeniu z biopsją. W przypadku leukoplakii pęcherza moczowego lub uszkodzenia cewki moczowej wskazane są uretroskopia, cystoskopia z obowiązkową jednoczesną biopsją.
Diagnostyka różnicowa
Diagnostykę różnicową przeprowadza się w przypadku pleśniawki jamy ustnej i narządów płciowych, kiły wtórnej, choroby Bowena i choroby Queyrata, rogowaciejącego raka płaskonabłonkowego oraz liszaja płaskiego. [ 18 ]
Leukoplakię szyjki macicy i raka można łatwo zidentyfikować za pomocą testu Schillera. Dotknięty obszar szyjki macicy jest leczony płynem Lugola: jeśli obecne są komórki atypowe, nie zmienią one swojego odcienia. Dodatkowo wykonuje się biopsję i badanie histologiczne materiału pobranego z szyjki macicy i kanału szyjki macicy.
Z kim się skontaktować?
Leczenie leukoplakia prosta
Prosta leukoplakia, niezależnie od lokalizacji ogniska bólu, wymaga powołania kompleksowej terapii. Leczenie powinno być ukierunkowane na neutralizację przyczyn, które wywołały problem, a także na korygowanie problemów towarzyszących. Środki terapeutyczne obejmują:
- eliminacja czynników uszkadzających błonę śluzową;
- pozbywanie się złych nawyków;
- zwalczanie hipowitaminozy;
- leczenie istniejących chorób układu pokarmowego, endokrynologicznego, moczowo-płciowego, chorób somatycznych, patologii zakaźnych i zapalnych.
Radykalne procedury w przypadku prostej leukoplakii są rzadko stosowane. Takie środki są istotne tylko wtedy, gdy wykryto komórki atypowe. Zazwyczaj pacjent jest dokładnie badany, a proces patologiczny monitorowany. Leczenie farmakologiczne może obejmować przyjmowanie antybiotyków, środków przeciwzapalnych, przeciwwirusowych, hormonalnych i immunomodulujących. [ 19 ]
Leki, które może przepisać lekarz
Leki odczulające |
Przepisany w celu stłumienia patogenetycznego mechanizmu rozwoju procesu alergicznego. Przykład: Astemizol przyjmuje się 10 mg raz dziennie. Możliwe działania niepożądane: parestezje, bóle mięśni, zaburzenia snu. |
Oznacza keratoplastyczne |
Przepisany w celu normalizacji procesów metabolicznych w nabłonku tkanki śluzowej. Przykład: Carotolin to olejowy ekstrakt z miąższu owoców róży, stosowany do stosowania na dotknięte tkanki śluzowe jamy ustnej. Możliwe działania niepożądane: alergia. |
Immunomodulatory |
Przepisany w celu poprawy odpowiedzi immunologicznej organizmu. Przykład: Immunal przyjmuje się 1 tabletkę 4 razy dziennie przez 10 dni. Możliwe działania niepożądane: reakcje alergiczne, zawroty głowy, niedociśnienie tętnicze. |
Antyseptyki |
Stosowany w celu przyspieszenia gojenia się tkanek. Przykład: Tantum Verde stosuje się do irygacji dotkniętych obszarów jamy ustnej 4 razy dziennie. Możliwe skutki uboczne: suchość w ustach, alergie. |
Produkty witaminowe |
Aby znormalizować metabolizm w tkance nabłonkowej, zaleca się długi kurs (około 2 miesięcy) witaminy A, 10 kropli 3 razy dziennie, lub Aevit, 1 kapsułka 3 razy dziennie po posiłkach. Kurację tę powtarza się 2-3 razy w roku. Zaleca się nakładanie olejowego roztworu witaminy A na błonę śluzową jamy ustnej 3 razy dziennie przez 20 minut. |
Witaminy
W leczeniu i zapobieganiu leukoplakii zaleca się długotrwałe stosowanie witaminy A. Istnieją dowody na pozytywne działanie połączenia octanu retinolu z tiaminą. Specjaliści zalecają pacjentom przepisywanie następujących preparatów witaminowych:
- koenzym Q10 – źródło energii komórkowej, eliminuje podatność i przyspiesza gojenie się tkanki śluzowej;
- witaminy B3 i B6 – normalizują wrażliwość błon śluzowych;
- Witamina A – zwiększa odporność tkanek na procesy infekcyjne i zapalne, bierze udział w procesach metabolicznych.
W przypadku leukoplakii jamy ustnej szczególnie zalecane jest stosowanie ekstraktu z zielonej herbaty, który pomaga wzmocnić dziąsła, działa bakteriobójczo i ma właściwości antyoksydacyjne.
Leczenie fizjoterapeutyczne
Metody fizjoterapeutyczne w przypadku leukoplakii nie mają decydującego znaczenia, ale można je stosować na niektórych etapach rekonwalescencji:
- leczenie fotodynamiczne;
- immunostymulacja;
- terapia rentgenowska;
- terapia ozonowa;
- hydroterapia (irygacje, kąpiele, prysznice);
- terapia błotna;
- UFO okolicy lędźwiowo-krzyżowej;
- akupunktura;
- ultradźwięk.
Istotą terapii fotodynamicznej jest wykorzystanie składników światłoczułych. Mowa o fotosensybilizatorach: wprowadza się je do organizmu pacjenta, po czym aktywuje się je za pomocą promieniowania laserowego. Metoda ta jest z powodzeniem stosowana w leczeniu wielu procesów nowotworowych, chorób dermatologicznych, a także w celu likwidacji ognisk zapalnych. Zabieg polega na aplikacji sensybilizatorów, które selektywnie gromadzą się w dotkniętych obszarach tkanek. Następnie przeprowadza się naświetlanie laserem o niskiej intensywności o mocy 1-2 W. Przy takiej mocy można kontrolować próg temperaturowy wrażliwości.
Zastosowanie mieszanin ozonowo-tlenowych podczas zabiegów ozonoterapii pozwala na optymalizację wewnątrzkomórkowego mikrokrążenia witamin i minerałów. Ponadto ozon jest dobrym środkiem dezynfekującym i wpływa na uwalnianie tlenu w tkankach, stymulując wszystkie procesy biologiczne.
Środki ludowe
Zdecydowana większość lekarzy nie zaleca leczenia leukoplakii metodami ludowymi. Znanych jest wiele przypadków, w których takie leczenie doprowadziło do przekształcenia się choroby w postać złośliwą. Jednak niektórzy pacjenci nadal ignorują ostrzeżenia i stosują metody ludowe. Ich zdaniem dostępne środki pozwalają utrzymać patologię pod kontrolą i wyeliminować bolesne objawy.
Medycyna tradycyjna opiera się na stosowaniu różnych środków dostępnych w zwykłych warunkach domowych. Mogą to być produkty spożywcze, rośliny itp. Na przykład do leczenia bolesnych miejsc często stosuje się 4-6% naturalny ocet jabłkowy, który ma właściwości przeciwzapalne, dezynfekujące, przeciwgrzybicze, gojące i zmiękczające. Ale: w żadnym wypadku nie należy stosować nierozcieńczonego octu lub koncentratu, ponieważ doprowadzi to do uszkodzenia tkanek śluzowych przez oparzenie. Z tego samego powodu zmian leukoplakii nie leczy się roztworami alkoholu, zielenią brylantową, jodem itp.
Zaleca się dodanie dyni do diety pacjentów cierpiących na leukoplakię. Sok i miąższ dyni zawierają wiele przydatnych substancji niezbędnych dla organizmu, pomagają oczyścić tkanki i usunąć toksyczne składniki.
Przydatne jest również wypicie szklanki świeżego soku z marchwi i selera rano. Aby wzmocnić efekt i jeśli nie ma przeciwwskazań, dodaj do soku szczyptę sody oczyszczonej. [ 20 ]
Leczenie ziołowe
Według tradycyjnych uzdrowicieli, najbardziej widoczne działanie na leukoplakię wywierają:
- płukanie wodą z szafranu;
- żucie propolisu;
- płukanie naparem z wiązówki błotnej.
Podobne pozytywne działanie wykazują nagietek, bazylia, pąki brzozy, owoce kaliny, macierzanka, liść laurowy, eukaliptus, kłącze mniszka lekarskiego. Rośliny uważane za trujące nie są zalecane do leczenia leukoplakii. Do takich niepożądanych preparatów ziołowych należą glistnik, kwiat ziemniaka, bylica, cykuta itp.
Do płukania błony śluzowej z powodzeniem stosuje się napar z ziela dziurawca (1 łyżka ziela na 500 ml wody), szałwii (1 łyżeczka na 200 ml wody), a także świeży sok z białej kapusty.
Homeopatia
Leczenie homeopatyczne leukoplakii o różnej lokalizacji odbywa się na tle terapii tradycyjnej, ponieważ skutecznie się uzupełniają. Specjalista homeopatyczny będzie w stanie zaproponować najbardziej odpowiedni lek, zachować właściwe proporcje i częstotliwość stosowania. Z reguły nie ma skutków ubocznych takiego leczenia: jest ono łatwo odczuwalne przez pacjentów w każdym wieku.
Udowodniono skuteczność stosowania czopków homeopatycznych w leczeniu leukoplakii:
- Nagietek;
- Pierzga;
- Czaga;
- Tuja;
- Femikan.
- Nie mniej skuteczne są preparaty maściowe:
- Nagietek;
- Pierzga;
- Kupalnik;
- Tuja;
- Hamamelis.
Środki homeopatyczne często pomagają zapobiegać powikłaniom leukoplakii, takim jak powolne gojenie się ran, pęknięcia, owrzodzenia i nadżerki. Jednak stosowanie samej homeopatii, bez głównego tradycyjnego leczenia, nie jest mile widziane przez specjalistów.
Leczenie chirurgiczne
Zastosowanie leczenia operacyjnego w większości przypadków pozwala na zneutralizowanie wszystkich bolesnych ognisk leukoplakii i pozbycie się ich całkowicie. Najczęściej stosuje się następujące technologie:
- Metoda fal radiowych polega na usuwaniu dotkniętych obszarów tkanki śluzowej za pomocą noża fal radiowych. Ta metoda jest skuteczna, bezbolesna i bezkrwawa, nie wymaga znieczulenia i całkowicie eliminuje pooperacyjne krwawienie i powikłania infekcyjne.
- Metoda kriodestrukcji polega na traktowaniu dotkniętych tkanek ciekłym azotem, co powoduje ich obumarcie. Zabieg jest bezbolesny, trwa nie dłużej niż piętnaście minut, a stopień skuteczności (brak nawrotów) szacuje się na ponad 95%. Jedyną wadą jest to, że po wygojeniu może powstać szorstka blizna w miejscu ogniska leukoplakii.
- Metoda koagulacji chemicznej polega na leczeniu zmian chorobowych specjalnym preparatem chemicznym. Jest ona uważana za bardzo skuteczną i praktycznie bezbolesną.
- Metoda koagulacji plazmą argonową polega na kauteryzacji patologicznie zmienionych tkanek za pomocą fal radiowych o różnej mocy. Metoda jest bezbolesna, bezkrwawa i nie pozostawia po sobie dużych zmian bliznowatych. Kauteryzacja praktycznie nie pozostawia szans na rozwój infekcji bakteryjnej.
Niektóre sytuacje wymagają chirurgicznego wycięcia dotkniętego obszaru. Po takiej interwencji zazwyczaj wykonuje się rekonstrukcyjną operację plastyczną.
Jeżeli obszar leukoplakii zlokalizowany jest na błonie śluzowej krtani, zaleca się mikrochirurgię laryngologiczną. Podczas cystoskopii błona śluzowa pęcherza moczowego poddawana jest koagulacji. [ 21 ]
Czy należy usuwać prostą leukoplakię?
Prosta leukoplakia oczywiście nie może pozostać bez leczenia, które powinno obejmować wyeliminowanie czynników, które doprowadziły do rozwoju choroby. Ważne jest pozbycie się mechanicznych czynników uszkadzających (na przykład protez zębowych lub koron zębowych), zrezygnowanie z palenia i picia alkoholu, ustalenie dopływu niezbędnych witamin do organizmu, wyleczenie istniejących patologii układu pokarmowego i hormonalnego, a także wszelkich zaburzeń somatycznych, procesów infekcyjnych i zapalnych.
Jeśli prosta leukoplakia nie wykazuje oznak atypii struktur komórkowych, lekarz może nie nalegać na radykalne leczenie w postaci usunięcia obszarów problemowych. Jednak tacy pacjenci powinni być monitorowani za pomocą okresowych badań. Jeśli w procesie diagnostycznym zostanie stwierdzona hiperaktywność komórek podstawnych i atypia komórek, wówczas konieczne jest jak najszybsze usunięcie obszaru leukoplakii. [ 22 ]
Dotknięta tkanka śluzowa jest usuwana za pomocą technologii laserowej lub fal radiowych, diatermokoagulacji lub metod elektroekscyzji. U poszczególnych pacjentów może być zalecane chirurgiczne wycięcie całego dotkniętego obszaru (cewki moczowej, pochwy itp.), co wymaga dalszej rekonstrukcyjnej operacji plastycznej narządu.
W przypadku wykrycia objawów złośliwości leukoplakii prostej zaleca się radykalną interwencję chirurgiczną, a następnie radioterapię.
W przypadku wykrycia prostej leukoplakii w krtani może być zalecana mikrochirurgia laryngologiczna. W przypadku zmian pęcherza moczowego koagulację wykonuje się za pomocą cystoskopii. Jeśli choroba charakteryzuje się wyraźnym nasileniem objawów i rozprzestrzenianiem się procesu chorobowego, może być konieczna resekcja narządu.
Kompetentna i terminowa terapia nawet przy szybkim przebiegu patologii prowadzi do pozytywnego wyniku. Niestety jednak nie ma gwarancji, że pacjent będzie w stanie uniknąć nawrotów. Dotyczy to zwłaszcza przypadków, w których nie zastosowano radykalnego usunięcia. Dlatego stan zdrowia pacjenta musi być monitorowany przez lekarza. Należy zachować szczególną ostrożność przy leczeniu cieplnym i wszelkiego rodzaju metodach terapii ludowej. Takie wątpliwe metody leczenia mogą prowadzić do złośliwości i pogorszenia patologii. [ 23 ]
Zapobieganie
Aby zapobiec rozwojowi prostej leukoplakii, konieczne jest wyeliminowanie wszystkich możliwych przyczyn i czynników rozwoju choroby. Na przykład konieczne jest ograniczenie prawdopodobieństwa przedostania się infekcji do organizmu, a mianowicie:
- wzmacnia układ odpornościowy;
- unikaj kontaktu z osobami zakażonymi;
- przestrzegać zasad sanitarno-higienicznych.
Ważne jest, aby poświęcać czas na działania prozdrowotne, prowadzić aktywny tryb życia, dobrze się odżywiać i zrezygnować ze wszystkich złych nawyków.
Zapobieganie rozwojowi leukoplakii jamy ustnej obejmuje:
- regularna higiena jamy ustnej (usuwanie kamienia nazębnego, prawidłowy dobór protez zębowych, terminowe leczenie i odbudowa zębów i dziąseł itp.);
- unikanie spożywania bardzo gorących, pikantnych potraw, alkoholu i leków bez recepty;
- rzucenie palenia;
- eliminacja zagrożeń zawodowych negatywnie oddziałujących na błonę śluzową;
- unikaj przyjmowania leków, które nie zostały przepisane przez lekarza;
- regularne wizyty profilaktyczne u lekarzy (dentysty, ginekologa, terapeuty).
Ważne jest zapobieganie i szybkie wykrywanie wszelkich mechanicznych i chemicznych uszkodzeń błony śluzowej, unikanie zagrożeń zawodowych, palenia tytoniu i spożywania alkoholu oraz zapobieganie hipowitaminozie witamin A i B 2. Środki zapobiegawcze obejmują wczesne wykrywanie i terminowe leczenie wszelkich chorób.
Zaleca się, aby pacjenci poddawali się okresowym badaniom lekarskim z późniejszym zgłoszeniem się do poradni, jeśli zostaną wykryte przewlekłe patologie tkanek śluzowych.
Wielu pacjentów uważa, że są w pełni kompetentni pod względem higieny sanitarnej i osobistej i nie potrzebują specjalnych wyjaśnień w tej kwestii. Jednak praktyka pokazuje, że jasne wyjaśnienia i demonstracje zasad i standardów sanitarnych i higienicznych nie mogą być „zbędne”: ważne jest wpojenie prawidłowych umiejętności higienicznych, a nawet monitorowanie powodzenia ich realizacji. Zauważono, że wszelkie wysiłki lekarza w celu wyleczenia prostej leukoplakii mogą być daremne, jeśli pacjent ignoruje porady dotyczące higieny osobistej - w szczególności narządów płciowych i jamy ustnej.
Utrzymanie odpowiedniego stanu higienicznego w organizmie zapewni prawidłowy przebieg wielu procesów fizjologicznych. Z tego powodu wyjaśnienia dotyczące zasad i metod samoorganizacji oraz zdrowego stylu życia są ważnym celem dla wszystkich przedstawicieli zawodu medycznego.
Prognoza
Przy wczesnym wykryciu prostej leukoplakii całkowite wyleczenie następuje u 99 pacjentów na stu. Tak więc rokowanie można uznać za całkiem korzystne, pod warunkiem wczesnego wykrycia choroby. Jednak jeśli czynniki prowokujące nie zostaną wyeliminowane, każdy pacjent pozostaje narażony na ryzyko nawrotu patologii. A w niektórych przypadkach prosty bolesny proces nabiera złośliwego przebiegu - na przykład dzieje się tak u 15% pacjentów zdiagnozowanych z leukoplakią szyjki macicy.
Po zakończeniu leczenia wszystkie pacjentki, u których wystąpiła leukoplakia, powinny zostać zarejestrowane w aptece. Kobiety powinny zgłaszać się do ginekologa dwa razy w roku w celu wykonania rozmazu cytologicznego. Kolposkopia i analiza w kierunku wirusa brodawczaka ludzkiego są obowiązkowe. Jeśli choroba nie nawróci w ciągu dwóch lat, pacjentka zostaje usunięta z rejestru.
Prosta leukoplakia, w przeciwieństwie do postaci brodawkowatej i erozyjnej-wrzodziejącej, rzadko przekształca się w chorobę złośliwą. Jednak takiego rozwoju zdarzeń nie można wykluczyć. Patologia podlega obowiązkowemu leczeniu - przede wszystkim w celu zapobiegania rozwojowi powikłań i spowolnienia procesu chorobowego. Pojawienie się powikłań znacznie pogarsza jakość rokowania.

