Ekspert medyczny artykułu
Nowe publikacje
Monitorowanie metodą Holtera
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
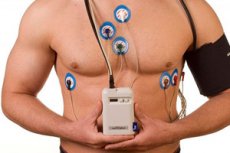
Monitorowanie Holtera (lub Holter) to natychmiastowa technika stosowana do ciągłego rejestrowania elektrokardiogramu (EKG) pacjenta przez pewien okres czasu, zwykle 24 godziny. Umożliwia lekarzom ocenę aktywności elektrycznej serca w czasie rzeczywistym i wykrywanie różnych arytmii i nieprawidłowości, które mogą nie być zauważalne w przypadku standardowych krótkotrwałych EKG. [ 1 ]
Oto kilka kluczowych kwestii dotyczących monitorowania metodą Holtera:
- Cel i przeznaczenie: Celem monitorowania Holtera jest wykrywanie i rejestrowanie arytmii, nieregularnych rytmów serca i innych nieprawidłowości serca. Może to być przydatne w diagnozowaniu takich schorzeń, jak migotanie przedsionków, tachykardia, bradykardia i inne problemy kardiologiczne.
- Procedura: Pacjentowi zakłada się mały przenośny monitor, który rejestruje EKG. Elektrody są przymocowane do skóry na klatce piersiowej i podłączone do monitora. Pacjent powinien prowadzić normalne życie w okresie monitorowania.
- Czas trwania monitorowania: Monitorowanie zwykle trwa 24 godziny, ale można też stosować dłuższe okresy, np. 48 lub 72 godzin.
- Wyniki: Po zakończeniu monitorowania dane są analizowane przez specjalistę (zwykle kardiologa), który ocenia EKG pod kątem nieprawidłowości i arytmii. Wyniki pomagają lekarzowi postawić dokładną diagnozę i zdecydować, czy rozpocząć leczenie, czy skorygować istniejące leczenie.
- Przygotowanie: Pacjent nie wymaga żadnego specjalnego przygotowania przed monitorowaniem. Ważne jest jednak, aby prowadzić zapisy dotyczące aktywności fizycznej, objawów i czasu przyjmowania leków w okresie monitorowania, aby umożliwić dokładniejszą interpretację danych.
Monitorowanie Holtera jest przydatną metodą diagnozowania arytmii serca i nieprawidłowości, które nie zawsze mogą ujawnić się w warunkach szpitalnych. To badanie pomaga lekarzom dokładniej określić stan serca i wybrać odpowiednie leczenie.
Wskazania do zabiegu
Badanie EKG metodą Holtera zalecane jest w następujących przypadkach:
- Diagnostyka arytmii serca: Do wykrywania i diagnozowania różnych rodzajów arytmii serca, takich jak migotanie przedsionków, migotanie przedsionków, tachykardia, bradykardia i skurcze dodatkowe, stosuje się monitorowanie Holtera.
- Ocena przyczyny niejasnych objawów: Jeżeli u pacjenta występują takie objawy, jak zawroty głowy, omdlenia, duszność, ból w klatce piersiowej lub uczucie ucisku, monitorowanie może pomóc lekarzom zidentyfikować nieprawidłowości w funkcjonowaniu serca, które mogą wiązać się z tymi objawami.
- Monitorowanie skuteczności leczenia: W przypadku występowania arytmii serca lub innych problemów kardiologicznych, monitorowanie może służyć ocenie skuteczności leczenia i dostosowaniu dawkowania leków.
- Ocena długotrwałych arytmii: Monitorowanie Holtera pozwala na rejestrację arytmii w długich okresach czasu, zazwyczaj 24 godzin lub dłużej, co może być przydatne w wykrywaniu nawracających lub losowych arytmii, które mogłyby pozostać niezauważone w krótkotrwałych EKG.
- Badanie w przypadku podejrzenia choroby wieńcowej: Jeśli podejrzewa się chorobę wieńcową (zwężenie tętnic wieńcowych), można zastosować Holter, aby sprawdzić, czy nie występują epizody niedokrwienne (brak dopływu krwi do mięśnia sercowego) i ich związek z arytmią.
- Monitorowanie po zawale mięśnia sercowego: Po zawale mięśnia sercowego lub innych zdarzeniach kardiologicznych, monitorowanie Holtera może pomóc w monitorowaniu stanu pacjenta i wykrywaniu nawrotów arytmii.
- Badanie szybkiego bicia serca: Jeśli pacjent skarży się na częste i nieregularne bicie serca (np. skurcze dodatkowe), monitorowanie może pomóc lekarzom ocenić charakter i przyczynę tych skurczów.
Podejście do planowania monitorowania Holtera zależy od objawów pacjenta i historii klinicznej. Lekarz decyduje, kiedy i jak długo będzie prowadzony monitoring, aby uzyskać najbardziej informacyjne dane do diagnozy i leczenia problemów kardiologicznych. [ 2 ]
Przygotowanie
Oto kilka ogólnych wskazówek dotyczących przygotowania się do monitorowania metodą Holtera:
- Informacje o lekach: Poinformuj swojego lekarza lub pracownika służby zdrowia o wszelkich przyjmowanych lekach. Niektóre leki mogą wpływać na wyniki monitorowania, a lekarz może zdecydować, czy musisz tymczasowo zaprzestać przyjmowania jakichkolwiek leków.
- Utrzymuj normalną aktywność: Zaleca się utrzymanie normalnego trybu życia podczas monitorowania. Staraj się nie zmieniać swojej aktywności ani trybu życia, aby rejestrować rzeczywiste dane dotyczące serca.
- Codzienne nagrania: Otrzymasz przenośny monitor, który będziesz nosić przy sobie podczas monitorowania. Upewnij się, że monitor jest prawidłowo zabezpieczony i postępuj zgodnie z instrukcjami personelu medycznego dotyczącymi jego użytkowania.
- Dziennik aktywności: Możesz potrzebować prowadzić dziennik aktywności, w którym będziesz zapisywać czas i rodzaj aktywności, swoje objawy i swoje samopoczucie. Może to pomóc lekarzowi powiązać zdarzenia z danymi EKG.
- Unikaj wody i wilgoci: Podczas noszenia monitora staraj się unikać kontaktu monitora z wodą. Zazwyczaj ostrzega się o tym podczas korzystania z monitora.
- ElectrodeCare: Jeśli otrzymasz instrukcje dotyczące pielęgnacji elektrod i miejsca ich przymocowania do skóry, postępuj zgodnie z nimi. Pomoże to zapewnić dobry zapis EKG.
- Przestrzeganie czasu: Ważne jest, aby po zakończeniu monitorowania zwrócić monitor o ustalonej porze.
- Stosuj się do zaleceń lekarza: Jeśli otrzymasz od lekarza szczegółowe instrukcje dotyczące przygotowania się do badania Holter i jego przeprowadzania, postępuj zgodnie z nimi ściśle.
Niniejsze wytyczne mogą się nieznacznie różnić w zależności od praktyki medycznej i instrukcji Twojego lekarza. Ważne jest, aby omówić wszystkie pytania i wymagania z lekarzem lub personelem medycznym, aby mieć pewność, że procedura monitorowania Holtera jest wykonywana prawidłowo i że uzyskane wyniki są dokładne. [ 3 ]
Urządzenie do przeprowadzenia procedury
Do przeprowadzenia procedury monitorowania Holtera używa się specjalnego urządzenia zwanego monitorem Holtera. Jest to przenośne urządzenie elektrokardiograficzne, które pacjent nosi przez dłuższy czas (zwykle 24 godziny lub dłużej) i które rejestruje aktywność elektryczną serca w tym czasie. Następnie nagrania te są analizowane przez personel medyczny w celu wykrycia nieprawidłowości i arytmii. [ 4 ]
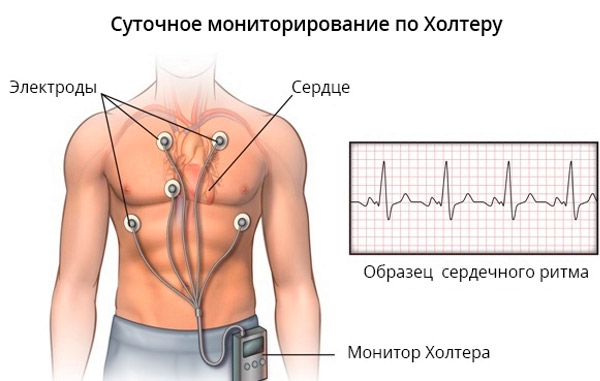
Monitor Holtera zazwyczaj składa się z następujących elementów:
- Monitor: Jest to urządzenie noszone przez pacjenta. Zazwyczaj jest to małe, przenośne urządzenie, które można przymocować do paska lub nosić w specjalnym etui na szyi.
- Elektrody: Elektrody to małe, przyczepiane elektrody skórne, które umieszcza się na klatce piersiowej pacjenta. Mają one kontakt ze skórą i rejestrują aktywność elektryczną serca.
- Przewody: Przewody łączą elektrody z monitorem. Przenoszą sygnały z elektrod do monitora w celu rejestrowania danych.
- Bateria: Monitor jest zazwyczaj zasilany baterią, która zapewnia zasilanie urządzenia przez cały okres monitorowania.
- Wyświetlacz lub panel sterowania: Wiele nowoczesnych monitorów Holtera jest wyposażonych w wyświetlacz lub panel sterowania, który umożliwia pacjentom monitorowanie urządzenia i w razie potrzeby notowanie zdarzeń sercowych.
- Przechowywanie danych: Urządzenia do monitorowania Holtera mają wbudowaną pamięć lub środki umożliwiające przechowywanie zarejestrowanych danych dotyczących aktywności serca.
Technika Monitorowanie metodą Holtera
Technika monitorowania EKG metodą Holtera obejmuje następujące kroki:
Przygotowanie pacjenta:
- Pacjentowi wyjaśnia się sposób działania monitora i informuje, że podczas badania powinien prowadzić normalne życie.
- Skóra w okolicy klatki piersiowej, gdzie będą przymocowane elektrody, powinna być czysta i sucha. Jeśli włosy są długie, można je przyciąć, aby lepiej przylegały do skóry.
Podłączanie elektrod:
- Personel medyczny mocuje elektrody do skóry pacjenta. Zazwyczaj używa się od 3 do 5 elektrod i umieszcza je w różnych miejscach na klatce piersiowej, a czasami na brzuchu.
- Elektrody podłącza się do małego, przenośnego monitora, który pacjent musi nosić przez określony czas (najczęściej 24 godziny).
Noszenie monitora:
- Pacjent powinien prowadzić normalny tryb życia, w tym pracę, aktywność fizyczną i sen, podczas monitorowania. Ważne jest, aby prowadzić zapisy objawów, aktywności fizycznej i czasu przyjmowania leków.
- Monitor można nosić na pasku, na szyi lub w kieszeni. Ważne jest, aby unikać silnych pól magnetycznych i narażenia na działanie wody, aby zapobiec uszkodzeniu monitora.
Zakończenie monitoringu:
- Po upływie określonego czasu monitorowania (najczęściej 24 godziny) pacjent wraca do kliniki lub szpitala, gdzie personel medyczny zdejmuje elektrody i pobiera dane z monitora.
- Dane te analizuje następnie specjalista (zazwyczaj kardiolog), który ocenia EKG pod kątem arytmii i nieprawidłowości.
Pacjent powinien postępować zgodnie z instrukcjami personelu medycznego i prowadzić dokumentację dotyczącą objawów i aktywności podczas monitorowania, aby zapewnić dokładniejsze wyniki badań. [ 5 ]
Rodzaje monitorowania Holtera
W zależności od celu monitorowania i typowych zadań wyróżnia się różne rodzaje monitorowania Holtera:
- Standardowy 24-godzinny monitoring: To najczęstszy rodzaj monitorowania Holtera. Pacjent nosi mały przenośny monitor z przymocowanymi elektrodami przez 24 godziny. W tym czasie rejestrowana jest aktywność serca podczas normalnych czynności i snu. Ten rodzaj monitorowania służy do wykrywania różnych arytmii i oceny aktywności elektrycznej serca w różnych sytuacjach.
- Monitorowanie 48-godzinne i 72-godzinne: W niektórych przypadkach lekarze mogą zdecydować się na wydłużenie monitorowania do 48 lub 72 godzin w celu przeprowadzenia bardziej szczegółowej analizy. Może to być przydatne w identyfikacji rzadkich lub okresowych arytmii, które mogą zostać przeoczone podczas standardowego 24-godzinnego monitorowania.
- Monitorowanie zdarzeń: Ten typ monitorowania jest używany do rejestrowania EKG tylko w momentach, gdy pacjent odczuwa objawy takie jak ból w klatce piersiowej, omdlenia lub zawroty głowy. Pacjent sam aktywuje monitor, gdy wystąpią objawy. Pomaga to zidentyfikować arytmie związane z określonymi objawami.
Codzienne monitorowanie ciśnienia krwi (BP): Monitor noszony przez pacjenta w ciągu dnia rejestruje nie tylko EKG, ale także ciśnienie krwi. Pozwala to ocenić związek między arytmią a zmianami BP.
Wybór rodzaju monitorowania Holtera zależy od celów klinicznych, objawów pacjenta i zaleceń lekarza. Każdy rodzaj monitorowania ma swoje zalety i ograniczenia, a lekarz decyduje, który rodzaj monitorowania jest najbardziej odpowiedni w danej sytuacji. [ 6 ]
Holter EKG u dzieci
Zastosowanie monitorowania Holtera u dzieci może być szczególnie przydatne w następujących przypadkach:
- Arytmie: Jeśli u dziecka występują objawy arytmii, takie jak częste lub nietypowe bicie serca, badanie Holtera może pomóc lekarzowi zdiagnozować chorobę i określić charakter arytmii.
- Niewyjaśnione objawy: Jeśli u dziecka występują niewyjaśnione objawy związane z sercem, takie jak zawroty głowy, omdlenia lub uczucie duszności, monitorowanie Holtera może pomóc w wykryciu arytmii lub zmian, które mogą być związane z tymi objawami.
- Holtermonitoring: Czasami Holtermonitoring może być stosowany w celu monitorowania skuteczności leczenia arytmii lub problemów z sercem u dzieci.
Procedura monitorowania Holtera u dzieci jest podobna do procedury u dorosłych. Dziecko będzie miało elektrody przymocowane do skóry klatki piersiowej, które zostaną podłączone do przenośnego monitora. Monitor będzie rejestrował dane dotyczące aktywności serca przez określony czas, zwykle 24 godziny lub dłużej. Po usunięciu monitora dane zostaną przeanalizowane przez lekarza lub kardiologa w celu postawienia diagnozy i ustalenia dalszego leczenia lub monitorowania.
Ważne jest, aby rodzic i dziecko stosowali się do instrukcji lekarza lub personelu medycznego dotyczących przygotowania i noszenia monitora. Jeśli masz jakiekolwiek pytania lub wątpliwości, omów je ze swoim lekarzem, który będzie w stanie udzielić niezbędnych informacji i wskazówek. [ 7 ]
Przeciwwskazania do zabiegu
Monitorowanie metodą Holtera jest stosunkowo bezpieczną procedurą i zazwyczaj nie ma poważnych przeciwwskazań. Istnieje jednak kilka okoliczności, w których ostrożność lub alternatywne metody diagnostyczne mogą być konieczne. Przeciwwskazania do monitorowania metodą Holtera obejmują:
- Ciężka alergia na składniki elektrod: Jeśli u pacjenta występuje znana alergia na materiały, z których wykonane są elektrody, może to stanowić przeciwwskazanie.
- Nadmierne uszkodzenie skóry w miejscu, w którym mają zostać przymocowane elektrody: Jeśli skóra na klatce piersiowej lub w innych miejscach, w których mają zostać przymocowane elektrody, ma poważne otarcia, oparzenia lub infekcje, monitorowanie może być utrudnione lub powodować dodatkowy dyskomfort.
- Problemy psychologiczne: Pacjenci z poważnymi problemami psychologicznymi lub neurologicznymi, które mogą stwarzać zagrożenie dla nich samych lub innych (np. skłonność do rozrywania lub uszkadzania monitora), mogą wymagać szczególnej ostrożności lub alternatywnych metod monitorowania.
- Niemożność przestrzegania instrukcji: Jeśli pacjent nie jest w stanie przestrzegać instrukcji i nie może nosić monitora lub rejestrować objawów i aktywności podczas monitorowania, może to utrudnić interpretację danych.
Lekarz powinien zawsze ocenić pacjenta i wziąć pod uwagę jego indywidualne okoliczności przed wykonaniem monitorowania Holtera. W przypadku wątpliwości lub obaw lekarz może rozważyć alternatywne metody diagnostyczne w celu uzyskania niezbędnych informacji o stanie serca pacjenta. [ 8 ]
Normalna wydajność
Normalne wartości monitorowania Holtera (EKG-Holter) mogą się różnić w zależności od wieku, płci i ogólnego stanu pacjenta. Odczyty mogą być różne dla dorosłych i dzieci. Lekarz lub kardiolog zazwyczaj interpretuje wyniki monitorowania Holtera na podstawie indywidualnych cech pacjenta i kontekstu klinicznego.
Jednakże ogólnie rzecz biorąc, prawidłowe wartości pomiaru Holtera obejmują:
- Rytm serca: Normalne tętno u dorosłych wynosi zazwyczaj 60-100 uderzeń na minutę w stanie spoczynku. U dzieci i młodzieży normalne tętno może być wyższe.
- Zaburzenia rytmu serca: Można wykryć jedynie fizjologiczne zaburzenia rytmu serca, takie jak bradykardia nocna (zwolnienie akcji serca) i arytmia zatokowa (normalna zmienność odstępu RR pomiędzy uderzeniami serca).
- Odcinki i odstępy: Zapisy EKG powinny odzwierciedlać prawidłowe wartości odstępów PR, QRS i QT; zmiany w tych wartościach mogą wskazywać na problemy z przewodzeniem serca.
- Odcinek ST: Zmiany odcinka ST mogą wskazywać na niedokrwienie mięśnia sercowego (niewystarczające ukrwienie).
- Arytmie: Badanie Holtera pozwala wykryć również różne rodzaje arytmii, np. dodatkowe skurcze komorowe lub przedsionkowe.
Ważne jest, aby zrozumieć, że interpretacja wyników monitorowania Holtera wymaga specjalistycznej wiedzy i doświadczenia, a tylko lekarz lub kardiolog może postawić ostateczną diagnozę i zalecenia na podstawie tych danych. Jeśli masz pytania lub wątpliwości dotyczące wyników monitorowania Holtera, omów je ze swoim lekarzem, aby uzyskać więcej informacji i porad.
Ocena i interpretacja monitorowania Holtera
Ocenę i interpretację danych z monitorowania Holtera (EKG) przeprowadza lekarz posiadający specjalistyczne umiejętności w zakresie analizy aktywności serca. Taka ocena obejmuje następujące aspekty:
- Analiza rytmu serca: Lekarz analizuje rytm serca i identyfikuje obecność arytmii, takich jak migotanie przedsionków, migotanie przedsionków, tachykardia, bradykardia, dodatkowe skurcze i inne. Ważne jest, aby ustalić, czy występują jakieś nieprawidłowości lub niespójności w rytmie.
- Badanie segmentów i interwałów: Lekarz analizuje również segmenty i interwały na EKG, takie jak interwał PQ (PR), interwał QRS i interwał QT. Zmiany tych parametrów mogą wskazywać na problemy z przewodzeniem impulsów w sercu.
- Pomiar tętna: Lekarz określa średnie tętno (puls) w okresie monitorowania i ocenia, czy występują wahania tętna w różnych porach dnia i nocy.
- Analiza przerw rytmu: Holter monitoruje przerwy między uderzeniami serca. Zazwyczaj przerwy w rytmie serca mogą być krótkie i nie powodować żadnych objawów. Jednak lekarz zwraca uwagę na długie lub nietypowe przerwy, ponieważ mogą one wskazywać na nieprawidłowości serca.
- Związek z objawami: Ważne jest również ustalenie związku między zgłaszanymi arytmiami a objawami zgłaszanymi przez pacjenta (np. bólem w klatce piersiowej, zawrotami głowy lub omdleniami).
Jeśli chodzi o przerwy w monitorowaniu Holtera, normalne przerwy między uderzeniami serca mogą się różnić, a ich czas trwania zależy od wieku i cech fizjologicznych pacjenta. Zazwyczaj krótkie przerwy (do kilku sekund) mogą być normalne i nie powodować obaw.
Jednakże, jeśli monitorowanie ujawni długie przerwy w rytmie serca, zwłaszcza jeśli towarzyszą im takie objawy jak omdlenia lub zawroty głowy, może to wymagać dalszej uwagi i oceny przez lekarza. Przedłużające się przerwy mogą być związane z nieprawidłowościami przewodzenia impulsów w sercu i mogą wymagać dodatkowych badań i leczenia.
Należy pamiętać, że tylko lekarz jest w stanie prawidłowo ocenić wyniki badań Holtera i udzielić zaleceń dotyczących dalszego leczenia i opieki pooperacyjnej.
Powikłania po zabiegu
Monitorowanie metodą Holtera (EKG) jest stosunkowo bezpieczną procedurą, a powikłania występują rzadko. Jednak w rzadkich przypadkach mogą wystąpić następujące powikłania:
- Podrażnienie lub reakcja alergiczna na elektrody: U niektórych pacjentów może wystąpić podrażnienie skóry lub reakcja alergiczna na materiały użyte do przymocowania elektrod. Może to objawiać się swędzeniem, zaczerwienieniem lub wysypką. W takich przypadkach ważne jest, aby niezwłocznie zwrócić się o pomoc lekarską w celu oceny i rozwiązania problemu.
- Dyskomfort podczas noszenia monitora: Niektórzy pacjenci mogą odczuwać dyskomfort lub niedogodności podczas noszenia monitora przez dłuższy czas. Może to obejmować uczucie ciężkości, swędzenia lub dyskomfortu na skórze. Objawy te zwykle ustępują po zdjęciu monitora.
- Uszkodzenie elektrody: W rzadkich przypadkach elektrody mogą się odłączyć lub zostać uszkodzone podczas monitorowania. Może to skutkować nieprawidłowym zbieraniem danych i może wymagać powtórzenia procedury.
- Awaria monitora lub utrata danych: Chociaż nowoczesne monitory są generalnie niezawodne, czasami może dojść do awarii sprzętu lub utraty danych. Może to wymagać ponownego monitorowania.
- Dyskomfort psychologiczny: Niektórzy pacjenci mogą odczuwać dyskomfort psychologiczny związany z noszeniem monitora, szczególnie w nocy. Może to powodować bezsenność lub dodatkowy stres.
Ogólnie rzecz biorąc, powikłania po monitorowaniu Holtera są niezwykle rzadkie, a większość pacjentów toleruje procedurę bez żadnych problemów. Ważne jest, aby poinformować lekarza o wszelkich nietypowych objawach lub problemach, które mogą wystąpić podczas lub po monitorowaniu, aby uzyskać odpowiednią pomoc i poradę.
Opieka po zabiegu
Nie ma żadnych specjalnych ograniczeń ani wymagań dotyczących opieki po procedurze monitorowania Holtera (EKG-Holter). Istnieją jednak pewne ogólne wytyczne, które mogą pomóc po usunięciu monitora:
- Usuwanie elektrod: Po zakończeniu zabiegu usuń elektrody ze skóry. Możesz to zrobić delikatnie, aby uniknąć podrażnienia skóry. Jeśli na skórze pozostaną resztki kleju elektrodowego, możesz je usunąć za pomocą łagodnego oleju lub specjalnego środka do usuwania kleju.
- Pielęgnacja skóry: Sprawdź skórę, w której przymocowano elektrody. W niektórych przypadkach może wystąpić lekkie podrażnienie lub zaczerwienienie. Jeśli masz podrażnienia, możesz użyć łagodnego kremu lub balsamu, aby ukoić skórę.
- Utrzymuj normalną aktywność: Po usunięciu monitora możesz powrócić do normalnej aktywności. Nie ma potrzeby ograniczania aktywności fizycznej.
- Poinformowanie lekarza: Po zabiegu wyniki monitorowania Holtera zostaną przeanalizowane przez lekarza lub kardiologa. Po otrzymaniu wyników lekarz może udzielić informacji zwrotnej i zaleceń na podstawie danych uzyskanych podczas monitorowania.
- Przestrzeganie zaleceń: Jeśli lekarz udzielił Ci jakichkolwiek zaleceń lub przepisał leczenie na podstawie wyników monitorowania Holtera, postępuj zgodnie z tymi instrukcjami. Może to obejmować przyjmowanie leków lub wprowadzanie zmian w stylu życia.
- Przechowywanie danych: Dane z monitorowania Holtera są zazwyczaj przechowywane elektronicznie. Jeśli masz dostęp do tych danych, zapisz je lub omów wyniki ze swoim lekarzem podczas wizyty.
Zalecenia kliniczne dotyczące monitorowania Holtera
Może się różnić w zależności od konkretnej sytuacji klinicznej i celów badania. Istnieją jednak ogólne wytyczne dotyczące różnych scenariuszy wykorzystania monitorowania Holtera:
- Diagnostyka arytmii: Monitorowanie Holtera jest często stosowane w celu wykrywania i klasyfikowania arytmii serca. Może ono obejmować analizę rodzaju arytmii, czasu trwania, częstotliwości i jej związku z objawami pacjenta. Monitorowanie Holtera jest zalecane, jeśli podejrzewa się arytmie, takie jak migotanie przedsionków lub migotanie przedsionków.
- Ocena skuteczności leczenia: Po rozpoczęciu leczenia arytmii lub innych chorób serca lekarze mogą zalecić monitorowanie Holtera w celu oceny skuteczności leczenia i ustalenia, czy objawy i nasilenie arytmii uległy zmniejszeniu.
- Identyfikacja objawów: Jeśli u pacjenta występują takie objawy, jak ból w klatce piersiowej, zawroty głowy lub omdlenia, które mogą być związane z problemami z sercem, lekarze mogą zalecić monitorowanie metodą Holtera w celu ich odnotowania i późniejszej analizy.
- Monitorowanie pracy serca przez całą dobę: W niektórych przypadkach, zwłaszcza gdy podejrzewa się nocne arytmie lub zmiany w aktywności serca o różnych porach dnia, zaleca się monitorowanie w celu uzyskania informacji na temat częstości akcji serca i rytmu przez 24 godziny lub dłużej.
- Monitorowanie czynności serca: Pacjentom, u których wcześniej zdiagnozowano arytmię lub inne problemy kardiologiczne, może zostać zalecony regularny monitoring czynności serca w celu długoterminowej kontroli zdrowia serca i skuteczności leczenia.
Decyzję o przeprowadzeniu monitorowania Holtera i jego czasie trwania powinien podjąć lekarz na podstawie konkretnych objawów klinicznych i historii pacjenta. Ważne jest również przestrzeganie instrukcji lekarza dotyczących przygotowania do monitorowania i noszenia monitora przez określony czas.
Czego nie należy robić podczas badania Holtera?
Monitorowanie Holtera to procedura, która zazwyczaj nie ma poważnych ograniczeń w normalnych codziennych czynnościach pacjenta. Istnieją jednak pewne zalecenia dotyczące tego, czego należy unikać lub co należy wziąć pod uwagę podczas monitorowania, aby zapewnić dokładność danych:
- Wilgoć i utrzymanie monitora w suchości: Staraj się unikać narażania monitora na działanie wody, ponieważ wilgoć może uszkodzić urządzenie. Jeśli bierzesz prysznic, upewnij się, że monitor jest suchy lub użyj specjalnej torby, aby chronić go przed wilgocią.
- Unikaj źródeł elektromagnetycznych: Silne pola elektromagnetyczne, takie jak te pochodzące od silnych magnesów lub sprzętu do obrazowania metodą rezonansu magnetycznego (MRI), mogą wpływać na działanie monitora. Jeśli masz zaplanowane badanie MRI, poinformuj o tym lekarza i personel medyczny z wyprzedzeniem.
- Unikaj sygnałów krzyżowych: Niektóre urządzenia, takie jak telefony bezprzewodowe lub wykrywacze metali, mogą powodować zakłócenia w monitorze. Unikaj bliskiego kontaktu z takimi urządzeniami.
- Noś monitor prawidłowo: Upewnij się, że monitor jest prawidłowo przymocowany do ciała, tak aby elektrody pewnie przylegały do skóry.
- Zwróć uwagę na notatki: Jeśli odczuwasz objawy związane z sercem (np. ból w klatce piersiowej, kołatanie serca, zawroty głowy), spróbuj zanotować w dzienniku, jeśli masz taki, czas wystąpienia i charakter tych objawów.
- Stosuj się do zaleceń lekarza: Jeżeli lekarz udzielił Ci jakichkolwiek instrukcji lub zaleceń dotyczących monitorowania, postępuj zgodnie z nimi ściśle.
Ważne jest, aby zdać sobie sprawę, że monitorowanie Holtera ma na celu rejestrowanie aktywności elektrycznej serca w rzeczywistych warunkach codziennego życia. Dlatego staraj się utrzymywać normalny tryb życia i wzorzec aktywności, aby uzyskać najdokładniejsze wyniki. Jeśli masz jakieś konkretne pytania lub wątpliwości, omów je ze swoim lekarzem przed procedurą monitorowania Holtera.
Literatura używana
Axelrod AS, Chomakhidze P.Sh., Syrkin AL - Monitorowanie EKG metodą Holtera: szanse, trudności, błędy. 2010
Monitorowanie Holtera. Wydanie 4. Makarov LM 2016

