Ekspert medyczny artykułu
Nowe publikacje
Przewlekłe odontogenne zapalenie kości i szpiku
Ostatnia recenzja: 29.06.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
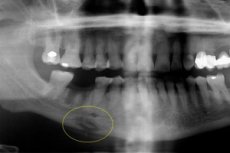
Konsekwencją powikłanego ostrego zapalenia kości i szpiku może stać się przewlekłe zapalenie kości i szpiku kostnego odontogennego – ciężka patologia stomatologiczna przebiegająca z ropnym odczynem zapalnym i gromadzeniem się mas ropnych w jamach tkanki kostnej. Atakuje kość, szpik kostny, a także otaczające tkanki miękkie na tle wcześniejszego uwrażliwienia organizmu. Choroba ma oczywiście różne odmiany, jej cechy diagnostyczne i terapeutyczne. [ 1 ]
Epidemiologia
W dzieciństwie przewlekłe zapalenie kości i szpiku kostnego odontogennego jest powodowane głównie przez drobnoustroje obligatoryjnie beztlenowe i fakultatywnie beztlenowe. Skład mikroflory ropnej zależy od wieku pacjenta. Zatem im starszy pacjent, tym większą liczbę związków i beztlenowców ścisłych można omawiać.
Stwierdzono, że w przypadku odontogennego zapalenia kości i szpiku mikroflora często reprezentowana jest średnio przez pięć lub sześć odmian mikroorganizmów tlenowych i beztlenowych, a nawet więcej.
Przewlekłe zapalenie kości i szpiku kostnego nie jest rzadką przypadłością w praktyce chirurgów stomatologicznych. Występuje równie często jak zapalenie okostnej szczęki lub przewlekłe zapalenie przyzębia. Spośród wszystkich przypadków zapalenia kości i szpiku kostnego udział procesu patologicznego odontogennego wynosi około 30%. Choroba częściej występuje u osób młodych i w średnim wieku (średni wiek chorych wynosi 25-35 lat). Mężczyźni chorują nieco częściej niż kobiety. W większości przypadków dotknięta jest żuchwa.
Przyczyny przewlekłe odontogenne zapalenie kości i szpiku
Pierwotną przyczyną przewlekłego odontogennego zapalenia kości i szpiku jest w rzeczywistości ostre zapalenie kości i szpiku, które nie zostało leczone lub zostało leczone nieprawidłowo lub niekompletnie. Z kolei ostra patologia może rozwinąć się w wyniku wielu przyczyn, które są ściśle związane z przedostaniem się patogenów do tkanki kostnej przez układ krwionośny. „Winowajcami” częściej stają się bakterie, rzadziej wirusy i zakażenia grzybicze.
Do zakażenia kości dochodzi z powodu następujących czynników:
- Urazy zębów, próchnica zębów, inne patologie zębów, w tym zapalenie przyzębia, zapalenie okostnej, ziarniniak itp.;
- Sepsa, bakteriemia;
- Jakiekolwiek ostre i przewlekłe choroby zakaźne organizmu;
- Brak higieny jamy ustnej lub niewystarczająco staranne przestrzeganie zasad higieny;
- Czyraki na twarzy;
- Ropne zapalenie ucha środkowego, zapalenie migdałków;
- Szkarlatyna;
- Reakcje zapalne pępka (powikłania ropno-septyczne);
- Błonica.
W dzieciństwie przyczyny są często specyficzne, ponieważ są związane z anatomicznymi i funkcjonalnymi cechami ciała dziecka. Tak więc wśród najczęstszych przyczyn „pediatrycznych” znajdują się następujące:
- Aktywny wzrost kości;
- Zmiana zębów mlecznych i wyrzynanie się zębów trzonowych stałych;
- Zmiana budowy szczękowo-twarzowej;
- Przerzedzenie płytek zębowych i rozszerzenie przestrzeni kanalikowych;
- Rozległa sieć naczyń włosowatych;
- Niedoskonały układ odpornościowy, nadmierna podatność na patogeny patologiczne.
Zapalenie kości i szpiku kostnego pochodzenia występuje, gdy patogeny przedostają się do organizmu z chorych zębów lub innych ognisk zakażenia w obrębie zębów. [ 2 ]
Czynniki ryzyka
- Cechy fizjologiczne i anatomiczne budowy szczęki:
- Aktywny wzrost układu kostnego;
- Zmiany w wymianie zębów mlecznych;
- Powiększone kanały Haversa;
- Wrażliwe beleczki kostne;
- Szpik kostny wrażliwy na zakażenia;
- Rozległa sieć krwionośna i limfatyczna.
- Słabe, niespecyficzne mechanizmy obronne, osłabione przez zmęczenie, stres, hipotermię, choroby zakaźne (ARVI, adenowirusy itp.), urazy i inne stany patologiczne.
- Choroby immunologiczne, wrodzone i nabyte, związane z cukrzycą, chorobami krwi itp.
- Ogólne zaburzenia immunologiczne, długotrwała patologia odontogenna, niekorzystne zmiany w tkankach i naczyniach szpiku kostnego.
Patogeneza
Do tej pory znane są następujące wersje patogenetyczne rozwoju przewlekłego odontogennego zapalenia kości i szpiku:
- Infekcyjno-zatorowa wersja Bobrov-Lexer: zapalna reakcja kości rozwija się z powodu zatorowego transportu czynnika zakaźnego z jego zablokowaniem w końcowych odcinkach naczyń włosowatych lub gdy są one zakrzepowe. Zaburzenia przepływu krwi i nieprawidłowy trofizm kości prowadzą do martwicy kości, a późniejsze zakażenie pociąga za sobą rozwój ropnego zapalenia.
- Wersja warunkowania alergicznego według dr. S. Derijanowa: obumieranie kości następuje na skutek toksycznego działania odtworzonych ciał autoimmunologicznych, jako odpowiedzi na powtarzającą się penetrację „obcego” białka.
- Reakcja zapalna wykracza poza granice przyzębia, a pierwotnym źródłem i obszarem wnikania czynników zakaźnych staje się wcześniejsza patologia tkanek miękkich lub twardych struktur zęba, jak również przyzębia.
- W ostrym zapaleniu kości i szpiku procesy regeneracji okostnej i kości nie zachodzą lub są niedostatecznie nasilone, co prowadzi do przewagi niszczenia kości i powstawania kolejnych ognisk destrukcji.
Objawy przewlekłe odontogenne zapalenie kości i szpiku
Od momentu wniknięcia zakażenia do tkanki kostnej do pojawienia się pierwszych objawów patologicznych może upłynąć długi czas. Na początku pacjent zaczyna odczuwać dyskomfort podczas żucia pokarmu, następnie - i w stanie spokoju. Zaczyna rozwijać się zapalenie okostnej. Wraz ze wzrostem zjawisk zapalnych obraz kliniczny rozszerza się:
- Zespół bólowy się nasila, występuje promieniowanie do ucha, skroni;
- Tkanka jamy ustnej puchnie, dziąsła stają się bolesne;
- Zęby po stronie objętej stanem zapalnym stają się patologicznie ruchome;
- Trudności z żuciem i połykaniem pokarmu;
- W przypadku odontogennego zapalenia kości i szpiku kostnego żuchwy czasami okolica brody jest znieczulona;
- Mam nieświeży oddech;
- Wady wymowy;
- Powiększone są regionalne węzły chłonne;
- Zmienia okrągłość twarzy.
Wraz z rozwojem ropnego ropnia wzrasta temperatura, tworzy się przetokowy kanał, przez który wypływają masy ropne.
Po okresie ostrym (około 2 tygodni) patologia przechodzi w fazę podostrą: przez przetokę wydostaje się ropna masa, obrzęk ustępuje, ból ustępuje, ale pozostają problemy z żuciem, zęby są nadal luźne (mogą też wypadać). Następnie tworzy się bezpośrednio przewlekły przebieg zapalenia kości i szpiku kostnego odontogennego. Obraz kliniczny staje się bardziej ospały, przez kilka tygodni występuje odrzucenie tkanek. Po pewnym czasie przez kanał przetoki wydostają się martwicze tkanki wraz z ropą lub obserwuje się rozwój rozległego ropnia. [ 3 ]
Przede wszystkim w zaostrzeniu przewlekłego zapalenia kości i szpiku kostnego odontogennego występują objawy ogólnego zatrucia:
- Podwyższona temperatura;
- Ogólne osłabienie, złe samopoczucie, dreszcze;
- Niestrawność;
- Pacjent jest bierny, skóra blada, stan ogólny umiarkowany do ciężkiego.
Podczas badania zewnętrznego zwraca uwagę asymetria twarzy spowodowana obrzękiem tkanek miękkich pobocznych. Widoczny jest naciek przypominający mufta, zęby po stronie dotkniętej chorobą są ruchome, występuje obrzęk dziąseł i przejściowa fałda błony śluzowej. Tkanki są przekrwione, dziąsło jest bolesne przy palpacji.
Węzły chłonne regionalne są powiększone i bolesne. Pacjent nie może otworzyć ust, otwiera je z trudem i niecałkowicie. Z jamy ustnej wydobywa się nieprzyjemny zapach. [ 4 ]
Przewlekłe zapalenie kości i szpiku kostnego u dzieci
Cechy przebiegu odontogennego zapalenia kości i szpiku w dzieciństwie:
- U dzieci przewlekłość procesu jest znacznie rzadsza niż u pacjentów dorosłych;
- Częściej rozwijają się powikłania takie jak zapalenie węzłów chłonnych, ropowice, ropnie;
- Jeżeli proces patologiczny rozprzestrzeni się na zębodoły, może dojść do częściowej adentii;
- Patologia zębów przednich nie jest tak poważna jak zębów trzonowych;
- Zapalenie kości i szpiku u dzieci charakteryzuje się szczególnie intensywnym początkiem, szybkim rozwojem reakcji zapalnej i szybszym powrotem do zdrowia (pod warunkiem zastosowania kompetentnego leczenia radykalnego);
- Wytworzenie torebki sekwestrowej praktycznie nie występuje.
Gradacja
Przebieg przewlekłego odontogennego zapalenia kości i szpiku przebiega w trzech etapach:
- W pierwszym etapie ostre objawy ustępują, wskaźniki temperatury stabilizują się do normy, objawy zatrucia również się wyrównują. Po pewnym czasie od rozpoczęcia reakcji zapalnej obserwuje się pewną ulgę: zespół bólowy przestaje dokuczać, pacjenci praktycznie wracają do poprzedniego trybu życia. Taki „wyciszenie” może trwać kilka tygodni. Jednocześnie w kościach tworzą się przestrzenie jamiste, masa ropna z otworów przetoki prawie nie wydostaje się. Podczas badania zewnętrznego obrzęk jest obecny tylko w niewielkim stopniu.
- W drugim etapie rozwija się nawracający stan zapalny, podobny do ostrej postaci odontogennego zapalenia kości i szpiku, ale temperatura nie przekracza +38°C, ból nie jest silny, a objawy zatrucia mogą w ogóle nie występować. Otwór przetoki zostaje zablokowany. Ropna masa rozprzestrzenia się na kości i struktury tkanek miękkich. Możliwe jest rozwinięcie powikłań w postaci ropowicy lub ropnia. Ich powstawanie powoduje pojawienie się silnego zespołu bólowego i gorączki: stan normalizuje się dopiero po ponownym przebiciu się ropy na zewnątrz.
- Trzeci etap charakteryzuje się deformacją dotkniętych struktur kostnych na tle nawrotu przewlekłego odontogennego zapalenia kości i szpiku. Zewnętrznie zauważalne są skrzywienia i zmiany wielkości kości i twarzy jako całości.
Formularze
W zależności od obrazu klinicznego i radiologicznego wyróżnia się następujące postacie przewlekłego zapalenia kości i szpiku kostnego pochodzenia:
- Destrukcyjny;
- Produktywny;
- Forma destrukcyjno-produktywna.
Wspólną cechą wszystkich postaci przewlekłego zapalenia kości i szpiku jest długotrwały przebieg i okresowe nawroty, co sprawia, że choroba wymaga długotrwałego leczenia i nadzoru lekarskiego.
Każdą z postaci choroby można uznać za stan niestabilny, który pod wpływem czynnika prowokującego (silnego spadku odporności w wyniku infekcji wirusowej, stresu, hipotermii itp.) ponownie zamanifestuje się jako nawrót choroby.
- Destrukcyjna odmiana przewlekłego odontogennego zapalenia kości i szpiku obejmuje dużą część tkanki kostnej. W obszarze błony śluzowej lub skóry pojawiają się kanały przetokowe z wystającą ziarniną. Zdjęcia rentgenowskie pokazują lizę kości z tworzeniem sekwestrów.
- Wariant destrukcyjno-produkcyjny jest zwykle poprzedzony ostrym zapaleniem kości i występuje wtórny stan niedoboru odporności. Zniszczenie i odbudowa tkanki kostnej następują w stanie równowagi. Substancja kostna jest rozproszona (małe, rzadkie ogniska i mała sekwestracja). Torebka sekwestracyjna nie jest zdefiniowana.
- Produktywny wariant jest inaczej znany jako hiperplastyczny: rozwija się u dzieci i młodych dorosłych w okresie aktywnego rozwoju kości twarzy (około 12-18 roku życia). Takie zapalenie kości i szpiku charakteryzuje się szczególnie długim przebiegiem i częstymi nawrotami (około 7 razy w roku). Patogenetyczne wskaźniki tej postaci zmian odontogennych: wirulentne mikroorganizmy i słaba odpowiedź immunologiczna organizmu. Wtórne ogniska zakażenia są zwykle reprezentowane przez zainfekowane zęby i zarodki martwych zębów. Zdjęcie rentgenowskie ujawnia wyraźne warstwowanie tkanki kostnej okostnej z lekkim beleczkowym wzorem i małą stwardnieniem ogniskowym.
W zależności od umiejscowienia procesu patologicznego rozróżnia się zębopochodne zapalenie kości żuchwy lub szczęki.
- Przewlekłe odontogenne zapalenie kości żuchwy rozprzestrzenia się głównie na płat kości zębodołowej, czasami na trzon i gałąź żuchwy. Ze względu na cechy anatomiczne i strukturalne patologia ma ciężki przebieg, tworzą się liczne małe i duże sekwestracje (w ciągu 6-8 tygodni). U wielu pacjentów w wyniku zmian destrukcyjnych dochodzi do złamań patologicznych, wywołanych nawet niewielkim stłuczeniem szczęki.
- Przewlekłe odontogenne zapalenie kości szczęki charakteryzuje się szybszym rozwojem i stosunkowo łatwym przebiegiem, w przeciwieństwie do zmian żuchwowych. Tworzenie się sekwestracji następuje w ciągu 3-4 tygodni. Rozproszona patologia charakteryzuje się destrukcyjnymi zmianami w przedniej ścianie zatoki szczękowej, a czasami proces rozprzestrzenia się na dolną część jamy oka.
Komplikacje i konsekwencje
W wielu przypadkach, pod warunkiem terminowego skierowania pacjenta do specjalisty chirurgii szczękowo-twarzowej i umiejętnego podjęcia działań terapeutycznych, pacjenci wracają do pełni zdrowia.
Jeżeli pacjent zwróci się o pomoc lekarską za późno lub otrzyma nieodpowiednie lub nieprawidłowe leczenie, istnieje większe prawdopodobieństwo wystąpienia działań niepożądanych i powikłań, takich jak:
- Nawrót (ponowny rozwój) przewlekłego zapalenia kości i szpiku kostnego pochodzenia;
- Deformacje szczęki i twarzy;
- Złamania patologiczne (występują w wyniku niewielkiego uderzenia mechanicznego, które nie spowodowałoby złamania zdrowej kości);
- Ropnie i ropnie tkanek twarzy;
- Zakrzepica naczyniowa, zamknięcie zatoki jamistej;
- Zapalenie śródpiersia.
Do najczęstszych powikłań zalicza się:
- Sepsa – skutek aktywnego ropnego procesu zapalnego – patologia szczególnie złożona i niebezpieczna;
- Rozprzestrzenianie się zakażenia ropnego w przestrzeni szczękowo-twarzowej, powstawanie ropni i ropowic;
- Rozwój procesów zapalnych w zatokach;
- Zapalenie żył twarzy;
- Zapalenie węzłów chłonnych;
- Zmiany zapalne stawu skroniowo-żuchwowego, przykurcze mięśni;
- Złamania pourazowe.
Najwięcej powikłań występuje u pacjentów w wieku dziecięcym i w podeszłym wieku. [ 5 ]
Diagnostyka przewlekłe odontogenne zapalenie kości i szpiku
Postępowanie diagnostyczne w przypadku podejrzenia przewlekłego odontogennego zapalenia kości i szpiku kostnego rozpoczyna się od zebrania wywiadu i zbadania pacjenta, a następnie wykonania zdjęcia rentgenowskiego.
Zebranie wywiadu pozwala dowiedzieć się, czy dana osoba miała ostre zapalenie kości i szpiku (ewentualnie bez szukania pomocy lekarskiej lub z nieprzestrzeganiem podstawowych zaleceń terapeutycznych). W obu przypadkach przeprowadza się pełne badanie kontrolne pacjenta. [ 6 ]
Symptomatologia przewlekłego odontogennego zapalenia kości i szpiku jest zazwyczaj szeroka, dlatego niemal niemożliwe jest postawienie diagnozy na podstawie samego obrazu klinicznego. W wielu przypadkach pacjent jest w stanie normalnie otworzyć usta, ale czasami otwarcie jest niepełne, co jest spowodowane zmianami zapalnymi w mięśniach żucia.
Węzły chłonne prawidłowe lub nieznacznie powiększone i bolesne przy palpacyjnym powiększeniu.
Badanie jamy ustnej ujawnia obrzęk zapalny, zaczerwienienie tkanek śluzowych, chory ząb lub patologicznie zmienioną jamę uprzednio usuniętego zęba. Po stronie śluzówki lub skóry znajdują się kanały przetokowe, przez które sonduje się utworzone sekwestracje.
Diagnostyka instrumentalna reprezentowana jest głównie przez radiografię, rezonans magnetyczny lub tomografię komputerową. Na zdjęciu rentgenowskim obecne są sekwestracje: najlepiej wykonać ortopantomogram lub prześwietlenie rentgenowskie w projekcjach przedniej i bocznej, aby wykryć chorobę. W produktywnym przebiegu choroby sekwestracja nie jest określana, ale zwiększa się objętość mineralizacji tkanek, co jest spowodowane reakcją okostnej. Zewnętrznie stwierdza się asymetrię twarzy i zwiększoną objętość kości.
Badania laboratoryjne są zlecane jako część ogólnych działań diagnostycznych. Analiza krwi wykazuje objawy zapalne, analiza moczu - bez zmian. [ 7 ]
Diagnostyka różnicowa
Choroby wymagające diagnostyki różnicowej |
Podstawy diagnostyki różnicowej |
Środki diagnostyczne i kryteria oceny |
Ziarniniak podskórny (zębopochodny) |
Powolny odontogenny proces zapalny w tkance podskórnej twarzy. Pierwotnym ogniskiem zakaźnym jest chory ząb, na poziomie którego tworzy się zaokrąglony bezbolesny naciek o średnicy do 15 mm. Skóra nad nim nabiera niebieskawo-czarnego koloru, po stronie jamy ustnej występuje naciek, można go wyczuć w warstwie podśluzówkowej, zaczynając od odpowiedniej jamy zębowej i aż do nacieku. Okresowo dochodzi do ropienia nacieku i jego samodzielnego otwarcia z utworzeniem przetoki: ilość wydzieliny ropnej jest niewielka. Przestrzeń ziarniniaka wypełniona jest powolnymi ziarninami. |
Wykonano badanie rentgenowskie - panoramiczne, stomatologiczne, w projekcji bocznej żuchwy. Mikroskopia ujawnia ziarnistości o różnym stopniu dojrzałości. |
Promienica szczęki |
Patologia wtórna jest związana z rozprzestrzenianiem się określonej infekcji z nacieku tkanek miękkich w pobliżu szczęki. Struktura nacieku jest gęsta, możliwe są liczne kanały przetokowe, z których uwalnia się grudkowata masa ropna. Pierwotna postać promienicy ma wiele podobieństw do przerostowego zapalenia kości i szpiku. |
Przeprowadza się badanie mikroskopowe wydalonej masy, testy skórne z aktynolizatem, określa się reakcję komórek immunokompetentnych na aktynolizat. |
Gruźlica kości szczęki |
Typowe są powolny przebieg, ostry ból, znaczne powiększenie i bolesne węzły chłonne. Mogą być zaangażowane inne kości twarzy, a w obszarze reakcji zapalnej tworzą się charakterystyczne „odciągnięte” blizny. |
Zalecane jest wykonanie fluorografii (zdjęcia rentgenowskie lub tomografii komputerowej), próby Mantoux (u dzieci), posiewu wysięku i specyficznych testów skórnych. |
Kiła szczęki |
Patologia rozwija się z powodu gumozy, czyli roztopienia struktur kostnych w stadium trzeciorzędowym kiły. Najczęściej dotknięte są kości nosowe, centralne strefy wyrostków podniebiennych szczęki i wyrostek zębodołowy szczęki. Typowe jest tworzenie się obszarów zmiękczających i kostniejącego zapalenia okostnej (w zależności od postaci choroby). |
W diagnostyce stosuje się metody serologiczne. |
Łagodne procesy nowotworowe (ropienie torbieli zębopochodnej, osteoklastoma, ziarniniak eozynofilowy, osteoidosteoma). |
Łagodne nowotwory często rosną bezboleśnie, nie ma ostrych objawów zapalnych. Okresowe zmniejszanie się i zwiększanie objętości nowotworu nie jest charakterystyczne dla takich patologii. |
Wykonano zdjęcia rentgenowskie (panoramiczne, stomatologiczne, projekcja boczna żuchwy), tomografię komputerową. Wynik analizy histologicznej jest decydujący. |
Mięsak Ewinga |
Patologia ma wiele objawów podobnych do przewlekłego zapalenia kości i szpiku. Mięsak Ewinga jest towarzyszony przez gorączkę, leukocytozę, miejscowy ból kości, obrzęk. Postęp guza jest początkowo powolny, a następnie gwałtownie przyspieszony. Tworzenie się sekwestracji nie jest typowe. |
Stosuje się zdjęcia rentgenowskie, obrazowanie komputerowe lub rezonans magnetyczny, biopsję. Diagnozę ustala się na podstawie wyników analizy histologicznej. |
Leczenie przewlekłe odontogenne zapalenie kości i szpiku
Zabiegi lecznicze obejmują następujące etapy:
- Leczenie chirurgiczne:
- Usunięcie zęba ogniskowego;
- Periostomia;
- Osteoperforacja;
- Otwarcie ropnego ogniska zapalnego okołożuchwowego.
- Terapia konserwatywna:
- Terapia antybiotykowa makrolidami hamującymi wzrost 100% szczepów Bacteroides i Fusobacterium, cefalosporynami III generacji, penicylinami chronionymi przed inhibitorami;
- Wankomycyna i karbapenemy stają się lekami rezerwowymi w trudnych sytuacjach;
- Przyjmowanie leków odczulających i immunokorekcyjnych;
- Terapia naczyniowa i przeciwzapalna;
- Terapia infuzyjna i witaminowa.
Kryteriami skuteczności leczenia są brak bólu w okolicy dotkniętej chorobą, brak objawów stanu zapalnego i przetoki.
Możliwe recepty na leki:
- Cefazolina 500-1000 mg, Cefuroksym 750-1500 mg z Metronidazolem 0,5% 100 ml;
- Ketoprofen 100 mg na 2 ml lub doustnie 150 mg (wersja przedłużona to 100 mg), Ibuprofen 100 mg na 5 ml lub doustnie 600 mg;
- Etamsilat 12,5% środek hemostatyczny 2 ml dożylnie lub domięśniowo.
Po zakończeniu leczenia pacjent jest rejestrowany i obserwowany przez specjalistę chirurgii szczękowo-twarzowej (wizyty - 2 razy w roku). Obowiązkowo wykonuje się kontrolne zdjęcie rentgenowskie lub tomografię pantomograficzną, a w razie wskazań wykonuje się protetykę stomatologiczną. [ 8 ]
Zapobieganie
Zapobieganie rozwojowi przewlekłego odontogennego zapalenia kości i szpiku jest całkiem możliwe - na przykład, jeśli posłuchasz rad lekarzy i zastosujesz się do poniższych zaleceń:
- Przestrzegaj dokładnej higieny jamy ustnej, regularnie dezynfekuj ogniska zapalne zębów - w szczególności próchnicę, zapalenie miazgi i zapalenie przyzębia;
- Odwiedź stomatologa w odpowiednim czasie, nie ignoruj pierwszych objawów choroby;
- Aby monitorować stan zdrowia całego organizmu;
- Należy ściśle przestrzegać zaleceń lekarza, nie należy leczyć się na własną rękę.
Ogólnie rzecz biorąc, profilaktyka polega na eliminowaniu czynników, które mogą prowadzić do rozwoju odontogennego zapalenia kości i szpiku, a także na racjonalności leczenia tej choroby od jej ostrego stadium. Ważne jest, aby jak najszybciej zlokalizować ropny proces zapalny, zapobiec martwicy tkanki kostnej i dalszej sekwestracji: pacjent przy pierwszych objawach patologii powinien zostać hospitalizowany na oddziale chirurgicznym.
Prognoza
Niestety, choroba jest często powikłana złamaniami patologicznymi, ankylozą szczęki, powstawaniem stawów rzekomych i przykurczami bliznowatymi mięśni żucia. W typie produktywnym patologii może rozwinąć się amyloidoza nerkowa i sercowa.
Aby poprawić rokowanie, ważne jest, aby w odpowiednim czasie szukać pomocy lekarskiej, dezynfekować ogniska zakaźne w organizmie, wzmacniać odporność, dokładnie wypełniać wszystkie zalecenia lekarza.
Przy terminowej diagnozie i właściwym leczeniu pacjenta przewlekłe odontogenne zapalenie kości i szpiku w większości przypadków kończy się wyzdrowieniem. Niekorzystny przebieg z wstępującym rozprzestrzenianiem się reakcji ropno-zakaźnej może powodować rozwój zapalenia opon mózgowych, zapalenia mózgu, ropnia mózgu. Przy zstępującym rozprzestrzenianiu się istnieje niebezpieczeństwo rozwoju ropnia płuc, zapalenia śródpiersia, sepsy. Takie powikłania znacznie zwiększają ryzyko zgonu.
Literatura
Dmitrieva, LA Stomatologia terapeutyczna: przewodnik krajowy / pod redakcją LA Dmitrieva, YM Maksimovskiy. - wyd. 2. Moskwa: GEOTAR-Media, 2021.

