Ekspert medyczny artykułu
Nowe publikacje
Zdjęcia rentgenowskie żeber
Ostatnia recenzja: 06.07.2025

Cała zawartość iLive jest sprawdzana medycznie lub sprawdzana pod względem faktycznym, aby zapewnić jak największą dokładność faktyczną.
Mamy ścisłe wytyczne dotyczące pozyskiwania i tylko linki do renomowanych serwisów medialnych, akademickich instytucji badawczych i, o ile to możliwe, recenzowanych badań medycznych. Zauważ, że liczby w nawiasach ([1], [2] itd.) Są linkami do tych badań, które można kliknąć.
Jeśli uważasz, że któraś z naszych treści jest niedokładna, nieaktualna lub w inny sposób wątpliwa, wybierz ją i naciśnij Ctrl + Enter.
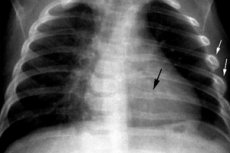
Spośród licznych badań diagnostycznych, prześwietlenie żeber jest jednym z najczęstszych. Najczęściej zabieg jest zalecany, gdy podejrzewa się złamanie żebra. Jeśli wykryto wiele urazów, lekarz może nalegać na przeprowadzenie prześwietlenia przeglądowego, które jest konieczne, aby uzyskać bardziej obiektywne i kompletne informacje o uszkodzeniu. Prześwietlenie przeglądowe pokazuje istniejące uszkodzenia narządów wewnętrznych i klatki piersiowej jako całości.
Podczas prześwietlenia żeber można zobaczyć stan mechanizmu kostnego, a także częściowo zobaczyć kręgosłup. Stopień promieniowania jonizującego nie jest uważany za niebezpieczny dla zdrowia człowieka, dlatego prześwietlenia rentgenowskie można uznać za dobrą alternatywę dla ultrasonografii, [ 1 ] tomografii komputerowej i obrazowania metodą rezonansu magnetycznego. [ 2 ]
Wskazania do zabiegu
Szkielet klatki piersiowej jest niezawodną ochroną narządów wewnętrznych. Zdjęcie rentgenowskie żeber jest w istocie tym samym zdjęciem rentgenowskim klatki piersiowej, podczas którego można zbadać nie tylko struktury kostne, ale także serce, płuca, drogi oddechowe i kręgosłup. Podczas badania lekarz może zauważyć uszkodzenie lub naruszenie kształtu kości lub rozwój jakiegoś procesu patologicznego.
Wykonanie zdjęcia rentgenowskiego żeber jest konieczne, jeżeli specjalista podejrzewa występowanie takich chorób i stanów:
- urazowe obrażenia klatki piersiowej;
- naruszenie integralności żeber;
- procesy nowotworowe w narządach klatki piersiowej;
- ciała obce w obrębie klatki piersiowej;
- patologie płucne;
- gruźlica kości;
- zaburzenia tworzenia kości, krzywica;
- choroby kręgosłupa;
- przepukliny przeponowe.
Zdjęcia rentgenowskie żeber są często zlecane nie tylko w ramach diagnostyki choroby, ale także w celu zbadania dynamiki patologii i ustalenia taktyki leczenia. [ 3 ]
Przygotowanie
Praktycznie nie ma potrzeby wstępnego przygotowania pacjenta. Dzień przed planowanym badaniem wskazane jest wykluczenie produktów powodujących wzmożone tworzenie się gazów w jelitach (groszek, biała kapusta, napoje gazowane), ponieważ nadmiar gazów uniesie przeponę, wywierając nacisk na płuca i żebra.
Bezpośrednio przed wykonaniem zdjęcia rentgenowskiego pacjent jest proszony o zdjęcie wierzchniej odzieży i rozebranie się do pasa. Jeśli w okolicy szyi lub klatki piersiowej znajdują się jakieś ozdoby, należy je usunąć. Jeśli osoba ma długie włosy, należy je związać: nie mogą one wpadać w obszar zdjęcia.
Przed badaniem pacjent powinien poinformować radiologa o wcześniejszych patologiach, zabiegach chirurgicznych na narządach klatki piersiowej, obecności ciał obcych, implantów w badanym obszarze. Kobiety muszą poinformować o ciąży.
Zaleca się zabranie ze sobą całej dokumentacji medycznej, która może być potrzebna lekarzowi: wyników wcześniej przeprowadzonych badań, ustalonych diagnoz, arkuszy z zaleconym leczeniem itp. Wszystko to może pomóc specjaliście rozszyfrowującemu zdjęcie rentgenowskie w wydaniu bardziej merytorycznej konkluzji. [ 4 ]
Technika zdjęcia rentgenowskie żeber
W większości przypadków prześwietlenia żeber wykonuje się w projekcji bezpośredniej i bocznej. Takie podejście pozwala ocenić ogólny stan klatki piersiowej. Jeśli chodzi o konkretny obszar klatki piersiowej, wykonuje się ukierunkowane prześwietlenia żeber.
Pacjent rozbiera się do pasa, przyciska klatkę piersiową do ekranu i wdycha głęboko (tak, że klatka piersiowa się rozszerza), wstrzymując oddech. W momencie rozszerzenia przestrzeni międzyżebrowych kontury żeber stają się wyraźniejsze: wtedy specjalista wykonuje zdjęcie.
Pozycja pacjenta podczas prześwietlenia żeber może być różna, w zależności od badanego obszaru i charakteru patologii. Na przykład podczas wykonywania bezpośredniego tylnego obrazu dolnych żeber, osobę układa się poziomo na plecach. W tym przypadku linia środkowoobojczykowa diagnozowanej strony powinna znajdować się wzdłuż linii środkowo-podłużnej kanapy. Kończyna górna jest wyciągnięta wzdłuż ciała, nogi zgięte w kolanach. Wzdłuż płaszczyzny czołowej ciało powinno być równoległe do płaszczyzny kanapy. Taka pozycja pozwala na dobry widok dolnych żeber, zwłaszcza na tle intensywnego zaciemnienia wątroby. [ 5 ]
Jeśli konieczne jest wykonanie bezpośredniego prześwietlenia przednich żeber, pacjenta układa się na brzuchu, pod głowę umieszcza się niewielką podwyższenie, a twarz odwraca się w stronę przeciwną do strony diagnostycznej. Ramiona powinny być wyciągnięte wzdłuż ciała, przedramię i grzbiet dłoni powinny przylegać do stołu.
Podczas wykonywania zdjęcia żeber bocznych pacjent jest układany na stronie diagnozowanej, z kończynami górnymi uniesionymi i umieszczonymi za głową. Płaszczyzna czołowa ciała jest równoległa, a płaszczyzna strzałkowa jest prostopadła do płaszczyzny kanapy.
Aby uzyskać przedni skośny obraz, niezbędny do zbadania stanu przednio-bocznych odcinków żeber, osobę układa się na brzuchu. Diagnozowana połowa klatki piersiowej powinna ściśle przylegać do powierzchni leżanki, a przeciwległa połowa powinna być lekko uniesiona. Płaszczyzna czołowa ciała powinna przecinać płaszczyznę leżanki pod kątem 40-45 stopni. Kończyna górna po stronie badania jest wyciągnięta wzdłuż ciała, z tylną powierzchnią przylegającą do leżanki. Druga ręka jest zgięta w łokciu, dłoń spoczywa na stole. Kryterium odpowiedniego ułożenia jest uzyskanie wyraźnego obrazu przednio-bocznych odcinków żeber. [ 6 ]
Aby uzyskać tylny obraz skośny, niezbędny do zbadania stanu tylno-bocznych odcinków żeber, pacjenta układa się poziomo na plecach, obracając się wzdłuż osi podłużnej ciała w prawo lub w lewo (w zależności od tego, którą stronę należy zbadać), aż kąt w miejscu przecięcia płaszczyzny czołowej ciała i płaszczyzny kanapy osiągnie 40-45 stopni. Elewacje można umieścić pod plecami, miednicą, udem i kolanem. Kończynę górną po stronie badanej wyciąga się wzdłuż ciała, a drugą odchyla do tyłu, opierając o krawędź kanapy.
Oprócz ogólnego obrazu w różnych projekcjach, czasami konieczne jest wykonanie celowanego zdjęcia rentgenowskiego. W tym celu starają się doprowadzić część żebra z podejrzeniem patologii do położenia centralnego lub krawędziotwórczego.
Przeciwwskazania do zabiegu
Należy pamiętać, że istnieją przeciwwskazania do wykonania zdjęć rentgenowskich żeber:
- pierwszy trymestr ciąży (lub cały okres ciąży, zależnie od sytuacji);
- ciężki stan chorego, różne stany dekompensacyjne;
- otwarta odma opłucnowa, krwawienie;
- zaburzenia psychiczne, nieadekwatność zachowania;
- czasami – pacjent jest otyły.
Większość ekspertów podkreśla, że nie ma bezwzględnych przeciwwskazań do wykonania zdjęć rentgenowskich żeber, a w przypadku takich kategorii pacjentów, jak kobiety w ciąży i dzieci, badanie powinno być wykonywane wyłącznie w przypadku istnienia ścisłych wskazań i gdy nie jest możliwe zastosowanie innych, alternatywnych metod diagnostycznych. [ 7 ], [ 8 ]
Normalna wydajność
Elementy strukturalne, które ograniczają klatkę piersiową to klatka piersiowa, tkanki miękkie i przepona. Granice klatki piersiowej to:
- granica brzuszna – segmenty mostka;
- granica grzbietowa – trzony kręgów i żebra;
- granice boczne – żebra, tkanki miękkie międzyżebrowe, struktura podskórna;
- granica ogonowa – przepona.
Część czaszkowo-piersiowa ograniczona jest tkanką miękką brzusznej części szyi i wejściem do jamy klatki piersiowej.
Podczas diagnostyki powyższych struktur i narządów ważne jest, aby jednoznacznie ocenić lokalizację procesu patologicznego. W razie potrzeby należy wykonać dodatkowe zdjęcia rentgenowskie z innych projekcji.
Zdjęcie rentgenowskie złamanego żebra wykazuje obecność obiektywnych objawów - w szczególności linii złamania, która jest jaśniejsza na obrazie niż kość. Możliwe są również zmiany w strukturze kości, przemieszczenia odłamów. Pośrednim objawem może być zmiana w sąsiednich tkankach miękkich, która jest również dobrze widoczna na obrazie - jest to zaciemnienie żebra na zdjęciu rentgenowskim, zanik fizjologicznego rozjaśnienia w okolicy stawów, pogrubienie i zagęszczenie cienia tkanek miękkich, co jest spowodowane tworzeniem się krwiaków i obrzęków. [ 9 ]
Zdjęcie rentgenowskie złamania żebra nie zawsze daje wyraźne objawy, dlatego lekarz często musi zlecić pacjentowi wykonanie tomografii komputerowej.
Zaburzenie takie jak żebro Łuszczki to nieprawidłowy rozwój chrząstek żebrowych, w którym ich przednia część jest rozszczepiona. Zaburzenie jest przeważnie jednostronne, ale nie można go nazwać patologią, ponieważ nie jest niczym powikłane i nie wpływa na jakość życia człowieka. [ 10 ]
Na zdjęciu rentgenowskim żebro Lushko wygląda jak gęsta formacja, rozwidlona w przedniej części, zwykle zlokalizowana w pobliżu mostka. Wada jest wykrywana dość rzadko (około 1% przypadków).
Chondroma to łagodny guz, który powstaje na bazie dojrzałej tkanki chrzęstnej (głównie chrząstki szklistej). Nowotwór rośnie i rozwija się powoli, przez długi czas nie daje objawów. Pierwsze objawy zaczynają dokuczać uciskiem otaczających tkanek, rozprzestrzenianiem się na opłucną i uszkodzeniem włókien nerwowych. W takich sytuacjach obserwuje się deformację klatki piersiowej i pojawienie się bólu żebrowego. Chondroma zlokalizowana na kościach szkieletowych może zostać ustalona za pomocą zwykłego zdjęcia rentgenowskiego. Przykładowo, jeśli taki guz jest zlokalizowany na łuku żebrowym, to na zdjęciu rentgenowskim można zobaczyć ognisko dysplazji i sam nowotwór torbielowaty. Chondroma żebra nie jest widoczna na zdjęciu rentgenowskim na tle tkanek miękkich, ponieważ nie jest radioprzepuszczalna. Dlatego w przypadku innych lokalizacji guza stosuje się metody diagnostyczne, takie jak tomografia komputerowa, obrazowanie metodą rezonansu magnetycznego, a także biopsję i badanie mikropreparatu. [ 11 ]
Inna wrodzona patologia – żebra szyjne – charakteryzuje się obecnością dodatkowych żeber w odcinku szyjnym kręgosłupa. Żebra szyjne na zdjęciu rentgenowskim wyglądają jak płytki kostne symetrycznie rozmieszczone po bokach kręgosłupa. Zazwyczaj ich nie ma, a ich wykrycie pozwala mówić o anomalii rozwojowej. Rzadziej takie elementy szyjne są zlokalizowane tylko po jednej stronie.
Numeracja żeber na zdjęciu rentgenowskim
Żebra numerujemy od góry do dołu: im bliżej miednicy, tym kości stają się bardziej miękkie i cieńsze.
Pierwsze żebro znajduje się w pobliżu obojczyka, a dziesiąte jest nieco poniżej wyrostka mieczykowatego. Ciało pierwszych siedmiu par żeber przechodzi stopniowo w tkankę chrzęstną, a następnie łączy się z klatką piersiową.
Pierwsze i najsilniejsze siedem par żeber nazywa się prawdziwymi, a ósma, dziewiąta i dziesiąta para żeber nazywa się żebrami fałszywymi, ponieważ mają między sobą połączenie chrzęstne. Jedenasta i dwunasta para są ruchome, wolne i przyczepione tylko z jednej strony - do kręgosłupa.
Szkielet dorosłego człowieka zawiera zazwyczaj dwanaście par żeber. Zdarza się, że w trakcie rozwoju u dziecka rozwija się trzynasta para, zlokalizowana na poziomie siódmego lub ósmego kręgu szyjnego. Inną rzadką anomalią jest powstanie jednego szczątkowego żebra w odcinku szyjnym.
Powikłania po zabiegu
Istnieje pewne niebezpieczeństwo w wykonywaniu zdjęć rentgenowskich żeber w czasie ciąży. Największe prawdopodobieństwo wystąpienia powikłań występuje w pierwszym trymestrze – czyli pierwszych 12 tygodniach ciąży. W tym okresie następuje kształtowanie się przyszłych układów życiowych przyszłego dziecka. [ 12 ] Dlatego też narażenie organizmu matki na dużą liczbę zdjęć rentgenowskich może mieć różne negatywne skutki, w zależności od okresu, w którym przeprowadzane jest badanie:
- pierwsze 2 tygodnie ciąży: obumarcie zarodka, poronienie samoistne, implantacja pozamaciczna;
- 3-4 tydzień: wczesne zaburzenia rozwoju płodu, poronienie samoistne;
- 5-6 tydzień: nieprawidłowy rozwój układu gruczołowego dziecka, zaburzenia w kształtowaniu się układu odpornościowego, nerwowego i krwiotwórczego;
- Tydzień 7: rozwój zaburzeń układu pokarmowego i procesów metabolicznych;
- 8 tydzień: patologie układu ruchu, budowa jamy ustnej;
- Tydzień 9: rozwój zaburzeń układu oddechowego i rozrodczego;
- 10-11 tydzień: wady serca, problemy z zębami;
- Tydzień 12: problemy z rozwojem odporności i funkcjonowaniem tarczycy dziecka.
Po 12 tygodniach negatywny wpływ promieniowania na płód maleje. Lekarze jednak stanowczo odradzają wykonywanie zdjęć rentgenowskich kobietom bez istotnych wskazań. Jeśli to możliwe, lepiej poczekać do końca ciąży i dopiero wtedy przeprowadzić diagnostykę. [ 13 ]
W przypadku urazu żebra lub innego problemu, w przypadku którego nie można zastosować innych metod diagnostycznych i niezbędne jest wykonanie zdjęcia rentgenowskiego, badanie przeprowadza się zgodnie z poniższymi zaleceniami:
- okolice miednicy i brzucha kobiet pokrywane są ochronnymi fartuchami i ochraniaczami;
- poinformować kobietę w ciąży o możliwych konsekwencjach i powikłaniach.
Konsekwencje po zabiegu
Występowanie negatywnych następstw lub powikłań po zabiegu prześwietlenia żeber jest niezwykle rzadkie. Jeśli pacjent nie ma przeciwwskazań do badania, a samo prześwietlenie jest wykonane prawidłowo, z użyciem specjalnego sprzętu ochronnego, wówczas negatywne następstwa mogą wystąpić z niezwykle niskim prawdopodobieństwem.
Ogólnie rzecz biorąc, prawdopodobieństwo wystąpienia skutków ubocznych zależy od indywidualnej radiowrażliwości pacjenta, ilości i czasu trwania otrzymanego promieniowania. Teoretycznie możliwe są reakcje:
- ze strony układu nerwowego (zwiększona drażliwość, bóle głowy, zawroty głowy, zaburzenia snu);
- ze strony przewodu pokarmowego (nudności, wymioty, biegunka, zmiany apetytu, suchość w ustach, pojawienie się nieprzyjemnego smaku w ustach);
- ze strony układu krwiotwórczego (obniżenie poziomu neutrofili i limfocytów, monocytów, rzadko - niewielka eozynofilia, trombocytopenia).
Kobiety są bardziej narażone na powikłania w czasie ciąży.
Opieka po zabiegu
Nie ma ścisłych ograniczeń ani konkretnych zaleceń dotyczących opieki i schematu postępowania po prześwietleniu żeber. Niektóre ograniczenia mogą być bezpośrednio związane z urazem lub patologią, z powodu której prześwietlenie zostało przepisane.
Niektórzy pacjenci obawiają się narażenia organizmu na promieniowanie, na jakie narażony jest podczas procedury diagnostycznej. Najważniejszą rzeczą w przyspieszeniu usuwania substancji radioaktywnych z organizmu jest przestrzeganie schematu picia obejmującego co najmniej 2 litry wody dziennie. Oprócz wody można pić świeżo wyciskane soki, napoje owocowe i zieloną herbatę. Można pić trochę wytrawnego czerwonego wina. Winogrona, granaty, orzechy i produkty mleczne mają również właściwości antyradiacyjne. Przydatne są suszone śliwki, siemię lniane i liście pokrzywy. Zaleca się włączenie do diety śmietany, twarogu, marchwi, buraków, gryki i owoców morza. Należy jednak unikać produktów z konserwantami, barwnikami, aromatami i dodatkami smakowymi, a także wędzonych potraw i półproduktów.
Zdjęcia rentgenowskie żeber są bezpieczne, choć wykonuje się je tylko wtedy, gdy są wskazane, ponieważ wiążą się z pewnym stopniem promieniowania. Badanie jest zalecane tylko wtedy, gdy inne metody diagnostyczne nie mogą dostarczyć wystarczających informacji o stanie pacjenta. Zdjęcia rentgenowskie nie powinny przerażać: jeśli zastosujesz się do wszystkich zaleceń lekarza, diagnostyka nie spowoduje rozwoju negatywnych objawów i konsekwencji w organizmie.

